
Марини. Медицина критических ситуаций
.pdf181
Задерживая в себе значительную часть выдохнутых водяных паров, эти устройства способны удовлетворительно увлажнять вдыхаемый газ для пациентов с низкими требо- ваниями к вентиляции.
Они увеличивают мертвое пространство и сопротивление выдоху, особенно когда насыщены жидкостью или загрязнены секретом.
Следовательно, подобные устройства работают хуже, когда используются длительно (более 24 ч) или когда подключены часто кашляющим больным или пациентам, чья спо- собность к самостоятельному дыханию снижена. (Если конструкция респиратора не пре- дусматривает специальных приспособлений, то для аспирации содержимого дыхательных путей его необходимо отключать.)
Поэтому у пациентов, которым для артериальной оксигенации требуется высокое ПДКВ, успех применения тепловлагообменников также сомнителен.
Современные дыхательные контуры с нагревателями поддерживают довольно ста- бильную температуру во всех шлангах, сохраняя водяной пар в газовой фазе.
Они в значительной степени успешно предотвращают образование конденсата перед тройником пациента.
Поскольку нагретый, полностью насыщенный паром газ охлаждается в не нагретых соединительных шлангах, в них происходит конденсация.
Вэтом случае отсутствие небольших капелек влаги должно вызывать подозрение о неисправности или отключении увлажнителя.
Температура полностью насыщенного вдыхаемого газа должна поддерживаться в диапазоне 34—37 °С.
Если секрет дыхательных путей имеет густую консистенцию, то для его разжижения температуру следует повысить (но не выше 37 °С).
Не исключено, что чрезмерная конденсация приведет к накоплению жидкости, кото-
рая может нарушить работу триггера аппарата или случайно попасть в легкие во время изменения положения больного, тем самым вводя в них бактериальную флору, провоци- руя кашель или бронхоспазм.
Вначале вдоха клапан выдоха закрывается, и давление возрастает; ПДКВ создается закрытием клапана выдоха1 при заданном уровне давления.
Эти клапаны часто выполнены как мембранные или в форме ножниц и расположены
влинии выдоха контура, соединяющего через тройник пациента эндотрахеальную трубку с аппаратом ИВЛ.
Промежуточные части, вставленные между трубкой и тройником, дополняют "анато- мическое" мертвое пространство аппаратным мертвым пространством.
Режимы работы респиратора и его настройка
Респиратор (аппарат ИВЛ) — устройство для подачи кондиционированного газа и респираторной поддержки.
Поэтому главные решения врача касаются выбора режима вентиляции, FiO2, дыха- тельного объема, опорной частоты аппарата и задаваемого положительного давления во время вдоха (при ИВЛ или ВВЛ с регулируемым давлением), а также ПДКВ.
На основании важнейших признаков физикальных исследований, субъективных ре- акций и пульсоксиметрии можно произвести небольшую подстройку респиратора, но вы- бор и настройка основных показателей должны осуществляться под контролем газов ар- териальной крови, которые проверяют через 20— 30 мин после изменения параметров ИВЛ.
Режим вентиляции
Вспомогательная вентиляция легких (ВВЛ) является, как правило, лучшим выбором для целей полной респираторной поддержки, потому что позволяет пациенту управлять рН и РаСО2, в то время как вдувание обеспечивается аппаратом.
182
Чувствительность триггера должна быть установлена на самом низком уровне, кото- рый предотвращает автоматическое переключение (примерно на 0,5—1,0 см вод. ст. ниже давления в дыхательных путях в конце выдоха).
Нужно, однако, ясно понимать, что эффективная чувствительность триггера сильно уменьшается в присутствии динамического перераздувания (аутоПДКВ).
Хотя режим СППВЛ первоначально разработан как метод, позволяющий облегчить прекращение ИВЛ, он используется и для других целей.
По сравнению с ВВЛ СППВЛ позволяет снизить среднее внутригрудное давление, минимизируя его влияние на венозный возврат.
Прерывистая принудительная вентиляция легких позволяет обойтись без седации в тех случаях, когда трудно синхронизировать с респиратором ритм дыхания больного.
Она полезна пациентам, нуждающимся в некоторой аппаратной помощи, но подвер- женных гипервентиляции, когда аппарат поддерживает каждый дыхательный цикл (на- пример, центральная нейрогенная гипервентиляция, беспокойство).
Если не каждый дыхательный цикл поддерживается тем же самым давлением, кото- рое используется во время принудительных циклов, работа дыхания во время СППВЛ увеличивается пропорционально числу циклов самостоятельного дыхания.
Автоматические способы частичной вентиляционной поддержки
Объемная поддержка
Обеспечивающая объем Pes поддержка давлением Пропорциональная pes вспомогательная вентиляция
Рис. 7.5. Схематическое представление недавно предложенных способов частичной вентиляционной поддержки. В режиме "поддержка объемом" величина поддерживающего давления автоматически регули- руется таким образом, чтобы обеспечить заданные значения минимального дыхательного объема и минут- ной вентиляции. В режиме "поддержка давлением с обеспечением заданного объема" (также называемом "увеличиваемое давление") установленный уровень поддержки давлением может быть увеличен постоян- ным потоком в конце вдоха, с тем чтобы обеспечить подачу заданного дыхательного объема. В режиме "пропорциональная вспомогательная вентиляция" выходное давление аппарата ИВЛ увеличивается пропор- ционально силе дыхательной активности пациента, действуя как добавочная дыхательная мускулатура, уси- лие которой регулируется врачом [(Paw — давление в дыхательных путях; Pes — плевральное (пищеводное) давление].
Само по себе самостоятельное дыхание с постоянно положительным давлением (СДППД) подходит пациентам, которые могут успешно поддерживать вентиляцию, но нуждаются в защите дыхательных путей и(или) улучшении артериальной оксигенации (например, при умеренных формах ОРДС).
Поток вдыхаемого в этом режиме газа можно регулировать клапаном "по требова- нию" или изменяя постоянный поток — метод, который приводит к несколько меньшему сопротивлению.
Все современные респираторы обеспечивают режим поддержки давлением, который
во время вдоха избирательно повышает давление в дыхательных путях до установленной
183
врачом величины и в то же время позволяет пациенту контролировать длительность дыха- тельного цикла и глубину дыхания.
Новейшие режимы вентиляции
В некоторых ситуациях желательно или отрегулировать среднюю скорость потока вдыхаемого газа в соответствии с потребностью пациента, или ограничить максимальное давление переключения, но обеспечить подачу заданного дыхательного объема.
Подобные требования и возможности микропроцессорной техники вызвали к жиз- ни такие комбинированные режимы, как регулируемое давлением объемное управление, объемная поддержка, поддержка давлением с обеспечением заданного объема и увеличи- ваемый минутный объем (рис.7.5)1.
Регулируемое давлением объемное управление.
При этом режиме подача заданного дыхательного объема обеспечивается при неиз- менной длительности вдоха и минимально возможном инспираторном давлении, которое
непрерывно анализируется и автоматически регулируется респиратором в зависимости от сопротивления вдуванию.
Нужно отметить, что больной может не получать вообще никакой помощи от аппа- рата ИВЛ, если достаточный дыхательный объем может быть обеспечен одним только дыхательным усилием пациента.
Объемная поддержка.
В этом режиме величина поддерживающего давления (с переключением по потоку) автоматически увеличивается или снижается, чтобы поддержать заданный уровень дыха- тельного объема и минутной вентиляции.
Минутная вентиляция — основная цель регулирования, одновременно гарантируется и минимальный дыхательный объем.
Когда частота самостоятельного дыхания снижается, дыхательный объем для обес- печения минимума VE может увеличиться даже на 50 % по сравнению с начальным уров- нем.
Поддержка давлением с обеспечением заданного объема (volume-assured Pressure support — VAPS).
В этом режиме установленный уровень давления поддержки дополняется подачей Режимы, иллюстрируемые на рис.7.5, не полностью соответствуют перечисленным в
тексте (Примеч. пер.).
газа от резервного генератора потока, если заданного давления не хватает, чтобы обеспечить заданную минимальную величину дыхательного объема.
Доля кислорода во вдыхаемом газе (FiO2)
Первоначально FiO2 должна быть установлена так, чтобы преднамеренно создать ги- пероксию, а впоследствии ее нужно отрегулировать, руководствуясь артериальной окси- метрией или анализом газов крови.
Например, сразу после интубации, как правило, целесообразно использовать чистый кислород, пока не будет подтверждена адекватная артериальная оксигенация.
Дыхательный объем
Вдыхаемый дыхательный объем является или независимо устанавливаемым (управ- ляемым) параметром, или зависимой переменной, которую принимают во внимание при выборе величины давления во время вентиляции, ориентированной на давление.
Здоровым в других отношениях пациентам большие дыхательные объемы можно вводить без создания высокого давления в дыхательных путях.
184
Поэтому обычно применяют дыхательные объемы величиной 10— 12 мл на 1 кг мас- сы тела худощавого пациента.
Конечно, страдающие ожирением пациенты не имеют больших легких и дыхатель- ный объем, подаваемый таким пациентам, должен быть соответственно снижен, как, на- пример, при ОРДС, пневмонэктомии, интерстициальном фиброзе.
Могут быть необходимы более высокие дыхательные объемы, чтобы удовлетворить потребности пациента с гиперпноэ с нормальной механикой дыхания.
Даже при здоровых легких монотонное поверхностное дыхание (объем менее 6 мл/кг) способствует образованию микроателектазов, если периодически не перемежается повышенными объемами или не нейтрализуется включением ПДКВ.
В случае использования очень маленьких дыхательных объемов можно рекомендо- вать каждые 10—15 мин включать одно или несколько более глубоких дыханий ("вздох" обычно имеет объем Vt х 2—3), чтобы предотвратить возможные проблемы, но рекомен- дации в этом отношении противоречивы.
Поскольку во время вдоха в дыхательном контуре (респиратор — больной) повышается давление, часть вдыхаемого газа теряется на увеличение давления в шлан- гах и других сжимаемых элементах дыхательного контура аппарата ИВЛ (внутренние емкости, фильтры, увлажнители и т. д.).
Этот потерянный объем не имеет большого значения, когда вентиляция управляется давлением, а не потоком с переключением по объему, тем не менее данный "сжимаемый объем" иногда необходимо учитывать при интерпретации поданного дыхательного объе-
ма и VE.
Типичная величина таких потерь ~3 мл/см вод. ст. пикового давления в контуре, од- нако потерянный объем зависит от типа респиратора, пикового давления на вдохе, длины, диаметра и конструкции шлангов.
В дыхательных контурах для детей используют менее растяжимые шланги с потеря- ми приблизительно 1 мл/см вод. ст.
Данный компрессионный фактор — не фиксированная величина, он нелинейно за- висит от пикового давления.
Таким образом, объем, значительно меньший установленного VT, может достиг- нуть легких пациента, если их растяжимость снижается (что требует увеличения пикового давления в дыхательных путях).
Измеряемый выдыхаемый объем часто включает и сжимаемый объем, потому что он также проходит через измерительное устройство, когда открывается клапан выдоха и ды- хательные пути сообщаются с атмосферой.
Во многих современных респираторах предусмотрена поправка на сжимаемый объем при расчете VT.
В условиях управляемой вентиляции несоответствие между заданным или измерен-
ным в линии вдоха объемом и выдыхаемым дыхательным объемом может количественно характеризовать сброс газа через бронхоплевральный свищ.
Частота
Опорная частота должна быть выбрана параллельно с установкой VT или давления, чтобы обеспечить минутную вентиляцию (VE), которая поддерживает рН и "дыхательный комфорт" пациента.
В режиме вспомогательной вентиляции "опорную" частоту следует установить так, чтобы в случае полной неспособности пациента запускать аппарат можно было обеспе- чить 70—80% от обычной VE. (При ВВЛ установка любой частоты — большей или мень- шей — никак не влияет на VE или уровень аппаратной поддержки, пока пациент запускает каждый дыхательный цикл.)
Во избежание парадоксальных движений или западения части грудной клетки боль- ных с множественным переломом ребер нужно вентилировать с частотой, достаточной,
185
чтобы подавить самостоятельные инспираторные попытки, или при высокой чувствитель- ности триггера.
Другие установки
Респираторы с переключением по объему предоставляют врачу возможность вы- брать скорость потока вдыхаемого газа и его форму (прямоугольную или снижающуюся).
Слишком большая скорость инспираторного потока у некоторых пациентов может ухудшить распределение вентиляции; однако снижающийся поток помогает компенсиро- вать высокую среднюю скорость вдыхаемого газа, и более длинный выдох имеет заметное преимущество у пациентов с обструктивной патологией и с малым сердечно-легочным резервом.
Хотя с увеличением скорости потока пиковое давление тоже повышается, среднее
давление дыхательного цикла в дыхательных путях может остаться неизменным или даже снизиться.
Степень работы дыхания, выполняемая респиратором во время вдоха, является функцией границ, в которых подаваемый поток превышает скорость потока инспиратор- ного усилия пациента.
Поток, обеспечиваемый аппаратом ИВЛ, всегда должен соответствовать этой скоро- сти или превышать ее.
В противном случае респиратор не только будет не в состоянии уменьшить работу дыхания, но даже может вынуждать пациента вдыхать, преодолевая сопротивление дыха- тельного контура аппарата ИВЛ, а также внутреннее сопротивление расширению грудной клетки.
Субъективно комфортные высокие скорости потока вдыхаемого газа также жела- тельны для гарантии того, Что аппарат заканчивает вдувание прежде, чем собственный ды- хательный ритм пациента перейдет в фазу выдоха.
Задержка открытия клапана выдоха заставляет пациента "бороться' с респиратором. Как правило, средняя скорость инспираторного потока на аппарате ИВЛ должна
приблизительно в четыре раза превышать минутную вентиляцию.
Когда используется замедляющаяся форма скорости вдувания, пиковый поток должен быть установлен на 20—30% выше, чем его средняя величина.
На пиковое давление в дыхательных путях влияют скорость вдувания, сопротивле- ние дыхательных путей, дыхательный объем и растяжимость легких и грудной клетки.
Давление в дыхательных путях во время плато отражает максимальное растя- гивающее усилие, приложенное к типичным альвеолам.
Чтобы избежать баротравмы, максимальное давление, при котором срабатывают сиг- нализация и предохранительный клапан, должно быть установлено не более чем на 15— 20 см вод. ст. выше пикового давления, которое развивается во время типичного вдоха с постоянной скоростью вдувания.
Предельное давление сигнализации и настройки предохранительного клапана следу- ет устанавливать с меньшим превышением (на 5—10 см вод. ст.), когда используется за- медляющаяся форма скорости вдувания или ИВЛ с управляемым давлением, потому что при этом в конце вдоха между динамическим и статическим (плато) давлениями нет большой разницы.
Из большинства аппаратов ИВЛ нового поколения возможность повышения сопро- тивления выдоху исключена, но теоретически это нужно пациентам, у которых во время выдоха происходит коллапс дыхательных путей.
Плато на вдохе некоторое время поддерживает пиковый объем грудной полости, увеличивает среднее давление, позволяет вычислить параметры механики дыхания и в не- которых случаях может улучшить распределение газа.
Типичное время задержки — от 0,1 до 0,5 с.
186
Более длинные паузы иногда переносятся плохо находящимися в сознании и актив- ными пациентами.
Втеории задержка на вдохе помогает устранить ателектазы и улучшить распределе- ние терапевтических аэрозолей. (Временную задержку на вдохе также можно использо- вать, чтобы проверить наличие утечки, присутствие которой в дыхательном контуре под- тверждается снижением давления во время паузы вследствие вытекания газа.)
Внекоторых аппаратах с переключением по времени и ограничением давления от- ношение продолжительностей вдоха и выдоха (отношение I : Е) может быть установлено непосредственно.
Однако в аппаратах ИВЛ с переключением по объему отношение I: Е обычно ус- танавливают косвенно, задавая вдыхаемый объем, частоту и среднюю скорость потока вдыхаемого газа.
В целом низкое отношение I: Е отводит большее время для выдоха и уменьшает среднее внутригрудное давление.
Чтобы избежать задержки выдыхаемого газа, во многих аппаратах предусматривают визуальное предупреждение или звуковую сигнализацию, когда отношение I : Е превыша- ет 1 : J (относительное время вдоха более 0,5).
Этот порог определяет вентиляцию с инверсированным отношением I : Е (удлинен- ным вдохом).
НОВЫЕ СПОСОБЫ УЛУЧШЕНИЯ ВЕНТИЛЯЦИИ
Основные цели искусственной вентиляции легких состоят в том, чтобы обеспечить адекватную альвеолярную вентиляцию и улучшить обмен кислорода.
До недавнего времени ориентированная на объем вентиляция, используемая сама по себе (управляемая и вспомогательная ИВЛ) или в сочетании с самостоятельным дыханием
(СППВЛ), была единственной |
формой аппаратной поддержки взрослых пациентов. |
Аналогичным образом, |
поддержка оксигенации осуществлялась прежде всего уве- |
личением FiO2 и создания добавочного давления в конце выдоха (ПДКВ, СДППД). Недавно был разработан ряд новых методов, и несколько из них было введено в кли-
ническую практику.
Эти новшества принимают форму более новых способов вентиляции или дополне- ний к респираторной поддержке.
Каждый имеет физиологическое объяснение, но только немногие подкреплены
объективными |
свидетельствами их клинических преимуществ. |
Поскольку |
большинство этих новых способов сопряжено с переключением по |
давлению, их применение требует независимого мониторинга потока и объема.
Варианты минимальной минутной вентиляции легких Минимальная минутная вентиляция легких (ММВЛ) была предшественником более
современных "автоматических" способов, предназначенных для изменения производи- тельности аппарата, чтобы достичь определенной клинической цели (прирост давления — pressure augmentation, поддержка объемом — VAPS).
ММВЛ гарантирует определенную минутную вентиляцию вне зависимости от того, пытается ли пациент дышать.
Вотличие от СППВЛ ММВЛ не обеспечивает фиксированное число дыханий — ни- какие аппаратные циклы не проводятся, если пациент дышит в адекватном темпе. ММВЛ рассматривалась как самостоятельный метод "автоматического прекращения" ИВЛ.
Ее можно обеспечивать периодическими дыхательными циклами с переключением по объему, действующими только, когда они требуются.
Вкачестве альтернативы для оптимизации дыхательного объема или частоты уро- вень поддержки давления может быть установлен применительно к каждому дыхательно- му циклу.
187
Преимущества
В принципе ММВЛ представляет собой почти идеальную опорную поддержку вен- тиляции давлением.
Этот режим не вынуждает пациента получать аппаратную поддержку, хотя, если не- обходимо, она постоянно наготове.
Недостатки
ММВЛ обеспечивает VЕ, но допускает развитие утомления в процессе приближения к планируемой величине минутной вентиляции.
Действительно, заданная минутная вентиляция может быть достигнута с помощью увеличения частоты, даже когда наступает истощение. (Чтобы предупредить о нем, можно установить сигнализацию для контроля частоты и дыхательного объема.)
Потенциально возможные чрезмерные усилия также характеризуют регулируемое давлением объемное управление и поддержку объемом.
Режимы типа VAPS, которые дополняют или подкрепляют вентиляцию поддержкой давлением по мере необходимости применения ММВЛ, но ограничивают максимальную частоту и поддерживают дыхательный объем, представляются желательными (хотя это пока еще не доказано) способами предотвращения утомления или компенсации его.
Высокочастотная вентиляция легких
Собирательный термин "высокочастотная искусственная вентиляция легких" (ВЧ ИВЛ) относится к методам вентиляции, предусматривающим введение дыхательного объ- ема, меньшего расчетного анатомического мертвого пространства или равного ему, с час- тотой в пределах от 60 до 3000 в 1 мин.
Механизмы, благодаря которым эти различные формы ВЧ ИВЛ обеспечивают альве- олярную вентиляцию, не выявлены и отличаются от других способов вентиляции.
Все формы ВЧ ИВЛ характеризуются более низкими пиковыми давлениями в дыха- тельных путях, чем при обычной вентиляции.
Однако давление в периферических дыхательных путях обычно выше, чем измерен- ное в верхних дыхательных путях, и среднее альвеолярное давление может не сильно от- личаться от того, которое бывает во время обычной вентиляции.
Типы высокочастотной вентиляции легких
Высокочастотная ИВЛ с положительным давлением.
Концепция этого режима идентична концепции обычной вентиляции, однако дыха- тельные объемы здесь очень малы, а частота вентиляции очень высока (60 в 1 мин или бо- лее).
Высокочастотная инжекционная вентиляция.
Высокочастотная инжекционная искусственная вентиляция легких работает по- другому.
К катетеру малого диаметра, помещенному по оси верхних дыхательных путей, под- водятся импульсы газа под высоким давлением (0,35—3,5 кг/см2) и с высокой частотой (обычно 100— 400 циклов в минуту).
Фактический период вдувания, совпадающий с длительностью вдоха, обычно уста- навливают так, чтобы он составлял от 20 до 50 % от общей продолжительности цикла. Кондиционированный (нагретый и увлаженный) газ поступает вместе с импульсом, уве- личивая эффективный VT.
Дыхательный объем произвольно не устанавливается, а изменяется в зависимости от давления газа, частоты и времени вдувания'.
Выдох пассивен; выдыхаемый газ удаляется более или менее продолжительно через бесклапанное отверстие вокруг катетера.
188
Инжекционная вентиляция — наиболее часто используемая для взрослых форма ВЧ ИВЛ, хотя в отношении механизма ее действия имеются разногласия.
При установке низких частот, принятых в клинической практике (100—150 циклов в 1 мин), большинство проявлений совместимо с модифицированным конвективным ("боль- шим") потоком.
Эффективность улучшается благодаря подаче газа с прямоугольной формой скоро- сти, размещению инжектора близко к карине и отношению просвета инжектора к выпуск- ному просвету от 1:11 до 1:6.
В сочетании с ВЧ ИВЛ можно использовать внешнее ПДКВ, но часто физиологиче- ски важно и дополнительное аутоПДКВ, которое, однако, трудно оценить количественно (если вентиляцию нельзя останавливать синхронно с перекрытием дыхательного контура).
Высокочастотные осцилляции.
Высокочастотные осцилляции (ВЧО) действуют по совершенно иному принципу.
При широком применении в педиатрической практике первые аппараты лишь изредка могли использоваться у взрослых пациентов из-за своей ограниченной мощности.
Очень маленький дыхательный объем (1—3 мл/кг) в них приводится в возвратно- поступательное движение поршнем с чрезвычайно высокой частотой (500—3000 циклов в минуту).
1 А также от суммарного сопротивления вдуванию — растяжимости легких (в меньшей степени) и со- противления дыхательных путей (в большей степени) (Примеч. пер.).
Свежий газ вводится в виде постоянного потока, а узкая измерительная промывная трубка, выполняя функцию высокочастотного фильтра, обеспечивает выход для из- лишнего газа.
Подаваемый дыхательный объем зависит от относительных сопротивлений потоку газа дыхательных путей и линии потока смещения.
Выведение углекислого газа — функция дыхательного объема и, в меньшей степени, частоты осцилляции.
В отличие от инжекционной ВЧ ИВЛ обе стадии дыхательного цикла активно управ- ляются поршнем генератора.
Таким образом, аутоПДКВ в целом не представляет серьезной проблемы.
Хотя свежему газу нужно обеспечить доступ в дыхательные пути, пульсация воз- душного столба может происходить или в дыхательных путях, или на поверхности легких.
У лабораторных животных простая вибрация стенок грудной клетки успешно обес- печивает эффективный газообмен.
Механизм вентиляции при ВЧО еще предстоит исследовать.
Полноценное смешивание газа и облегчение диффузии, несомненно, важные факто- ры, однако сама по себе пульсация, по-видимому, не является непременным условием для какой-либо альвеолярной вентиляции.
Непрерывный поток О2, вводимый непосредственно за карину, может поддерживать артериальную оксигенацию и обеспечивать существенное вымывание СО2 у животных с апноэ — методика, которая называется "апнойная диффузия", "апнойная вентиляция не- прерывным потоком" или "трахеальное вдувание кислорода".
Апнойная вентиляция в настоящее время еще не рекомендуется для клинического использования, но может получить некоторое применение как временная мера в таких экстренных ситуациях, при которых не может быть выполнена стандартная эндотрахеаль- ная интубация.
Применение высокочастотной вентиляции легких
Высокочастотная вентиляция может "заглушить" нормальный дыхательный ритм и фазовые изменения объема грудной клетки.
189
Эта особенность уже доказала свое преимущество во время литотрипсии и при не- которых тонких хирургических вмешательствах, когда движения грудной клетки должны быть минимизированы.
Так как для инжекционной ВЧ ИВЛ интубационная трубка с надувной манжетой не требуется, к этой методике целесообразно прибегать при бронхоскопии и ларингеальной хирургии.
Кроме того, этот режим иногда эффективен при лечении упорных бронхоплевраль- ных свищей, частично из-за более низкого пикового давления в дыхательных путях.
Свищи также имеют тенденцию пропускать меньшее количество газа на более высо- ких частотах, потому что инерционность свищевого канала больше, чем инерционность других путей.
Было продемонстрировано, что инжекционная вентиляция легких, хорошо синхро- низированная с сердечными сокращениями, повышает сердечный выброс пациентов с ги- пертрофической кардиомиопатией, возможно, потому что сжатие сердца одновременно с систолой уменьшает постнагрузку левого желудочка.
Высокое давление в дыхательных путях может быть причиной бронхолегочной дис- плазии, поэтому ВЧ ИВЛ также может сыграть роль в предотвращении этого осложнения у новорожденных и, вероятно, у более старших детей а также у взрослых с ОРДС.
Чтобы избежать ателектазов и сохранить оптимальный газообмен, при использова- нии ВЧ ИВЛ может быть необходим прием "мобилизации" альвеол, при котором в дыха- тельных путях создаются большие пиковые давления в течение 10—20 с.
Хотя иногда ВЧ ИВЛ бывает очень эффективной, в целом эта методика при лечении взрослых пациентов не оправдывает себя.
За некоторыми исключениями, при эквивалентных уровнях альвеолярного давления в конце выдоха ВЧ ИВЛ, по-видимому, дает мало преимуществ, когда речь идет о сердеч- но-сосудистых функциях, накоплении воды в легких или газообмене.
Действительно, многих пациентов с высокими вентиляционными потребностями или с большим сопротивлением органов дыхания не удается успешно вентилировать с помо- щью ВЧ ИВЛ.
Наконец, хотя первоначальные проблемы неадекватного увлажнения, повреждения скоростной струей слизистой оболочки и механических поломок преодолены, контроль альвеолярного давления остается нерешенной клинической проблемой.
НОВЫЕ СПОСОБЫ УЛУЧШЕНИЯ ОКСИГЕНАЦИИ ИВЛ с управляемым давлением и инверсированным отношением вдох : выдох Описание и обоснование
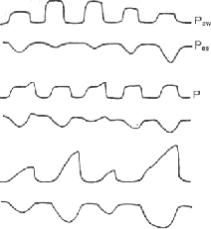
Издавна сложившаяся практика предписывает отводить на выдох не меньше време- ни, чем на вдох, чтобы предотвратить накопление газа в легких, однако в некоторых слу- чаях газообмен заметно улучшается, когда отношение I : Е превышает 1 : 1 (рис.7.6).
Первоначально примененная у новорожденных с синдромом гиалиновых мембран вентиляция с инверсированным отношением I : Е теперь используется у взрослых па- циентов со стойким ОРДС и другими формами гипоксемии.
Рис. 7.6. Формы кривой давления в дыхательных путях, соответствующие ИВЛ с инверсированным отношением 1:Е, вентиляция со сбросом давления (ВСД) и вентиляция с двухфазным давлением в дыха- тельных путях (Bi-PAP). Во время ИВЛ с инверсированным отношением дыхательные пути находятся под давлением в интервале, большем половины общей длительности цикла, и среднее давление в дыхательных путях повышается. Глубокая седация (с применением миорелаксантов или без него) может быть необходима для подавления самостоятельного дыхания. ВСД позволяет пациенту дышать самостоятельно при повышен- ном начальном давлении, которое периодически сбрасывается и восстанавливается, тем самым помогая са- мостоятельной вентиляции. Bi-PAP расширяет длительность сброса давления, обеспечивая самостоятельную вентиляцию на каждом из двух уровней СДППД.
190
ИВЛ с инверсированным отношением I: Е может использоваться для снижения ско-
рости вдувания во время обычной вентиляции с управляемым объемом путем установки задержки вдоха (плато) соответствующей продолжительности или, чаще, с помощью фик- сации давления на заданном уровне во время заданного времени (ИВЛ с управляемым давлением).
ИВЛ с управляемым давлением и инверсированным отношением I : Е имеет явное преимущество в плане безопасности по сравнению с методами объемного управления, ко- торые делают альвеолярное давление неуправляемым.
Все методы увеличивают время, в течение которого поддерживаются максимальное давление вдоха и растягивающее усилие.
Поскольку все эти методы требуют пассивного состояния пациентов, обычно необ- ходимы седативный эффект, гипервентиляция и(или) релаксация.
Подавление самостоятельных дыхательных усилий и тщательная установка сигнали- зации давления особенно важны во время объемного управления, при котором давление
может легко достичь опасного уровня под влиянием увеличенного сопротивления органов дыхания или мышечного противодействия неестественной форме дыхания, навязываемой ИВЛ с инверсированным отношением I : Е.
Механизм действия
Каким образом ИВЛ с инверсированным отношением I : Е улучшает оксигенацию, остается неясным, однако почти наверняка основной механизм сводится к росту среднего внутригрудного давления (и среднего объема легких).
В большинстве случаев создается аутоПДКВ, и, вероятно, оно необходимо для опти- мальной оксигенации, если не установлен эквивалентный уровень ПДКВ.
Развивающиеся силы растяжения могут раскрывать участки легких которые в про- тивном случае оставались бы спавшимися, а участки с очень большими постоянными вре- мени получают достаточное время для вентиляции.
Несмотря на эти теоретические достоинства, неясно, имеет ли ИВЛ с инверсирован- ным отношением I : Е какое-либо важное преимущество перед обычной вентиляцией, осуществляемой с эквивалентным уровнем общего давления в конце выдоха.
ИВЛ с инверсированным отношением I : Е — неподходящий способ лечения/для па- циентов с тяжелыми обструктивными заболеваниями. ИВЛ с инверсированным отноше- нием I : Е обычно используется как методика последней надежды в случаях ОРДС, но на самой ранней стадии, когда большинство участков легких находится в спавшемся состоя- нии, она имеет самое лучшее обоснование и представляется наиболее эффективной.
При обычных частотах инверсированные отношения выше 2 : 1 редко целесообразны и даже могут быть опасными. ИВЛ с инверсированным отношением 1 : Е редко можно использовать дольше 48—72 ч; по истечении двух-трех суток следует повторно оценить ее относительные преимущества перед вентиляцией с обычным отношением.
Потенциальные преимущества ИВЛ с инверсированным отношением I: E
Предполагается, что ИВЛ с инверсированным отношением I : Е имеет следующие
преимущества: |
|
а) улучшенная оксигенация при |
равных уровнях ПДКВ, FiO2 и пикового аль- |
веолярного давления; |
|
б) уменьшение пиковое давление |
переключения, когда подается такой же дыха- |
тельный объем и создается то же среднее давление в дыхательных путях; в) улучшенное распределение газа и большая эффективность вентиляции при легоч-
ной патологии; г) зависящее от времени раскрытие отечных и спавшихся тканей легких, которые не
поддаются лечению другими способами.
