
- •29.4.1.1. Асимметрия мозга
- •29.4.1.3. Возраст больного
- •29.4.1.3.1. Крайние возрастные периоды
- •29.4.1.4. Преморбидные эмоционально-личностные особенности
- •29.4.1.5. Преморбидное психическое и соматическое нездоровье
- •29.4.1.6. Психическое состояние
- •29.4.2.2. Тяжесть поражения мозга
- •29.4.2.4. Внутриполушарная топика поражения мозга
- •29.4.2.5. Сторона преимущественного поражения мозга
- •29.4.2.8.1. Глубина угнетения сознания
- •29.4.2.8.2. Длительность угнетения — выключения сознания
- •29.4.2.8.3. Динамика комы
- •2/XI — вентрикулоперитонеальное шунтирование слева.
- •13/1-3988 — Ревизия вентрикулоперитонеалыюго шунта
- •29.4.2.9.2. Посттравматическая
- •29.4.2.9.4. Посттравматический дефект черепа
- •29.4.3. Фактор лечения
- •Прогностические признаки восстановления психической деятельности
29.4.1.6. Психическое состояние
в момент травмы
Значимо в последующей утрате или сохранении сознания, формировании амнезий. Может косвенно отразиться и на качестве восстановления психической деятельности в целом. Это суждение основано на сравнительном изучении психопатологии различных форм ЧМТ у лиц, находившихся в момент травмы в: 1) творческом процессе, требовавшем высокой психической активности, 2) алкогольном опьянении, 3) психотическом состоянии.
Б-й Б-н, правша, 44 лет, кинооператор, получил ЧМТ 25/ VI1-1982 г. во время съемок. В момент съемок «особо значимых сцен» ударился головой о голову сотрудника. Направлен в ин-
471
Клиническое руководство по черепно-мозговой травме
 ститут
нейрохирургии (И/б 86215). Установлен
диагноз: ушиб мозга
средней степени тяжести; линейный
перелом чешуи кости
в правой лобно-височной области; ушиб
и кровоизлияние в мягкие ткани
лобно-орбитальной области. Сознания
не терял.
Оставался активным и организовал всю
работу по оказанию помощи другому
пострадавшему. Через 9 дней: многоречив,
благодушен, расторможен, считает себя
«абсолютно здоровым».
Сообщает
подробности
своих действий после травмы. При
Эхо-ЭГ — смешение средней линии мозга
справа налево па
3 мм. ЭЭГ-исследование установило
преобладание явлений ирритации по
эпилептоидному типу в передних отделах
правого полушария. При КТ-исследовании
через 16 дней: изменений плотности
мозговой ткани нет, желудочковая система
не смещена,
копвекситальные субарахноидальпые
шели неравномерно расширены.
ститут
нейрохирургии (И/б 86215). Установлен
диагноз: ушиб мозга
средней степени тяжести; линейный
перелом чешуи кости
в правой лобно-височной области; ушиб
и кровоизлияние в мягкие ткани
лобно-орбитальной области. Сознания
не терял.
Оставался активным и организовал всю
работу по оказанию помощи другому
пострадавшему. Через 9 дней: многоречив,
благодушен, расторможен, считает себя
«абсолютно здоровым».
Сообщает
подробности
своих действий после травмы. При
Эхо-ЭГ — смешение средней линии мозга
справа налево па
3 мм. ЭЭГ-исследование установило
преобладание явлений ирритации по
эпилептоидному типу в передних отделах
правого полушария. При КТ-исследовании
через 16 дней: изменений плотности
мозговой ткани нет, желудочковая система
не смещена,
копвекситальные субарахноидальпые
шели неравномерно расширены.
Отличия этого наблюдения: отсутствие утраты сознания, активное поведение больного, адекватное ситуации, целесообразное и полезное для окружающих. Дальнейшие психопатологические проявления соответствуют большей дисфункции правого полушария мозга: близкий к гипоманиакальному синдром, отличающийся преобладанием благодушия-эйфории, расторможенности, тенденцией к анозогнозии (утверждение, что он «абсолютно здоров»). Эти явления сочетаются с мягкими стволовыми вестибулярными нарушениями. Регресс психопатологической симптоматики состоял в нивелировании благодушно-эйфорического налета в настроении.
Алкогольное опьянение в момент травмы сказывается прежде всего в начальных проявлениях Ч МТ. Утрата сознания часта даже при легкой ЧМТ. Регресс психопатологической симптоматики нередко затянут. Формируются амнезии — конградная и ретроградная. Качество последующего восстановления психической деятельности соответствует возрасту, тяжести и характеру травмы лишь в том случае, если алкогольное опьянение было одним из очень редких для данного больного.
Это положение иллюстрируется двумя наблюдениями над больными, находившимися в 33-й городской клинической больнице имени Остроумова.
Б-й Т-в, правша, 19 лет, родился и рос в благополучной семье вместе с 4-я братьями. В школе учился 8 лет. Окончил училище, получил специальность повара. В течение года работает поваром. Выпивает очень редко. 4/8-1981 г. вместе с тремя товарищами «отметил получку». Выпили две бутылки водки. Вместе с одним из друзей поехал к нему домой. Помнит, как вошел с ним в квартиру. Не помнит, что было, пока они находились в квартире. Предполагает, что выпили еще. Смутно помнит отдельные эпизоды: с товарищем вышли из дома, тот снял с него куртку и исчез. Ничего больше не помнит до того времени, как ночью очнулся лежащим на лестничной площадке не своего дома голым, без брюк, рубашки, ручных часов, в одних плавках; чувствовал сильную головную боль, разбитость. С трудом поднялся, вышел из подъезда, па скамье нашел свой паспорт. К утру добрался до своего дома. С матерью обратились в милицию, затем — в поликлинику, направлен в 33-ю больницу. При поступлении описывается как за-
торможенный, замедленный в ответах, движениях. Установлен диагноз: сотрясение мозга. При осмотре на 3-й день после травмы: ориентирован, упорядочен в поведении, правильно и без затруднений отвечает на вопросы. Подавлен, испытывает чувство вины перед родителями. С врачом беседует охотно. Точно и подробно передаст все, что было после пробуждения ночью голым в чужом доме. Сохраняется выпадение памяти почти на всю вторую половину дня после приема алкоголя. Вспоминаются лишь короткие эпизоды, описанные выше.
Б-й А-в, правша, 24 лет. После окончания школы, службы в армии работает слесарем на одном их московских заводов, живет в общежитии. Женат. Жена живет с его родителями во Владимирской области. Выпивает очень редко. 8/8-1981 г. вместе с товарищем выпил бутылку водки. Уйдя с работы, через 2 часа выпили вдвоем бутылку красного вина. Поехал домой. Далее ничего не помнит. Очнулся в 33-й больнице.
Доставлен туда после того, как был найден около 5 часов вечера на железнодорожных путях, сбит поездом. При поступлении в больницу сопротивлялся осмотру, речь была дизарт-ричной. Установлен диагноз: Сотрясение мозга. При осмотре на 4-й день после травмы: поведение больного упорядочено. Полностью ориентирован. Огорчен случившимся. При расспросах врача, почему живет отдельно от жены, сообщает, что жена ждет ребенка и что он серьезно подумывает о возвращении к своим родителям, жене. Подавлен. Часто навертываются слезы на глаза. Озабочен тем, что не помнит «много часов своей жизни».
В обоих случаях ЧМТ, расцененная как сотрясение мозга, получена в состоянии алкогольного опьянения. У обоих больных — амнезия на события, последовавшие вслед за употреблением алкоголя и предшествовавшие ЧМТ. Амнезированный период обусловлен скорее всего угнетением сознания вследствие приема алкоголя. Возможно углубление угнетения сознания еще и вследствие сотрясения мозга.
Больные в психотическом состоянии (галлюци-наторно-бредовом или депрессивном) получают травму, либо как бы спасаясь от мнимых преследователей, либо в ходе суицидальных попыток: бросаются вниз с высоты, под движущийся транспорт. Процентное соотношение больных, получивших ЧМТ в суицидальных действиях, в том числе — осуществленных в психотическом состоянии, не известно. Составляют, по-видимому, менее 2 % всех больных с ЧМТ. Их больше среди больных с огнестрельными ранениями мозга. Практически не изученными остаются особенности психопатологии Ч МТ — следствия суицидальной попытки. Усложняется и прогнозирование восстановления психической деятельности. Речь здесь уже идет скорее о смешанных нарушениях. Их составляет сумма: психотическое состояние, приведшее к суицидальному действию + нарушения, обусловленные ЧМТ. Безусловно, определяющее значение имеет тяжесть ЧМТ. Особенно в первые часы и дни после ее получения.
472
Прогноз восстановления психической деятельности больных с ЧМТ
 Специальное
изучение этих больных трудно. Сразу
после ЧМТ они поступают в реанимационный
или нейротравматологический стационар.
Нередок
перерыв их психической жизни, если ЧМТ
сопровождается комой, особенно —
длительной.
Необходимые сведения об их состоянии
до
ЧМТ можно обычно получить от близких
больного,
видевших и общавшихся с ним перед
суицидальной
попыткой. Часто больные не были перед
суицидальными действиями под наблюдением
психиатров
и потому отсутствует квалифицированная
оценка психического состояния больного
до
ЧМТ.
Специальное
изучение этих больных трудно. Сразу
после ЧМТ они поступают в реанимационный
или нейротравматологический стационар.
Нередок
перерыв их психической жизни, если ЧМТ
сопровождается комой, особенно —
длительной.
Необходимые сведения об их состоянии
до
ЧМТ можно обычно получить от близких
больного,
видевших и общавшихся с ним перед
суицидальной
попыткой. Часто больные не были перед
суицидальными действиями под наблюдением
психиатров
и потому отсутствует квалифицированная
оценка психического состояния больного
до
ЧМТ.
Приводимое ниже наблюдение особенно многими подробностями.
Б-й Б-r 22 лет, левша из семьи, где есть левши (отец и сын). И/б 87401. Родился первым в здоровой семье военнослужащего-офицера. Есть младшая сестра. Рос крикливым, плохо спал. Травмы головы без утраты сознания были в возрасте 1,5, 2,5 и 17 лет. В детские годы был вспыльчивым, но общительным. Имел друзей. Учился хорошо. Писал стихи. С 15 лет становился все более замкнутым, «более холодным» к отцу, общался с ним все реже. Снизилась успеваемость. Потерял интерес к учебе. После окончания средней школы по настоянию родителей и «вопреки своему нежеланию» поступил в Ленинградское военное училище им. Можайского. Проучившись семестр, написал родителям, что не хочет быть военным и «покончит с собой», если родители не разрешат оставить учебу. Перестал общаться с сокурсниками. Иногда говорил намеками, что владеет «никому незнакомыми способностями». Временами становился замкнутым. Говорил, будто на него «надвигается» потолок, «давит» на него.
Особенности поведения были замечены преподавателями училища. Больной направлен в медсанчасть. После обследования отчислен. Врачи сообщили родителям, что их сын «болен шизофренией, должен лечиться у психиатров». Родители «медлили, не верили тому, что их сын может быть душевно больным», хотя он почти перестал общаться с ними.
Становился все более замкнутым, «задумчивым». Но был призван рядовым в армию: родители «надеялись, что армия поможет». Отслужил срок. Познакомился за это время с девушкой, женился, родился сын и больной с семьей вернулся к родителям.
Был замкнут, «рассеян и холоден к жене, сыну, родителям, особенно — к отцу». Часто ссорился с отцом и женой. С ней расстался. Вновь стал писать стихи. Никому их не показывал. Говорил, что он имеет «необыкновенные способности... глазами может двигать предметы... летать». Перестал общаться с кем-либо в семье, выглядел отрешенным ото всего.
Приглашенный родителями невропатолог настойчиво рекомендовал обратиться к психиатру. Родители «не успели ничего предпринять». Не сказав ничего родителям, больной уехал в Красноярск, гас якобы жила любимая девушка. Появился через 3 дня настороженным, тревожным, молчаливым. Вечером сел за стол, выпил немного водки и в момент, когда к нему подошел отец и пытался с ним поговорить, подбежал к балкону, открыл дверь и выбросился с 9-го этажа.
Через 40 минут доставлен в 15-ю городскую больницу без сознания. Установлены: разрыв селезенки (осуществлена спле-нэктомия), тяжелая сочетанная ЧМТ, ушиб ствола мозга, су-барахноидальное кровоизлияние; ушиб левого легкого; травматический шок III степени. В связи с нарушением дыхания сделана трахсостомия, налажена искусственная вентиляция легких, проводилась интенсивная терапия. Через 6 дней после ЧМТ
в коматозном состоянии переведен в институт нейрохирургии. Уточнен диагноз: сочетанная тяжелая ЧМТ, ушиб мозга тяжелой степени (преимущественно левой лобно-теменно-височ-ной области), субарахноидальное кровоизлияние. Состояние после спленэктомии. В последующем констатированы 2-сто-ронняя бронхопневмония, абсцесс правого легкого, анемия, кахексия; пролежни крестца, левого тазобедренного сустава, правой лопатки.
При поступлении в институт: на оклики не реагирует, лежит на спине, правая стопа ротирована кнаружи. Периодические движения в пальцах левой стопы, обеих рук. При болевых раздражениях — синхронное разгибание в обеих руках с элементами ротации кнутри. При пассивном поднимании век — разностоянис глазных яблок по горизонтали. Зрачки узки, фотореакция удовлетворительна, корнеальные рефлексы угнетены, больше справа. Глотательный рефлекс сохранен. Иногда — непроизвольные движения языка. Рефлексы орального автоматизма. Сухожильные рефлексы вызываются, отмечена диссоциация их по оси тела. При КТ-исследовании: скопление крови в полости носа, желудочковая система не изменена, расположена по средней линии; снижение плотности белого вещества; данных за внутричерепную гематому нет.
На 7-й день — спонтанное покашливание; в ответ на раздражение — движения в правой руке; правосторонний гемипарез.
На 8-й день: в ответ на произнесение имени больного страдальчески морщит лоб, возникают движения в левой руке, зевает, широко раскрывая рот.
На 10-й день — первое открывание глаз без фиксации взора.
На 13-й день иногда ведет взор в сторону врача, произносящего его имя, но при обращении к нему с элементарными инструкциями лежит неподвижно. Никак не изменяется выражение лица при разнообразных просьбах к больному. Глаза большей частью закрыты. При пассивном поднимании век — медленные плавающие движения глаз. Иногда (без всяких внешних воздействий) лицо больного становится как бы напряженным; морщит лоб.
На 23-й день: спокойно лежит в постели, глаза открыты; временами морщит лоб, как бы недоуменно вглядывается в окружающих, иногда на лице появляется выражение, напоминающее растерянность. Эти явления быстро исчезают. Больной становится расслабленным. Отмечены застывания левой руки в одной позе. Подолгу сохраняется приданная ей поза, даже очень неудобная. Различает родителей, близких знакомых.
На 24-й день: открывает глаза при обращении по имени, выполняет некоторые инструкции, фиксирует взор на враче. Пожал его руку по просьбе. Выражение лица более спокойное, чем вчера.
На 35-й день: активный взор и слежение при отсутствии общей произвольной двигательной активности. Голова и шея всегда повернуты влево. На ушных раковинах — пролежни. Обе руки согнуты в локтевых суставах, пальцы сжаты в кулак, ноги вытянуты. Мышечный тонус в руках повышен по пластическому типу. Остается тенденция к застыванию левой руки в приданной позе.
На 36-й день: выполнил несколько инструкций. Мучительно недоуменно смотрит перед собой. На словесные обращения не отзывается. Но сегодня впервые выполнил просьбу разжать кулак, согнуть левую руку в локтевом суставе. В правой руке — тремор.
В последующем больной совершал большее число движений. Голова и глаза оставались повернутыми влево. Повторялись состояния, когда лицо больного становилось напряженно-тревожным, брови — нахмуренными.
В течение длительного времени отмечалась высокая температура.
С 63-го дня больной начал менять свое положение в постели. Часть времени проводил в полусидячем положении. Согнутая левая рука лежит на груди (рис.29-1).
473
Клиническое руководство по черепно-мозговой травме

Рис. 29-1. Совершение произвольных движений после двух месяцев с момента травмы
Правой рукой совершает движения: кладет се на висящее над ним кольцо, покачивает его. Пальцы левой руки приближает к щеке, пытается ее почесать. По мере приближения к шеке в пальцах руки появляются гиперкинезы — мелкое дрожание, затем тремор становится крупноразмашистым и нарастающая его интенсивность делает невозможным целенаправленное движение этой руки. Правая нога вытянута, левой — совершает сгибательные и разгибательные движения. Когда персонал кормит больного и ложку с пищей подносят ко рту больного, он широко открывает рот, жует пищу, глотает. На кормящую его сестру не смотрит, а следит за происходящим в палате: смотрит на врача, стоящего недалеко от него; переводит взор на врачей, находящихся по другую сторону. Лицо — осунувшееся, его выражение спокойное или напряженное. Взгляд больного в эти минуты становится пронзительно-недоумевающим, как бы выражающим страдание, тревожные ожидания. Быстро переводит взгляд на обращающегося к нему врача. Он уже понимает обращенную речь полностью. Выполняет словесные инструкции. Быстро начинает совершать подсказанные движения, но появляется и усиливается тремор. Мелкий тремор становится крупноразмашистым. Собственной речевой деятельности нет. Часты облизывающие движения, высовывание языка (рис. 29-2).
высовывание языка, причмокивание губами). Активно следил за окружающей ситуацией, выполнил несколько инструкций врача (рис. 29-3, 4).

Рис. 29-3. Активное слежение за окружающей ситуацией; поза, близкая к декортикапионной

Рис. 29-4. Выполнение просьбы показать зубы
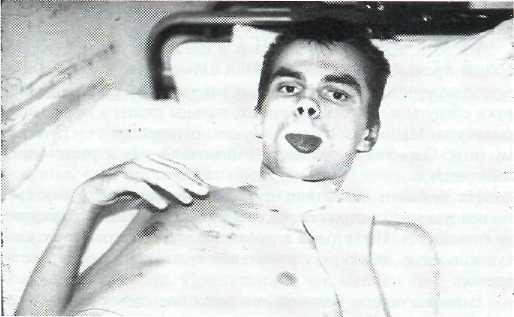
Рис. 29-2. Непроизвольное высовывание языка при активном взгляде
При первой встрече с отцом (на 64-й день после ЧМТ), его узнал, выполнил несколько его просьб. Но усилились ги-перкинезы (жевательные, облизывающие движения губами,
На 100-ый день: крайне тяжелое соматическое состояние. Одышка до 40 дыханий в минуту, температура — 40,5 градусов. Установлены бронхопневмония и абсцесс правого легкого. Лицо больного бледное, исхудалое, широко открыты глаза с выражением страдания. При попытке повернуть, отодвинуть руку лицо больного сморщивается в гримасе боли. Накануне узнал мать: улыбнулся, когда она появилась. Не реагировал на вопрос матери, хочет ли поесть яблоко, но быстро закивал головой, когда мать предложила ему апельсин (любил с детства). Быстро истощается, закрывает глаза и лежит неподвижно.
На 145-й день появились первые признаки собственной речевой активности. Обратился к матери, назвав ее «мамой», вспомнил имя сына. Сначала речь была скандированной. Вскоре стала свободной. Называл себя, возраст — свой и сына, семейное положение, адрес места жительства, название института. Дезориентирован во времени. Говорит, что находится здесь «около месяца», в декабре — «прыгнул с 9-го этажа». Стереотипен, пуэрилен в высказываниях. Часто зовет к себе врача и просит: «поднимите меня», «отнесите меня в туалет», «возьмите меня на руки». При необходимости воспользоваться судном говорит: «я хочу писать», «я хочу какать», «я хочу на руки». Утром следующего дня пожаловался,
474
Прогноз восстановления психической деятельности больных с ЧМТ
 что
он плохо спит по ночам, «снятся кошмары...
со всех сторон
наезжают на меня машины, не могу от них
спрятаться, просыпаюсь
в страхе».
что
он плохо спит по ночам, «снятся кошмары...
со всех сторон
наезжают на меня машины, не могу от них
спрятаться, просыпаюсь
в страхе».
С 160—170-го дня больной при расспросах мог описать свое состояние. Вновь говорил о «кошмарных снах — большой корабль, вдруг разделился на две части, люди в ночном белье тонули, я был на плоту». Ориентировка во времени неустойчива, но ошибки не грубы. Вместо 1983 года называет 1982. При напоминании врача запоминает дату, но через несколько часов ее путает. Правильно описывает положение левой руки. Но, если врач просит показать правую руку, начинает ее искать слева от себя.
Больному оформлена 1 группа инвалидности.
На 184-й день больной возвращен в 15-ю больницу. Там многократно осматривался врачами института нейрохирургии. Когда приходили родители, узнавал их, благодарил за приход.
При очередном осмотре: лежит на спине, выражение лица спокойное. Гиперкинезов пет. Глаза широко открыты. Внимательно следит за всеми окружающими. Ноги согнуты в коленных суставах, левая — повернута внутрь. Правая рука согнута в локтевом суставе, пальцы согнуты так сильно, что ногти указательного, среднего, безымянного пальцев впились в ладонь. Левая рука лежит свободно. Увидев врачей из института, оживился. Узнал, правильно назвал. На вопрос о самочувствии ответил: «хорошее». При расспросах оказалось, что больной почти не помнит происходившего в институте, по может воспроизвести внешний облик некоторых врачей, медицинских сестер, санитарок. Отвечает быстро, не задумываясь, часто одним лишь словом «не помню». Не предпринимает никаких усилий, чтобы вспомнить. При просьбе подумать отвечает более правильно на многие вопросы: «болен около 7 месяцев», «нахожусь недалеко от дома». Жалуется на боли в ногах, усиливающиеся при пассивных движениях во время осмотра (больной начинает кричать от боли, просит оставить его в покое). Есть смутное переживание болезни (со слов матери, иногда бывает подавленным, говорит, что ему нельзя жить в таком виде). По собственной инициативе о своем будущем не спрашивает.
Через год и 4 месяца — контрольное обследование в институте. Узнал врачей, правильно их назвал. Показал, что может делать руками и ногами. Передвигается на специально приспособленном стуле. Все инструкции выполняет правильно. Лицо грустное. Голос — тихий, но может говорить громче. На расспросы об обстоятельствах травмы отвечает неохотно, повторяя «не помню». Может воспроизвести отдельные события, происходившие около него в момент пребывания в институте. Оценки больного поверхностны. Интересы сужены, говорит, что дома читает, помогает матери по хозяйству, Со слов матери, бывают «приступы ярости, злобы» в ответ на показавшееся невнимание к нему младшей сестры, матери. При этом цинично и громко ругается, может ударить сестру. Когда ярость проходит, бывает подавлен; говорит, что он — «никчемный, жестокий». Оставался особо грубым по отношению к отцу, с ним почти не общался.
Вскоре настоял на том, чтобы разменяли 3-комнатную квартиру, предоставив ему однокомнатную. Получив ее, сам провел ремонт квартиры, передвигаясь на костылях. Переехав, ограничил визиты родителей к нему. Разрешал иногда лишь матери приезжать к нему. Сам покупал продукты, готовил. Писал стихи и, приходя в институт, долго читал их лечащему врачу. Сообщил, что дополнительно к пенсии по 1 группе инвалидности стал прирабатывать деньги: научился изготовлять приспособления для рыбной ловли и продавал их на рынке. При осмотрах в поликлинике: обстоятелен, трудны переходы от одной темы к другой. Мог сидеть у врача часами и рассказывать о «принципах питания». На каждое очередное обследование приносил новые стихи, читал их врачу. Речь оставалась замедленной, скандированной, дизартричной. О себе {при расспросах врача) сказал: «я давно перешагнул себя, каким был раньше... осознал себя.
больше работаю над собой». Кроме своих, читал врачу стихи Лермонтова, испанских поэтов.
Со слов матери известно, что больной в доме стремится к общению. Ходил к соседям, где есть две дочери, подолгу с ними разговаривал.
Однажды каждой из них предложил быть с ним в интимной близости, обнажил половые органы и не обнаружил ни тени смущения, увидев, как девушки удивлены, смущены его поведением. И в последующем больному «было непонятно», почему соседки избегают встречи с ним. Для родителей больной оставался трудным в общении. Иногда был спокоен, а временами «наступали приступы ярости, начинал громко кричать, цинично ругаться... затем все проходило, и больной становился подавленным». Сам о себе говорил, будто он «никчемный и неспособный жить среди людей».
В приведенном наблюдении ЧМТ получена больным, находившимся в остром психотическом состоянии, в результате суицидального действия,
Перенес 10-дневную кому. Отличия этого клинического наблюдения от подобных ему по тяжести ЧМТ, длительности (10 суток) комы:
-
несоблюдение последовательности выхода из комы (до первого открывания глаз отмечены ми мика страдания на лице, движения левой рукой при обращении к больному);
-
сравнительно быстрое восстановление фор мальных признаков ясного сознания, целенаправ ленной поведенческой активности (элементы по нимания речи отмечены на 24-й день после ЧМТ);
-
признаки правостороннего пространственного игнорирования, отсутствие афазии при тяжелом, преимущественно левополушарном поражении моз га (пирамидно-экстрапирамидный тетрапарез, бо лее выраженный справа, гиперкинезы, синдром Клювера-Бюси на первых этапах после ЧМТ);
-
проявление редких при тяжелой ЧМТ эле ментов застывания в приданной позе; яркие сно видения с их запоминанием и способностью пере дать их содержание врачу, проявившиеся через 4 месяца после ЧМТ;
-
восстановление способности к обучаемости, приобретению новых видов деятельности, самосто ятельному (независимому от родителей) существо ванию с полным самообслуживанием и ведением домашнего хозяйства, возвращение прежних при вычек к стихосложению, чтению и запоминанию стихов русских и иностранных авторов; но при этом явны упрощение суждений, грубый дефект эмоци онально-личностной сферы (вспышки агрессии, неуместное поведение в эпизоде знакомства с сес трами-соседками и непонимание своей неадекват ности).
Эти особенности могли быть обусловлены лев-шеством больного и возможным влиянием психотического состояния, как можно думать, длительно проявлявшегося, периодически обострявшегося.
475
Клиническое руководство по черепно-мозговой травме
 Левшество
сказалось, по-видимому, в более быстром,
чем у больных с подобной тяжестью ЧМТ,
восстановлении сознания, в элементах
правостороннего
игнорирования, отсутствии афазии при
преимущественно левостороннем поражении
мозга,
последующем приспособлении к
самостоятельной
жизни.
Левшество
сказалось, по-видимому, в более быстром,
чем у больных с подобной тяжестью ЧМТ,
восстановлении сознания, в элементах
правостороннего
игнорирования, отсутствии афазии при
преимущественно левостороннем поражении
мозга,
последующем приспособлении к
самостоятельной
жизни.
Исход можно считать близким к удовлетворительному при тяжелой ЧМТ, сопровождавшейся 10-суточной комой: достигнута возможность не только полного самообслуживания, ведения домашнего хозяйства, но и приобретения новых видов деятельности. Но оставался агрессивным по отношению к родителям, малокритичным по отношению к себе в отношениях с окружающими.
В отдаленном периоде отмечается формально удовлетворительное восстановление памяти, способности к обучению и овладению новыми знаниями и специальными занятиями; но выступает выраженный дефект, крайнее упрощение эмоционального поведения, личностной сферы.
29.4.2. Характеристики черепно-мозговой травмы
Прогностически значимы травмирующий фактор и ситуация получения ЧМТ, ее вид, тип, характер, тяжесть, клиническая форма, первичность-повторность травмы, внутриполушарная локализация, сторона и уровень преимущественного поражения мозга, наличие-отсутствие последствий и осложнений ЧМТ. Прогноз восстановления психической деятельности зависим и от глубины, длительности посттравматической комы, сроков и динамики выхода из нее и посткоматозных бессознательных состояний. Прогностически значимы сроки проявления первых психических явлений после долгого их перерыва.
29.4.2.1. Травмирующий фактор
и ситуация получения травмы
Значение этих двух признаков выступает в ходе сравнения психических нарушений ЧМТ при: 1) массовом поражении населения и 2) травмировании единичных пациентов. Последние преобладают в нейротравматологической клинике. Но с конца XX века учащаются массовые поражения населения в экологических, антропогенных, социогенных катастрофах. Психические нарушения пострадавших здесь часто имеют смешанный характер. Обусловленные ЧМТ нарушения дополняются психогенными, тем более возможными, чем легче ЧМТ (10).
Сравним ЧМТ пострадавших от землетрясения в Армении (декабрь 1988 г) и взрыва в Арзамасе (июнь 1988).
Различен основной повреждающий фактор. При землетрясении — удары, сдавления тела и головы человека падающими частями строений; гипоксия. При взрыве — непосредственное воздействие ударной волны. В Арзамасе при взрыве трех первых вагонов с взрывчаткой образовалась воронка с глубиной в 25 метров и диаметром в 56. Сразу после оглушительного удара взрыва в воздух поднялось огромное грибообразное черное облако. На расстоянии 300 м были разрушены дома, на более дальнем расстоянии выбиты стекла, двери. Чаще возникала закрытая, в основном, соче-танная ЧМТ: — первичные сотрясение и ушиб мозга, повреждение спинного мозга, нарушение слуха с разрывом барабанной перепонки, брюшной и грудной полости, кровоизлияния в лобную и параназальную пазухи; — вторичные повреждения осколками, летящими от разрушенных строений (проникающие ЧМТ, ранения тела, глаз, ушибы мягких частей тела); — третичные повреждения от удара тела и головы человека, отброшенного ударной волной, о грунт и другие преграды.
Различна длительность действия повреждающих факторов. Затянута при землетрясении (из-за невозможности быстрого извлечения пострадавших из-под развалин) и сравнительно коротка (мгно-венна) при взрыве.
Различны масштабы массового поражения населения. При землетрясении погибли 24554 чел. (из них 11859 детей), при взрыве — 88 чел (из них 10 детей), госпитализированы и получили амбулаторную помощь 740 пострадавших; ранения 30 больных квалифицированы как тяжелые.
Пострадавших в Арзамасе, в частности, 130 изученных психиатрами от больных с ЧМТ вне массовых поражений отличали: 1) иной состав по полу (74 женщины и 56 мужчин) и возрасту (от 2 до 84 лет: 19 детей до 16 лет и 25 больных — свыше 60 лет); 2) иное соотношение клинических форм ЧМТ с преобладанием легкой: сотрясение мозга (у 79), ушиб мозга легкий (у 7), средне-тяжелый (у 3) и тяжелый (у 2); тяжелый ушиб и сдав-ление мозга были у одного больного; 3) сочетание ЧМТ с рвано-ушибленными ранами мягких частей тела, проникающими ранениями глаз, травмой живота, грудной клетки, переломами и вывихами конечностей (у 38 из 130). Наиболее тяжелыми были повреждения стоявших на открытой местности, менее опасными — лежавших на земле людей.
476
Прогноз восстановления психической деятельности больных с ЧМТ
Мало пострадали находившиеся под зашитой прочных сооружений, углублений на местности.
Приведем наблюдения над пострадавшими, находившимися в разных половинах кабины первого вагона.
Машинист поезда М-ч, 33 лет. Сидел в правой части кабины у открытого окна. Был ближе всех пострадавших к эпицентру взрыва. Отброшен к противоположной стенке кабины. Установлено сотрясение мозга. Психиатром осмотрен на 6-й день. Доступен речевому контакту. Быстро понимает задаваемые вопросы. Отвечает без пауз. Ориентирован в месте и времени. Благодушен, часто улыбается. Нет встревоженное™ случившимся и озабоченности своим состоянием. Толвко при расспросах говорит: «все это часто снится во сне». Способен сообщить о произошедшем, исключая некоторые детали: «услышал резкий звук, дальше не помню, пришел в себя, начал различать голос помощника, поднялся, стал выходить из кабины и почувствовал выделение жидкости из правого уха, боли в зубах, была какая-то слабость и заторможенность».
В этом наблюдении взрывной волной больного отбросило от открытого окна внутрь кабины. После удара головы о стенку кабины наступила кратковременная утрата сознания. Быстро «пришел в себя», услышал и различил голос помощника. Сотрясение мозга здесь сочеталось с разрывом барабанной перепонки.
На 6-й день после взрыва психическое состояние больного характеризовалось ясным сознанием, амнезией на несколько минут (помнил звук взрыва, не помнил, как упал, очутился на полу и как вставал), способностью сообщить о своем состоянии и благодушным фоном настроения.
Помощник машиниста К-з, 27 лет, находился в левой стороне кабины тепловоза, где было открыто окно. Упал сразу на пол. Установлено сотрясение мозга.
На 6-й день осмотрен психиатром. Полностью ориентирован. Толково рассказывает о своем состоянии. Жалуется на ощущение заложенности в левом ухе и общую слабость. При расспросах врача сообщил, что взрыва не слышал и не знает, что с ним произошло, «очнулся на полу, вскочил, увидев лежавшего на полу машиниста, что-то бормотавшего». Помог ему встать. После того, «как пришел в себя» особо тягостным было ощущение заложенности в левом ухе: «плохо слышал с этой стороны».
В этом наблюдении утрата сознания у больного наступила, по-видимому, раньше, но длилась меньше, чем у машиниста. В момент осмотра на 6-й день отмечены амнезия (на несколько минут) и астения; нарушение слуха слева. От первого больного пациент отличается отсутствием благодушия.
Спектр психических нарушений у пострадавших в Арзамасе оказался широким (14). Моментальная утрата сознания на секунды-минуты отмечены у 74 больных с сотрясением мозга. Утраты сознания не было у 3 детей и 2 пожилых, находившихся в 80—400 м от эпицентра взрыва. Возбуждение со страхом отмечено у одного мальчика. Заторможенность
с ответами через большие паузы — у одной девочки. Необычно восстановление сознания после кратковременной его утраты у взрослых пострадавших. В ясное сознание они возвращались через обнуби-ляции: умеренное оглушение прерывалось короткими прояснениями сознания (у 17 больных). Состояния спутанности сознания с психомоторным возбуждением отмечено у 5 пострадавших и близкие к сумеречным его расстройства — у 16 больных: растеряны, не отвечали на вопросы, совершали стереотипные движения. Приходя в себя после кратковременной утраты сознания, больные успевали увидеть и услышать страшную картину, напоминающую «гибель мира» и вновь теряли сознание или становились возбужденными, дезориентированными. Адекватно предположение о психогенной природе некоторых из отмеченных нарушений у больных с легкой ЧМТ.
После установления ясного сознания проявлялись варианты астенического синдрома. Он сочетался с психогенной депрессией или субдепрессией; лишь у единичных больных проявилось благодушно-эй форичное настроение со снижением критики. Неизмеримо более часты, чем при ЧМТ, полученной в обычных условиях, амнезии: ретро-кон-антероградные. Отмечены у 95 % изученных больных. Важно различение нарушений, обусловленных ЧМТ (преходящие ощущение заложенности в ухе, снижение слуха до глухоты на стороне воздействия ударной волны, нарушение дыхания, боли в зубах, кровотечение из носа, ушей) и психогенных (астения, субдепрессивные состояния).
Прогностически благоприятным было обеспечение населения полной информацией о случившемся и рекамендациями соответствующего ситуации поведения.
Снижались и исчезали психомоторное возбуждение, тревога, страх. Заторможенные больные постепенно становились активными, их действия — адекватными случившемуся. Возвращались целесообразные формы поведения по восстановлению разрушенных строений.
При землетрясении прогностически неблагоприятны длительное пребывание больного под обломками со сдавлением головы и других частей тела, Остающиеся в ясном сознании кричат о помощи. Пострадавшие, остававшиеся активными до освобождения из-под обвалов, становились безразличными, вялыми после их извлечения из-под развалин.
Б-й Г-н, 10 лет, правша, учился в 4-м классе, жил с родителями па 9-м этаже дома. В институте нейрохирургии (И/б 3505/ 88) установлены: тяжелая открытая ЧМТ, вдавленный перелом левой височной кости, эпидуральная гематома правой ви-
477
Клиническое руководство по черепно-мозговой травме
 сочно-теменной
области, ушиб головного мозга,
постампутационная
культя верхней трети левой голени,
компенсированный синдром длительного
сдавления головы.
сочно-теменной
области, ушиб головного мозга,
постампутационная
культя верхней трети левой голени,
компенсированный синдром длительного
сдавления головы.
Со слов отца-слесаря, уходя утром на работу, он оставил сына и двух племянников спящими. Вынужден был вернуться домой, т. к. «забыл нужный инструмент». По дороге встретил жену, направлявшуюся в магазин. В доме сел в лифт. Проехал несколько этажей и услышал резкий оглушительный звук: «все рухнуло». Лифт разделился на две части. Отец больного остался стоять у одной стенки. Открытая часть лифта заполнилась «огромными массами». Закрытый ими, отец простоял в лифте двое суток, «разгребая» завалы и вышел из лифта. Искал свою квартиру, кричал имена сына и племянников. Последних обнаружил мертвыми. На третьи сутки услышал голос сына и увидел его руку, протянутую через отверстие. Больной крикнул: «Я жив, папа!». После долгих попыток освободил сына. Увидел, что на его голове «сорвана кожа в 3 пальца». На левой ноге мальчика лежала «огромная плита». Отец отвез больного в Ереван. Там сообщили о необходимости ампутации левой ноги. В Ереванской больнице, увидев отца, больной «кинулся» к нему, обнял, заплакал и повторял: «Я не виноват... началась война». В то же время больной помнил, как, ложась спать, разговаривал с двоюродными братьями. Спрашивал, где они. Отец «обманул больного, сказав, что они уехали в другой город». В момент разговора мальчик понял, что случилось землетрясение.
При осмотре в институте на 17-ый день после случившегося больной лежит спокойно. Выражение лица печальное. Движения замедлены. На вопросы отвечает не сразу, но правильно и по существу. Полностью ориентирован. Временами в палате читает книги на армянском языке. По просьбе врача перевел несколько строк на русский язык. Периодически спрашивает у отца, когда к нему придут братья. С окружающими больными общается мало.
В этом наблюдении возможна кратковременная
амнезия на начало землетрясения. Мальчик в течение двух суток оставался под завалами. Был активным, возбужденно-тревожным. Руками разгребал завалы, сделал ход, протянул через него руку, кричал о помощи; услышал крики отца и ответил ему. После освобождения из-под завалов оставался формально упорядоченным в своем поведении, но подавленным. Отмечен астено-субдепрессивный синдром.
При сравнении состояний пострадавших от взрыва и землетрясения можно отметить различия: кратковременность и длительность травмирующего фактора. Несходны и преобладавшие изменения психического состояния. После взрыва часты амнезия на момент взрыва, последующие благодушный фон настроения, многоречивость, у некоторых сохранялось адекватное эмоциональное состояние при выраженности астении. После землетрясения — астено-депрессивный, субдепрессивный синдромы.
Есть общее — кратковременность утраты сознания (и амнезии), последующее активное и целесообразное поведение пострадавших.
В обеих ситуациях в регрессе психических нарушений и профилактике психогенных расстройств
прогностически благоприятны: 1) обеспечение населения необходимой информацией о случившемся и о целесообразных формах поведения каждого, 2) возможно более быстрое начало общения с близкими после освобождения пострадавших из-под завалов.
