
- •Раздел 1. Возбудители бактериальных инфекций.
- •Занятие № 1. Патогенные кокки.
- •1. Основные принципы микробиологической диагностики инфекционных заболеваний.
- •2. Общая характеристика группы патогенных кокков, их таксономическое положение.
- •3. Морфологические, тинкториальные, биологические свойства стафилококков. Дифференциация патогенных и непатогенных стафилококков.
- •4. Стрептококки, их морфологические, тинкториальные и биологические свойства; классификация, токсинообразование и антигенная структура.
- •5. Патогенез стафилококковых и стрептококковых инфекций у человека.
- •6. Методы лабораторной диагностики стафилококковых и стрептококковых инфекций.
- •7. Морфологические, тинкториальные и биологические свойства менингококков, патогенез и микробиологическая диагностика вызываемых ими инфекций.
- •8. Морфологические, тинкториальные и биологические свойства гонококков. Патогенез гонореи. Микробиологическая диагностика острой и хронической гонореи. Гоновакцина.
- •9. Препараты, применяемые для диагностики, лечения и профилактики кокковых заболеваний.
- •Занятие № 2. Возбудители чумы, псевдотуберкулеза, туляремии, бруцеллеза и сибирской язвы.
- •1. Понятие о природно-очаговых, зоонозных и особо опасных инфекциях.
- •2. Режим работы лаборатории при диагностике особо опасных инфекций.
- •3. Возбудитель чумы, таксономическое положение, биологические свойства. Патогенез чумы.
- •4. Методы микробиологической диагностики чумы. Ускоренная диагностика чумы.
- •5. Противоэпидемические мероприятия в очаге чумы. Специфическая профилактика чумы.
- •6. Возбудитель псевдотуберкулеза. Биологические свойства. Патогенез псевдотуберкулеза.
- •7. Микробиологическая диагностика псевдотуберкулеза. Дифференциация возбудителя псевдотуберкулеза и других иерсиниозов.
- •8. Возбудитель туляремии, таксономическое положение, биологические свойства. Патогенез туляремии.
- •9. Методы микробиологической диагностики туляремии.
- •10. Противоэпидемические мероприятия в очаге туляремии.
- •11. Возбудитель бруцеллеза, таксономическое положение, биологические свойства. Классификация бруцелл. Эпидемиология и патогенез.
- •12. Методы микробиологической диагностики бруцеллеза.
- •13. Особенности иммунитета при бруцеллезе.
- •14. Возбудитель сибирской язвы, таксономическое положение, биологические свойства. Эпидемиология и патогенез сибирской язвы.
- •15. Методы микробиологической диагностики сибирской язвы. Дифференциация сибиреязвенных бацилл от антракоидов.
- •Занятие № 3. Возбудитель дифтерии. Патогенные клостридии.
- •1. Токсические инфекции. Особенности их этиологии, патогенеза и диагностики.
- •3. Возбудитель дифтерии, таксономическое положение, биологические свойства.
- •4. Типы возбудителей дифтерии. Отличие возбудителей дифтерии от дифтероидов.
- •5. Эпидемиология и патогенез дифтерии.
- •6. Микробиологическая диагностика дифтерии. Исследование на носительство дифтерийных бактерий.
- •7. Иммунитет при дифтерии. Серотерапия. Специфическая профилактика дифтерии.
- •8. Патогенные анаэробы, их таксономия, морфологические и культуральные свойства.
- •C. Рerfringens
- •C. Novyi
- •C. Septicum
- •C. Histolуticum
- •C. Sordellii
- •C. Sporogenes
- •С. Fallaх
- •C. Difficile
- •Занятие № 4. Возбудители туберкулеза и коклюша.
- •1. Общая характеристика микобактерий.
- •2. Характеристика возбудителей туберкулеза. Биологические типы микобактерий туберкулеза.
- •3. Эпидемиология и патогенез туберкулеза.
- •4. Особенности иммунитета при туберкулезе.
- •5. Методы микробиологической диагностики туберкулеза.
- •6. Аллергологическая диагностика туберкулеза. Туберкулин: состав, способ получения и применение. Внутрикожная проба Манту: техника проведения и интерпретация. Понятие «вираж туберкулиновой пробы»
- •7. Профилактика туберкулеза.
- •8. Возбудитель коклюша, таксономическое положение, биологические свойства.
- •9. Патогенез коклюша.
- •10. Микробиологическая диагностика коклюша. Дифференциация коклюшных, паракоклюшных бактерий и возбудителя септического бронхита.
- •11. Специфическая профилактика коклюша.
- •Занятие № 6. Семейство кишечных бактерий: эшерихии, сальмонеллы, шигеллы. Холерные вибрионы. Таксономическое положение
- •1. Общая характеристика бактерий кишечной группы. Общие принципы микробиологической диагностики кишечных инфекций.
- •2. Классификация патогенных кишечных палочек. Патогенез эшерихиозов, вызванных разными группами патогенных эшерихий.
- •Возбудители эшерихиозов – диареегенные Esherichia coli
- •3. Классификация сальмонелл. Антигенная структура сальмонелл. Схема Кауфмана–Уайта. Патогенез тифопаратифозных инфекций и сальмонеллезных пищевых токсикоинфекций.
- •Возбудители брюшного тифа и паратифов Salmonella typhi, Salmonella paratyphi a, Salmonella paratyphi b, Salmonella paratyphi c
- •Сальмонеллы – возбудители сальмонеллезов (пищевых токсикоинфекций) Salmonella typhimurium, Salmonella enteritidis, Salmonella choleraesuis, Salmonella dublin и др.
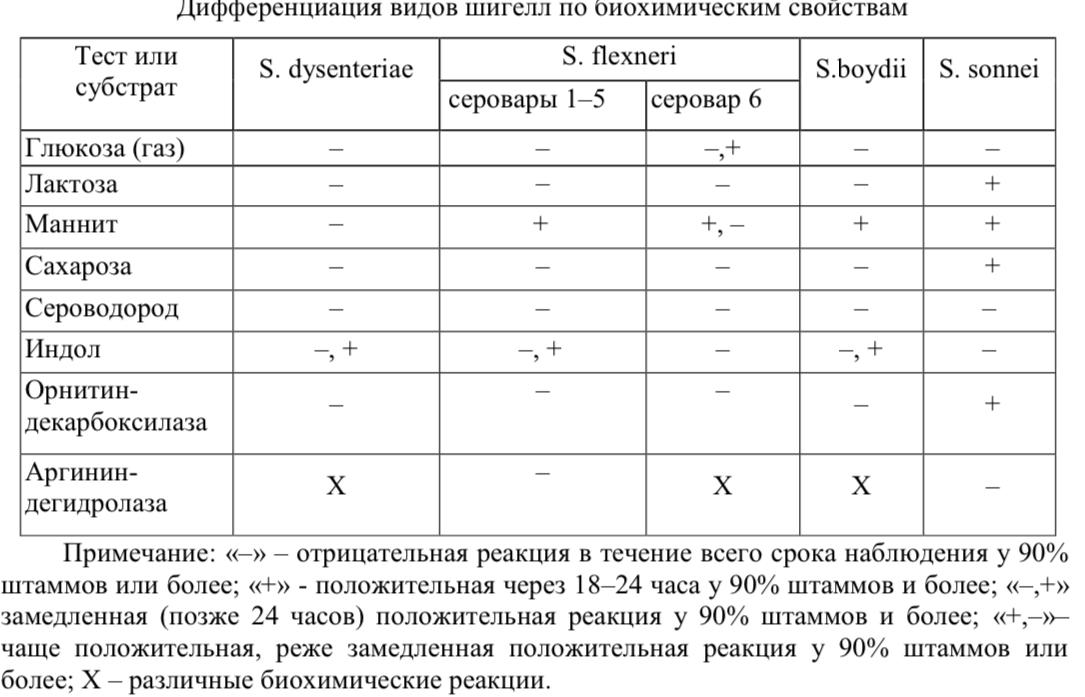
- •4. Классификация шигелл. Патогенез шигеллеза. Возбудители шигеллезов (дизентерии) Shigella dysenteriae, Shigella flexneri, Shigella boydii, Shigella sonnei
- •Занятие № 7. Патогенные спирохеты.
- •1. Общая характеристика и классификация патогенных спирохет.
- •2. Патогенез сифилиса.
- •3. Врожденный сифилис. Возбудитель сифилиса – Treponema pallidum.
- •4. Методы микробиологической диагностики сифилиса.
- •5. Иммунитет при сифилисе. Оценка результатов серологических исследований.
- •7. Биологические свойства возбудителя лептоспироза. Возбудитель лептоспироза – Leptospira interrhogans
- •8. Патогенез и микробиологическая диагностика лептоспироза.
4. Классификация шигелл. Патогенез шигеллеза. Возбудители шигеллезов (дизентерии) Shigella dysenteriae, Shigella flexneri, Shigella boydii, Shigella sonnei
Морфология.
• Форма прямых палочек с закругленными концами длиной 2–3 мкм и шириной 0,5–0,7 мкм,
• Лишены капсул и жгутиков, спор не образуют.
• Некоторые представители снабжены поверхностными образованиями – фимбриями или ресничками.
Тинкториальные свойства.
• Хорошо окрашиваются анилиновыми красителями,
• Гр«-»
Культуральные свойства.
• Факультативные анаэробы,
• Растут на простых питательных средах при 37° С.
• На селективных средах или питательном агаре образуют два типа колоний: S-колонии – небольшие гладкие правильной формы; R- – крупные плоские колонии с неровными краями, напоминающие гроздья винограда.
• При росте в бульоне гладкие (S) формы образуют равномерное помутнение, шероховатые (R) вызывают образование осадка, надосадочная жидкость остается прозрачной, иногда на поверхности бульона образуется пленка.
Ферментативные свойства.
• Обладают малой биохимической активностью: разлагают глюкозу без газообразования, не гидролизуют мочевину, не утилизируют малонат натрия, в среде с глюкозой и аргинином не образуют ацетил-метил- карбинол (отрицательная реакция Фогеса-Проскауэра), не обладают фенилаланиндезаминазой, лизиндекарбоксилазой, желатиназой, не ферментируют адонит и инозит каталазо-положительны, оксидазо-отрицательны.
• В отношении других признаков могут быть отклонения.
Токсинообразование.
Шигеллы обладают рядом факторов, играющих важную роль в формировании заболевания:
1. фактор адгезии (AF), расположен на фимбриях;
2. фактор колонизации (CF), его роль выполняют белки наружной мембраны;
3. ферменты, разрушающие слизь, – нейраминидаза, гиалуронидаза, муциназа, способствующие адгезии и колонизации;
4. факторы инвазии (IF, интерналины);
5. репелленты фагоцитоза (поверхностный К-антиген и липополисахарид шигелл, фактор, обеспечивающий активный выход шигелл из фагосом);
6. энтеротоксины типа LT, стимулируют активность аденилатциклазы и развитие диареи;
7. токсин Шига, или нейротоксин (S. dysenteriae серовар 1), не реагирует с аденилатциклазной системой, оказывает прямое цитотоксическое действие;
8. шигаподобные цитотоксины SLT-I (Shiga-like toxin, веротоксин 1, VT1,) и SLT-II, (веротоксин 2, VT2);
9. липополисахарид шигелл, освобождающийся при их распаде, является сильным эндотоксином, индуцирует развитие интоксикационного синдрома.
Антигенная структура.
Шигеллы обладают
групповыми (их обозначают – арабскими
цифрами c прописными латинскими буквами)
и типовыми (обозначают римскими цифрами
(I–VI) термостабильными О- антигенами, а
также термолабильными К- антигенами.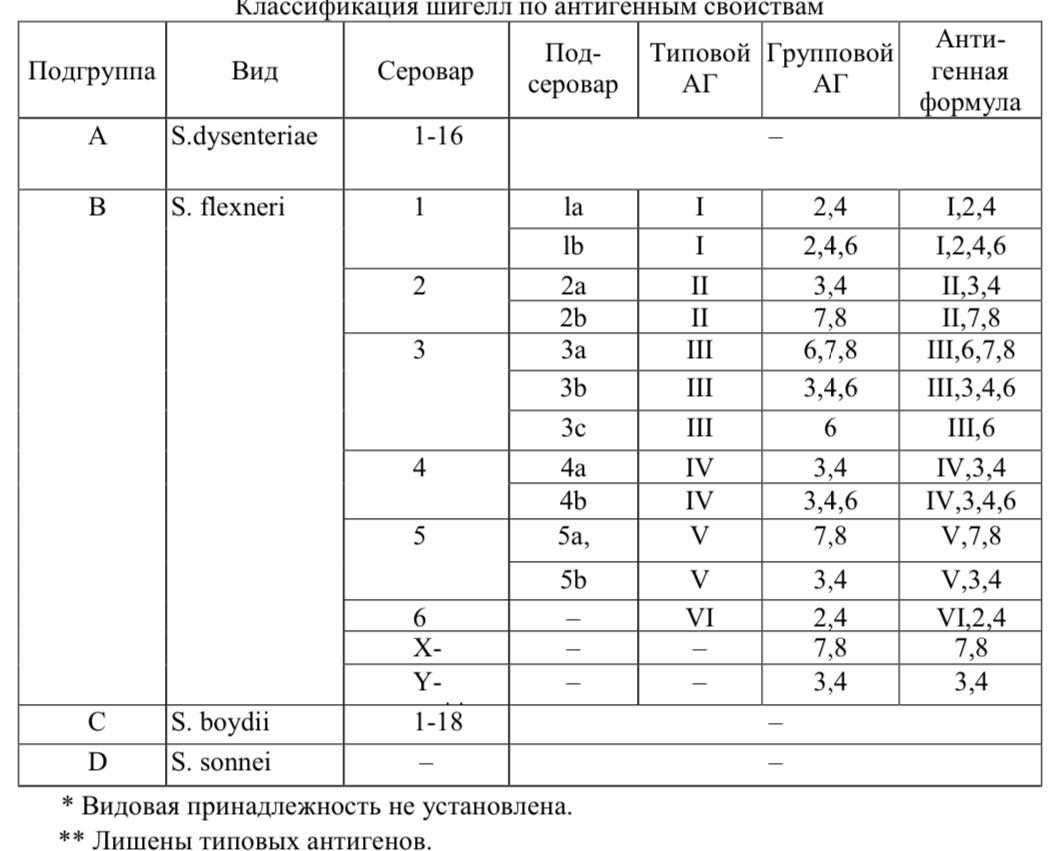
Патогенность для животных. В естественных условиях животные дизентерией не болеют. Обезьяны в питомниках восприимчивы к шигеллам, которые выделяет обслуживающий персонал. При парентеральном заражении кроликов у них развивается интоксикация, заканчивающаяся летальным исходом. Морские свинки чувствительны к шигеллам при кератоконъюнктивальном заражении.
Патогенез. Источником возбудителей являются больные острой или хронической формой дизентерии, реконвалесценты и бактерионосители. Наибольшее распространение имеют шигеллы Флекснера и Зонне.
Механизм передачи возбудителя – фекально-оральный.
Пути передачи – водный (преобладающий для шигелл Флекснера в целом по России и в Западной Сибири), пищевой (наиболее характерен для вида Зонне), контактно-бытовой (особенно для вида S.dysenteriae).
Входные ворота инфекции – эпителий слизистой вначале подвздошной кишки, а затем и толстого кишечника.
Динамика распространения возбудителя во внутренней среде макроорганизма.
1. Шигеллы за счет интерналинов активно проникают в эпителиальные клетки слизистой оболочки подвздошной кишки и размножаются в них.
2. Через 1–3 дня подвздошная кишка при благоприятном течении болезни освобождается от бактерий, и процесс локализуется в толстой кишке.
3. Возникают дегенеративные изменения клеток, их частичное или полное разрушение, слущивание.
4. Затем шигеллы инфицируют соседние клетки, попадают в подслизистую.
5. Размножаясь, шигеллы продуцируют энтеро- и цитотоксины, при разрушении микробов освобождается эндотоксин.
• Липид А эндотоксина вызывает состояние общей интоксикации организма. Угнетение ферментативно-окислительны процессов, нарушение водно-солевого, белкового и других видов обменов приводит к развитию ацидоза и накоплению в организме токсических продуктов. В результате могут развиться тяжелые токсикозы.
6. В дальнейшем нарастает воспалительная реакция с развитием дефектов слизистой оболочки.
* Патоморфологические изменения на территории толстого кишечника (дистальный отдел) проходят последовательно следующие стадии:
а) острое катаральное воспаление (гиперемия, отек слизистой, геморрагии, эрозии);
б) фибринозно-некротическое воспаление (некроз слизистой);
в) образование небольших глубоких язв.
7. Лишь незначительная часть шигелл попадает в брыжеечныеЛУ, где они лизируются, а также разрушаются макрофагами. В кровоток шигеллы попадают достаточно редко.
Наиболее поражаемые органы – слизистая, подслизистая и лимфоаппарат кишечника.
Выведение возбудителя во внешнюю среду осуществляется с испражнениями больного.
Механизмы саногенеза осуществляются за счёт появления антитоксических и антибактериальных антител (B-тип иммунного ответа). Поскольку ЛПС относится к тимуснезависимым антигенам, он индуцирует образование только IgM. Вследствие этого у пациентов с дефицитом образования IgM может формироваться затяжная и хроническая дизентерия. Белковые антигены наружной мембраны шигелл инициируют образование секреторных IgA. Иммунитет после перенесенной дизентерии кратковременный (6-12 месяцев), типоспецифический.
Микробиологическая диагностика основана на выделении и идентификации шигелл.
Материал для исследования — испражнения больных, реконвалесцентов, носителей; реже – рвотные массы и промывные воды желудка и кишечника, в летальных случаях используют кусочки органов.
Бактериоскопический метод не применяется, поскольку возбудители дизентерии не имеют каких-либо морфологических особенностей, по которым их можно было бы отличить от многих представителей нормальной микрофлоры толстого кишечника, например, эшерихий, протея, бактероидов и др.
Бактериологический метод.
1. Материал засевают на среды Эндо, Левина, Плоскирева, на которых колонии шигелл бесцветные, а также на селективно-дифференциальную ксилозо-лизин-дезоксихолатную среду (XLD), включающую феноловый красный, на которой шигеллы образуют красные колонии.
2. Полученную культуру испытывают в РА на предметном стекле с адсорбированными сыворотками, сначала – с поливалентными или смесью моносывороток, а затем – с каждой из входящих в их состав сывороток.
3. В случае обнаружения палочки вида Флекснера или Бойда устанавливают серовар или подсеровар при помощи адсорбированных сывороток.
• Подсеровар шигелл Флекснера определяют по антигенной формуле.
• Шигеллы Зонне идентифицируют по колициногенности. У шигелл Зонне установлено 17 колициногенных вариантов (колициноваров).
4. С целью подтверждения принадлежности к шигеллам определяют способность культур лизироваться поливалентным дизентерийным фагом.
Биологический метод.
Кератоконъюнктивальная проба — на морских свинках, которым в конъюнктивальный мешок вводят петлю суточной агаровой культуры или каплю бульонной культуры. Свежевыделенные шигеллы вызывают выраженный кератит. Помутнение или изъязвление роговицы наступает на 2– 5-е сутки после введения культуры в конъюнктивальный мешок. Метод применяется редко.
Серологический метод. Используется РНГА, реакция агглютинации латекса (РАЛ), реакция коагглютинации (РКА). Положительные ответы могут быть получены уже с 5-го дня болезни. При использовании метода парных сывороток достоверным считается увеличение титра антител не менее чем в 8 раз. РА при диагностике шигеллеза не применяется из-за малой специфичности и чувствительности.
Аллергологический метод. Не применяется.
Профилактика.
А – мероприятия по отношению к источнику возбудителей:
• ранняя диагностика дизентерии у больных стертыми формами, носителей и больных с типичной картиной заболевания.
Б – мероприятия по отношению к механизмам и путям передачи:
• соблюдение санитарно-гигиенических требований на объектах общественного питания и водоснабжения,
• предупреждение возможного контактно-бытового пути заражения.
В – мероприятия по отношению к восприимчивому организму – специфическая профилактика дизентерии разработана недостаточно.
Препараты:
1. Шигеллвак – вакцина дизентерийная против шигелл Зонне липополисахаридная жидкая.
Очищенный липополисахарид из культуры S. sonnei.
Препарат предназначен для профилактики дизентерии Зонне у детей с 3-х летнего возраста и взрослых.
Вакцину вводят однократно (0,5 мл, т. е. 50мг) подкожно или внутримышечно в наружную поверхность верхней трети плеча.
2. Бактериофаг дизентерийный поливалентный жидкий.
Стерильный фильтрат фаголизатов возбудителей бактериальной дизентерии шигелл Флекснера I, II, III, IV и VI типов и шигелл Зоне.
Препарат предназначен для профилактики и лечения бактериальной дизентерии у детей с 6 мес. и взрослых.
Бактериофаг принимают орально до приёма пищи 3 раза в день в течение 5-7 сут.
В период реконвалесценции одновременно с пероральным применением препарат рекомендуется 1 раз в день вводить ректально в виде клизмы, заменяя один приём через рот.
3. Бактериофаг дизентерийный поливалентный в таблетках с кислотоустойчивым покрытием и в свечах.
Концентрированный стерильный фильтрат фаголизатов возбудителей бактериальной дизентерии шигелл Флекснера I, II, III, IV, V типов и шигелл Зонне в виде таблеток или свечей с покрытием из ацетилфталалцеллюлёзы).
Препарат предназначен для профилактики и лечения бактериальной дизентерии у детей с 6 месячного возраста и взрослых.
Для профилактики препарат применяют во время групповых заболеваний в организованных коллективах и в семьях по 1 – 2 таблетки в день в зависимости от возраста.
5. Классификация, морфологические и биологические свойства холерных вибрионов. Патогенез холеры. Экспресс диагностика холеры.
Возбудители холеры – Vibrio cholerae (biovar cholerae, biovar eltor, серовар О-139)
Холера – острое инфекционное заболевание, характеризующееся развитием диареи с быстрой потерей внеклеточной жидкости и электролитов, возникновением в тяжелых случаях гиповолемического (дегидратационного) шока и острой почечной недостаточности.
Входит в число карантинных инфекций.
Морфология.
• Изогнутые или прямые палочки, размером – 1,5–3,0 мкм в длину и 0,2–0,5 мкм в ширину.
• Типичные формы вибрионы имеют в исследуемом материале и жидких питательных средах.
• При исследовании мазков из колоний имеют палочковидные формы.
• Спор и капсул не образуют.
• Подвижны, имеют один полярно расположенный жгутик.
• Клеточная стенка и цитоплазматическая мембрана типичны для грамотрицательных бактерий.
• Образуют фильтрующиеся и L-формы.
Тинкториальные свойства.
• Холерные вибрионы Гр«-».
• Хорошо окрашиваются всеми анилиновыми красителями, в частности водным фуксином Пфейффера.
Культуральные свойства.
• Факультативные анаэробы.
• Растут на обычных питательных средах, имеющих слабощелочную и щелочную (7,6–8,0 до 9,2) реакцию и содержащий хлорид натрия в концентрации 0,5–2% (галофилы), при температуре 37°С.
• На щелочном агаре образуют прозрачные голубоватые S-колонии.
• Хорошо культивируются на щелочной таурохолат-теллурит-пептонной среде (среда Монсура).
• На 1% пептонной воде они быстро размножаются, и на ее поверхности через 6 час появляется нежная пленка, содержащая вибрионы.
Ферментативные свойства.
• Холерные вибрионы обладают выраженными ферментативными свойствами.
• Разлагают до кислоты (без газа) глюкозу, мальтозу, маннит, левулезу, раффинозу, рамнозу, инозит, салицин, сорбит.
• По отношению к трём субстратам – сахарозе, маннозе, арабинозе все вибрионы подразделяются на 8 групп (группы 1 – 8 Хейберга).
• Глюкозу расщепляют как в анаэробных, так и в аэробных условиях с образованием кислоты без газа (тест Хью- Лейфсона).
• В среде с глюкозой и аргинином образуют ацетил-метил-карбинол (реакция Фогеса-Проскауэра).
• Расщепляют крахмал и декстрин, разжижают желатин, казеин.
• Продуцируют индол из триптофана, восстанавливают нитраты в нитриты.
• Сероводород не образуют.
Токсинообразование.
Имеют несколько факторов, способствующих развитию заболевания.
1. Положительный хемотаксис подвижных вибрионов по направлению к клеткам эпителия слизистой кишечника.
2. Ферменты: муциназа, гиалуронидаза, коллагеназа, липаза, фибринолизин, нейраминидаза, лецитиназа цинк-зависимая протеаза, которые расщепляют компоненты слизи, покрывающей эпителий, и открывают доступ вибрионам к моносиалоганглиозидам (Gm1) мембраны энтероцитов, которые являются рецепторами для холерогена.
3. Фактор адгезии, обеспечивающий фиксацию вибрионов на поверхности микроворсинок.
4. Фактор колонизации, стимулирующий размножение вибрионов на поверхности эпителия.
5. Холероген, экзотоксин, молекула которого состоит из двух фрагментов – А и В. Фрагмент А состоит из компонента А1, обладающего токсическим действием, и А2, выполняющего роль связующего между фрагментами А и В. Фрагмент В является лигандом, распознающим рецептор (моносиалоганглиозид, Gm1) энтероцита.
6. 7. 8. Фактор, повышающий проницаемость капилляров. Экзотоксины типа LT, ST, усиливающие диареегенный эффект. Эндотоксин (ЛПС), освобождающийся при лизисе бактериальных клеток.
Антигенная структура.
• Все вибрионы (патогенные и непатогенные) представители рода Vibrio имеют термостабильный О-антиген.
• Н-антигены вибрионов (жгутиковые) термолабильны; неспецифичны, общие для всего рода Vibrio.
Патогенность для животных. В естественных условиях животные холерой не болеют.
Патогенез.
Источник возбудителя — человек, больной типичной и, особенно, атипичной формой холеры, а также реконвалесценты и вибрионосители.
Механизм передачи возбудителя – фекально-оральный.
Пути передачи – водный, пищевой, контактно-бытовой.
Входные ворота инфекции — Попав в просвет тонкого кишечника, холерный вибрион фиксируется на поверхности энтероцитов, быстро размножается и вырабатывает комплекс токсинов.
Динамика распространения возбудителя во внутренней среде макроорганизма.
1. Колонизирует поверхность эпителия кишечных ворсинок, но внутрь энтероцитов не проникают. => не происходит и их дальнейшего распространения.
2. Вырабатываемые экзотоксины, а при лизисе вибрионов и эндотоксин, всасываются, увеличивают проницаемость капилляров стенки тонкого.
3. Он индуцирует несколько последовательно происходящих процессов:
а) вызывает диссоциацию GS-белка на субъединицы β и «α+ГДФ»;
б) в комплексе «α+ГДФ» индуцирует замещение ГДФ на ГТФ;
в) катализирует рибозилирование α-субъединицы в комплексе «α+ГТФ».
4. В дальнейшем комплекс «рибозилированная α-субъединица+ГТФ» активирует аденилатциклазу, запускающую массированное образование из АТФ циклического аденозинмонофосфата (цАМФ), который регулирует уровень секреции воды и электролитов кишечной стенкой.
5. Слизистая оболочка тонкого кишечника начинает выделять большое количество воды и электролитов в просвет кишечника.
6. Потеря жидкости в течение короткого срока (до 1 л в течение часа) приводит к уменьшению объема плазмы со снижением количества циркулирующей крови, перемещению жидкости из интерстициального во внутрисосудистое пространство, сгущению крови, обезвоживанию, гипоксии, метаболическому ацидозу, гипокалиемии, коронарной недостаточности. Быстро наступающие гемодинамические расстройства приводят к дегидратационному шоку и острой почечной недостаточности.
7. Дегидратация и дисбаланс электролитов, ацидоз и гипокалиемия являются ведущим звеном в патогенезе холеры.
8. Другие патогенетические факторы (интоксикация, аллергические реакции) имеют при холере второстепенное значение.
Наиболее поражаемые органы – слизистая и подслизистая тонкого кишечника.
Цитологических изменений клеток эпителия у больных холерой при биопсии выявить не удается. Данных, что холероген у человека поражает какие-либо другие органы, кроме тонкой кишки нет.
Выведение возбудителя во внешнюю среду происходит только с испражнениями больного.
Механизмы саногенеза — осуществляются за счёт появления антитоксических и антибактериальных антител (B-тип иммунного ответа), которые обладают выраженным вибриоцидным действием.
Постинфекционный иммунитет непродолжительный.
Микробиологическая диагностика.
Материал для исследования — фекалии и рвотные массы. От умерших людей с подозрением на холеру берут отрезки из верхней, средней и нижней частей тонкого кишечника.
Бактериоскопический метод.
1. Мазки из исследуемого материала окрашивают по методу Грама или фуксином Пфейффера и микроскопируют.
2. Определение подвижности вибрионов является обязательным.
Бактериологический метод.
1. Исследуемый материал засевают на жидкие (1% пептонная вода) и плотные питательные среды. 2. Из пленки, образовавшейся на поверхности жидкой среды после 6 часов культивирования, делают мазки, окрашивают их по Граму и обрабатывают люминесцирующими холерными сыворотками, а также проводят ориентировочную РА на стекле с О1 -холерной сывороткой, с сывороткой О-139 или реакцию иммобилизации холерных вибрионов с О-холерной сывороткой.
3. Материал из пленки пересевают в чашки со щелочным агаром или селективной средой и на жидкую среду накопления.
4. Отмечают специфические особенности роста колоний холерного вибриона на селективных средах.
5. Отобранные колонии засевают на МПА для получения чистой культуры, и вновь ставят РА на стекле с О1- холерной сывороткой, с сыворотками Огава и Инаба для определения серовара и с сывороткой О-139.
6. С молодой 3–4-часовой культурой, полученной на этом этапе, проводят развернутую РА, проверяют ферментацию углеводов и определяют принадлежность выделенной культуры к 1-й группе по Хейбергу, а также фаголизабельность холерными фагами С и Эль-Тор-2.
7. На основании результатов делают предварительное заключение о выделении холерного вибриона.
Для дифференциации вибрионов с родственными видами микроорганизмов используют набор тестов:
• Оксидазный, определение типа ферментации глюкозы (тест Хью-Лейфсона).
• Для дифференциации классического холерного вибриона и вибриона Эль-Тор используют тесты, определяющие чувствительность холерного вибриона к фагам, полимиксину, способность вибрионов агглютинировать куриные и гемолизировать бараньи эритроциты.

Серологический метод. Имеет вспомогательное значение. Применяют реакцию агглютинации и определение титра вибриоцидных антител.
Аллергологический метод не применяется
Ускоренная диагностика холеры.
Достоверность диагностики холеры основывается на выделении и полной идентификации чистой культуры (окончательный ответ). В целях скорейшего проведения противоэпидемических мероприятий для ограничения распространения этого заболевания, относящегося к особо опасным инфекциям (ООИ), проводят ускоренную идентификацию вибрионов, находящихся в пленке на поверхности 1% пептонной воды спустя 6 часов после посева материала (предварительный ответ). Проводят следующие тесты:
1. Микроскопия мазка окрашенного по Граму (далее - при обнаружении вибрионов);
2. РА с сыворотками 01, 0139;
3. Специфическая иммобилизация с О-холерными диагностическими сыворотками в капле при фазово-контрастной или темнопольной микроскопии;
4. РНГА с АТ-эритроцитарным диагностикумом;
5. Иммунофлюоресцентный метод;
6. ПЦР со специфическими праймерами;
7. Чувствительность к холерным диагностическим фагам (ХДФ) с учетом результатов через 3 часа;
8. Принадлежность к группе Хейберга с учетом результатов через 3 часа.
Профилактика заболевания.
А – мероприятия по отношению к источнику возбудителей:
• ранняя диагностика холеры у больных стертыми формами, носителей и больных с типичной картиной заболевания.
Б – мероприятия по отношению к механизмам и путям передачи:
• соблюдение санитарно-гигиенических требований на объектах общественного питания и водоснабжения,
• предупреждение возможного контактно-бытового пути заражения.
В – мероприятия по отношению к восприимчивому организму – с целью специфической профилактики холеры используется ряд препаратов:
1. Вакцина холерная корпускулярная инактивированная таблетированная сухая (взвесь холерных вибрионов сероваров Огава и Инаба классических или Эль – Тор, выращенных на плотной среде и инактивированных нагреванием или формалином).
Вводится подкожно.
Максимальная продолжительность иммунитета составляет 6 мес.
2. Вакцина холерная (Холероген-анатоксин + О-антиген) сухая или жидкая (надосадочная жидкость бульонной культуры холерного вибриона серовара Инаба, очищенная сернокислым аммонием и инактивированная формалином, жидкая или лиофилизированная).
Вводится подкожно в подлопаточную область.
Продолжительность иммунитета – 6 мес.
3. Вакцина холерная бивалентная химическая таблетированная (надосадочная жидкость бульонной культуры холерного вибриона штаммов серовара Инаба и серовара Огава, инактивированная формалином, лиофилизированная и таблетированная).
Применяют перорально.
Продолжительность иммунитета – 6 мес.
4. Вакцина холерная живая пероральная (штамм CVD 103-HgR Vibrio cholerae серогруппы 01, полученный путем делеции гена субъединицы А1 холерогена).
Выпускается Швейцарским институтом вакцин и сывороток.
Используется ограниченно из-за опасности реверсии вирулентности. В России не применяется.
