
- •Раздел 1. Возбудители бактериальных инфекций.
- •Занятие № 1. Патогенные кокки.
- •1. Основные принципы микробиологической диагностики инфекционных заболеваний.
- •2. Общая характеристика группы патогенных кокков, их таксономическое положение.
- •3. Морфологические, тинкториальные, биологические свойства стафилококков. Дифференциация патогенных и непатогенных стафилококков.
- •4. Стрептококки, их морфологические, тинкториальные и биологические свойства; классификация, токсинообразование и антигенная структура.
- •5. Патогенез стафилококковых и стрептококковых инфекций у человека.
- •6. Методы лабораторной диагностики стафилококковых и стрептококковых инфекций.
- •7. Морфологические, тинкториальные и биологические свойства менингококков, патогенез и микробиологическая диагностика вызываемых ими инфекций.
- •8. Морфологические, тинкториальные и биологические свойства гонококков. Патогенез гонореи. Микробиологическая диагностика острой и хронической гонореи. Гоновакцина.
- •9. Препараты, применяемые для диагностики, лечения и профилактики кокковых заболеваний.
- •Занятие № 2. Возбудители чумы, псевдотуберкулеза, туляремии, бруцеллеза и сибирской язвы.
- •1. Понятие о природно-очаговых, зоонозных и особо опасных инфекциях.
- •2. Режим работы лаборатории при диагностике особо опасных инфекций.
- •3. Возбудитель чумы, таксономическое положение, биологические свойства. Патогенез чумы.
- •4. Методы микробиологической диагностики чумы. Ускоренная диагностика чумы.
- •5. Противоэпидемические мероприятия в очаге чумы. Специфическая профилактика чумы.
- •6. Возбудитель псевдотуберкулеза. Биологические свойства. Патогенез псевдотуберкулеза.
- •7. Микробиологическая диагностика псевдотуберкулеза. Дифференциация возбудителя псевдотуберкулеза и других иерсиниозов.
- •8. Возбудитель туляремии, таксономическое положение, биологические свойства. Патогенез туляремии.
- •9. Методы микробиологической диагностики туляремии.
- •10. Противоэпидемические мероприятия в очаге туляремии.
- •11. Возбудитель бруцеллеза, таксономическое положение, биологические свойства. Классификация бруцелл. Эпидемиология и патогенез.
- •12. Методы микробиологической диагностики бруцеллеза.
- •13. Особенности иммунитета при бруцеллезе.
- •14. Возбудитель сибирской язвы, таксономическое положение, биологические свойства. Эпидемиология и патогенез сибирской язвы.
- •15. Методы микробиологической диагностики сибирской язвы. Дифференциация сибиреязвенных бацилл от антракоидов.
- •Занятие № 3. Возбудитель дифтерии. Патогенные клостридии.
- •1. Токсические инфекции. Особенности их этиологии, патогенеза и диагностики.
- •3. Возбудитель дифтерии, таксономическое положение, биологические свойства.
- •4. Типы возбудителей дифтерии. Отличие возбудителей дифтерии от дифтероидов.
- •5. Эпидемиология и патогенез дифтерии.
- •6. Микробиологическая диагностика дифтерии. Исследование на носительство дифтерийных бактерий.
- •7. Иммунитет при дифтерии. Серотерапия. Специфическая профилактика дифтерии.
- •8. Патогенные анаэробы, их таксономия, морфологические и культуральные свойства.
- •C. Рerfringens
- •C. Novyi
- •C. Septicum
- •C. Histolуticum
- •C. Sordellii
- •C. Sporogenes
- •С. Fallaх
- •C. Difficile
- •Занятие № 4. Возбудители туберкулеза и коклюша.
- •1. Общая характеристика микобактерий.
- •2. Характеристика возбудителей туберкулеза. Биологические типы микобактерий туберкулеза.
- •3. Эпидемиология и патогенез туберкулеза.
- •4. Особенности иммунитета при туберкулезе.
- •5. Методы микробиологической диагностики туберкулеза.
- •6. Аллергологическая диагностика туберкулеза. Туберкулин: состав, способ получения и применение. Внутрикожная проба Манту: техника проведения и интерпретация. Понятие «вираж туберкулиновой пробы»
- •7. Профилактика туберкулеза.
- •8. Возбудитель коклюша, таксономическое положение, биологические свойства.
- •9. Патогенез коклюша.
- •10. Микробиологическая диагностика коклюша. Дифференциация коклюшных, паракоклюшных бактерий и возбудителя септического бронхита.
- •11. Специфическая профилактика коклюша.
- •Занятие № 6. Семейство кишечных бактерий: эшерихии, сальмонеллы, шигеллы. Холерные вибрионы. Таксономическое положение
- •1. Общая характеристика бактерий кишечной группы. Общие принципы микробиологической диагностики кишечных инфекций.
- •2. Классификация патогенных кишечных палочек. Патогенез эшерихиозов, вызванных разными группами патогенных эшерихий.
- •Возбудители эшерихиозов – диареегенные Esherichia coli
- •3. Классификация сальмонелл. Антигенная структура сальмонелл. Схема Кауфмана–Уайта. Патогенез тифопаратифозных инфекций и сальмонеллезных пищевых токсикоинфекций.
- •Возбудители брюшного тифа и паратифов Salmonella typhi, Salmonella paratyphi a, Salmonella paratyphi b, Salmonella paratyphi c
- •Сальмонеллы – возбудители сальмонеллезов (пищевых токсикоинфекций) Salmonella typhimurium, Salmonella enteritidis, Salmonella choleraesuis, Salmonella dublin и др.
- •4. Классификация шигелл. Патогенез шигеллеза. Возбудители шигеллезов (дизентерии) Shigella dysenteriae, Shigella flexneri, Shigella boydii, Shigella sonnei
- •Занятие № 7. Патогенные спирохеты.
- •1. Общая характеристика и классификация патогенных спирохет.
- •2. Патогенез сифилиса.
- •3. Врожденный сифилис. Возбудитель сифилиса – Treponema pallidum.
- •4. Методы микробиологической диагностики сифилиса.
- •5. Иммунитет при сифилисе. Оценка результатов серологических исследований.
- •7. Биологические свойства возбудителя лептоспироза. Возбудитель лептоспироза – Leptospira interrhogans
- •8. Патогенез и микробиологическая диагностика лептоспироза.
3. Классификация сальмонелл. Антигенная структура сальмонелл. Схема Кауфмана–Уайта. Патогенез тифопаратифозных инфекций и сальмонеллезных пищевых токсикоинфекций.
Современная классификация сальмонелл, основанная на строении ДНК.
Вид |
Подвид |
Число сероваров |
Серогруппа |
Наиболее распространённые серовары |
Salmonella enterica |
I (enterica) |
1435 |
A B C D E |
paratyphi A paratyphi В, typhimurium, derby, heidelberg paratyphi C, choleraesuis, infantis, virchowi typhi, enteritidis, dublin london, anatum |
Salmonella bongori |
II (salamae) III a (arizo-) III b (diarizo-) IV (houtenae) VI (indica) (V-старое обозначение) |
485 94 321 69 11 20 |
Другие группы |
Не имеют собственных названий, обозначаются антигенной формулой по Кауфману–Уайту |
Возбудители брюшного тифа и паратифов Salmonella typhi, Salmonella paratyphi a, Salmonella paratyphi b, Salmonella paratyphi c
Морфология.
• Бактерии тифопаратифозной группы (ТПГ) не отличаются между собой по морфологическим признакам.
• Палочки с закругленными концами длиной 1,5–8 мкм, шириной 0,5–0,8 мкм,
• Полиморфные,
• Подвижные — перитрихиально расположенные жгутики (от 8 до 20).
• Спор и капсул не образуют.
Тинкториальные свойства.
• Хорошо окрашиваются всеми анилиновыми красителями,
• Гр«-»
Культуральные свойства.
• Факультативные анаэробы.
• Растут и размножаются на обычных питательных средах при 37° С и слабощелочном рН – 7,2–7,4.
• На МПА дают гладкие круглые полупрозрачные выпуклые влажные (S–форма) или шероховатые тусклые сухие неправильной формы (R–форма) колонии.
• Колонии паратифа В более крупные мутноватые, способные к валообразованию через 18–20 часов пребывания в термостате.
• На дифференциально-диагностических средах с лактозой сальмонеллы ТПГ образуют бесцветные колонии, на висмут-сульфит-агаре – черного цвета.
• Средой накопления для сальмонелл ТПГ является желчный бульон.
Ферментативные свойства. Сальмонеллы биохимически активны.
Биохимические свойства видов (старое название) или серотипов (название, соответствующее современной классификации) сальмонелл ТПГ.
Виды |
Глюкоза |
Лактоза |
Маннит |
Сахароза |
H2S |
Индол |
S.typhi |
К |
— |
К |
— |
+ |
— |
S.paratyphi A |
КГ |
— |
КГ |
— |
— |
— |
S.paratyphi B |
КГ |
— |
КГ |
— |
+ |
— |
S.paratyphi C |
КГ |
— |
КГ |
— |
— |
— |
Токсинообразование.
Тифопаратифозные бактерии обладают рядом факторов, способствующих развитию заболевания:
1. Фактор адгезии (прилипания сальмонелл к поверхности энтероцита, Ads F);
2. Фактор сцепления (сальмонелл с поверхностью энтероцита, Adr F);
3. Фактор колонизации (CF);
4. Фактор инвазии (IF, интерналин), обеспечивающий проникновение сальмонелл в эпителий кишки.
5. Способность сальмонелл продуцировать экзотоксины LT (labile toxin) и ST(stable toxin).
*Диареи у больных тифопаратифозными заболеваниями, как правило, нет.
6. Эндотоксины — липополисахариды (ЛПС), освобождающиеся при распаде сальмонелл, являются одним из главных факторов их патогенности. Они также могут инициировать синтез биологически активных соединений, определяющих патогенез эндотоксикоза.
Антигенная структура.
Сальмонеллы имеют 3 основных антигенных комплекса:
• О-антиген – соматический, термостабильный, связанный с телом микробной клетки.
• К-антиген (поверхностный, «капсульный»), имеющийся только у Salmonella typhi и Salmonella paratyphi С. Одним из компонентов К-антигена является Vi-антиген или антиген «вирулентности». В состав К-антигена входит также М-антиген (слизистый).
• Н-антиген – термолабильный, связанный со жгутиками.
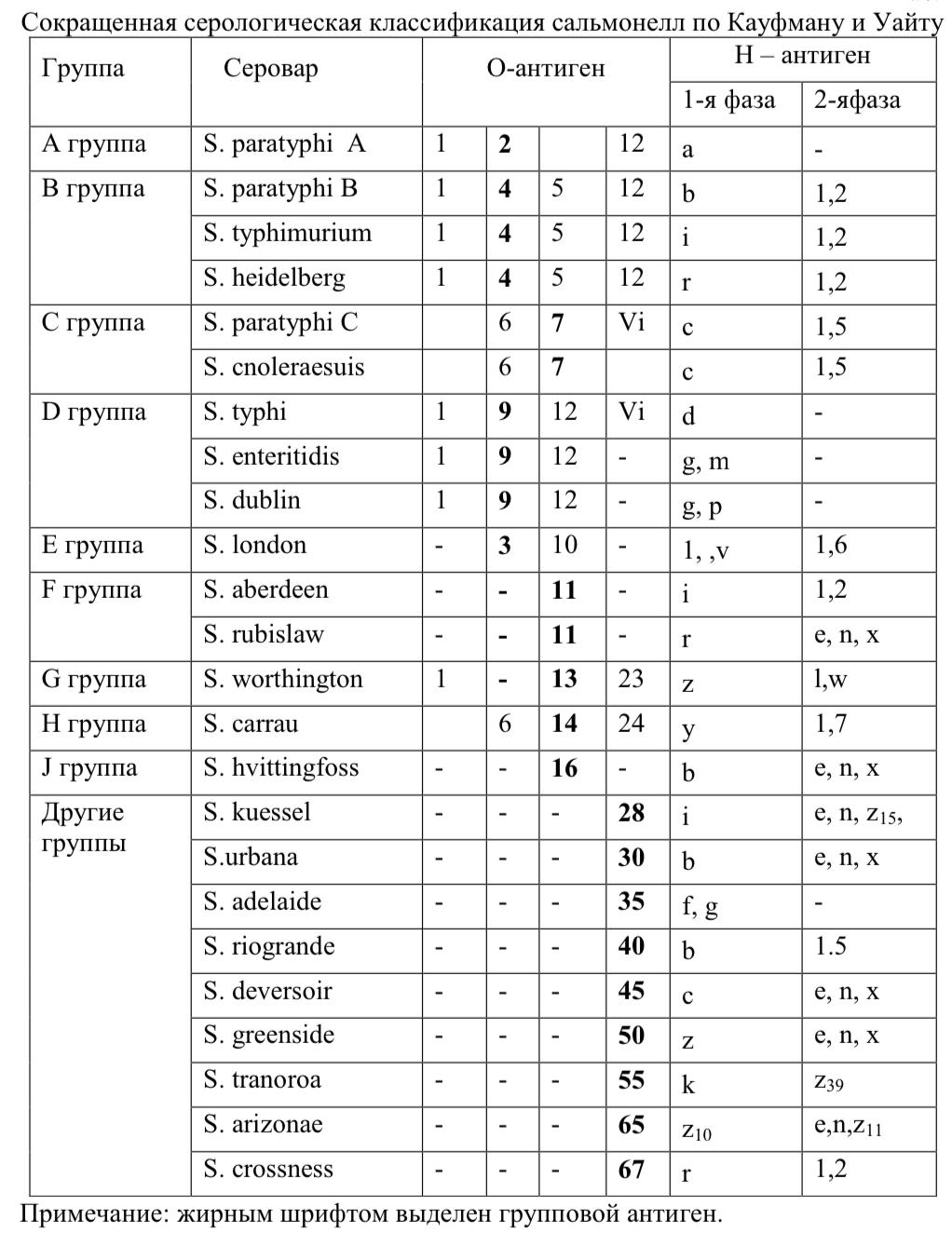
Патогенность для животных. В естественных условиях животные тифом не болеют. S. paratyphi В иногда могут вызвать заболевание домашних животных и птиц.
Патогенез. Источник возбудителей брюшного тифа и паратифа А — человек (больной или носитель).
Механизм передачи возбудителей – фекально-оральный.
Пути передачи – водный, пищевой, контактно-бытовой.
Входные ворота инфекции.
1. Если сальмонеллы не погибают в кислом желудочном содержимом, они проникают в тонкий кишечник.
2. Адгезия на поверхности энтероцитов происходит за счет расположенных на их поверхности рецепторов к моносахарам.
3. После адгезии и колонизации энтероцитов сальмонеллы за счет продуцируемого ими фактора инвазии (интерналин) проникают внутрь эпителиальных клеток слизистой.
4. В дальнейшем, не размножаясь в энтероцитах и не разрушая их, сальмонеллы переносятся сквозь эпителиальные клетки с последующим выходом в собственной пластинке слизистой (трансцеллюлярное проникновение, фаза инфицирования, инкубационный период).
Динамика распространения возбудителя.
1. Из слизистой оболочки по лимфатическим капиллярам и сосудам бактерии поступают в лимфатический аппарат кишечника (солитарные фолликулы и групповые лимфатические фолликулы), затем в мезентериальные ЛУ (фаза первичной регионарной инфекции, инкубационный период). => развитие лимфангоита, лимфаденита.
2. Бактерии быстро поглощаются макрофагами лимфатических узлов и размножаются в них. От внутриклеточного переваривания фагоцитами Salmonella typhi и paratyphi C защищены капсульным полисахаридом Vi — Он препятствует также лизису бактерий активированным по альтернативному пути комплементом и повышает их устойчивость к бактерицидному действию свободных радикалов.
3. Преодолев защитный барьер регионарного лимфатического аппарата, сальмонеллы попадают в кровь.
С этого момента заканчивается инкубационный период, длящийся 14 дней, и болезнь проявляется клинически (начальный период, 1-я неделя болезни, фаза бактериемии и токсинемии).
4. Липополисахариды (ЛПС), освобождающиеся при распаде сальмонелл, вскоре распадаются на липид А и полисахаридную часть.
5. Липид А при проникновении в макрофаги, тучные клетки, базофилы, эозинофилы, тромбоциты способствует выходу биологически активных веществ – гистамина, серотонина, простагландинов, лейкотриенов и др.
* Циркуляция эндотоксина и продуктов тканевого распада в крови вызывает состояние интоксикации организма (status typhosus), сопровождающееся развитием патофизиологических процессов (лихорадка, гипотония, нарушение кровоснабжения органов и ацидоз, синдром диссеминированного внутрисосудистого свертывания, шок и др.).
6. К концу 1 недели у части больных на груди и животе появляются розеолы — пятнышки (диаметром 1-5 мм) розового, красного или пурпурно-красного цвета, чаще округлой формы – результат локального расширения сосудов сосочкового слоя кожи.
7. Циркулирующие в крови сальмонеллы локализуются в паренхиматозных органах, наступает фаза паренхиматозной диссеминации (2–3-я неделя, разгар болезни). Одновременно происходит выделение возбудителя из организма больного через желчевыводящие пути, почки.
8. Сальмонеллы с желчью выделяются в просвет кишечника и частично выводятся с испражнениями, при этом оставшаяся часть бактерий внедряется в первично сенсибилизированные групповые и солитарные лимфатические фолликулы дистального отдела тонкой кишки.
* Развивающиеся в них некротические процессы являются следствием аллергической реакции, проявляющейся в виде гиперергического воспаления (выделительно-аллергическая фаза).
Наиболее поражаемые органы — Печень, селезенка, сосудистая система, ЦНС (тиф).
• Основные специфические патологоанатомические изменения локализуются в пейеровых бляшках и лимфатических фолликулах подвздошной кишки.
Выведение возбудителя во внешнюю среду.
• Из желчного пузыря и пейеровых бляшек попадает в просвет кишечника и на второй неделе болезни появляется в испражнениях.
• Поражение почек может сопровождаться выделением бактерий с мочой.
• Длительное бактериовыделение — хроническая форма брюшнотифозной инфекции, при которой возбудитель сохраняется в клетках СМФ.
Механизмы саногенеза.
1. В преиммунную фазу инфекционного процесса уничтожение сальмонелл наступает вследствие, лектинового и альтернативного пути активации комплемента.
2. В иммунную фазу инфекционного процесса – за счёт иммунного лизиса с участием IgM и комплемента по классическому пути активации. К белкам наружной мембраны сальмонелл образуются IgG, обладающие как опсонизирующими свойствами, так и способностью активировать комплемент по классическому пути.
• Сальмонеллы способны к внутриклеточному паразитированию в макрофагах и образованию L-форм.
• При нормально функционирующей иммунной системе пациента после перенесенного заболевания формируется, как правило, пожизненный иммунитет.
Микробиологическая диагностика.
Материал для исследования — кровь, желчь, моча, испражнения, отделяемое розеол, в отдельных случаях — пунктат костного мозга, спинномозговая жидкость, гной из септических очагов, некротизированные ткани.
Микроскопический метод. Применяется прямая и непрямая РИФ для обнаружения сальмонелл в исследуемом материале.
Бактериологический метод. Выделение тифозных и паратифозных бактерий проводят по одной и той же схеме, какой бы исходный материал не исследовался. Различия заключаются в первичном его посеве.
Исследование крови (1–2-я недели заболевания, выделение гемокультуры).
• Кровь в количестве 5–10 мл берут стерильно из локтевой вены больного и засевают в 50–100 мл питательной желчной среды Рапопорт.
• Из сред накопления материал засевают на скошенный агар или в среду Олькеницкого, а также в чашки со средой Эндо и Плоскирева.
• Через 18–24 часа изучают посевы, определяют чистоту культуры и идентифицируют ее на основании комплекса признаков: морфологических, тинкториальных, культуральных, биохимических и антигенных.
• Обнаружение микробов в крови всегда является показателем острого заболевания, признаком, абсолютно подтверждающим диагноз брюшного тифа.
Исследование испражнений (выделение копрокультуры, начиная со 2–3-й недели заболевания).
• Посев испражнений производят параллельно двумя способами – прямым и на среды обогащения.
Прямой метод – одну каплю приготовленного материала засевают на чашки со средами Плоскирева, Левина, висмут-сульфит агар.
Посев на среды обогащения – при посеве кусочек испражнений эмульгируют в 10 мл среды Мюллера, Кауфмана или, селенитового бульона. Из этих сред делают высев на чашки со средой Плоскирева, Левина, висмут-сульфит агар через 5–6 часов.
• Наличие возбудителя в фекалиях может быть результатом заболевания или бактерионосительства.
Исследование мочи (выделение уринокультуры с конца 2-й дели заболевания).
• В моче бактерии находятся практически в чистой культуре и в большом количестве.
• Посев производят на среды, применяемые для выделения их из испражнений.
Исследование желчи (дуоденальное содержимое, в течение всего срока заболевания).
Каждую порцию желчи сеют отдельно, материал в количестве 0,5 мл наносят на среды Плоскирева, Левина, висмут-сульфит-агар в чашки Петри и растирают шпателем.
Выделение чистой культуры
1. Отмечают типичные или подозрительные колонии, пересевают их на комбинированные среды (среда Олькеницкого, Рессела, в случае их отсутствия – на короткий, пестрый ряд: в пробирки со скошенным агаром и средами Гисса с лактозой и глюкозой).
2. Посевы инкубируют 24 часа при 37 оС.
3. На среде Олькеницкого сальмонеллы брюшного тифа ферментируют глюкозу с образованием кислоты (пожелтение столбика ара), не расщепляют лактозу (окраска скошенной части не изменяется) и продуцируют сероводород (почернение среды на границе столбика агара и скошенной поверхности).
4. Сальмонеллы паратифов ферментируют глюкозу с образованием кислоты и газа (пожелтение и разрыв столбика агара).
5. Полученную чистую культуру идентифицируют по морфологическим, тинкториальным, культуральным, биохимическим, антигенным свойствам и в реакции фаголизиса.
6. Со скошенного агара делают мазок, окрашивают по Граму, определяют подвижность культуры. 7. 7. Выделенную культуру сеют в ММТ (мультимикротест-система), которая содержит блок готовых диагностических сред для полного изучения биохимической активности микробов.
Биологический метод не применяется так как заболевания, вызываемые сальмонеллами ТПГ, относятся к антропонозным.
Серологический метод. Используется чувствительная РНГА с эритроцитарными диагностикумами (О-, Н-, Vi). Определение титра антител к Vi-антигену проводится также с помощью латекс- агглютинации или реакции коагглютинации. Чувствительность этих методов превышает 95%; ложноотрицательные результаты очень редки.
Для дифференциации бактерионосителей от вакцинированных применяют определение класса антител (IgM, IgG).
Аллергологический метод не применяется.
Профилактика. Специфическая профилактика в очаге включает назначение бактериофага всем контактировавшим лицам.
Используются также:
1. Вакцина брюшнотифозная спиртовая сухая.
• Препарат представляет собой инактивированные спиртом и лиофилизированные микробные клетки S.typhi.
• Применяется для профилактики брюшного тифа у взрослых (мужчины до 60, женщины до 55 лет).
• Вводится подкожно, двукратно с интервалом 25 – 35 сут в дозе: 1-я – 0,5 мл, 2-я - 1,0 мл. Из-за высокой реактогенности и кратковременности создаваемого иммунитета во многих странах больше не применяется.
2. Вакцина брюшнотифозная спиртовая, обогащенная Vi-антигеном.
• Вакцина состоит из двух компонентов: сухой брюшнотифозной спиртовой вакцины (500 млн. убитых брюшнотифозных бактерий) и раствора Vi-антигена (400 мкг), которые соединяют непосредственно перед применением.
• Препарат предназначен для профилактики брюшного тифа у детей с 7 до 14 лет.
• Вакцина модулирует образование специфических антител к О - и Vi – антигенам возбудителя брюшного тифа.
• Однократное подкожное введение вакцины в дозе 0,5 мл обеспечивает защиту от заболевания в течение 2 лет.
3. Вакцина брюшнотифозная субъединичная Vi -полисахаридная жидкая (ВИИНВАК).
• Препарат предназначен для профилактики брюшного тифа у взрослых.
• Вакцина представляет собой раствор капсульного полисахарида, извлечённого из супернатанта культуры S. typhi.
• Однократное подкожное введение вакцины в дозе 0,5 мл обеспечивает защиту от заболевания в течение 2 лет.
4. Вакцина брюшнотифозная живая оральная.
• Препарат представляет собой живую культуру вакцинного штамма S. typhi.
• Детям старше 6 лет и взрослым назначают 1 капсулу в сутки через день, всего 4 дозы.
5. Проходит испытания конъюгированная брюшнотифозная вакцина (полисахарид Vi, конъюгированный с белковым носителем). — Она используется для иммунизации грудных детей.
