
- •Вопросы к экзамену (опк-5,опк-6,пк-6,пк-8,пк-10):
- •Острый аппендицит. Этиология и патогенез. Клиническая симптоматика. Атипичные формы острого аппендицита.
- •Особенности клинической картины острого аппендицита при тазовом расположении червеобразного отростка.
- •Острый аппендицит. Особенности острого аппендицита у детей, стариков и беременных. Инструментальная диагностика. Тактика и техника оперативного лечения.
- •Осложнения острого аппендицита. Периаппендикулярный инфильтрат. Парааппендикулярный абсцесс.
- •Осложнения острого аппендицита. Пилефлебит. Перитонит. Абсцессы брюшной полости.
- •Острый холецистит. Этиология и патогенез. Классификация. Клиническая симптоматика.
- •Острый холецистит. Классификация. Инструментальная диагностика. Хирургическая тактика.
- •Осложнения острого холецистита. Классификация. Клиническая симптоматика.
- •Осложнения острого холецистита. Классификация. Инструментальная диагностика. Хирургическая тактика.
- •Желчнокаменная болезнь. Этиология и патогенез. Клиническая симптоматика.
- •Желчнокаменная болезнь. Инструментальная диагностика. Методы оперативного лечения.
- •Желчнокаменная болезнь и её осложнения. Механическая желтуха. Оперативная тактика.
- •Острый панкреатит. Этиология и патогенез. Классификация. Клиническая симптоматика.
- •Острый панкреатит. Инструментальная диагностика. Методы лечения.
- •Острый панкреатит. Современная тактика консервативного лечения.
- •Острый панкреатит. Показания к оперативному лечению. Хирургическая тактика.
- •Курация больных. Сбор жалоб, anamnes morbi, anamnes vitae, физикальный осмотр больного.
- •Курация больных. Постановка предварительного диагноза, определение тактики обследования и лечения.
- •Острая кишечная непроходимость. Этиология и патогенез.
- •Острая кишечная непроходимость. Классификация. Клиническая симптоматика.
- •Острая кишечная непроходимость. Инструментальная диагностика.
- •Острая кишечная непроходимость. Хирургическая тактика. Методы оперативного лечения. Особенности лечения окн опухолевого генеза.
- •Перитонит. Классификация. Первичный, вторичный и третичный перитонит. Абсцессы брюшной полости
- •Перитонит. Хирургическая тактика.
- •Абсцессы брюшной полости. Клиника. Диагностика. Методы лечения.
- •Наружные брюшные грыжи. Этиология и патогенез. Классификация. Клиническая симптоматика.
- •Наружные брюшные грыжи. Определение показаний к оперативному лечению. Оперативные вмешательства при отдельных видах грыж.
- •Осложнения наружных брюшных грыж. Невправимость. Копростаз. Виды ущемления грыж. Дифференциальная диагностика.
- •Атипичные виды ущемления грыж. Тактика хирургического лечения при различных видах ущемления грыж.
- •Прямые паховые грыжи. Анатомические особенности. Методы операций при прямых паховых грыжах.
- •Косые паховые грыжи. Анатомия пахового канала. Методы хирургического лечения.
- •Пупочные грыжи и грыжи белой линии живота. Анатомические особенности. Методы хирургического лечения.
- •Послеоперационные грыжи. Классификация. Современные методы хирургического лечения.
- •Язвенная болезнь желудка и 12-перстной кишки. Этиология и патогенез. Клиническая симптоматика.
- •Язвенная болезнь желудка и 12-перстной кишки. Инструментальная диагностика.
- •Хирургическое лечение язвенной болезни желудка и 12-п. Кишки. Показания к оперативному лечению.
- •Резекция желудка. Органосохраняющие операции.
- •Осложнения язвенной болезни желудка и 12-п. Кишки. Перфорация. Пенетрация.
- •Осложнения язвенной болезни желудка и 12-п. Кишки. Кровотечение. Диагностика.
- •Пилородуоденальный стеноз. Стадии заболевания. Клиническая и рентгенологическая диагностика.
- •Эндоскопическая классификация кровотечений при язвенной болезни. Тактика лечения.
- •Методы консервативной терапии, эндоскопические и хирургические методы остановки кровотечения при язвенной болезни.
- •Рак желудка. Этиология и патогенез. Классификация.
- •Рак желудка. Пути метастазирования. Клиническая симптоматика. Инструментальная диагностика.
- •Радикальные и паллиативные оперативные вмешательства при раке желудка.
- •Острые нарушения мезентериального кровообращения. Этиология и патогенез. Клиническая симптоматика.
- •Острые нарушения мезентериального кровообращения. Классификация. Дифференциальная диагностика. Инструментальная диагностика.
- •Тактика оперативного лечения нарушения мезентериального кровообращения.
- •Острые венозные тромбозы. Этиология и патогенез. Клиническая симптоматика.
- •Острые венозные тромбозы. Инструментальная диагностика. Хирургическая тактика.
- •Тромбоэмболия лёгочных артерий. Этиология и патогенез. Клиническая симптоматика. Инструментальная диагностика.
- •Тромбоэмболия лёгочных артерий. Хирургическая тактика.
- •Методы хирургической профилактики тэла.
- •Антикоагулянтная терапия острых венозных тромбозов. Тромболитическая терапия.
- •Эмболэктомия из лёгочной артерии.
- •Хроническая венозная недостаточность нижних конечностей. Анатомия и физиология венозной системы нижних конечностей. Клиническая симптоматика.
- •I) Поверхностные вены Данная группа сосудов расположена сразу под кожей и состоит из следующих вен нижних конечностей:
- •Хроническая венозная недостаточность нижних конечностей. Варикозная болезнь вен вен нижних конечностей. Клиническая симптоматика. Инструментальная диагностика.
- •Хроническая венозная недостаточность нижних конечностей. Компрессионная терапия, фармакотерапия
- •Хроническая венозная недостаточность нижних конечностей. Склеротерапия. Методы оперативного лечения.
- •Облитерирующие заболевания артерий нижних конечностей. Этиология и патогенез облитерирующего атеросклероза сосудов н. Конечностей. Клиническая симптоматика.
- •Облитерирующие заболевания артерий нижних конечностей. Клиническая классификация. Инструментальная диагностика.
- •Облитерирующий атеросклероз сосудов н. Конечностей. Хирургические методы лечения.
- •Этиология и патогенез тромбангиита. Клиническая симптоматика. Инструментальная диагностика. Классификация. Консервативные и оперативные методы лечения.
- •Эндовазальные методы лечения тромбангиита.
- •Профилактика облитерирующих заболеваний артерий.
- •Острая артериальная непроходимость артерий конечностей. Этиология и патогенез. Клиническая симптоматика. Классификация.
- •Острая артериальная непроходимость артерий конечностей. Инструментальная диагностика. Тактика и методы оперативного лечения.
- •Аневризма грудной аорты. Этиология и патогенез. Классификация. Клиника.
- •Аневризма грудной аорты. Диагностика. Лечение.
- •Расслаивающие аневризмы грудной аорты. Частота. Причины. Клиника. Формы клинического течения. Диагностика и лечение.
- •Аневризма брюшной аорты. Частота. Этиология. Клиника.
- •Аневризма брюшной аорты. Диагностика. Лечение.
- •Аневризмы магистральных артерий конечностей. Классификация. Клиника. Диагностика. Лечение.
- •Ситуационные задачи.
Острый панкреатит. Инструментальная диагностика. Методы лечения.
Острый панкреатит представляет собой воспаление поджелудочной железы (и иногда смежных тканей организма) в результате высвобождения активированных панкреатических ферментов. Наиболее частыми запускающими факторами данного процесса служат заболевания билиарного тракта и злоупотребление алкоголем. Формы ОП:
1. Отечный (интерстициальный) панкреатит.
2. Панкреонекроз стерильный:
а) по характеру некротического поражения: – жировой;
– геморрагический;
– смешанный;
– интерстициальный отек железы;
– микроскопические участки жирового некроза
– панкреатический и парапанкреатический некроз;
– редко — интерстициальный отек
б) по масштабу (распространенности) поражения: – мелкоочаговый;
– крупноочаговый;
– субтотально-тотальный; в) по локализации поражения:
– головчатый;
– хвостовой;
– с поражением всех отделов ПЖ.
3. Панкреонекроз инфицированный. Осложнения ОП:
1. Парапанкреатический инфильтрат. 2. Перитонит:
– ферментативный (абактериальный);
– бактериальный.
3. Септическаяфлегмоназабрюшиннойклетчатки:
– парапанкреатической; – параколической;
– паранефральной;
– тазовой.
4. Панкреатический абсцесс. 5. Псевдокиста:
– стерильная;
– инфицированная.
6. Аррозивное кровотечение.
7. Механическая желтуха.
8. Внутренние и наружные свищи ЖКТ Инструментальная диагностика.
1. Эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) и эндоскопическая папиллотомия. Данные исследования показаны при билиарном панкреатите с механической желтухой и/или холангитом с учетом визуализации расширенного в диаметре общего желчного протока по данным УЗИ и неэффективности комплексной консервативной терапии в течение 48 ч. ЭРХПГ является эндоскопической процедурой, используемой для оценки состояния желчного протока и протока поджелудочной железы. Данный метод диагностики у пациентов с острым панкреатитом применяют по экстренным показаниям и никогда не используют как диагностический метод первой линии. Показания:
острый панкреатит, вызванный желчно-каменной болезнью
усиление желтухи и клиническое ухудшение состояния пациента с билиарным панкреатитом, несмотря на проведение усиленной терапии.
Проведение
эндоскопической папиллосфинктеротомии
(в ходе ЭРХПГ) позволяет добиться снижения
вероятности осложнений, улучшения
прогноза и сокращения сроков госпитализации.
Проведение манометрии сфинктера
Одди делает возможным диагностирование
дисфункции сфинктера Одди (возможная
причина рецидивирующих идиопатических
панкреатитов). Однако следует учитывать,
что проведение данной манипуляции может
индуцировать развитие панкретатита.
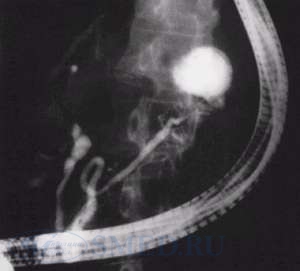 Рис.
ЭРХПГ. Определяется сообщение между
протоком поджелудочной железы и
псевдокистой.
2. Пункционная
биопсия под контролем КТ
Эту манипуляцию проводят для
дифференцирования асептического и
инфицированного некрозов поджелудочной
железы. Иглу вводят осторожно под
контролем изображения на КТ в область
около поджелудочной железы. Полученные
образцы должны быть доставлены в
лабораторию в течение одного часа.
Микроскопия полученной жидкости
может выявить в ней бактерии, что
предполагает перфорацию полого органа.
Высокая активность амилазы подкрепляет
предположение о панкреатите, хотя это
может наблюдаться и при других заболеваниях
брюшной полости.
Жидкость при остром
панкреатите может быть прозрачной и
бесцветной, соломенного цвета или
напоминать сливовый сок.
При помощи
КТ может быть установлен катетерный
дренаж.
Хотя данное исследование
важно для прогноза, рутинная аспирация
жидкости не рекомендуется.
Рис.
ЭРХПГ. Определяется сообщение между
протоком поджелудочной железы и
псевдокистой.
2. Пункционная
биопсия под контролем КТ
Эту манипуляцию проводят для
дифференцирования асептического и
инфицированного некрозов поджелудочной
железы. Иглу вводят осторожно под
контролем изображения на КТ в область
около поджелудочной железы. Полученные
образцы должны быть доставлены в
лабораторию в течение одного часа.
Микроскопия полученной жидкости
может выявить в ней бактерии, что
предполагает перфорацию полого органа.
Высокая активность амилазы подкрепляет
предположение о панкреатите, хотя это
может наблюдаться и при других заболеваниях
брюшной полости.
Жидкость при остром
панкреатите может быть прозрачной и
бесцветной, соломенного цвета или
напоминать сливовый сок.
При помощи
КТ может быть установлен катетерный
дренаж.
Хотя данное исследование
важно для прогноза, рутинная аспирация
жидкости не рекомендуется.
3. Хирургическая диагностика
В редких случаях, когда подозрение на перитонит клинически обосновано, а другие методы диагностики (включая КТ) дают неопределенные результаты, оправдана лапаротомия.
Лапароскопия менее инвазивна, чем лапаротомия, но доказательные данные о ее надежности отсутствуют. Лапароскопия показана при необходимости дифференцировки диагноза с другими заболеваниями органов брюшной полости.
Задачи лапароскопической операции (диагностические и прогностические):
Подтверждение диагноза острого панкреатита (и, соответственно, исключение других заболеваний брюшной полости, прежде всего острой хирургической патологии, мезентериального тромбоза и других). К признакам острого панкреатита относятся:
Отёк корня брыжейки поперечной ободочной кишки.
Выпот с высокой активностью амилазы (в 2-3 раза превышающей активность амилазы крови).
Наличие стеатонекрозов.
Выявление признаков тяжёлого панкреатита.
Геморрагический характер ферментативного выпота (розовый, малиновый, вишнёвый, коричневый).
Распространённые очаги стеатонекрозов.
Обширное геморрагическое пропитывание забрюшинной клетчатки, выходящее за пределы зоны поджелудочной железы.
Верификация серозного (стекловидного) отёка в первые часы заболевания (особенно на фоне тяжёлого общего состояния пациента) не исключает наличие тяжёлого панкреатита, так как при лапароскопии в ранние сроки признаки тяжёлого панкреатита могут не выявляться, то есть заболевание в дальнейшем может прогрессировать.
Методы лечения.
Консервативные методы лечения.
Немедекаментозные методы лечения. Назначают голод (не менее 2-4 суток) с постепенным переходом на режимы лечебного питания (подробнее о лечебном питании при заболеваниях поджелудочной железы ). Проводят зондирование и аспирацию желудочного содержимого. Показана местная гипотермия (холод на живот).
Применение анальгетиков и спазмолитиков. Для уменьшения боли применяют ненаркотические и наркотические анальгетики в инъекционной форме. Также показано применение спазмолитиков и М-холиноблокаторов.
Инфузионная терапия. Применяют растворы 0,9% хлорида натрия , 5% или 10% растворы декстрозы , сбалансированные полиионные растворы, плазмозаменители (неорондекс, декстран , поливинилпирролидон и другие). С целью улучшения реологических свойств крови используют гепарин и реополиглюкин.
Антиферментная терапия. Сильное угнетающее действие на секрецию ферментов желудка и поджелудочной железы оказывает длительно действующий синтетический аналог соматостатина - октреотид ( Сандостатин ). Также антиферментным действием обладают препараты апротинина ( Контрикал и Гордокс ).
Антисекреторные препараты. Используют блокаторы гистаминовых рецепторов 2-го типа (H 2 -блокаторы) и ингибиторы протонной помпы.
Детоксикационная терапия. При тяжёлом течении острого панкреатита показано применение методов экстракорпоральной детоксикации (плазмаферез). Также детоксикация достигается при помощи эвакуации токсических экссудатов (перитонеального, а особенно, ретроперитонеального) при лапароскопическом (или с помощью лапароцентеза) дренировании брюшной полости и при лапароскопической декомпрессии забрюшинной клетчатки.
Антибиотикотерапия. Эмпирическая антибиотикотерапия проводиться антибактериальными препаратами широкого спектра действия (цефалоспорины III-IV поколений или фторхинолоны II-III поколений в сочетании с метронидазолом ( Метрогил , Трихопол )) на срок не менее 14 дней.
Симптоматическая терапия
при рвоте - метоклопрамид ( Церукал ) в/м или в/в по 10 мг 3-4 раза в сутки
при падении гемоглобина - переливание крови
при гипокальциемии - в/в глюконат кальция в сочетании с альбумином (на 1 г/л сывороточного альбумина 0,02 ммоль/л кальция, если концентрация альбумина ниже 40 г/л)
при гипокалиемии - в/в препараты калия
при гипергликемии - дробное введение инсулина ( НовоРапид Пенфилл ) в малых дозах
при шоке под контролем ЦВД дополнительное введение жидкости и альбумина
при поражении органов-мишеней (респираторный дистресс-синдром, острая почечная, печеночная или сердечно-сосудистая недостаточность) показана посиндромная терапия.
Хирургическое лечение. Показанием к операции при остром панкреатите является развитие гнойных осложнений (инфицированный панкреонекроз, абсцесс поджелудочной железы). Операция в таких случаях выполняется в кратчайшие сроки после диагностики гнойных осложнений (они развиваются нередко на 15-21 сутки от начала заболевания.
Ферментативный панкреатит не является показанием к оперативному лечению. Эвакуацию жидкости из брюшной полости проводят путем лапароскопии, лапароцентеза или под контролем УЗИ с последующим дренированием брюшной полости. Лапароскопия показана пациентам с перитонеальным синдромом, в том числе при наличии УЗ-признаков свободной жидкости в брюшной полости. При невозможности проведения лапароскопии показан лапароцентез, который частично решает поставленные задачи. Лечебные задачи лапароскопической операции:
удаление перитонеального экссудата и дренирование брюшной полости
лапароскопическая декомпрессия забрюшинной клетчатки (показана в случаях распространения геморрагического пропитывания на забрюшинную клетчатку вдоль восходящей и нисходящей ободочных кишок в зонах максимального поражения)
Холецистостомия показана при наличии прогрессирующей билиарной гипертензии с гипербилирубинемией более 100 мкмоль/л и не ранее чем через 24 часа от начала интенсивной терапии. При сочетании острого панкреатита с деструктивным холециститом в дополнение к перечисленным мероприятиям показана холецистэктомия с дренированием холедоха. Лапароскопия противопоказана при:
нестабильной гемодинамике (эндотоксиновом шоке)
после множественных операций на брюшной полости (выраженном рубцовом процессе передней брюшной стенки и гигантских вентральных грыжах).
