
- •Глава 1. Элементы реанимации и экстренные манипуляции
- •1.1 Экстренное восстановление проходимости дыхательных путей
- •1.3 Восстановление сердечной деятельности и кровообращения
- •1.4 Виды и способы остановки кровотечений
- •Окончательные способы остановки кровотечения
- •1.5 Определение степени кровопотери
- •1.6 Венесекция.
- •1.7 Пункция и катетеризация подключичной вены по методике Сельдингера (1986).
- •1.8 Определение групповой принадлежности крови и резус-принадлежности.
- •Глава 2. Основные диагностические и лечебные манипуляции при заболеваниях грудной и брюшной полости у детей
- •2.1 Плевральная пункция
- •2.2 Торакоцентез и дренирование плевральной полости
- •2.3Пункция перикарда.
- •2.4 Симптомы и методика пальпации живота у детей при хирургических заболеваниях брюшной полости.
- •1. Сильная боль в левом плече. Наблюдают при внутрибрюшных
- •1. Усиление боли в правой подвздошной области при ротации правого
- •2. Уменьшение отношения частоты пульса к частоте дыкания при
- •3. Боль, возникающая в правой подвздошной области при сдавлении
- •2. В случаях внутрибрюшного кровотечения перкуссия при мягкой или
- •10 Дней нарастает боль в животе, чаще в правой подвздошной области.
- •1. Боль, возникающая при легком постукивании кончиками пальцев по
- •2. Ограниченная болезненность при легкой пальцевой перкуссии в
- •1. Болезненность на шее у места прикрепления ножек кивательной
- •2. Болезненность при пальпации левого подреберья. Наблюдают при
- •1. У больного острым аппендицитом болезненность при пальпации
- •1. Аускультатииио определяемый звук падающей капли. Определяют
- •2. При расширении двенадцатиперстной кишки, застойный, уве-
- •1. При непроходимости толстых кишок во время проведения клизмы
- •1. Цианоз отдельных участков кожи живота при остром панкреатите.
- •4. Терминальный отдел подвздошной кишки в виде четкообразной
- •2.5 Промывание желудка
- •2.6 Пункция брюшной полости
- •2.7 Неотложная помощь при химических ожогах пищевода.
- •5.Внутрисердечное введение лекарственных средств производится: а)во 2-ом межреберье слева отступая на 1 см от края грудины;
- •Глава 3. Основные диагностические и лечебные манипуляции при заболеваниях прямой кишки и ано-ректальной области, мочевыделительных путей.
- •3.1 Общий осмотр
- •3.2 Пальцевое исследование прямой кишки
- •3.3 Исследование анального рефлекса
- •3.4 Клизмы
- •1.По цели применения
- •На что обратить внимание при постановке клизмы?
- •Рекомендуемые количества жидкости для очистительных клизм у детей разного возраста
- •3.5 Катетеризация мочевого пузыря
- •3.6 Пункция мочевого пузыря.
- •3.7 Ректороманоскопия
- •Глава 4 Особенности транспортировки новорожденных и детей раннего возраста с хирургической патологией
- •4.1 Атрезия пищевода
- •4.2 Врожденная диафрагмальная грыжа
- •4.3 Дефекты передней брюшной стенки
- •4.4 Врожденная кишечная непроходимость
- •4.5 Язвенно-некротический энтероколит
- •4.6 Врожденные пороки ануса и прямой кишки
- •4.7 Пневмоторакс
- •4.8 Бактериальные инфекции новорожденных
- •4.9 Транспортировка детей с врожденными пороками сердца
- •Заключение
- •Приложение 2 Перечень практических навыков по детской хирургии
- •Нормы биохимического анализа крови у детей
- •Симптомы и синдромы в хирургии
- •Глава 1.Элементы реанимации и экстренных манипуляций………………… …………4
- •Глава 2. Практические навыки при заболеваниях грудной и брюшной полости у детей………………………………………………………………………………………43
- •Глава3. Практические навыки при хирургических заболеваниях прямой
- •Глава 4. Особенности транспортировки новорожденных и детей раннего возраста с хирургической патологией…………………………………………………………….121
3.6 Пункция мочевого пузыря.
Если по каким-то причинам не удается освободить мочевой пузырь от мочи путем катетеризации, можно произвести пункцию мочевого пузыря. Для этого используется игла длиной 12—15 см с натянутой на канюлю резиновой трубкой. До пункции больному рекомендуется ввести анальгетики.
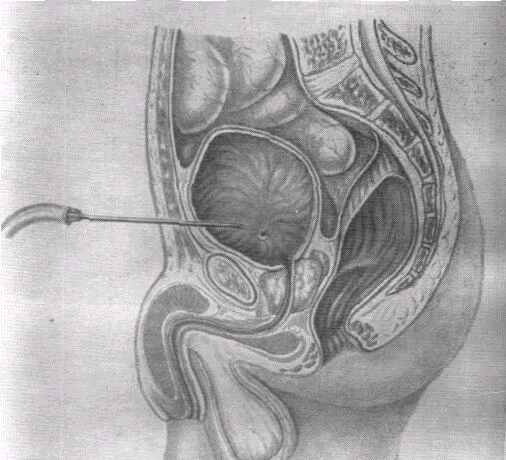
Рис. 43 Пункция мочевого пузыря
Ребенка укладывают на спину с подложенными под ягодицы кистями рук. Пальпаторно и с помощью перкуссии определяют границу переполненного мочевого пузыря. Кожу в надлобковой части обрабатывают антисептиками. Затем, отступив от лобковой кости на 2—3 см выше, стерильной иглой делают прокол по средней линии. Направление иглы при этом должно быть вертикальным по отношению к лежащему больному. Появившуюся из конца насаженной на иглу трубки мочу удаляют медленно, чтобы не вызвать кровотечения в связи с возможным расширением сосудов слизистой мочевого пузыря, обусловленным снижением внутриполостного давления.
3.7 Ректороманоскопия
Ректороманоскопия — распространенный и общедоступный метод эндоскопического исследования, абсолютно безопасный в опытных руках. Данная манипуляция дает не только исчерпывающую информацию о состоянии слизистой оболочки конечного отдела кишечника, но также ценные сведения о кишечном содержимом тонусе кишки, состоянии венозной геморроидальной сети и т. п. Это обеспечивает надежную диагностику локальных процессов (полипы, анальные трещины и др.), но и заболеваний, захватывающих обширные участки кишечника (полипоз, неспецифический язвенный колит и др.). Ректороманоскопию применяют в дополнение к пальцевому ректальному исследованию и для исследования доступных осмотру участков кишки. Обычно в этом возникает необходимость при выделении крови через прямую кишку, запорах, неустойчивое стуле, когда подозревают полипы, язвы, опухоль, повреждения слизистой оболочки. Кроме того, с помощью ректороманоскопии контролируют состояние слизистой оболочки после перенесенной дизентерии, а некоторых других кишечных заболеваний.
Противопоказаний для ректороманоскопии практически нет. Подготовка к исследованию, выбор аппарата и некоторые технические моменты данной процедуры регламентируются возрастом ребенка и характером патологического процесса.
Подготовка детей младшего возраста (до 3 лет) состоит из двух очистительных клизм кипяченой водой в объеме 50-150 мл за 60 и 30 минут до исследования с последующим введением газоотводной трубки. Детей более старшего возраста готовят по следующей схеме: вечером накануне исследования и за 1 — 1,5 ч до манипуляции - очистительные клизмы объемов 100-500 мл, а за 20-30 мин до процедуры - газоотводная трубка с боковыми отверстиями. В стандартную схему подготовки вносят коррективы в зависимости от предполагаемого диагноза. Так, при подозрении на неспецифический язвенный колит не следует отмывать кишечник до чистой воды, так как при этом удаляется налет со слизистой оболочки и вымываются все патологические примеси, характер которых помогает установить правильный диагноз. Напротив, при подозрении на полип прямая и сигмовидная кишки должны быть полностью опорожнены.
Ректороманоскопию проводят в кабинете, оснащенном наборами для исследования: детским ректоскопом М-170 и взрослым Р-185 или ректоскопами с волоконным световодом, а также биксами с ватными шариками, марлевыми салфетками, флаконами с вазелиновым маслом, удобным для проведения исследования столом.
У большинства детей ректороманоскопия проводится с кратковременной общей анестезией.
Техника ректороманоскопии. Положение ребенка — на спине с согнутыми в коленных суставах и поднятыми вверх ногами. У детей в силу психологических особенностей коленно-локтевое положение менее удобно, а иногда и невозможно.
У самых маленьких детей (до 3 лет) применяют короткий тубус детского ректоскопа М-170, а старше этого возраста - узкий тубус из ректоскопического набора для взрослых Р-185 или ректоскопа с волоконным световодом. Тубус вместе с оливой-проводником смазывают вазелиновым маслом и аккуратно, вворачивающими движениями, вводят в прямую кишку на глубину 3—4 см. Затем проводник удаляют, надевают окуляр и все последующие манипуляции осуществляют только при ясном видении просвета кишки. При помощи баллона Ричардсона, соединенного с трубой, кишку умеренно раздувают воздухом по мере продвижения тубуса. Необходимо учитывать изгибы кишки. Чем меньше ребенок, тем более вертикально расположена прямая кишка и менее выражены ее изгибы.
При исчезновении просвета кишки из поля зрения продвижение ректоскопа прекращают, тубус немного отводят назад. Необходимо отметить, что во время продвижения ректоскопа вперед внимание врача должно быть сконцентрировано в основном на технической стороне процедуры, а при извлечении аппарата особое внимание уделяют осмотру слизистой оболочки. Для лучшего обзора участков слизистой, находящихся за поперечными складками, целесообразно совершать круговые движения тубусом ректоскопа. Глубина введения его зависит от возраста ребенка и варианта положения тазового отдела сигмовидной кишки. В среднем она равна 15—25 см.
Рельеф слизистой оболочки прямой кишки представлен продольными и поперечными складками. Постоянными из продольных складок являются лишь 8 — 10 коротких складок, расположенных в нижнеампулярном отделе - так называемые морганьевы валики. В ампуле прямой кишки обычно видны три поперечные полулунные складки. Неизмененная слизистая оболочка прямой кишки выглядит розоватой или бледно-розовой, гладкой и блестящей, более яркой в области морганьевых валиков. Сквозь слизистую оболочку проступает разветвленная сосудистая сеть подслизистого слоя в виде переплетения мелких сосудов. Сосудистый рисунок в прямой кишке вариабелен, может усиливаться вследствие клизм.
При воспалительных изменениях вид слизистой оболочки прямой кишки меняется. При проктосигмоидитах в некоторых случаях появляются очаговая гиперемия разной интенсивности, отек, белесоватая слизь. Могут встречаться редкие точечные кровоизлияния, иногда — большое количество округлых выбуханий — фолликулов диаметром до 0,3 см, бледно-розового цвета, реже гиперемированных. Слизистая оболочка может терять присущий ей блеск, становится тусклой. Встречаются изъязвления.
Среди опухолей прямой и сигмовидной кишок ведущее место занимают полипы — округлые образования на ножке или широком основании. Диаметр их разный — от 0,3—0,5 см до 3—4 см и более. Большие полипы могут тянуть за собой участок неизмененной слизистой оболочки. Как правило, полипы бывают красного или вишневого цвета. Поверхность их гладкая, но может быть шероховатой, покрытой фибрином, эрозированной, что свидетельствует о выраженном воспалении. Обнаружение полипов в прямой кишке ставит необходимость проведения колоноскопии для исключения полипов в других отделах толстой кишки.
Тесты к главе III
Первым необходимым дополнением к визуальному исследованию ректоанальной области является _________________________________ прямой кишки.
Основной метод в дифдиагностике выпавшего полипа, выпавшей прямой кишки и флебэктазии геморроидальных вен:
а) ректоскопия
б)пальцевое исследование прямой кишки
в)осмотр во время акта дефекации
г)ирригография
3.Сифонная клизма выполняется:
а) водой;
б)1% р-ром хлорида натрия;
в)мыльным р-ром;
г)2% р-ром бикарбоната натрия.
4.Для выполнения сифонной клизмы необходимо иметь:
а) кишечный зонд;
б)воронку;
в)емкость с 1% р-ром хлорида натрия;
г)кувшин;
д) емкость для сбора отмываемого содержимого;
е) газоотводную трубку;
ж)все выше перечисленное.
5.Детям в возрасте до 3-х лет очистительную клизму делают:
1)резиновым баллоном;
2)кружкой Эсмарха;
3) комбинированной грелкой;
4)кишечным зондом.
