
- •Содержание предмета гистологии, ее задачи, связь с другими дисциплинами и значение для медицины
- •Краткий очерк развития гистологии
- •Методы исследования в гистологии
- •Приготовление гистологических препаратов
- •Методы микроскопирования гистологических структур
- •Цитология
- •Основные положения клеточной теории
- •Меры длины, применяемые в цитологии
- •Общая организация животных клеток
- •Структурные компоненты клетки
- •Клеточная оболочка (плазмолемма, цитолемма)
- •Транспорт через цитолемму
- •Органеллы
- •Органеллы, имеющие мембранное строение
- •Органеллы, не имеющие мембранного строения
- •Органеллы цитоскелета
- •Органеллы специального назначения
- •Включения
- •Жизненный (клеточный) цикл клетки
- •Деление клеток: митоз
- •Радиационные аспекты реактивности клеток
- •Основы эмбриологии человека
- •Основные характеристики половых клеток
- •Этапы эмбриогенеза
- •Критические периоды развития
- •Введение в учение о тканях
- •Эпителиальные ткани
- •Железистый эпителий
- •Кровь и лимфа
- •Форменные элементы крови: эритроциты, лейкоциты и тромбоциты
- •1. Ядро.
- •2. Рибосомы.
- •3. Микроворсинки.
- •4. Центриоль.
- •Гемопоэз
- •Соединительные ткани
- •Собственно соединительная ткань
- •Волокнистые соединительные ткани
- •Соединительная ткань со специальными свойствами
- •Скелетные соединительные ткани
- •Хрящевые ткани
- •Костная ткань
- •Гистологическое строение трубчатой кости
- •Мышечные ткани
- •Гладкая мышечная ткань
- •Поперечнополосатая мышечная ткань
- •Нервная ткань
- •Нервные клетки (нейроциты, нейроны)
- •Классификации нейронов
- •Внутреннее строение нейронов
- •Аксональный транспорт
- •Нейроглия (глиоциты)
- •Нервные волокна
- •Регенерация нейронов и нервных волокон
- •Межнейрональные синапсы
- •Синаптическая передача
- •Эффекторные нервные окончания
- •Рецепторные (чувствительные) нервные окончания (рецепторы)
- •Рефлекторные дуги
- •Введение в частную гистологию
- •Органы нервной системы
- •Периферическая нервная система Нерв
- •Чувствительные нервные узлы
- •Центральная нервная система
- •Спинной мозг
- •Головной мозг
- •Ствол мозга
- •Мозжечок.
- •Кора больших полушарий головного мозга.
- •Модульный принцип организации коры мозга
- •Вегетативная нервная система
- •Пластичность нервной системы
- •Органы чувств
- •Орган обоняния
- •Орган зрения
- •Строение глазного яблока
- •Реснитчатое (цилиарное) тело
- •Радужная оболочка (радужка)
- •Хрусталик
- •Стекловидное тело
- •Сетчатая оболочка (сетчатка)
- •Орган вкуса
- •Орган слуха и равновесия
- •Внутреннее ухо
- •Вестибулярная часть перепончатого лабиринта
- •Сердечно-сосудистая система
- •Артерии
- •Микроциркуляторное русло
- •Органы кроветворения и иммунной защиты
- •Красный костный мозг (medulla ossium rubra)
- •Вилочковая железа (thymus)
- •Лимфатические узлы (nodi lymphatica)
- •Гемолимфатические узлы (nodi lymphatici haemalis)
- •Селезенка (splen, lien)
- •Миндалины
- •Червеобразный отросток (appendix vermiformis)
- •Эндокринная система
- •Классификация органов эндокринной системы
- •Гипофиз (Hypophysis cerebri)
- •I. Передняя доля гипофиза.
- •II. Средняя доля гипофиза.
- •Эпифиз (шишковидное тело)
- •Щитовидная железа (Glandula thyroidea)
- •Околощитовидные железы (Glandula parathyroidea)
- •Кожа и ее производные.
- •Производные кожи Волосы
- •Потовые железы
- •Сальные железы
- •Дыхательная система
- •Носовая полость
- •Гортань
- •Пищеварительная система
- •Общий план строения стенки пищеварительной трубки
- •Передний отдел пищеварительной системы
- •Твердое и мягкое небо. Язычок
- •Большие слюнные железы
- •Подчелюстные слюнные железы (gl. Submaxillare)
- •Миндалины
- •Гистофизиология процессов пищеварения и всасывания в тонком кишечнике
- •Структурные особенности отделов тонкой кишки
- •Прямая кишка
- •Мочевыделительная система
- •Гистофизиология нефрона
- •Эндокринная система почек
- •Простагландиновый аппарат
- •Мочеотводящие пути
- •Почечные чашечки и лоханки
- •Мочеточники
- •Мочевой пузырь
- •Мочеиспускательный канал
- •Половая система
- •Мужская половая система
- •Семявыносящие пути
- •Добавочные железы мужской половой системы
- •Бульбоуретальные (Куперовы) железы
- •Женская половая система
- •1. Складки слизистой оболочки покрытые реснитчатым эпителием.
- •2. Собственная пластинка слизистой оболочки.
- •3. Мышечная оболочка.
- •4. Кровенос-ный сосуд.
- •Наружные половые органы женщины
- •Овариально-менструальный цикл
Прямая кишка
В ней различают верхнюю (тазовую) и нижнюю (анальную) части, отделенных поперечными складками слизистой. Слизистая оболочка верхней части выстлана однослойным призматическим эпителием, формирующим глубокие крипты. В нижней части прямой кишки различают три зоны: столбчатую, промежуточную и кожную. Столбчатая зона выстлана многослойным кубическим, промежуточная – многослойным плоским неороговевающим, а кожная – многослойным плоским ороговевающим эпителием. Собственная пластинка столбчатой зоны образует 10-12 продольных складок, содержит много кровеносных лакун, кровь от которых оттекает в гемороидальные вены. Здесь встречаются единичные лимфатические фолликулы, концевые отделы рудиментарных анальных желез. Собственная пластинка промежуточной зоны богата эластическими волокнами, лимфоцитами. Здесь располагаются концевые отделы сальных желез. В собственной пластинке кожной зоны кроме сальных желез появляются волосяные фолликулы, и концевые отделы апокриновых потовых желез. Мышечная пластинка прямой кишки двухслойная. В подслизистой основе, образованной рыхлой волокнистой соединительной тканью, расположены нервные и сосудистые сплетения. В последнем четко выделяются сплетения гемороидальных вен. При потере тонуса их стенки, могут возникать гемороидальные кровотечения. В этом слое имеется обилие барорецепторов, играющих большую роль в акте дефекации, а также концевые отделы рудиментарных анальных желез. У человека при патологических условиях они могут служить местом образования фистул.
Мышечная оболочка двухслойная: внутренний слой циркулярный, внешний – продольный. Циркулярный слой на разных уровнях образует два утолщения – внутренний и наружный сфинктеры, причем внутренний сфинктер образован гладкой, а внешний – поперечнополосатой мышечной тканью. Оба сфинктера играют важную роль в акте дефекации. Верхняя часть прямой кишки покрыта серозной оболочкой, а анальная – адвентициальной. Печень (hepar)
Это самая крупная железа. У взрослого человека ее масса составляет 1,5-2 кг и располагается в правом подреберье.
Печень выполняет целый ряд жизненно важных функций:
1. участвует во всех видах обмена веществ: углеводном, белковом, липидном, в том числе и обмене холестерина;
2. депонирует гликоген, жирорастворимые витамины А, D, E, К, кровь;
3. дезинтоксикационная, заключается в разрушении ядов, гормонов, биоаминов, лекарственных препаратов. В ней из токсического аммиака образуется нетоксическая мочевина, выделяемая с мочой;
4. барьерно-защитная функция: обезвреживание имеющимися в печени клетками Купфера поступивших с кровью микроорганизмов;
5. синтез белков крови: фибриногена, альбуминов, протромбина;
6. желчеобразовательная функция. Желчь эмульгирует жиры, чем способствует их всасыванию, стимулирует секреторную активность желудка и поджелудочной железы, пролиферацию и отторжение энтероцитов на кишечных ворсинках. Желчные кислоты, как установлено, выполняют роль биологически активных веществ с широким спектром действия и
7. кроветворения в эмбриональный период.
Развитие. Печень закладывается на 3-ей неделе эмбриогенеза из энтодермы туловищной кишки в виде мешковидного выпячивания (печеночная бухта), врастающего в брыжейку. Передний его отдел служит источником развития печени, а задний – желчного пузыря и желчного протока.
Строение. Печень покрыта соединительнотканной капсулой, плотно сращенной с висцеральным листком брюшины. Отходящие от капсулы слабо выраженные у человека прослойки соединительной ткани разделяют орган на дольки, являющиеся его структурной и функциональной единицей (рис. 16-10).
Печеночные дольки имеют форму шестигранных призм шириной до 1,5 мкм. Дольки могут сливаться своими основаниями, образуя сложные дольки. Количество долек в органе достигает 500 тысяч. Интенсивное развитие междольковой соединительной ткани, сопровождаемое атрофией печеночных долек, известно под названием «цирроз», является признаком тяжелого заболевания печени.
Кровеносная система печени тесно связана с ее строением и ее можно условно разделить на систему притока крови к долькам, систему циркуляции в них и систему оттока крови от долек. Система притока образована двумя сосудами – печеночной артерией и воротной веной. Последняя собирает кровь от всех непарных органов брюшной полости и богата веществами всосавшимися в кишечнике, гормонами, биологически активными веществами и соединениями подлежащими детоксикации. Кровь идущая от аорты по печеночной артерии богата кислородом. Войдя в области ворот в печень, эти сосуды идут рядом и разветвляются на долевые, сегментарные, междольковые и вокругдольковые артерии и вены. На всем протяжении их сопровождают аналогичные по названию желчные протоки. От вокругдольковых артерий и вен отходят короткие артериолы и венулы, которые входят в дольку и после слияния образуют синусоидные капилляры, располагающиеся внутри долек между печеночными балками, несущие смешанную кровь к центру дольки и сливающую в центральную вену. Из последней кровь собирается в собирательные или поддольковые вены, далее в печеночные и нижнюю полую вену. Таким образом, синусоидные капилляры располагающиеся между вокругдольковых сосудов и центральной веной образуют «чудесную» капиллярную сеть.
Капилляры ее выстланы эндотелиоцитами, между которыми находится поры, а также многочисленные звездчатые макрофаги (клетки Купфера). Могут там же встречаться pit-клетки (большие гранулярные лимфоциты), обладающие естественной киллерной и эндокринной активностью. Базальная мембран на большом протяжении этих капилляров отсутствует. Между эндотелиоцитами и гепатоцитами располагается узкое (0,2-1 мкм) перисинусоидальное пространство (пространство Диссе).
В последнем под эндотелиоцитами встречаются единичные аргирофильные волокна, количество которых увеличивается на периферии долек. В нем идущие навстречу друг другу от эндотелиоцитов и гепатоцитов располагаются микроворсинки. Сюда отправляют свои отростки и так называемые перисинусоидальные липоциты. Последние располагаются между соседними гепатоцитами печеночной балки. Их количество может сильно увеличиваться при хронических заболеваниях печени. Полагают, что последние способны к волокнообразованию и депонирования жирорастворимых витаминов.
Печеночные балки, образованные двумя тесно прилегающими рядами гепатоцитов, радиально сходятся в дольке к центральной вене. Имеющие углубления в двух смежных гепатоцитах балки, образуют желчный капилляр, по которым секретируемая в них из гепатоцитов желчь оттекает в сторону периферии дольки. Кровь же, по расположенным между балками синусоидных капиллярах, течет наоборот, в центр.
Гепатоциты, образующие печеночные балки, представляют собой крупные клетки полигональной формы. Имеют одно или несколько ядер. В каждом гепатоците выделяют две стороны – вазальную и билиарную. Вазальная сторона обращена в сторону синусоидного капилляра. Мембрана ее образует множество микроворсинок, выступающих в перисинусоидальное пространство. Васкулярная сторона выделяет в кровь белки, глюкозу, витамины, липидные комплексы. В цитоплазме гепатоцитов этой стороны имеется развитая гладкая и гранулярная цитоплазматическая сеть, рибосомы, обилие митохондрий. На мембранах сети идет синтез белков, метаболизм липидов и углеводов, выделяющихся в кровь синусоидных капилляров. Кроме того цитоплазматическая сеть осуществляет дезинтоксикацию вредных веществ. Билиарная сторона обращена в сторону желчного капилляра, образованного углублениями мембран двух смежных гепатоцитов. Вблизи желчного капилляра, цитолеммы контактирующих гепатоцитов соединяются при помощи опоясывающих десмосом, плотных и щелевидных контактов. Билиарной стороной гепатоцитов вырабатывается желчь, поступающая в желчный капилляр и далее в протоки. В цитоплазме гепатоцита этой стороны имеется развитый комплекс Гольджи, обилие пероксисом и слабо развитая цитоплазматическая сеть
Р ис.
16-10. Печень человека. 1. Печеночная долька.
2. Междольковая соединительная ткань.
3. Триада: А. Артерия. В. Вена. С. Желчный
проток. 4. Печеночные балки. 5. Синусоидный
капилляр. G. Ядро эндотелиальной клетки.
D. Клетка Купфера. 6. Центральная вена.
7. Поддольковая вена.
ис.
16-10. Печень человека. 1. Печеночная долька.
2. Междольковая соединительная ткань.
3. Триада: А. Артерия. В. Вена. С. Желчный
проток. 4. Печеночные балки. 5. Синусоидный
капилляр. G. Ядро эндотелиальной клетки.
D. Клетка Купфера. 6. Центральная вена.
7. Поддольковая вена.
.
При повреждении гепатоцитов создается возможность попадания в кровь желчи, что приводит к возникновению паренхиматозной желтухи. При закупоривании желчевыводящих путей (камнем, опухолями, паразитами) давление в последних возрастает, что в конечном итоге приводит к нарушению связей между гепатоцитами и попаданию желчи в гемокапилляр – механическая желтуха.
Гепатоциты центральной части дольки более интенсивно принимают участие в углеводном обмене (образовании гликогена), а периферической – в отложении липидов, биосинтезе желчи и детоксикации.
Наряду с классическим представлением в строении дольки имеются представления о печеночном ацинусе и портальной дольке.
Желчевыводящие пути служат для отведения синтезируемой в печени желчи в двенадцатиперстную кишку. Образованная в гепатоцитах желчь поступает в желчные капилляры диаметром 0,5-1,5 мкм. На периферии дольки последние впадают в холангиолы – короткие трубочки, просвет которых ограничен 2-3 овальными клетками. Из них образуются желчные протоки. Последние бывают внутрипеченочные (междольковые) и внепеченочные (правый и левый печеночные протоки, общий печеночный, пузырный и общий желчный проток). Стенка междолькового желчного протока вместе с разветвлениями междольковых артерий и вен образуют триаду. Его стенка состоит из однослойного кубического эпителия и тонкого слоя рыхлой соединительной ткани. Стенка более крупных протоков состоит из трех оболочек: слизистой, мышечной, адвентициальной или серозной. Слизистая оболочка выстлана однослойным призматическим эпителием снабженного каемкой, под которым располагается собственная пластинка. Мышечная оболочка тонкая и состоит из спирально расположенных пучков гладких миоцитов. Адвентициальная оболочка представлена рыхлой неоформленной соединительной тканью.
Желчный пузырь (vesica biliaris)
Желчный пузырь – это тонкостенный орган, вмещающий 40-70 мл желчи. Его стенка состоит из трех оболочек: слизистой, мышечной и адвентициальной. Слизистая оболочка образует многочисленные складки, состоящих из выстилающего их однослойного призматического эпителия и подлежащей собственной пластинки. Эпителиоциты на апикальном отделе имеют микроворсинки, являются секреторными клетками, в которых синтезируется и выделяется на поверхность слизь, защищающая его от агрессивных компонентов сока. Ими производится всасывание из желчи воды. В области шейки пузыря в собственной пластике располагаются альвеолярно-трубчатые железы, вырабатывающие слизь. Мышечная оболочка состоит из пучков гладких миоцитов, расположенных в виде сети с преимущественно циркулярной ориентацией. В области шейки мышечная ткань образует сфинктер. Адвентициальная оболочка имеется со стороны печени, а со стороны брюшной полости покрыта серозной оболочкой.
Регенерация печени. После удаления части печени, число делящихся клеток в ней резко возрастает. Предполагают, что в данном случае в митоз вступают гепатоциты, находящиеся в G0 фазе митотического цикла. Одновременно происходит и деление полиплоидных клеток с образованием диплоидных. В результате этих процессов число клеток быстро нарастает, что приводит к восстановлению печени. Максимальный объем гепатоэктомии, при котором возможна регенерация – 90% печени.
Иннервация. Афферентная иннервация печени и желчевыводящих путей осуществляется дендритами псевдоуниполярных нейронов нижних грудных спинномозговых ганглиев и нейронов чувствительных ядер блуждающего нерва. Эфферентная иннервация осуществляется симпатическим и парасимпатическими нервными волокнами. Стимуляция симпатического отдела активирует в гепатоцитах распад белков, гликогена с образованием глюкозы, подавляет секрецию желчи; мышечная ткань желчных протоков и пузыря расслабляется, а сфинктера общего желчного протока – сокращается. Возбуждение парасимпатического звена, наоборот, активирует в печени синтез белков, гликогена, образование и секрецию желчи, сопровождаемое сокращением мускулатуры желчных протоков и пузыря и расслабление ее в сфинктере Одди.
Поджелудочная железа (pancreas)
Поджелудочная железа – это смешанная железа, состоящая их экзокринного и эндокринного отделов.
Функции. Экзокринный отдел продуцирует панкреатический сок, содержащий различные ферменты (трипсин, карбоксипептидазы, липазу, амилазу, сахаразу, мальтазу, лактазу и др), поступающих по выводному протоку в двенадцатиперстную кишку, где участвуют в расщеплении белков, липидов и углеводов до простых мономеров, всасывающихся в кровь. Кроме ферментов в панкреатическом соке содержаться бикарбонаты и минеральные вещества.
В эндокринном отделе синтезируются: инсулин – снижающий уровень сахара в крови, глюкагон – повышающий концентрацию сахара в крови, соматостатин – подавляющий выделение инсулина и глюкагона, а также синтез ферментов в экзокринном отделе, вазоинтестинальный полипептид (VIP) – снижающий артериальное давление и панкреатический полипептид – угнетающий секрецию экзокринного отдела железы.
Развитие. Поджелудочная железа развивается в конце 3-ей неделе эмбриогенеза из энтодермы, в виде дорзального и вентрального выпячиваний туловищной кишки и мезенхимы. На третьем месяце энтодермальные выпячивания дифференцируются на экзокринный и эндокринный отделы. Из мезенхимы развиваются строма железы и сосуды.
Строение. Снаружи железа покрыта тонкой соединительнотканной капсулой сращенной с брюшиной. Отходящие от капсулы нежные прослойки соединительной ткани разделяют ее на дольки, 97% которых составляет экзокринная часть и 3% - эндокринная (рис. 16-11).
Экзокринная часть представляет собой сложную трубчато-альвеолярную железу, структурно-фукнкциональной единицей которой является ацинус, состоящий из концевого секреторного отдела и вставочного протока. Вставочные протоки представляют начало системы выводных протоков железы. Панкреатический ацинус образован 8-12 панкреатоцитами и центроацинозными клетками. Панкреатоциты лежат на базальной мембране, имеют коническую форму и выраженную полярность: расширенный базальный полюс и суженный апикальный. Базальный полюс из-за сильно развитой гранулярной цитоплазматической сети окрашивается равномерно базофильно и поэтому называется гомогенным. Апикальный отдел окрашивается оксифильно и называется зимогенным, так как содержит гранулы зимогена, диаметром до 30 нм, содержащие ферменты в неактивной форме. Главной функцией ациноцитов является выработка пищеварительных ферментов, активизация которых происходит в полости двенадцатиперстной кишки. В условиях патологии или сильной стимуляции экзокринного отдела (употребление большого количества жирной пищи на фоне алкоголя) активация ферментов может происходить внутри железы, что ведет к разрушению ее паренхимы.
В апикальном отделе цитоплазмы панкреатоцита содержится развитый комплекс Гольджи. Митохондрии расположены по всей цитоплазме. Секреторная деятельность пенкреатоцита проходит циклически, с длительностью в среднем 1,5-2 часа, и не зависит от физиологических потребностей. Секреторный цикл состоит из фаз: поглощение исходных веществ, синтез секрета, его накопление и выведение.
Секрет из панкреатоцитов поступает в вставочный отдел, стенка которого выстлана однослойным плоским или кубическим эпителием, лежащего на базальной мембране. Последние, в случае захождения во внутрь секреторного отдела (ацинуса) называются центроацинозными клетками. Сливаясь, вставочные протоки образуют внутридольковые протоки, выстланные однослойным кубическим эпителием. Междольковые протоки, располагающиеся в соединительнотканных прослойках между дольками, образуют общий выводной проток железы, проходящий от хвоста до головки и впадающий вместе с общим желчным протоком в двенадцатиперстную кишку. Слизистая оболочка протоков образована высокопризматическим эпителием, содержащего бокаловидные клетки и эндокриноциты (И-клетки) и собственной соединительнотканной пластинкой. Эндокриноциты вырабатывают панкреозимин и холецистокинин, стимулирующих секрецию ациноцитов поджелудочной железы и выделение желчи печенью.
Эндокринная часть, составляющая 0,9-3% массы органа, имеет вид небольших клеточных скоплений – панкреатических островков, описанных П. Лангергансом в 1869 году, поэтому носящие его имя. Панкреатических островков больше в хвосте и меньше в 4-6 раз в головке. Общее количество островков колеблется от 200 тысяч до 2 млн, диаметр их составляет 100-200 мкм. Островки окружены нежной соединительнотканной оболочкой, состоят из эндокриноцитов – инсулоцитов, окруженных гемокапиллярами фенестрированного типа, в которые поступают синтезированные в инсулоцитах гормоны.
Инсулоциты имеют небольшие размеры. Их цитоплазма окрашивается слабо, поэтому на фоне интенсивно окрашенной экзокринновой части выглядят светлее. В цитоплазме инсулоцитов умеренно развиты гранулярная цитоплазматическая сеть, комплекс Гольджи, митохондриальный аппарат, секреторные гранулы. Среди инсулярных клеток, отличающихся секреторными гранулами, различают пять типов: В-клетки (базофильные), А-клетки (ацидофильные), D-клетки (дендритические), D1-клетки (аргирофильные) и РР-клетки.
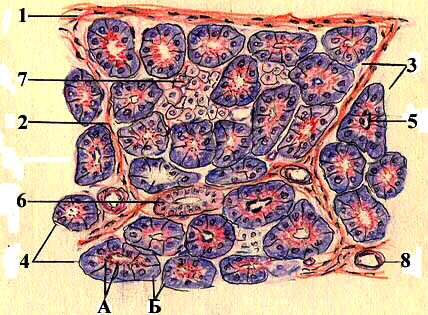
Рис. 16-11. Поджелудочная железа. 1. Капсула. 2. Междольковая соединительная ткань. 3. Дольки. 4. Ацинус. А. Зимогенная зона. Б. Гомогенная зона. 5. Центроацинозные клетки. 6. Междольковый выводной проток. 7. Островок Лангерганса. 8. Кровеносные сосуды.
В-клетки наиболее многочисленны в островках (70-75%) и располагаются в центре, окрашиваясь базофильно. Их гранулы диаметром 270 нм не растворяются в воде, а хорошо растворяются в спирте, содержат гормон инсулин. Основная функция последнего заключается в увеличении проницаемости мембран гепатоцитов, адипоцитов, гладких миоцитов, мышечных волокон для глюкозы, что приводит к уменьшению ее содержания в крови (гипогликемия) и образованию гликогена. При дефиците инсулина, клетки не усваивают глюкозу, что приводит к резкому ее увеличению в крови (сахарный диабет).
А-клетки, составляют 20-25% и занимают периферическое положение в островке. Они крупнее В-клеток. Их гранулы, имеющие 230 нм в диаметре, окрашиваются оксифильно, легко растворяются в воде, а не в спирте и содержат гормон глюкогон, являющийся антогонистом инсулина. Под воздействием глюкагона происходит расщепление гликогена в клетках (гепатоцитах, миоцитах, мышечных волокон и пр.), что приводит к увеличению глюкозы в крови.
Д-клетки не многочисленны (5- 10%), звездчатой формы, их гранулы имеют 325 нм в диаметре. В них образуется гормон соматостатин. Последний тормозит выделение инсулина и глюкагона В- и А-клетками, а также синтез ферментов в панкреатоцитах железы.
Д1–клетки в островке встречаются в небольшом количестве, содержат мелкие (160 нм) аргирофильные гранулы с узким светлым ободком. Эти клетки продуцируют вазоактивный интестинальный полипептид (VIP), который снижает артериальное давление и стимулирует выделение панкреатического сока и гормонов поджелудочной железы.
РР-клетки имеют полигональную форму и содержат мелкие гранулы (140нм). Их количество в островке составляет 2-5%. Они выделяют пакреатический полипептид, стимулирующий выделение поджелудочного и желудочного сока.
В дольках поджелудочной железы встречаются промежуточные или ацинозно-инсулярные клетки. Последние располагаются группами среди экзокринных отделов и их клетки содержат как зимогенные гранулы так и гранулы, свойственные для А-, В- и Д-инсулоцитов. Предполагают, что они одновременно выделяют в кровь ферменты и гормоны.
Кровоснабжение. Поджелудочная железа получает кровь из чревной и верхней брыжеечной артерий. Последние, разветвляясь в междольковой соединительной ткани, образуют густые капиллярные сети, оплетающие ацинусы и инсулоциты островков.
Иннервация. Чувствительная иннервация обеспечивается нейронами грудных спинальных ганглиев, чувствительного ядра блуждающего нерва и клетками 2-го типа Догеля параорганных ганглиев. Эфферентная иннервация осуществляется симпатическим и парасимпатическим отделами. Стимуляция симпатической нервной системы ведет к угнетению секреции экзокринного отдела и стимуляции выделения инсулина. Раздражение парасимпатического отдела вызывает обратный эффект.
Регенераторные свойства. Физиологическая регенерация осуществляется в основном на внутриклеточном уровне и в незначительной мере за счет деления центроацинозных клеток с последующей дифференцировкой в ациноциты и инсулиоциты. Посттравматическая регенерация экзогенной части осуществляется за счет клеток вставочных протоков.
