
- •Справочный материал по Физиологии.
- •Глава 20 – Беременность и новорождённый.
- •Имплантация
- •Эмбрион и плод
- •Плацента
- •Кровоток в плаценте
- •Функции плаценты
- •Развитие плода
- •Гемодинамика плода
- •Транспорт кислорода к тканям плода
- •Метаболизм плода
- •Сердечно-сосудистая система
- •Дыхательная система
- •Пищеварительная система
- •Мочевыделительная система
- •Нервная система
- •Иммунная система
- •Эндокринная система
- •Антенатальная охрана плода
- •Питание
- •Пренатальная диагностика
- •Ультразвуковая диагностика
- •Амниоцентез
- •Исследование трофобласта и ворсин хориона
- •Исследование крови плода
- •Фетоскопия
- •Биофизический профиль плода
- •Патогенез эритробластоза плода
- •Выявление изоиммунизации
- •Тератология
- •Основные понятия
- •Этиология и патогенез
- •Медико-генетическое консультирование
- •Тератогенные агенты
- •НаркотическиЕ веществА и беременность
- •Группы психоактивных веществ
- •Молочные железы и лактация Развитие молочной железы
- •Молочная железа репродуктивного возраста
- •Лактирующая молочная железа
- •Нейроэндокринная регуляция лактации
- •Физиология новорождённого
- •Дыхание
- •Система кровообращения
- •Метаболизм
- •Теплопродукция
- •Питание и функции жкт
- •Иммунная система
Эмбрион и плод
Срок гестации. Календарную продолжительность беременности (срок гестации) исчисляют от первого дня последней менструации. Приблизительно через 2 нед после этого дня происходят овуляция и оплодотворение. Поэтому реальная продолжительность беременности меньше календарной на 2 нед.
Периодизация. До 10–й недели гестации (8 нед после оплодотворения) продукт зачатия называют эмбрионом, а после 10–й недели и до рождения — плодом.
Эмбриональный период начинается со 2-й недели после оплодотворения и продолжается по 8-ю неделю беременности включительно. В течение этого периода оформляются провизорные (временные) органы, а эмбрион последовательно претерпевает тканевую дифференцировку (образуются первичные зародышевые листки — эктодерма, мезодерма и энтодерма), нейруляцию (из дорсальной эктодермы закладываются нервная пластинка, нервный гребень и нейрогенные плакоды, из которых развивается нервная система и органы чувств) и органогенез (из различных тканевых зачатков формируются закладки отдельных органов и их систем и происходит их развитие).
Плодный период развития начинается с 9-й недели после оплодотворения и продолжается до конца беременности. В течение этого периода уже сформировавшиеся зачатки органов и их систем, а также организм в целом постепенно достигают состояния, позволяющего вести самостоятельное (после родов) существование.
Система «мать–плод». Развитие эмбриона и плода происходит при тесном метаболическом взаимодействии с организмом матери. Такое взаимодействие осуществляется через кровь. В состав системы «мать–плод» (см. рис. 20–2, 20–3, 20–4 и 20–5) входят 1. собственно развивающийся организм, 2. находящиеся в составе пупочного канатика (пуповины) кровеносные сосуды, разветвляющиеся в ворсинчатом хорионе (часть плаценты); 3. плацента (как плодная её часть — ворсинчатый хорион, так и материнская часть — примыкающая к ворсинчатому хориону децидуальная оболочка); 4. кровеносные сосуды матки. С функциональной точки зрения выделяют плацентарный барьер на пути «материнская кровь кровь плода».
Провизорные органы. В эмбриональном периоде развиваются амнион, желточный мешок, аллантоис и хорион. Они образуют оболочки зародыша, связывают его с организмом матери и выполняют некоторые специальные функции.

Рис. 20–2. Провизорные органы [11]. А. Погружённая в эндометрий бластоциста. Внутренняя часть трофобласта представлена цитотрофобластом. В наружной части трофобласта (синцитиотрофобласт) имеется большое количество лакун. Внутренняя клеточная масса расслоилась на эпи- и гипобласт. Б. Внезародышевые оболочки. Зародыш находится в полости амниона. Желточный мешок связан с зачатком пищеварительной системы, а с каудальной её частью сообщается аллантоис. Все эти структуры находятся в эндоцеломической полости. Хорион топографически и структурно разделяется на гладкий и ворсинчатый.
Амнион (рис. 20–2 и 20–3) — образующий складки объёмистый мешок, заполненный амниотической жидкостью и на брюшной стороне прикреплённый к телу зародыша. Сформированный амниотический мешок содержит жидкость, защищающую зародыш при сотрясении, позволяющая плоду совершать движения и предотвращающая слипание плода с окружающими тканями. Амниотическая жидкость полностью замещается в течение 24 часов. 75% объёма амниотической жидкости пополняется за счёт выделяемой почками плода мочи, 25% составляет секреция жидкости из дыхательной системы плода. Более половины амниотической жидкости удаляется при её заглатывании через ЖКТ плода, 15% — через лёгкие, около трети — через стенку амниотического мешка.
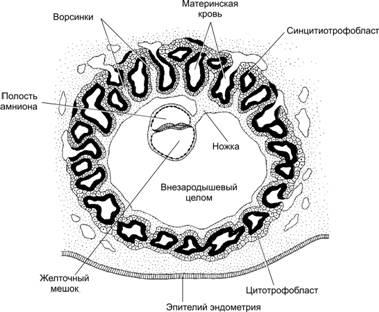
Рис. 20–3. Трёхнедельный эмбрион на стадии гаструлы [11]. Сформированы полость амниона и желточный мешок. Клетки трофобласта, образующие плаценту, вступают в контакт с кровеносными сосудами матки. Зародыш связан с трофобластом происходящей из внезародышевой мезодермы ножкой тела. В ножку тела прорастает аллантоис, здесь протекает ангиогенез, и в дальнейшем формируется пупочный канатик с проходящими в его составе пупочными (аллантоисными) сосудами: двумя пупочными артериями и одной пупочной веной.
Желточный мешок (рис. 20–2, рис. 20–3) — вынесенная за пределы зародыша часть первичной кишки. Стенка желточного мешка состоит из двух слоёв: внутренний слой образован внезародышевой энтодермой, а наружный — внезародышевой мезодермой. В период наибольшего развития желточного мешка его кровеносные сосуды отделены от стенки матки тонким слоем ткани, что делает возможным поглощение из матки питательных веществ и кислорода. Внезародышевая мезодерма служит местом эмбрионального гемопоэза. Здесь формируются кровяные островки, в которых из стволовых кроветворных клеток дифференцируются клетки крови. Внезародышевая энтодерма желточного мешка служит источником первичных половых клеток; они мигрируют в зачатки гонад, где дифференцируются в гаметы. Позднее складки амниона сдавливают желточный мешок; образуется узкая перемычка, соединяющая его с полостью первичной кишки, — желточный стебелёк. Эта структура удлиняется и вступает в контакт с ножкой тела, содержащей аллантоис (рис. 20–2Б). Желточный стебелёк и ножка аллантоиса вместе со своими сосудами образуют пупочный канатик, отходящий от зародыша в области пупочного кольца. Желточный стебелёк обычно полностью зарастает к концу 3‑го месяца развития плода. Приблизительно в 2% случаев (чаще у мужчин) часть желточного стебелька, прилегающая к кишке, образует дивертикул Меккеля — слепой отросток подвздошной кишки.
Аллантоис. Задняя стенка желточного мешка к 16‑му дню развития формирует небольшой вырост — аллантоис (рис. 20–2Б), образованный внезародышевыми энтодермой и мезодермой. Дистальная часть аллантоиса по мере роста быстро расширяется и превращается в мешок, соединённый с кишкой при помощи ножки. У человека аллантоис рудиментарен, но участвует в формировании сосудистой сети плаценты.
Хорион. Соединение трофобласта и внезародышевой мезодермы приводит к образованию хориона (рис. 20–3). Хорион является плодной частью плаценты. При формировании хориона различают предворсинчатый (7–8‑й день развития) период и период образования ворсинок (по 90‑й день).
Предворсинчатый период соответствует фазе инвазии бластоцисты в эндометрий (рис. 20–1Б и рис. 20–2А), когда в ткани эндометрия появляются полости (лакуны), заполненные кровью матери. Эти лакуны разделены перегородками из клеток трофобласта.
Период образования ворсинок (ворсинчатый хорион). Перегородки из клеток трофобласта последовательно образуют первичные, вторичные, третичные и комплексные ворсинки. С 3‑й недели развития появляются третичные ворсинки с кровеносными сосудами, содержащими кровь плода. Ворсинки, обращённые к децидуальной оболочке, кровоснабжаются не только из сосудов, происходящих из хориальной мезодермы, но и из сосудов аллантоиса. Период соединения ветвей пупочных сосудов с местной сетью кровообращения совпадает с началом сердечных сокращений (21‑й день развития), и в третичных ворсинках начинается циркуляция эмбриональной крови. Васкуляризация ворсинок хориона заканчивается, как правило, на 10‑й неделе беременности. К этому же сроку формируется плацентарный барьер, находящийся между кровеносными капиллярами ворсинок и лакунами, заполненными материнской кровью. Oбщая поверхность ворсинок достигает 14 м2, что обеспечивает высокий уровень обмена между беременной и плодом.
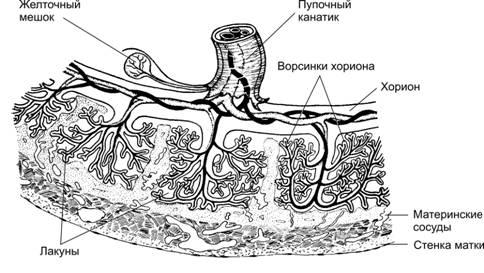
Рис. 20–4. Плацента [11]. С увеличением срока беременности ворсинки становятся разветвлённее. В сформированной плаценте присутствуют скопления разветвлённых ворсинок.
