
- •Оглавление
- •СПИСОК СОКРАЩЕНИЙ
- •ПОДРОБНОЕ СОДЕРЖАНИЕ
- •ГЛАВА 02. ДЕМОГРАФИЧЕСКАЯ СИТУАЦИЯ В РОССИЙСКОЙ ФЕДЕРАЦИИ. ОБЩИЕ И ЧАСТНЫЕ АСПЕКТЫ
- •ГЛАВА 03.МАТЕРИНСКАЯ И ПЕРИНАТАЛЬНАЯ ЗАБОЛЕВАЕМОСТЬ И СМЕРТНОСТЬ. СТРАТЕГИЯ РИСКА В АКУШЕРСТВЕ И ПЕРИНАТОЛОГИИ
- •ГЛАВА 04.ПОСЛЕДИПЛОМНАЯ ПОДГОТОВКА ВРАЧЕЙ АКУШЕРОВГИНЕКОЛОГОВ В КОНТЕКСТЕ БОЛОНСКОЙ ДЕКЛАРАЦИИ
- •ГЛАВА 05.ДЕОНТОЛОГИЯ В АКУШЕРСТВЕ
- •ГЛАВА 07. ИЗМЕНЕНИЯ В ОРГАНИЗМЕ ЖЕНЩИНЫ ВО ВРЕМЯ БЕРЕМЕННОСТИ
- •ГЛАВА 08. РАЦИОНАЛЬНОЕ ПОВЕДЕНИЕ ЗДОРОВОЙ ЖЕНЩИНЫ В ПЕРИОД БЕРЕМЕННОСТИ
- •ГЛАВА 09. КЛИНИЧЕСКИЕ МЕТОДЫ ОБСЛЕДОВАНИЯ БЕРЕМЕННЫХ
- •ГЛАВА 10. ЛАБОРАТОРНЫЕ МЕТОДЫ ДИАГНОСТИКИ.
- •ГЛАВА 11. ИНСТРУМЕНТАЛЬНЫЕ НЕИНВАЗИВНЫЕ МЕТОДЫ ДИАГНОСТИКИ.
- •ГЛАВА 12.ИНСТРУМЕНТАЛЬНЫЕ ИНВАЗИВНЫЕ МЕТОДЫ ДИАГНОСТИКИ
- •ГЛАВА 13. ПРИНЦИПЫ АНЕСТЕЗИОЛОГИЧЕСКОГО ОБЕСПЕЧЕНИЯ В АКУШЕРСТВЕ
- •ГЛАВА 14. ХИРУРГИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ
- •ГЛАВА 15. ФАРМАКОТЕРАПИЯ В АКУШЕРСКОЙ ПРАКТИКЕ
- •ГЛАВА 16.ВЕДЕНИЕ ФИЗИОЛОГИЧЕСКОЙ БЕРЕМЕННОСТИ
- •ГЛАВА 17. ФИЗИОЛОГИЧЕСКИЕ РОДЫ
- •ГЛАВА 18.ФИЗИОЛОГИЧЕСКОЕ ТЕЧЕНИЕ ПОСЛЕРОДОВОГО ПЕРИОДА И ПЕРИОДА НОВОРОЖДЁННОСТИ
- •ГЛАВА 19.БЕРЕМЕННОСТЬ У НЕСОВЕРШЕННОЛЕТНИХ
- •ГЛАВА 20.ТАКТИКА ВЕДЕНИЯ БЕРЕМЕННОСТИ ПОСЛЕ ЭКСТРАКОРПОРАЛЬНОГО ОПЛОДОТВОРЕНИЯ
- •ГЛАВА 21. МНОГОПЛОДНАЯ БЕРЕМЕННОСТЬ
- •ГЛАВА 22. САМОПРОИЗВОЛЬНЫЙ АБОРТ (ВЫКИДЫШ)
- •ГЛАВА 23. ПРИВЫЧНОЕ НЕВЫНАШИВАНИЕ БЕРЕМЕННОСТИ
- •ГЛАВА 24. НЕРАЗВИВАЮЩАЯСЯ БЕРЕМЕННОСТЬ
- •ГЛАВА 25. ПРЕЖДЕВРЕМЕННЫЕ РОДЫ
- •ГЛАВА 26. ПЕРЕНАШИВАНИЕ БЕРЕМЕННОСТИ
- •ГЛАВА 27. ПЛАЦЕНТАРНАЯ НЕДОСТАТОЧНОСТЬ
- •ГЛАВА 28. ЗАДЕРЖКА РОСТА ПЛОДА
- •ГЛАВА 29. ПАТОЛОГИЯ ОКОЛОПЛОДНЫХ ВОД
- •ГЛАВА 30. АНОМАЛИИ ПУПОВИНЫ, ОСЛОЖНЯЮЩИЕ ТЕЧЕНИЕ РОДОВ И УХУДШАЮЩИЕ ПЕРИНАТАЛЬНЫЙ ИСХОД
- •ГЛАВА 31. ТОКСИКОЗЫ БЕРЕМЕННЫХ И ГЕСТОЗ
- •ГЛАВА 32. НАСЛЕДСТВЕННЫЕ ДЕФЕКТЫ СИСТЕМЫ ГЕМОСТАЗА
- •ГЛАВА 33. АНТИФОСФОЛИПИДНЫЙ СИНДРОМ
- •ГЛАВА 34. HELLP-СИНДРОМ
- •ГЛАВА 35. СИНДРОМ ДИССЕМИНИРОВАННОГО ВНУТРИСОСУДИСТОГО СВЁРТЫВАНИЯ КРОВИ
- •ГЛАВА 36. ЭМБОЛИЯ ОКОЛОПЛОДНЫМИ ВОДАМИ
- •ГЛАВА 37. БЕРЕМЕННОСТЬ И ЗАБОЛЕВАНИЯ ВЕН
- •ГЛАВА 38. ИЗОСЕРОЛОГИЧЕСКАЯ НЕСОВМЕСТИМОСТЬ КРОВИ МАТЕРИ И ПЛОДА. ГЕМОЛИТИЧЕСКАЯ БОЛЕЗНЬ ПЛОДА И НОВОРОЖДЁННОГО
- •ГЛАВА 40. БЕРЕМЕННОСТЬ И ЗАБОЛЕВАНИЯ КРОВИ
- •ГЛАВА 41. БЕРЕМЕННОСТЬ И ЗАБОЛЕВАНИЯ ОРГАНОВ ДЫХАНИЯ
- •ГЛАВА 42. БЕРЕМЕННОСТЬ И ЗАБОЛЕВАНИЯ ОРГАНОВ ПИЩЕВАРЕНИЯ
- •ГЛАВА 43. БЕРЕМЕННОСТЬ И ЗАБОЛЕВАНИЯ ПОЧЕК И МОЧЕВЫВОДЯЩИХ ПУТЕЙ
- •ГЛАВА 44. БЕРЕМЕННОСТЬ И ОФТАЛЬМОЛОГИЧЕСКИЕ ОСЛОЖНЕНИЯ
- •ГЛАВА 45. БЕРЕМЕННОСТЬ И ЭНДОКРИННАЯ ПАТОЛОГИЯ. БЕРЕМЕННОСТЬ И БОЛЕЗНИ ЩИТОВИДНОЙ ЖЕЛЕЗЫ
- •ГЛАВА 46. БЕРЕМЕННОСТЬ И ДЕПРЕССИВНЫЕ СОСТОЯНИЯ
- •ГЛАВА 47. БЕРЕМЕННОСТЬ И ПСИХОАКТИВНЫЕ ВЕЩЕСТВА
- •ГЛАВА 48. ИНФЕКЦИОННЫЕ ЗАБОЛЕВАНИЯ ВО ВРЕМЯ БЕРЕМЕННОСТИ
- •ГЛАВА 49 БЕРЕМЕННОСТЬ И ДОБРОКАЧЕСТВЕННЫЕ ЗАБОЛЕВАНИЯ МАЛОГО ТАЗА
- •ГЛАВА 50. БЕРЕМЕННОСТЬ И ОНКОЛОГИЧЕСКИЕ ЗАБОЛЕВАНИЯ
- •ГЛАВА 51. БЕРЕМЕННОСТЬ И ХИРУРГИЧЕСКАЯ ПАТОЛОГИЯ
- •ГЛАВА 52. ПАТОЛОГИЧЕСКИЕ РОДЫ
- •ГЛАВА 53. КРОВОТЕЧЕНИЯ В АКУШЕРСКОЙ ПРАКТИКЕ
- •ГЛАВА 54 .ПАТОЛОГИЯ ПОСЛЕРОДОВОГО ПЕРИОДА
- •ГЛАВА 55. РОДОВОЙ ТРАВМАТИЗМ
- •ГЛАВА 56. ВНУТРИУТРОБНАЯ ИНФЕКЦИЯ
- •ГЛАВА 57. ВРОЖДЁННЫЕ ПОРОКИ РАЗВИТИЯ
- •ГЛАВА 58 .АСФИКСИЯ НОВОРОЖДЁННОГО
- •ГЛАВА 59. РЕСПИРАТОРНЫЙ ДИСТРЕСС-СИНДРОМ НОВОРОЖДЁННЫХ
- •ГЛАВА 60. ИНФЕКЦИИ НОВОРОЖДЁННЫХ
- •ГЛАВА 61. РОДОВЫЕ ТРАВМЫ ПЛОДА И НОВОРОЖДЁННОГО
- •ПРИЛОЖЕНИЕ. БЕЗОПАСНОСТЬ ИСПОЛЬЗОВАНИЯ ЛЕКАРСТВЕННЫХ СРЕДСТВ ВО ВРЕМЯ БЕРЕМЕННОСТИ
- •ПРАВА БЕРЕМЕННЫХ ЖЕНЩИН И КОРМЯЩИХ МАТЕРЕЙ
ГЛАВА 11. ИНСТРУМЕНТАЛЬНЫЕ НЕИНВАЗИВНЫЕ МЕТОДЫ ДИАГНОСТИКИ.
11.1. УЛЬТРАЗВУКОВОЕ ИССЛЕДОВАНИЕ
Ультразвуковое исследование (эхография, сканирование) — единственный высокоинформативный, безопасный неинвазивный метод, позволяющий проводить динамическое наблюдение за состоянием плода с самых ранних этапов его развития.
ОБОСНОВАНИЕ
В основе ультразвуковой диагностики лежит обратный пьезоэлектрический эффект. Ультразвуковые волны, поразному отражаясь от органов и тканевых структур, улавливаются приёмником, расположенным внутри датчика, и преобразуются в электрические импульсы. Данные импульсы воспроизводятся на экране пропорционально расстоянию от датчика до соответствующей структуры.
В акушерстве наибольшее распространение получили два основные метода: трансабдоминальное и трансвагинальное сканирование. При трансабдоминальном сканировании применяют датчики (линейные, конвексные) с частотой 3,5 и 5,0 мГц, при трансвагинальном — секторальные датчики с частотой 6,5 мГц и выше. Использование трансвагинальных датчиков позволяет в более ранние сроки установить факт беременности, с большей точностью изучить развитие плодного яйца (эмбриона и экстраэмбриональных структур), уже с I триместра диагностировать большинство грубых аномалий развития эмбриона/плода.
ЦЕЛЬ
Основные задачи эхографии в акушерстве:
·установление факта беременности, наблюдение за её течением;
·определение числа плодных яиц;
·эмбриометрия и фетометрия;
·диагностика аномалий развития плода;
·оценка функционального состояния плода;
·плацентография;
·осуществление контроля при проведении инвазивных исследований [биопсии хориона, амниоцентеза, кордоцентеза, внутриутробной хирургии (фетохирургии)].
Задачи УЗИ в I триместре беременности:
·установление маточной беременности на основании визуализации плодного яйца в полости матки;
·исключение внематочной беременности;
·диагностика многоплодной беременности, типа плацентации (бихориальная, монохориальная);
·оценка роста плодного яйца (средний внутренний диаметр плодного яйца, КТР эмбриона/плода);
·оценка жизнедеятельности эмбриона (сердечной деятельности, двигательной активности);
·исследование анатомии эмбриона/плода, выявление эхомаркёров хромосомной патологии;
·изучение экстраэмбриональных структур (желточного мешка, амниона, хориона, пуповины);
·диагностика осложнений беременности (угрожающий аборт, начавшийся аборт, полный аборт, пузырный занос);
·диагностика патологии гениталий (миом матки, аномалий строения матки, внутриматочной патологии, образований
яичников).
Задачи УЗИ во II триместре беременности:
·оценка роста плода;
·диагностика пороков развития;
·исследование маркёров хромосомной патологии;
·диагностика ранних форм ЗРП;
·оценка локализации, толщины и структуры плаценты;
·определение количества ОВ.
Задачи УЗИ в III триместре беременности:
·диагностика пороков развития с поздней манифестацией;
·определение ЗРП;
·оценка функционального состояния плода (оценка двигательной и дыхательной активности, допплерометрия
кровотока в системе «мать–плацента–плод»).
ПОКАЗАНИЯ
Ультразвуковой скрининг беременных в нашей стране проводится в сроки 10–14, 20–24 и 30–34 нед.
МЕТОДИКА ИССЛЕДОВАНИЯ И ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ
Диагностика маточной беременности при УЗИ возможна с самых ранних сроков. С 3-й недели от зачатия в полости матки начинает визуализироваться плодное яйцо в виде эхонегативного образования округлой или овоидной формы диаметром 5–6 мм. В 4–5 нед возможна визуализация эмбриона — эхопозитивной полоски размером 6–7 мм. Головка эмбриона идентифицируется с 8–9 нед в виде отдельного анатомического образования округлой формы средним диаметром 10–11 мм.
Наиболее точный показатель срока беременности в I триместре — КТР (рис. 11-1). В табл. 111 приведены гестационные нормативы КТР при неосложнённой беременности.

Рис. 11-1. Копчико-теменной размер эмбриона.
Средняя ошибка в определении срока беременности при измерении плодного яйца составляет ±5 дней, КТР — ±2 дня. Оценка жизнедеятельности эмбриона в ранние сроки беременности основывается на регистрации его сердечной деятельности и двигательной активности. При УЗИ регистрировать сердечную деятельность эмбриона можно с 4– 5 нед. ЧСС постепенно увеличивается с 150–160 в минуту в 5–6 нед до 175–185 в минуту в 7–8 нед с последующим снижением до 150–160 в минуту к 12 нед. Двигательную активность оценивают с 7–8 нед.
Таблица 11-1. Копчико-теменные размеры эмбриона/плода в I триместре беременности
Срок беременности, нед Величина КТР, мм
5 |
3 |
|
|
|
|
6 |
|
6 |
|
|
|
7 |
|
10 |
|
|
|
8 |
|
16 |
|
|
|
9 |
|
23 |
|
|
|
10 |
|
31 |
|
|
|
11 |
|
41 |
|
|
|
12 |
|
53 |
|
|
|
13 |
|
66 |
С4–5 нед беременности определяется желточный мешок, величина которого варьирует от 6 до 8 мм. К 12 нед происходит физиологическая редукция желточного мешка. Отсутствие желточного мешка и его преждевременная редукция — прогностически неблагоприятные признаки.
Спомощью трансвагинальной эхографии в I триместре беременности диагностируют грубые ВПР — анэнцефалию, грыжу спинного мозга, скелетные аномалии, мегацистис и др. В 11–14 нед крайне важно выявление эхомаркёров хромосомной патологии — воротникового отёка, гипоплазии/отсутствия носовой кости, неиммунной водянки плода, несоответствия КТР эмбриона сроку беременности.
При изучении роста и развития плода во II и III триместрах беременности проводят фетометрию (измерение размеров плода). Обязательный объём фетометрии включает измерение бипариетального размера и окружности головки, диаметров или окружности живота, а также длины бедренной кости (длину трубчатых костей измеряют с обеих сторон) (рис. 11-2). Нормативные гестационные показатели фетометрии приведены в табл. 11-2. На основании указанных параметров возможно определение предполагаемой массы плода.
Рис. 11-2. Фетометрия.

а — измерение бипариетального размера и окружности головы;
б — измерение окружности живота;
в — определение длины бедренной кости.
Таблица 11-2. Фетометрические параметры во II и III триместрах беременности
Срок беременности, нед Бипариетальный размер, мм Окружность живота, мм Длина бедренной кости, мм
14 |
24 |
61 |
12 |
|||
|
|
|
|
|
|
|
15 |
|
28 |
|
72 |
|
16 |
|
|
|
|
|||
16 |
|
32 |
|
78 |
|
20 |
17 |
36 |
96 |
24 |
|||
|
|
|
|
|
|
|
18 |
|
39 |
|
108 |
|
27 |
|
|
|
|
|||
19 |
|
43 |
|
120 |
|
30 |
|
|
|
|
|||
20 |
|
47 |
|
138 |
|
33 |
|
|
|
|
|||
21 |
|
50 |
|
144 |
|
36 |
|
|
|
|
|||
22 |
|
53 |
|
162 |
|
39 |
|
|
|
|
|||
23 |
|
56 |
|
168 |
|
41 |
|
|
|
|
|||
24 |
|
59 |
|
186 |
|
44 |
|
|
|
|
|||
25 |
|
62 |
|
198 |
|
46 |
|
|
|
|
|||
26 |
|
65 |
|
204 |
|
49 |
|
|
|
|
|||
27 |
|
68 |
|
216 |
|
51 |
|
|
|
|
|||
28 |
|
71 |
|
228 |
|
53 |
|
|
|
|
|||
29 |
|
73 |
|
240 |
|
55 |
|
|
|
|
|||
30 |
|
75 |
|
248 |
|
57 |
|
|
|
|
|||
31 |
|
78 |
|
259 |
|
59 |
|
|
|
|
|||
32 |
|
80 |
|
270 |
|
61 |
|
|
|
|
|||
33 |
|
82 |
|
278 |
|
63 |
|
|
|
|
|||
34 |
|
84 |
|
288 |
|
65 |
|
|
|
|
|||
35 |
|
86 |
|
290 |
|
67 |
|
|
|
|
|||
36 |
|
88 |
|
300 |
|
69 |
|
|
|
|
|||
37 |
|
89 |
|
306 |
|
71 |
|
|
|
|
|||
38 |
|
91 |
|
310 |
|
73 |
|
|
|
|
|||
39 |
|
93 |
|
324 |
|
74 |
|
|
|
|
|||
40 |
|
94 |
|
325 |
|
76 |
|
|
|
|
|
|
|
При проведении эхографии во II и III триместрах исследуют структуры головного мозга, скелет, лицевой череп, внутренние органы плода: сердце, лёгкие, печень, желудок, кишечник, почки и надпочечники, мочевой пузырь. Благодаря УЗИ возможно диагностировать большинство аномалий развития плода. Для детальной оценки анатомии плода дополнительно используют трёхмерную эхографию, позволяющую получить объёмное изображение изучаемой структуры.
Спектр эхомаркёров хромосомной патологии плода, выявляемых во II триместре беременности, включает в себя изменения со стороны различных органов и систем: вентрикуломегалия, кисты сосудистых сплетений боковых желудочков, аномальные формы черепа и мозжечка («клубника», «лимон», «банан»), гиперэхогенный кишечник, пиелоэктазия, единственная артерия пуповины, симметричная форма ЗРП.
С помощью УЗИ можно детально изучить плаценту и получить необходимую информацию о её локализации, толщине, структуре.
Локализация плаценты в различные сроки беременности изменяется изза «миграции» от нижнего сегмента к дну матки. При обнаружении предлежания плаценты до 20 нед беременности УЗИ необходимо повторять каждые 4 нед. Окончательное заключение о расположении плаценты следует делать в конце беременности.
Важный показатель состояния плаценты — её толщина. Для толщины плаценты характерна типичная кривая роста по мере развития беременности. К 36–37 нед рост плаценты прекращается. В дальнейшем при физиологическом течении беременности её толщина уменьшается или остаётся на том же уровне, составляя 3,3–3,6 см.
Ультразвуковые признаки изменений в плаценте в разные сроки беременности определяют по степени её зрелости по
P. Grannum (табл. 11-3).
Таблица 11-3. Ультразвуковые признаки степени зрелости плаценты
Степень Хориальная мембрана Паренхима Базальный слой зрелости плаценты
0 |
|
Прямая, гладкая |
|
|
Гомогенная |
|
|
|
Не идентифицируется |
|
|
|
|
|
|
|
|
|
|
||
I |
|
Слегка волнистая |
|
|
Небольшое |
количество |
|
Не идентифицируется |
||
|
|
|
|
|
|
эхогенных зон |
|
|
|
|
|
|
|
|
|
|
|
||||
II |
|
С углублениями |
|
|
Линейные |
эхогенные |
|
Линейное расположение небольших |
||
|
|
|
|
|
|
уплотнения |
|
|
|
эхогенных зон (базальный пунктир) |
|
|
|
|
|
|
|||||
III |
|
С |
углублениями, |
|
Округлые |
уплотнения |
с |
|
Большие и отчасти слившиеся эхогенные |
|
|
|
достигающими |
базального разрежениями в центре |
|
|
зоны, дающие акустическую тень |
||||
|
|
слоя |
|
|
|
|
|
|
|
|
Изменения структуры плаценты могут быть в виде кист, которые визуализируются как эхонегативные образования различной формы и величины.
Ультразвуковая диагностика ПОНРП основывается на выявлении эхонегативного пространства между стенкой матки и плацентой.
УЗИ используют также для диагностики состоятельности послеоперационного рубца на матке. О состоятельности рубца свидетельствуют однородная структура тканей и ровные контуры нижнего сегмента матки, толщина его не менее 3–4 мм. Несостоятельность рубца на матке диагностируют на основании выявления дефекта в виде глубокой ниши, истончения в области предполагаемого рубца, наличия большого количества гиперэхогенных включений (соединительная ткань).
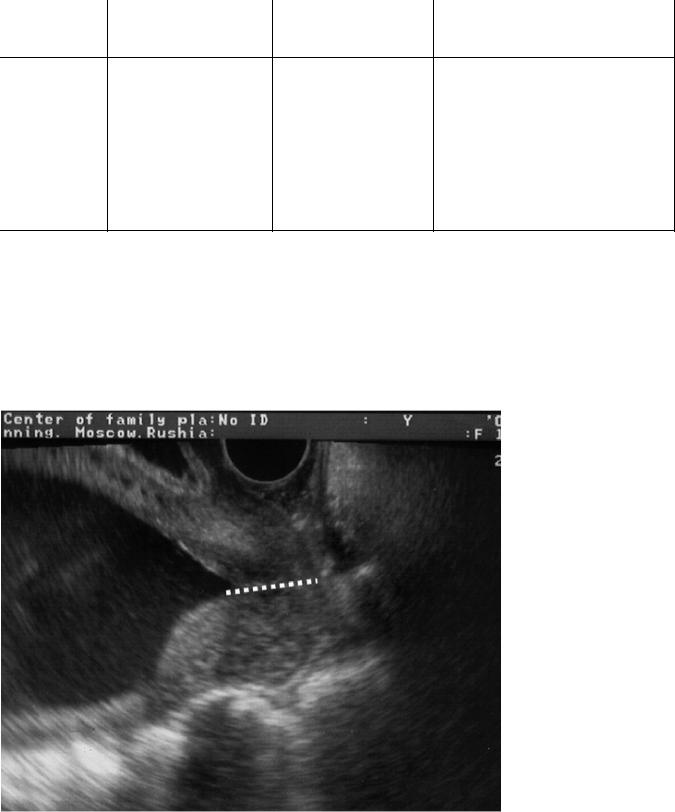
С помощью УЗИ получают ценную информацию о состоянии шейки матки во время беременности и о риске преждевременных родов. При трансвагинальной эхографии, которая имеет существенные преимущества перед пальцевым исследованием шейки матки и трансабдоминальной эхографией, возможно определение длины шейки матки на всём протяжении, состояния внутреннего зева, цервикального канала (рис. 11-3).
Рис. 11-3. Изучение состояния шейки матки при трансвагинальной эхографии. 11.2. ДОППЛЕРОГРАФИЯ
В последние годы допплерография, наряду с кардиотокографией (КТГ), стала одним из ведущих методов исследования в акушерстве, так как позволяет оценить функциональное состояне плода.
ОБОСНОВАНИЕ
Сущность эффекта Допплера заключается в том, что ультразвуковые колебания, генерируемые пьезоэлементами с заданной частотой, распространяются в исследуемом объекте в виде упругих волн. На границе биологических сред с различными акустическими сопротивлениями часть энергии колебаний упругих волн переходит во вторую среду, а

часть — отражается от границы раздела сред. При этом частота колебаний, отражённых от неподвижного объекта, не изменяется и равна первоначальной частоте генерируемых ультразвуковых импульсов. Когда объект движется с определённой скоростью по направлению к источнику ультразвуковых импульсов, его отражающая поверхность соприкасается с ультразвуковыми импульсами чаще, чем при неподвижном состоянии объекта. В результате этого частота отражённых колебаний превышает исходную частоту генерируемых ультразвуковых импульсов. При движении отражающих поверхностей от источника излучения, напротив, частота отражённых колебаний меньше испускаемых импульсов. Разницу между частотой генерируемых и отражённых импульсов называют допплеровским сдвигом. При движении объекта по направлению к источнику ультразвуковых колебаний допплеровский сдвиг имеет положительные значения, а при движении от него — отрицательные.
В медицине эффект Допплера в основном применяют для определения скорости движения крови. При этом отражающей поверхностью служат клетки крови, в первую очередь эритроциты. Пристеночные слои крови в сосудах движутся со значительно меньшей скоростью, чем центральные. Разброс скоростей кровотока в сосуде называют скоростным профилем. Таким образом, кровоток в сосуде представлен определённым спектром скоростей, который отражается на допплерограмме соответствующим спектром частот, меняющимся в течение сердечного цикла.
Различают параболический и пробкообразный типы скоростного профиля кровотока. При пробкообразном профиле кровотока скорость движения крови во всех отделах просвета сосуда практически одинакова и, следовательно, средняя скорость кровотока равна максимальной. Для данного типа профиля характерен узкий спектр частот (например, восходящая аорта). Параболический скоростной профиль отличается большим разбросом скоростей: максимальная скорость почти в два раза выше средней, что отражается на допплерограмме широким спектром частот (например, артерия пуповины).
Существуют количественный и качественный методы оценки допплерограмм кровотока в исследуемом сосуде. При количественном анализе определяют объёмную скорость кровотока через сечение сосуда за единицу времени путём умножения средней линейной скорости движения крови на площадь просвета сосуда. Численные значения объёмного кровотока при измерении его методом Допплера зависят от двух переменных величин, которые являются потенциальными источниками ошибок. Поэтому в настоящее время для интерпретации допплерограмм широко применяется качественный анализ спектральных кривых, показатели которого не зависят от диаметра сосуда и угла инсонации, поскольку качественная характеристика кровотока основывается на соотношении его скорости в различные фазы сердечного цикла.
Под кривыми скоростей кровотока подразумевают линии, отражающие изменения средней моментальной или максимальной скорости кровотока на протяжении сердечного цикла. Для оценки состояния кровотока в настоящее время в основном используют следующие «уголнезависимые индексы»: систолодиастолическое отношение, пульсационный индекс, индекс резистентности (ИР):
·систолодиастолическое отношение (А/В) — отношение максимальной систолической скорости (А) к конечной диастолической (В);
·ИР — (АВ)/А;
·пульсационный индекс — (АВ)/М, где М — средняя скорость кровотока за сердечный цикл (рис. 11-4).
Рис. 11-4. Расчёт индексов допплерометрии.
ЦЕЛЬ
Наибольшую практическую ценность во время беременности имеют исследования маточноплацентарного кровотока в маточных артериях, их ветвях (спиральные артерии) и в артерии пуповины; а также плодовой гемодинамики в аорте и церебральных сосудах плода. В настоящее время важный метод диагностики — исследование венозного кровотока у плода в венозном протоке.
ПОКАЗАНИЯ
Основные показания для допплеровского исследования кровотока в системе «мать–плацента–плод» — экстрагенитальные заболевания и осложнения беременности: гипертоническая болезнь, гипотония, заболевания

почек, коллагенозы, сосудистые заболевания, СД, гестоз, задержка роста или перенашивание плода, маловодие, многоводие, многоплодие, резуссенсибилизация.
МЕТОДИКА ИССЛЕДОВАНИЯ И ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ
При проведении допплерометрии в акушерской практике используют фильтры частотой 100–150 Гц. Получение качественных кривых скоростей кровотока обеспечивается при угле инсонации 30–45° (не более 60°).
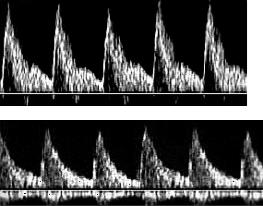
Кровоток в маточных артериях характеризуется наличием двухфазных кривых с высокой диастолической скоростью (рис. 11-5, а); в спиральных артериях — низкой пульсацией и высокой диастолической скоростью (рис. 11-5, б). Визуализация кровотока в спиральных артериях возможна уже с 6 нед беременности.
Рис. 11-5. Спектр скоростей кровотока.
а — в маточной артерии;
б — в спиральных артериях.
Снижение сосудистого сопротивления в маточных артериях происходит в сроки 12–13 и 20–22 нед; в спиральных артериях — в 8–10 и 13–14 нед беременности, что отражает завершение процессов инвазии трофобласта и гестационных изменений спиральных артерий (дегенерация мышечного слоя, гипертрофия эндотелиальных клеток, фибриноидный некроз концевых отделов). На протяжении второй половины неосложнённой беременности численные значения индексов допплерометрии кровотока в маточных артериях остаются практически стабильными и к концу беременности систолодиастолическое отношение не превышает 2,0. Во II и III триместрах изучение кровотока в маточных артериях способствует ранней диагностике гестоза и плацентарной недостаточности. Характерные признаки нарушения кровотока в маточных артериях: снижение диастолического компонента и появление дикротической выемки в фазу ранней диастолы. Отмечают достоверное повышение значений систолодиастолического отношения, пульсационного индекса, ИР.
При допплерометрии во время беременности наибольшее внимание уделяется артерии пуповины. Анализ кривых скоростей кровотока в артерии пуповины клиническое значение имеет после 10 нед беременности. Диастолический компонент кровотока в артерии пуповины может отсутствовать до 14 нед беременности. У плодов с хромосомными аномалиями в сроки 10–13 нед в ряде случаев регистрируют реверсный (обратный) диастолический кровоток. На протяжении второй половины неосложнённой беременности отмечают достоверное снижение показателей сосудистого сопротивления в артерии пуповины, что выражается в уменьшении численных значений систолодиастолического отношения, пульсационного индекса и ИР (рис. 11-6). Последнее вызвано интенсивным ростом терминального русла плаценты, связанного с процессом развития и васкуляризации концевых ворсин плаценты.
Рис. 11-6. Спектр скоростей кровотока в артерии пуповины во второй половине беременности.
При нормальном течении беременности значение систолодиастолического отношения в артерии пуповины не превышают 3,0. Патологические показатели кровотока в артерии пуповины характеризуются снижением конечной диастолической скорости кровотока, вплоть до полного исчезновения (рис. 11-7), или появлением ретроградного диастолического компонента. При ретроградном диастолическом кровотоке изза снижения васкуляризации концевых ворсин плаценты и значительного повышения периферического сосудистого сопротивления её плодовой части движение крови осуществляется в обратном направлении, то есть к сердцу плода.
Рис. 11-7. «Нулевой» кровоток в артерии пуповины в III триместре беременности.
Для объективной оценки кровообращения в системе «мать–плацента–плод» используют классификацию нарушений маточноплацентарного и плодовоплацентарного кровотока (А.Н. Стрижаков и соавт., 1989).
I степень:
А — нарушение маточноплацентарного кровотока (маточные артерии) при сохранении плодовоплацентарного кровотока (артерия пуповины);
Б — нарушение плодовоплацентарного кровотока при сохранённом маточноплацентарном.
II степень — нарушение маточноплацентарного и плодовоплацентарного кровотока, не достигающее критических значений (сохранён диастолический кровоток).
III степень — критическое нарушение плодовоплацентарного кровотока («нулевой» или ретроградный диастолический кровоток при сохранённом или нарушенном маточноплацентарном).
Начиная со второй половины беременности, важное диагностическое и прогностическое значение имеет исследование плодового кровотока (в аорте и средней мозговой артерии плода). Спектры кровотока в сосудах плода характеризуются высоким систолическим компонентом (рис. 11-8).
Рис. 11-8. Спектр скоростей кровотока при неосложнённой беременности.
а — в аорте;
б — в средней мозговой артерии плода.
Изменения кровотока в аорте плода сопровождаются снижением диастолического компонента; наиболее неблагоприятный — «нулевой» или ретроградный кровоток. В средней мозговой артерии изменения кровотока сопровождаются, наоборот, увеличением диастолического компонента, что служит проявлением гиперперфузии головного мозга и свидетельствует о компенсаторной централизации плодового кровообращения при гипоксии.
Нормативные значения кровотока широко используются в клинической практике с целью оценки функционального состояния системы «мать–плацента–плод» (табл. 11-4). При нормальном течении беременности происходит постепенное снижение показателей периферического сосудистого сопротивления, выражающееся уменьшением индексов кровотока.
Таблица 11-4. Показатели допплерометрии кровотока в аорте плода, артерии пуповины и маточной артерии в III триместре неосложнённой беременности
Сосуд |
|
Величина систоло-диастолического отношения в зависимости от срока беременности |
||||||
|
|
|
|
|
|
|
|
|
|
|
27–29 нед |
|
30–32 нед |
|
33–35 нед |
|
36–41 нед |
|
|
|
|
|
|
|
|
|
Аорта |
|
5,69±0,7 |
|
5,41±0,53 |
|
5,24+0,66 |
|
4,94+0,44 |
|
|
|
|
|
||||
Артерия пуповины |
|
3,19±0,4 |
|
2,88+0,46 |
|
2,52±0,31 |
|
2,14±0,24 |
|
|
|
|
|
||||
Маточная артерия |
|
1,85+0,34 |
|
1,78±0,3 |
|
1,69+0,3 |
|
1,66+0,24 |
|
|
|
|
|
|
|
|
|
Большое внимание уделяется исследованию кровотока в венозном протоке у плода. Венозный проток плода при продольном сканировании (рис. 11-9) визуализируется как продолжение пупочной вены на уровне диафрагмы до впадения в нижнюю полую вену. В венозном протоке содержится высокооксигенированная кровь. Кровоток в данной области характеризуется трёхфазной кривой, обусловленной различными фазами сердечного цикла.

Рис. 11-9. Спектр скоростей кровотока в венозном протоке плода.
При анализе кривых скоростей кровотока в венозном протоке плода учитывают максимальную систолическую скорость (S) во время систолы желудочков (первая фаза цикла). Спектр кровотока в венозном протоке во время диастолы характеризуется двухфазностью: максимальная диастолическая скорость (D) отражает открытие трёхстворчатого клапана и пассивное заполнение правого желудочка кровью, в то время как минимальная диастолическая скорость (A) является отражением фазы абсолютной рефрактерности сердца непосредственно перед началом очередной систолы желудочков. Показатель Е характеризует раннюю предсердную систолу.
При нормальном течении беременности кровоток в венозном протоке остаётся однонаправленным на протяжении всех фаз сердечного цикла. Нарушения кровотока в венозном протоке в сроки 10–14 нед («нулевой» или ретроградный кровоток) могут быть маркёром хромосомной патологии плода. Во второй половине беременности нарушения венозного кровотока наблюдаются при субкомпенсированном или декомпенсированном гипоксическом состоянии плода. Сочетание нарушений артериального и венозного кровотоков — крайне неблагоприятный признак.
Точность диагностики нарушений состояния плода по данным допплерометрии составляет около 70%. Существует чёткая корреляция между изменениями показателей допплерометрии и ЗРП. При одностороннем снижении маточноплацентарного кровотока ЗРП отмечают в 67% наблюдений, при билатеральном уменьшении кровотока — в 97%. При одновременном снижении маточноплацентарного и плодовоплацентарного кровотока ЗРП развивается почти в 100% наблюдений.
АЛЬТЕРНАТИВНЫЕ МЕТОДЫ
Новый метод, основанный на эффекте Допплера, — цветовое допплеровское картирование (ЦДК) — совмещение двухмерной эхоимпульсной и цветовой информации о скоростях потоков крови в исследуемых органах. Благодаря высокой разрешающей способности приборов возможно визуализировать и идентифицировать мельчайшие сосуды микроциркуляторного русла. Это делает метод незаменимым в диагностике сосудистой патологии, в частности для выявления ретроплацентарного кровотечения; сосудистых изменений в плаценте (ангиома) и их анастомозов, приводящих к обратной артериальной перфузии у близнецов; обвития пуповины. Кроме того, с помощью ЦДК возможно оценить пороки развития сердца и внутрисердечные шунты, идентифицировать анатомические особенности сосудов малого калибра (почечные артерии, виллизиев круг в головном мозге плода), исследовать кровоток в ветвях маточной артерии (вплоть до спиральных артерий), терминальных ветвях артерии пуповины, межворсинчатом пространстве.
11.3. КАРДИОТОКОГРАФИЯ
ОБОСНОВАНИЕ
Показатели сердечной деятельности наиболее точно характеризуют функциональное состояние плода в анте и интранатальном периодах. Мониторный контроль за сердечной деятельностью плода осуществляется с помощью специально предназначенных для этих целей приборов — кардиотокографов (фетальных кардиомониторов). Современные кардиомониторы основаны на принципе Допплера, использование которого позволяет регистрировать изменение интервалов между отдельными циклами сердечной деятельности плода, которые преобразуются в изменения ЧСС и отображаются в виде светового, звукового, цифрового сигналов и графического изображения (кардиотокограмма). Приборы оснащены также тензометрическими датчиками для одновременной регистрации сократительной деятельность матки. Во время схватки давление на тензометрический датчик, расположенный на животе беременной, повышается пропорционально внутриматочному давлению и преобразуется датчиком в электрические импульсы, регистрирующиеся в виде кривой. Таким образом, кардиотокограмма представляет собой две кривые, совмещённые по времени: одна из них отображает ЧСС плода, а другая — сократительную активность матки. Кривая маточной активности, помимо сокращений матки, регистрирует также двигательную активность плода.
ЦЕЛЬ
Цель кардиомониторного наблюдения — своевременная диагностика нарушения функционального состояния плода. Это позволяет выбрать адекватную тактику лечебных мероприятий, а также оптимальные срок и метод родоразрешения.
ПОКАЗАНИЯ

Показания к КТГ во время беременности — наличие факторов риска гипоксии плода: гестоза, гипертонической болезни, СД, анемии, изоиммунизации, переношенной беременности, многоплодной беременности, ЗРП, маловодия, отягощённого акушерского анамнеза (перинатальные потери), снижения двигательной активности плода, гемодинамических нарушений в системе «мать–плацента–плод» по данным допплерометрии. Во время родов проведение непрерывного кардиомониторирования плода показано всем роженицам.
МЕТОДИКА
Различают непрямую (наружную) и прямую (внутреннюю) КТГ. Во время беременности используется только непрямая КТГ; в настоящее время её применение наиболее распространено и в родах.
При непрямой кардиотографии наружный ультразвуковой датчик помещают на переднюю брюшную стенку матери в месте наилучшей слышимости сердечных тонов плода. На поверхность датчика наносят слой специального геля для обеспечения оптимального контакта с кожей. Наружный тензометрический датчик накладывают в области дна матки, на его поверхность гель не наносят. Пациентка с помощью специального устройства для регистрации шевелений плода самостоятельно отмечает каждый эпизод шевеления.
КТГ проводят в положении беременной (роженицы) на боку или полусидя во избежание возникновения синдрома сдавления нижней полой вены.
Для получения максимально точной информации о состоянии плода кардиомониторирование следует проводить не менее 20–30 мин. Такая продолжительность исследования обусловлена наличием у плода периодов сна и активности. Прямую КТГ проводят только во время родов после излития ОВ и при открытии шейки матки не менее 2 см. При использовании внутренних датчиков специальный спиралевидный электрод накладывают на кожу головки плода, для регистрации сократительной деятельности матки используют интраамниальный катетер. В настоящее время прямой метод КТГ не находит широкого применения в практической деятельности.
Проведение КТГ считается обоснованным с 32 нед беременности. Использование приборов с автоматическим анализом кардиотокограмм позволяет проводить оценку сердечной деятельности плода с 26 нед беременности.
ИНТЕРПРЕТАЦИЯ РЕЗУЛЬТАТОВ
Изучение кардиотокограммы начинают с определения базального ритма (рис. 11-10). Под базальным ритмом понимают среднюю величину между мгновенными значениями сердцебиения плода, сохраняющуюся неизменной в течение 10 мин и более, при этом не учитывают акселерации и децелерации.
Рис. 11-10. Базальная частота сердечных сокращений.
При характеристике базального ритма необходимо учитывать его вариабельность, т.е. частоту и амплитуду мгновенных изменений сердечных сокращений плода (осцилляций). Подсчёт частоты и амплитуды мгновенных осцилляций проводят в течение каждых последующих 10 мин. Амплитуду осцилляций определяют по величине отклонения от базального ритма, частоту — по количеству осцилляций за 1 мин.
В клинической практике наибольшее распространение получила следующая классификация типов вариабельности базального ритма:
·немой (монотонный) ритм, характеризующийся низкой амплитудой, (0,5 в минуту);
·слегка ундулирующий (5–10 в минуту);
·ундулирующнй (10–15 в минуту);
·сальтаторный (25–30 в минуту).
Наличие немого (монотонного) и слегка ундулирующего ритма обычно свидетельствует о нарушении функционального состояния плода. Ундулирующий и сальтаторный ритмы указывают на удовлетворительное состояние плода.
Помимо осцилляций при интерпретации кардиотограмм обращают внимание также на акцелерации и децелерации. Акцелерации — повышение ЧСС на 15–25 в минуту по сравнению с исходной (базальной). Акцелерации возникают в ответ на шевеление плода, схватку, функциональные пробы, наличие акцелераций является благоприятным признаком и свидетельствует об удовлетворительном состоянии плода.
Под децелерациями понимают эпизоды замедления ЧСС на 30 ударов и более продолжительностью не менее 30 с. Различают три основные типа децелераций.
G Ранние децелерации (тип I) начинаются одновременно со схваткой или с запаздыванием до 30 с и имеют постепенные начало и конец (рис. 11-11). Длительность и амплитуда ранних децелераций соответствуют длительности и интенсивности схватки. Ранние децелерации представляют собой рефлекторную реакцию плода на кратковременную ишемию головного мозга вследствие сдавления головки плода во время схватки. В отсутствие других патологических изменений на кардиотокограмме ранние децелерации не считают признаком гипоксии.
Рис. 11-11. Ранние децелерации.
G Поздние децелерации (тип II) также связаны со схватками, но возникают через 30 с и более после начала сокращения матки (рис. 1112). Поздние децелерации достигают пика после максимального напряжения матки, длительность их часто превышает продолжительность схватки. Поздние децелерации являются признаком нарушения маточноплацентарного кровообращения и прогрессирующей гипоксии плода.

Рис. 11-12. Поздние децелерации.
G Вариабельные децелерации (тип III) характеризуются различным по времени возникновением по отношению к началу схватки и имеют различную (V, U, Wобразную) форму (рис. 1113). Появление вариабельных децелераций связано со сдавлением пуповины во время схватки, шевелением плода или маловодием.
Рис. 11-13. Вариабельные W-образные децелерации.
Критериями нормальной антенатальной кардиотокограммы служат:
·базальный ритм 120–160 в минуту;
·амплитуда вариабельности базального ритма 10–25 в минуту;
·отсутствие децелераций;
·наличие двух и более акцелераций на протяжении 10 мин записи.
При наличии нормальной кардиотокограммы в течение 10 мин дальнейший мониторинг можно не продолжать. Для сомнительной кардиотокограммы характерны следующие признаки:
·базальный ритм в пределах 100–120 или 160–180 в минуту;
·амплитуда вариабельности базального ритма менее 10 в минуту или более 25 в минуту;
·отсутствие акцелераций;
·спонтанные неглубокие и короткие децелерации.
При таком типе кардиотокограммы необходимо повторное исследование через 1–2 ч и применение других дополнительных методов исследования функционального состояния плода.
Для патологической кардиотокограммы характерны:
·базальный ритм менее 100 в минуту или более 180 в минуту;
·амплитуда вариабельности базального ритма менее 5 в минуту;
·выраженные вариабельные децелерации;
·поздние децелерации;
·синусоидальный ритм (рис. 11-14).
Рис. 11-14. Синусоидальный ритм сердечных сокращений плода.
Для унификации и повышения точности интерпретации данных антенатальной кардиотокограммы предложены балльные системы оценки. Наибольшее распространение получила система, разработанная W. Fischer (1976), в
различных модификациях (табл. 11-5). |
|
|
|
|
|
|
||
Таблица 11-5. |
Шкала оценки сердечной деятельности |
плода во время беременности |
|
(в модификации |
||||
Г.М. Савельевой) |
|
|
|
|
|
|
||
|
Параметр |
|
|
|
Балльная оценка |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
0 |
|
1 |
2 |
||
|
|
|
|
|
|
|
|
|
ЧСС |
|
Базальная ЧСС |
£100 |
|
|
100–120 |
|
120–160 |

|
|
|
|
|
|
|
|
|
|
³180 |
|
160–180 |
|
– |
|
|
|
|
|
|
|
|
|
Вариабельность |
Частота осцилляций |
|
£3 |
|
3–6 |
|
³6 |
ЧСС |
в 1 мин |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Амплитуда |
|
5 или синусоидальная |
|
5–9 или ³25 |
|
10–25 |
|
осцилляций |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Изменения ЧСС |
Акцелерации |
|
Отсутствуют |
|
Периодические |
|
Спорадические |
|
|
|
|
|
|
|
|
|
Децелерации |
|
Поздние длительные |
или |
Поздние кратковременные или |
|
Отсутствуют или |
|
|
|
вариабельные |
|
вариабельные |
|
ранние |
|
|
|
|
|
|
|
|
Оценка 8–10 баллов свидетельствует о нормальной сердечной деятельности, 5–7 баллов — о начальных признаках нарушения жизнедеятельности, 4 балла и менее — о серьёзных изменениях состояния плода.
Существуют и другие системы оценки состояния плода по данным КТГ, а также специальные уравнения для определения показателя состояния плода. В.Н. Демидовым и соавт. (1993) была создана автоматизированная система КТГ, которая позволила оценивать показатель состояния плода с учётом математической взаимосвязи между отдельными показателями кардиотокограммы и состоянием плода. Значение показателя состояния плода менее 1 свидетельствует о нормальном состоянии плода; от 1,01 до 2 — о начальных признаках нарушения состояния плода; от 2,01 до 3 — о выраженном нарушении, более 3 — о критическом состоянии плода.
Точность правильной оценки состояния плода при использовании различных методов интерпретации кардиотокограмм составляет от 70 до 85%.
Большую помощь в оценке состояния плода и резервных возможностей фетоплацентарной системы оказывают функциональные пробы — изучение реакции сердечной деятельности плода в ответ на шевеления (нестрессовый тест), на введение матери окситоцина, непродолжительную задержку дыхания на вдохе или выдохе, термическое раздражение кожи живота, физическую нагрузку, стимуляцию сосков или акустическую стимуляцию (стрессовые тесты).
При проведении антенатальной КТГ в настоящее время наиболее распространён нестрессовый тест. Сущность теста заключается в изучении реакции сердечнососудистой системы плода в ответ на его движения. Нестрессовый тест является реактивным, когда в течение 20 мин наблюдается 2 учащения сердцебиения плода или более по меньшей мере на 15 в минуту и продолжительностью не менее 15 с, связанные с движениями плода (рис. 11-15). Нестрессовый тест является ареактивным при наличии менее 2 учащений сердцебиения плода менее чем на 15 в минуту, продолжительностью менее 15 с, в течение 40-минутного интервала времени. Если плод находится в состоянии физиологического покоя, нестрессовый тест может быть ложноположительным. В таких ситуациях исследование необходимо повторить через 2–4 ч.
Рис. 11-15. Нестрессовый тест.
а — реактивный; б — ареактивный.
Окситоциновый тест основан на реакции сердечнососудистой системы плода в ответ на вызванные введением окситоцина сокращения матки. Для проведения теста внутривенно вводят раствор окситоцина, содержащий 0,01 ЕД в 1 мл изотонического раствора натрия хлорида или 5% раствора глюкозы со скоростью 1 мл в минуту. Тест можно оценивать, если в течение 10 мин при скорости введения 1 мл/мин наблюдается не менее 3 сокращений матки. При достаточных компенсаторных возможностях фетоплацентарной системы в ответ на сокращение матки наблюдается нерезко выраженная кратковременная акцелерация или ранняя непродолжительная децелерация. Противопоказания к проведению окситоцинового теста: патология прикрепления плаценты и её частичная преждевременная отслойка, угроза прерывания беременности, наличие рубца на матке. В связи с этим данный тест используют редко.
11.4. ОПРЕДЕЛЕНИЕ БИОФИЗИЧЕСКОГО ПРОФИЛЯ ПЛОДА
В настоящее время для оценки внутриутробного состояния плода используется так называемый биофизический профиль плода. Определение биофизического профиля плода для получения объективной информации возможно уже с начала III триместра беременности.
Понятие «биофизический профиль плода» включает в себя данные нестрессового теста (при КТГ) и показатели, определяемые при ультразвуковом сканировании: дыхательные движения плода, двигательная активность, тонус плода, объём ОВ, степень зрелости плаценты. Каждый параметр оценивают в баллах от 0 (патология) до 2 (норма). Баллы суммируют и получают показатель состояния плода (табл. 11-6).
Таблица 11-6. Критерии оценки биофизического профиля плода (A. Vintzileos, 1983)
Параметры |
Балльная оценка |
|
|
|
|
|
|
|
2 |
|
|
|
|
1 |
|
|
0 |
|
|
|
|
|
|
||||||||||
Нестрессовый |
|
5 и более акцелераций с учащением |
От 2 до 4 акцелераций с учащением |
1 и менее акцелераций за |
||||||||||
тест |
|
сердцебиения плода не менее чем |
сердцебиения плода не менее чем |
20 мин |
|
|
||||||||
|
|
на 15 ударов и продолжительностью |
на 15 ударов и продолжительностью |
|
|
|
||||||||
|
|
не |
менее |
|
15 с, связанные |
с |
не |
менее |
15 с, |
связанные с |
|
|
|
|
|
|
движениями плода, за 20 мин |
|
движениями плода, за 20 мин |
|
|
|
|||||||
|
|
|
|
|
|
|
|
|
|
|||||
Двигательная |
|
Не |
менее |
|
3 генерализованных |
1 или 2 генерализованных движения |
Отсутствие |
|
|
|||||
активность |
|
движений в течение 30 мин |
|
плода в течение 30 мин |
генерализованных |
|
||||||||
плода |
|
|
|
|
|
|
|
|
|
|
|
движений плода в течение |
||
|
|
|
|
|
|
|
|
|
|
|
|
30 мин |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
||
Дыхательные |
|
Не |
менее |
1 |
эпизода |
дыхательных |
Не |
менее 1 |
эпизода |
дыхательных |
Отсутствие |
дыхательных |
||
движения |
|
движений |
|
|
плода |
движений |
|
плода |
движений |
плода |
или |
|||
плода |
|
продолжительностью не менее 60 с |
продолжительностью от 30 до 60 с |
продолжительность менее |
||||||||||
|
|
за 30 мин |
|
|
|
|
за 30 мин |
|
|
30 с за 30 мин |
|
|||
|
|
|
|
|
|
|
|
|
|
|
||||
Мышечный |
|
1 |
эпизод |
и |
более |
возвращения |
Не |
менее 1 |
эпизода возвращения |
Конечности |
в разогнутом |
|||
тонус плода |
|
конечностей плода из разогнутого в |
конечностей плода из разогнутого в |
положении |
|
|
||||||||
|
|
согнутое положение |
|
|
согнутое положение |
|
|
|
|
|||||
|
|
|
|
|
|
|
|
|||||||
Объём ОВ |
|
Вертикальный |
карман |
свободного |
2 и более кармана ОВ величиной 1– |
Карман ОВ менее 1 см |
|
|||||||
|
|
участка вод 2–8 см |
|
|
2 см |
|
|
|
|
|
||||
|
|
|
|
|
|
|
|
|
|
|
||||
Степень |
|
Соответствует гестационному сроку |
|
— |
|
|
|
III степень |
зрелости |
в |
||||
зрелости |
|
|
|
|
|
|
|
|
|
|
|
сроке до 37 нед |
|
|
плаценты |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Сумма баллов 8–12 свидетельствует о нормальном состоянии плода. Оценка биофизического профиля плода 6–7 баллов указывает на сомнительное состояние плода. Сумма баллов 4–5 и менее — показатель выраженной гипоксии плода и высокого риска развития перинатальных осложнений.
Высокие чувствительность и специфичность биофизического профиля плода объясняются сочетанием маркёров острого (нестрессовый тест, дыхательные движения, двигательная активность и тонус плода) и хронического (объём ОВ, степень зрелости плаценты) нарушения состояния плода. Реактивный нестрессовый тест даже без дополнительных данных — показатель удовлетворительного состояния плода, в то время как при наличии нереактивного нестрессового теста особое значение приобретает УЗИ остальных биофизических параметров плода.
СПИСОК РЕКОМЕНДУЕМОЙ ЛИТЕРАТУРЫ
Приказ Министерства здравоохранения России № 457 «О совершенствовании пренатальной диагностики в профилактике наследственных и врождённых заболеваний у детей» // Пренатальная диагностика. — 2002. — №1(1).
— С. 5–11.
Стрижаков А.Н., Давыдов А.И., Белоцерковцева Л.Д., Игнатко И.В. Физиология и патология плода. — М.: Медицина, 2004. — 356 с.
Callen P.W. Ultrasonography in obstetrics and gynecology. — WB Saunders company. — 2000. — 1078 p.
