
Патанатомия (Пособие для резидентуры)
.pdf
БОЛЕЗНИ ЖЕЛЕЗ ВНУТРЕННЕЙ СЕКРЕЦИИ |
19 |
|
|
|
|
макрофолликулярный;
макро- и микрофолликулярный (смешанный);
паренхиматозный.
Нозологические формы зоба:
эндемический;
спорадический /1/.
Коллоидный зоб построен из фолликулов разной величины, заполненных коллоидом. В одних случаях фолликулы крупные кистообразные, призматическийЦэпителий в них уплощен (макрофол-
ликулярный коллоидный зоб), в других – мелкие (микрофолликулярный коллоидный зоб), в третьих
– наряду с крупными встречаются и мелкие фолликулы (макромикрофолликулярный коллоидный зоб). В коллоидном зобе возможно разрастание эпителия в виде сосочков (пролиферирующий коллоидный зоб). Со временем в тканях железы возникают нарушения кровообращения, очаги некроза и обызвествления, разрастание соединительной ткани. Коллоидный зоб обычно узловой, плотный на разрезе (рис. 19.5).
ЭРис. 19.5. Многоузловой зоб.
В щитовидной железе видны распространенные узлы, фиброз и кистозные участки. Свойственно наличие
желатиноподобного коллоида коричневого цвета (коллоидный зоб) /6/.
ПаренхиматозныйГзоб характеризуется пролиферацией эпителия фолликулов, который раз-
растается в виде солидных структур с формированием мелких образований в виде фолликул, без коллоида или с незначительным его количеством. Он чаще диффузный, имеет вид однородной мясистой ткани серо-розового цвета.
Возможно сочетание коллоидного и паренхиматозного зоба (смешанный зоб).
Эндемический зоб обнаруживают в местностях с недостатком йода в воде и пище. Дефицит йода, особенно при избытке солей кальция и лития приводит к снижению синтеза гормонов щитовидной железы. Компенсаторное увеличение продукции тиреотропного гормона гипофиза приводит к увеличению щитовидной железы за счет гиперплазии и гипертрофии клеток фолликулов, она имеет строение коллоидного зоба. Если зоб появляется в раннем детском возрасте, то отмечается общее физическое и умственное недоразвитие – эндемический кретинизм.
Спорадический зоб наблюдается в юношеском или зрелом возрасте. Он может иметь строение диффузного, узлового или смешанного коллоидного или паренхиматозного зоба. Заметного общего влияния на организм зоб не оказывает, однако при значительном разрастании он сдавливает соседние органы (пищевод, трахею, глотку), нарушает их функции. В некоторых случаях может наступить так называемая базедофикация зоба (умеренная сосочковая пролиферация эпителия фолликулов и скопление лимфоцитарных инфильтратов в строме железы). Спорадический зоб становится основой диффузного токсического зоба.
Врожденный зоб (врожденный гипотиреоз с диффузным зобом) выявляют у новорожденных или в первые месяцы (годы) жизни. Ранее самой частой причиной заболевания был дефицит йода у
383
ЧАСТНАЯ ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ
матери. В настоящее время чаще у пациентов находят генетические дефекты синтеза, секреции и метаболизма гормонов щитовидной железы. Течение и прогноз зависит от выраженности гипотиреоза.
По этио-патогенетическим и клинико-морфологическим особенностям выделяют следующие виды зоба:
 Диффузный токсический зоб (болезнь Грейвса, Базедова болезнь) – аутоиммунное заболевание, развивающееся вследствие выработки антител к рецептору тиреотропного гормона, клинически проявляющееся поражением щитовидной железы с развитием тиреотоксикоза. Тиреотоксикоз в
Диффузный токсический зоб (болезнь Грейвса, Базедова болезнь) – аутоиммунное заболевание, развивающееся вследствие выработки антител к рецептору тиреотропного гормона, клинически проявляющееся поражением щитовидной железы с развитием тиреотоксикоза. Тиреотоксикоз в
зами (нейроциркуляторная дистония), эмоциональным возбуждением, мышечной слабостью, похуданием, диареей, в связи с расширением периферических сосудов возможны потливость, влажность, покраснение и повышение температуры кожи.
клинике проявляется увеличением объема щитовидной железыЦ, экзофтальмией, тахикардией, невро-
При болезни Грейвса щитовидная железа диффузно увеличена, однородная, мягкой консистенции, мясистого вида. Микроскопически наблюдается преобразование призматического эпителия в цилиндрический; пролиферация эпителия фолликулов с образованием псевдососочков, ветвящихся внутри фолликулов; наличие жидкого, вакуолизированного коллоида в фолликулах неправильной, звездчатой формы; лимфоплазмоцитарная инфильтрация стромы, формирование лимфатических
фолликул с зародышевыми центрами (рис. 19.6).
Рис.19.6. Диффузный токсический зоб.
Фолликулы выстланы высоким цилиндрическим эпителием. Скопления тесно прилегающих друг к другу крупных эпителиальных клеток выступают в просвет фолликулов. Эти клетки активно резорбируют коллоид в центре фолликула, что приводит к фестончатости на периферии коллоида /6/.
ном миокарде (особенно левого желудочка), наблюдаются серозный отек и лимфоидная инфильтрация межуточной ткани, а также внутриклеточный отек мышечных волокон – тиреотоксическое сердце. В исходе его развивается диффузный межуточный склероз. В печени также наблюдается серозный отек с редким исходом в фиброз (тиреотоксический фиброз печени). Дистрофические изменения нервных клеток, периваскулярные клеточные инфильтраты обнаруживают в промежуточном и продолговатом мозге.
Смерть при токсическом зобе может наступать от сердечно-сосудистой недостаточности и истощения.
ПриГтоксическом диффузном зобе находят ряд висцеральных проявлений. В гипертрофирован-
 Зоб Хашимото. Иначе называют тиреоидит Хашимото, хронический аутоиммунный тиреоидит, хронический лимфоцитарный тиреоидит. Как известно, щитовидная железа, является органом лишенным иммунологической толерантности и имеющий предохраняющий его «физиологический иммунный барьер». Иногда, при наследственном дефекте тиреоспецифических супрессоров, при воздействии патогенных факторов, этот иммунологический барьер повреждается и клеточные элементы иммунной системы, внедряясь в железистую ткань, оказывают агрессивную иммунную реакцию. Поэтому зоб Хашимото относят к I группе (истинных) аутоимунных заболеваний. Аутоантитела вырабатываются к антигенным структурам микросом тиреоцитов (тиреоидной пероксидазы), к мембранным рецепторам, а также к тиреоглобулину. В связи с лимфолейкоцитарной воспалительной инфиль-
Зоб Хашимото. Иначе называют тиреоидит Хашимото, хронический аутоиммунный тиреоидит, хронический лимфоцитарный тиреоидит. Как известно, щитовидная железа, является органом лишенным иммунологической толерантности и имеющий предохраняющий его «физиологический иммунный барьер». Иногда, при наследственном дефекте тиреоспецифических супрессоров, при воздействии патогенных факторов, этот иммунологический барьер повреждается и клеточные элементы иммунной системы, внедряясь в железистую ткань, оказывают агрессивную иммунную реакцию. Поэтому зоб Хашимото относят к I группе (истинных) аутоимунных заболеваний. Аутоантитела вырабатываются к антигенным структурам микросом тиреоцитов (тиреоидной пероксидазы), к мембранным рецепторам, а также к тиреоглобулину. В связи с лимфолейкоцитарной воспалительной инфиль-
384

БОЛЕЗНИ ЖЕЛЕЗ ВНУТРЕННЕЙ СЕКРЕЦИИ |
19 |
|
|
|
|
трацией. в последнее время это заболевание оценивается ни как зоб, а как воспаление железы – тиреоидит. Заболеванием чаще страдают женщины. Указывается, также аутосомно-доминантное наследование зоба Хашимото.
При хроническом аутоиммунном тиреоидите специфические плазмоцитарные и эффекторные Т- лимфоциты, диффузно скапливаются в строме железистой ткани, или образовывают очаговые лимфоидные фолликулы в строме. Фолликулы уменьшаются и атрофируются, в фолликулярном эпителии появляется эозинофильная метахромазия, отмечается онкоцитарная трансформация тиреоцитов
(образование клеток Гюртле – эпителиальные клетки с хорошоЦвыраженной эозинофильной зерни-
стой цитоплазмой). Коллоидное вещество исчезает, или уменьшается. Макроскопически, при зобе Хашимото, щитовидная железа увеличивается в несколько раз, консистенция ее уплотняется, в разрезе имеет дольчатое строение. В тканях железы, деструктивные процессы происходят и по клеточным и по гуморальным иммунным механизмам, что приводит к диффузным склерозированиям и сморщиванию железы. В клинике зоб Хашимото, проявляется гипотиреозом (идиопатическая микседема, бессоница, холодовая чувствительность, гипотермия, брадикардия, утолщение кожи и т.д.).
Зоб Риделя. Иначе называется болезнью Риделя, фиброзный тиреоидит Риделя, или фибрози-
рующий зоб. Морфологически отмечаются распространенный фиброз щитовидной железы с про-
никновением грубоволокнистой соединительной ткани через капсулу в мышцы шеи. В железистой
ткани паренхима атрофируется, а строма подвергается диффузному склерозу. Вследствие этого, железа сморщиваясь, атрофируетсяЭ, консистенция уплотняется («железный зоб»). В железистой ткани, в
толще фиброзных тканевых элементов выявляются гигантские клетки, типа инородных тел. Зоб Риделя, иногда оценивается, как «системный коллагеноз» вследствие выявления склерозирующих процессов также в глазницах, в средостении, в забрюшинном пространстве.
19.3. ЗАБОЛЕВАНИЯ ГИПОФИЗА
Заболевания гипофиза могут быть связаны с поражением передней (аденогипофиз) и задней (нейрогипофиз) долей и проявляются нарушениями секреции соответствующих гормонов /3/.
АкромегалияГ. Причиной развития акромегалии являются гипоталамо-гипофизарные расстройства или соматотропная аденома, реже – аденокарцинома передней доли гипофиза. Избыток соматотропного гормона стимулирует рост тканей, главным образом производных мезенхимы (соединительной, хрящевой, костной), а также паренхимы и стромы внутренних органов (сердца, печени, почек) и т.д. Особенно заметно увеличение размеров носа, губ, ушей, надбровий, нижней челюсти, костей и стоп. Рост костей сочетается с их перестройкой, возобновлением энхондрального остеогенеза. Если болезнь развивается в молодом возрасте, возникает картина гигантизма. Акромегалия сопровождается изменениями других эндокринных желез: зобом, атрофией инсулярного аппарата, гиперплазией вилочковой железы и эпифиза, коры надпочечников, атрофией половых желез.
Церебрально-гипофизарная кахексия (болезнь Симмондса) характеризуется нарастающей кахексией, атрофией внутренних органов, снижением функции половых органов. Наблюдается главным образом у женщин в молодом возрасте и нередко после родов. В гипофизе, особенно в передней доле, выявляются очаги некроза, появляющиеся на почве эмболии сосудов, или рубца на месте этих очагов. В ряде случаев разрушение передней доли гипофиза связано с сифилитическим, туберкулезным или опухолевым процессом. Помимо изменений в гипофизе, отмечаются дистрофические или воспалительные изменения в промежуточном мозге. Иногда изменения мозга преобладают над изменениями гипофиза. В таких случаях говорят о церебральной кахексии.
Болезнь Иценко-Кушинга. Развитие болезни Иценко-Кушинга связано с возникновением гипоталамических нарушений или с адренокортикотропной аденомой, реже – аденокарциномой передней доли гипофиза. Благодаря гиперсекреции АКТГ происходит двусторонняя гиперплазия коры
385

ЧАСТНАЯ ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ
надпочечников с избыточной продукцией глюкокортикостероидов, играющих основную роль в патогенезе заболевания. Болезнь встречается чаще у женщин, проявляется прогрессирующим ожирением по верхнему типу (лицо и туловище), артериальной гипертензией, стероидным сахарным диабетом и вторичной дисфункцией яичников. Отмечается также остеопороз со спонтанными переломами костей, гипертрихоз и гирсутизм, багрово-синюшные полосы растяжения (стрии) на коже бедер и живота, часто находят нефролитиаз и хронический пиелонефрит.
К заболеваниям нейрогипофиза относят несахарный диабет, который возникает из-за дефицита АДГ. Характерны полиурия, жажда, диспепсия, сухость кожи и слизистых оболочек, уменьшение слюно- и потоотделения /3/.
Среди заболеваний надпочечников условно выделяют болезни коркового и мозгового слоев, сопровождающиеся гипер- и гипопродукцией соответствующих гормонов. Снижение функции коры надпочечников может быт острым (адреналовый криз) и хроническим (болезнь Аддисона) (табл. 19.2).
Таблица 19.2. Причины недостаточности коркового слоя надпочечников /6/.
|
Э |
Хроническая недостаточность |
|
Острая недостаточность |
|
||
Синдром Уотерхауса-Фридериксена |
Аутоиммунный адреналит |
||
Резкая отмена продолжительной |
Туберкулез |
|
|
глюкокортикоидной терапии |
|
Метастатические опухоли |
|
Стресс у больных с хроническим ги- |
СПИД |
|
|
покортицизмом |
|
Амилоидоз, саркоидоз, гемохроматоз (в редких случаях) |
|
|
Ц |
||
Болезнь Аддисона (первичный гипокортицизм) обусловлена двусторонним поражением корко- |
|||
вого вещества надпочечников и уменьшением продукции его гормонов (кортизол и альдостерон). НаиболееГчастой (60–70% случаев) причиной болезни Аддисона является аутоиммунное поражение надпочечников (аутоиммунный адреналит). В отдельных случаях гипокортицизм обусловлена нарушениями в гипоталамо-гипофизарной системе, приводящих к дефициту АКТГ (вторичный гипокортицизм), при котором наблюдается дефицит только кортизола, а продукция альдостерона сохраняется. При болезни Аддисона надпочечники уменьшены в размерах, склерозированы, атрофичная кора состоит из мелких клеток, содержащих липофусцин и небольшое количество липидов. Характерна лимфоплазмацитарная инфильтрация с примесью макрофагов. Мозговое вещество не поражается.
При болезни Аддисона находят гиперпигментацию кожи (меланодермия) и слизистых оболочек в связи с гиперпродукцией АКТГ (бронзовая болезнь) и меланостимулирующего гормона, атрофию миокарда, уменьшение просвета аорты и магистральных сосудов. Наблюдается адаптивная гиперплазия клеток островкового аппарата поджелудочной железы (гипогликемия), атрофия слизистой оболочки желудка, особенно обкладочных клеток. Находят также гиперплазию лимфоидной ткани и вилочковой железы.
Смерть при болезни Аддисона наступает от острой надпочечниковой недостаточности (аддисонический криз), кахексии (супраренальная кахексия) или недостаточности сердечно-сосудистой си-
Синдром Иценко-Кушинга протекает с гиперпродукцией кортизола, возникающей из-за эктопической продукции АКТГ (при мелкоклеточном раке легкого), гиперплазии и опухоли коркового вещества надпочечников, длительном лечении глюкокортикоидами /3/ (см. главу 8).
386

БОЛЕЗНИ ЖЕЛЕЗ ВНУТРЕННЕЙ СЕКРЕЦИИ |
19 |
|
|
|
|
ПРЕПАРАТЫ
 Тиреотоксикоз (болезнь Грейвса)
Тиреотоксикоз (болезнь Грейвса)
Микропрепарат (окраска гематоксилином и эозином).
Кубический и призматический эпителий фолликулов превратилась в цилиндрический эпителий.
в результате чего подвергаясь пролиферации образовались сосочки в направлении просвета фолликул. Коллоидное вещество в просвете фолликул вакуолизировано, не гомогенно. В строме железы видны множественные лимфоплазмоцитарные элементы в распространенном виде /1/.
 Тиреоидит Хашимото
Тиреоидит Хашимото
Микропрепарат (окраска гематоксилином и эозином).
Железистая ткань инфильтрирована лимфоплазмоцитарными элементами, в основном лимфо-
цитами и плазмоцитами. Отмечается скопление желез в виде лимфоидных фолликул. Паренхима железы разрушена, в отдельных участках видны фрагменты фолликул малых размеров. В отличие от тиреоидита Риделя, капсула железы интактна /1/.
Г |
Э |
Ц |
|
||
|
|
387

ЧАСТНАЯ ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ
ГЛАВА 20. БОЛЕЗНИ КОСТНО-МЫШЕЧНОЙ
СИСТЕМЫ. АВИТАМИНОЗЫ
20.1. БОЛЕЗНИ КОСТНО-МЫШЕЧНОЙ СИСТЕМЫ
20.1.1. Инфекционные заболевания костей
В этой группе болезней наиболее часто встречается остеомиелит. Остеомиелит – воспаление костного мозга и других элементов кости, которое распространяется на компактное и губчатое вещество кости и надкостницы. Причиной заболевания могут быть стафилококки, а также полимикробная флора – гемолитические стрептококки, кишечная палочка, микобактерии, патогенные грибы. Течение остеомиелита может быть острым, иногда молниеносным, и хроническим. К острым формам
остеомиелита относят: |
|
Ц |
гематогенный; |
|
|
посттравматический; |
|
|
ятрогенный; |
|
|
огнестрельный; |
|
|
пострадиационный. |
|
|
К хроническим формам остеомиелита относят: |
||
хронический гематогенный; |
||
хронический туберкулезный; |
|
|
хронический сифилитический. |
|
|
Г |
Э |
|
Острый гематогенный остеомиелит. Патогенез и морфогенез различных форм острого остео-
миелита достаточно стереотипны и складываются из появления в костном мозге очага серозного воспаления, замедления тока крови в кровеносных сосудах с развитием стаза в капиллярах. Серозный экссудат повышает давление в замкнутом пространстве костного мозга и в гаверсовых каналах. К воспалению присоединяется тромбоз венул и артериол кости, кровоток прекращается и развивается очаговый некроз костной ткани. Затем экссудат становится гнойным, и воспаление приобретает характер флегмоны. Развивается некроз костного мозга, компактной кости с формированием поднадкостничного абсцесса и образованием свища. Надкостница инфильтрирована гноем, поверхность кортикальной пластинки тусклая, серовато-красного цвета, из гаверсовых каналов выделяется гной. Костный мозг диффузно пропитан гнойным экссудатом. У детей при этом нередко происходит отделение эпифиза кости. При остром гематогенном остеомиелите возможно развитие (чаще у детей), острого генерализованного (септического) остеомиелита, который обычно приводит к смерти больных. Острый очаговый остеомиелит может заканчиваться выздоровлением.
Хронический гематогенный остеомиелит. Хронический гематогенный остеомиелит развивается вследствие острого гематогенного остеомиелита, для которого характерно образование костных секвестров. В результате прогрессирования нагноительного процесса образуются абсцессы в костном мозге, вокруг которых развивается некроз кости, резорбция и секвестрация некротизированных участков, вследствие чего появляются полости, содержащие костные секвестры. Вблизи очага нагное-
388

БОЛЕЗНИ КОСТНО-МЫШЕЧНОЙ СИСТЕМЫ. АВИТАМИНОЗЫ |
20 |
|
|
|
|
ния отмечается периостальное костеобразование, в результате чего кости резко утолщаются, в них образуются свищи, через которые выделяются небольшие костные секвестры. Надкостница утолщена и склерозирована. В окружающих мягких тканях наблюдаются рубцовые изменения, кожа атрофирована. Осложнения возможны в виде патологических переломов пораженной кости, образования ложных суставов, кровотечения из свищей, вторичного амилоидоза. Иногда возможно развитие сепсиса и опухолей.
20.1.2. Паратиреоидная остеодистрофия
Паратиреоидная остеодистрофия, или гиперпаратиреоз (болезнь Реклингхаузена) – заболе-
вание, характеризующееся избыточной резорбцией костей, генерализованным остеопорозом и замещением костного мозга фиброзной тканью. Заболевание встречается преимущественно у женщин 40– 50 лет, возможно возникновение в детском возрасте /3, 5/.
По причине развития болезни выделяют:
паратиреоидную остеодистрофию, связанную с первичным гиперпаратиреозом, который обусловлен опухолью (часто аденомой) околощитовидной железы;
паратиреоидную остеодистрофию, связанную вторичным гиперпаратиреозом, который возникает вследствие длительной гипокальциемии, хронической почечной недостаточностью, дефицитом витамина D и другими причинами.
Повышенный синтез паратгормона вызывает усиленную мобилизацию из костей кальция и фосфора. При этом возникает гиперкальциемия, из-за уменьшения канальцевой реабсорбции фосфора в почках и потери фосфатов развивается гипофосфатемия, что ведет к прогрессирующей деминерали-
зации всего скелета. Увеличивается активность |
Ц |
|
остеобластов и остеокластов, что приводит к уси- |
||
ленной резорбции костей и интенсивной пере- |
||
стройке костной ткани. Нарастает спонгизация |
||
|
||
кортикального слоя, наблюдается истончение |
|
|
костных трабекул. Одновременно происходит |
|
|
разрастание ретикулярной ткани, замещающей |
|
|
костномозговые пространства. |
А |
|
|
||
В околощитовидной железе наиболее часто |
|
|
обнаруживают аденому, реже – гиперплазию кле- |
|
|
ток, рак. Опухоль может иметь атипичную лока- |
|
|
лизацию – в толще щитовидной железы, средо- |
|
|
стении, позади трахеи и пищеводаЭ. Наблюдаются |
|
|
многочисленные скопления фибробластов, мно- |
|
|
гоядерных остеокластоподобных клеток, макро- |
|
|
фагов, свежие и старые кровоизлияния, что при- |
Б |
|
|
||
дает пораженным костям характерный вид и но- |
Рис. 20.1. Костные признаки |
|
|
||
сит название «бурая опухоль гиперпаратиреоза», |
гиперпаратиреоза. |
|
А – Остеокласты, разрушающие |
||
который на разрезе имеет пестрый вид: желтова- |
||
компактную кость; Б – Ребро с кистозным |
||
тые участки ткани чередуются с темно-красными |
||
образованием («бурой опухоли») /6/. |
||
и бурыми, а также с кистами (рис. 20.1). |
||
|
||
Г |
|
|
|
Постепенно развивается деформация костей, несущих наибольшую механическую нагрузку. Они становятся мягкими, иногда режутся ножом. Характерны изменения «бурой опухоли гиперпаратиреоза», особенно в трубчатых костях, ребрах, челюстях.
389

ЧАСТНАЯ ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ
При микроскопическом исследовании в костной ткани определяются очаги лакунарного рассасывания, новообразования фиброзной ткани, иногда остеоидные балки. В очагах опухолевидных образований находят гигантоклеточные гранулемы, скопление эритроцитов и гемосидерина, кисты.
Изменения скелета при паратиреоидной дистрофии зависят от стадии и длительности заболевания. В начальной стадии болезни и при низкой активности паратгормона внешние изменения костей могут отсутствовать.
Осложнения паратиреоидной остеодистрофии заключаются в патологических переломах костей, известковых метастазах в органах и тканях, могут развиваться калькулезный холецистит, нефролитиаз, нередко с исходом в нефроцирроз. Больные умирают от уремии, истощения, и присоединившейся
При остеопетрозе в основном поражаются трубчатые костиЦ, кости основания черепа, таза, позвоночник, ребра, но возможно поражение всего скелета. При ранней форме остеопетроза лицо имеет характерный вид: оно широкое, с широко расставленными глазами, корень носа вдавлен, ноздри развернуты, губы толстые. При этой форме отмечается гидроцефалия, повышенное оволосение, геморрагический диатез, множественное поражение костей, тогда как при поздней форме остеопетроза
инфекции.
20.1.3. Остеопетроз
Остеопетроз (мраморная болезнь, болезнь Альберс-Шенберга) – наследуемое заболевание,
при котором отмечается генерализованное избыточное костеобразование, ведущее к утолщению костей, сужению или даже полному исчезновению костномозговых пространств. Для остеопетроза характерна триада: повышенная плотность костей, их ломкость и анемия. Полагают, что процессы продукции кости преобладают над ее резорбцией, что связано с функциональной недостаточности остеокластов.
Различают две формы остеопетроза: раннюю (аутосомно-рецессивную) и позднюю (аутосомнодоминантную). Ранняя форма остеопетроза проявляется в раннем возрасте, имеет злокачественное течение, которая нередко заканчивается летально; поздняя форма (замедленный остеопетроз) проте-
кает более благоприятно.
ПриГмикроскопии определяется чрезвычайно своеобразная картина: патологическое костеобразование происходит на протяжении всей кости, масса костного вещества резко увеличена, само вещество кости беспорядочно нагромождено во внутренних отделах костей. Костномозговые пространства заполнены беспорядочно расположенными слоистыми костными конгломератами или пластинчатой костью, также встречаются балки эмбриональной грубоволокнистой кости. Видны единичные участки продолжающегося костеобразования в виде скопления остеобластов. Остеокласты единичны, признаки резорбции кости выражены незначительно. Архитектоника кости вследствие беспорядочного образования костных структур утрачивает свои функциональные характеристики, с чем видимо, связана ломкость костей при остеопетрозе. В зонах энхондрального окостенения резорбция хряща практически отсутствует. На основе хряща формируются своеобразные округлые островки из костных балок,
поражение костей, как правило, ограниченное.
Очертание костей могут оставаться нормальными, характерно лишь колбовидное расширение
нижних отделов бедренных костей. Кости становятся тяжелыми, распиливаются с трудом. На распи-
лах длинных костей костномозговой канал заполнен костной тканью и часто не определяется. В плос-
ких костях костномозговые пространства также едва определяются. На месте губчатого вещества
находят плотную однородную костную ткань, напоминающая шлифованный мрамор («мраморная
болезнь»). Разрастание кости в области отверстий и каналов может приводить к сдавлению и атрофии |
|
нервов. |
Э |
|
|
390

БОЛЕЗНИ КОСТНО-МЫШЕЧНОЙ СИСТЕМЫ. АВИТАМИНОЗЫ |
20 |
|
|
|
|
которые постепенно превращаются в широкие балки. Выявляется рентгенологический признак «кость внутри кости» (эндокость) /3/.
Часто возникают переломы костей, особенно бедренных. В местах переломов нередко развивается гнойный остеомиелит, который иногда является источником сепсиса. Больные остеопетрозом чаще умирают в раннем детском возрасте от анемии, пневмонии, сепсиса.
20.1.4. Фиброзная дисплазия
Фиброзная дисплазия (фиброзная остеодисплазия, болезнь Лихтенштейна-Брайцева) – за-
болевание, характеризующее деформацией костей, развивающееся в результате замещения костной ткани фиброзной тканью. Этиология фиброзной дисплазия окончательно не установлена, предполагается роль наследственности. Фиброзная дисплазия считается доброкачественной опухолью. Болезнь часто развивается в детском возрасте, но могут болеть лица молодого, среднего и пожилого возраста. Женщины болеют чаще, чем мужчины.
В зависимости от распространения процесса различают две формы фиброзной дисплазии: моно-
оссальную и полиоссальную.
Монооссальная форма характеризуется поражением одной кости, и может развиваться в любом возрасте.
При полиоссальной форме поражается несколько костей, преимущественно на одной стороне тела, может сочетаться с меланозом кожи и различными эндокринопатиями (синдром Олбрайта). Полиоссальная форма фиброзной дисплазии развивается в детском возрасте, поэтому у больных этой формой наблюдается выраженная диффузная деформация скелета, отмечается предрасположенность к множественным переломам.
При монооссальной форме фиброзной дисплазии наиболее часто поражаются ребра, длинные
трубчатые кости, лопатки, кости черепа, а при полиоссальной форме – более 50% костей скелета, |
|
|
Ц |
обычно с одной стороны. Очаг поражения может захватывать небольшой участок или значительную |
|
Э |
|
часть кости. В трубчатых костях он преимущественно локализуется в диафизах, включая и метафиз. ПораженнаяГкость в начале заболевания сохраняет свою форму и величину. В дальнейшем появляют-
ся очаги увеличения, деформация кости, его удлинение или укорочение. На распиле кости определяются четко ограниченные очаги белесоватого цвета с красноватыми вкраплениями, которые обычно имеют круглую или удлиненную форму, которые иногда сливаются между собой. В очагах увеличения кости, кортикальный слой истончается. Костномозговой канал расширен или заполнен новообразованной тканью, в которой определяются мелкие очаги костной плотности, кисты.
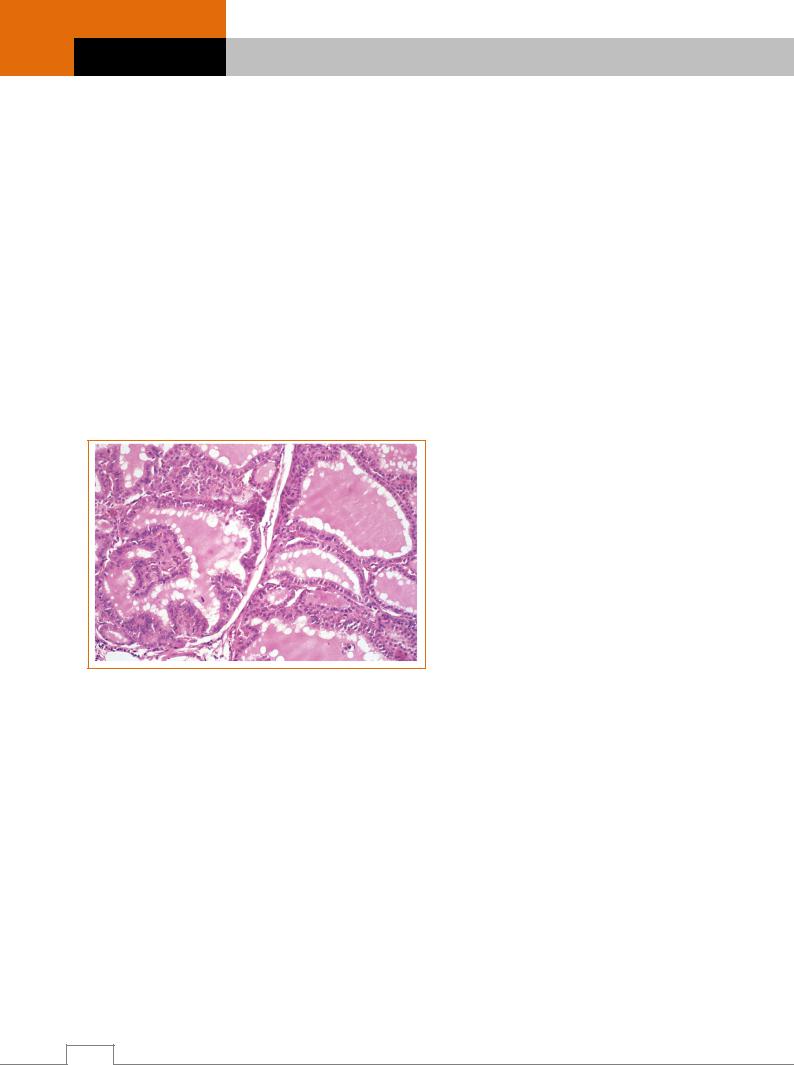
При микроскопии очаги фиброзной дисплазии представлены волокнистой фиброзной тканью, среди которой определяются малообызвествленные костные балки примитивного строения и остеоидные балочки (рис. 20.2).
Рис. 20.2. Фиброзная дисплазия.
Извитые костные трабекулы, развивающиеся в фиброзной ткани. Вокруг кости остеобласты отсутствуют /6/.
391

ЧАСТНАЯ ПАТОЛОГИЧЕСКАЯ АНАТОМИЯ
Волокнистая ткань в одних участках состоит из хаотично расположенных пучков зрелых коллагеновых волокон и веретенообразных клеток, в других участках – из формирующихся коллагеновых волокон и звездчатых клеток. Иногда встречаются миксоматозные очаги, кисты, скопления остеокластов или ксантомных клеток, островки хрящевой ткани. Гистологическая картина фиброзной дисплазии лицевых костей имеет свои особенности: плотный компонент в очагах дисплазии может быть представлен тканью в виде цемента.
Фиброзная дисплазия часто может осложняться патологическими переломами и деформациями
костей, в ряде случаев, развивается остеосаркома. |
Ц |
|
|
|
|
|
|
Болезнь Педжета, или деформирующий остоз, характеризуется интенсивной патологической перестройкой костной ткани, связанная беспрерывной сменой процессов резорбции и новообразования костного вещества. Заболевание чаще развивается у мужчин старше 40 лет, прогрессирует медленно, клинически проявляется обычно только в старости.
Этиология патологии окончательно не установлена, предполагается наследственный характер болезни. Процесс локализуется в длинных трубчатых костях, костях черепа (особенно лицевых), тазовых
костях, позвонках. Заболевание Эимеет две формы: монооссальную (поражается только одна кость) и
полиоссальную (поражается несколько парных или регионарных костей). Генерализованное распространение патологического процесса в костях не происходит, что отличает болезнь Педжета от паратиреоидной остеодистрофии.
В зависимости от соотношения процесса остеолиза и остеогенеза различают 3 стадии заболевания /3/:
Остеолитическая (инициальная) стадия характеризуется резорбцией кости, разрежением кортикальной пластинки, образованием глубоких лакун в костной ткани;
В остеобластической стадии наряду с остеолизом происходит новообразование кости (остеогенез), лакуны заполняются новобразованной костной тканью.
ГДля остеосклеротической стадии признаки отложения остеоида отсутствуют, очень мало остеокластов, фиброгистиоцитарная ткань замещается жировой.
При болезни Педжета кости имеют характерные изменения. Длинные трубчатые кости, особенно бедренные и большеберцовые, искривлены, иногда спиралеобразны, поверхность их шероховатая, на распилах определяется узкий костномозговой канал, иногда он полностью заполнен беспорядочно перемежающимися балками. В тоже время, длина и структура здоровой парной кости не изменяется. На поверхности кортикального слоя поврежденной кости обычно видны мелкие многочисленные отверстия сосудистых каналов, образование которых связаны с перестройкой каналов и резким расширением сосудов. На распиле кортикальный слой кости утрачивает компактное строение, становится как бы спонгиозным.
При поражении костей черепа в процесс обычно вовлекаются только кости мозгового черепа. Если поражаются кости лицевого черепа, то лицо становится обезображенным. Толщина костей на распиле может достигать 5 см, причем утолщение кости может быть как равномерным, так и неравномерным. Несмотря на увеличение объема, кости очень легки, что связано с уменьшением в них извести, и наличием большого числа пор.
В позвоночнике поражаются один или несколько позвонков в любых его отделах, но весь позвоночный столб никогда не поражается. Позвонки увеличиваются в объеме или, напротив, сплющиваются, в зависимости от стадии заболевания. Тазовые кости также могут вовлекаться в патологический процесс, который захватывает одну или все кости.
392
