
Ч 2
.pdf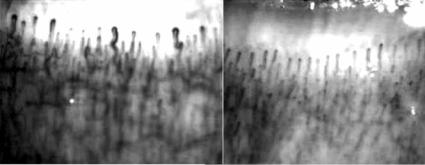
туциональный сосудодвигательный и трофический невроз вегетативной нервной системы. Отмечают симметричный акроцианоз и повышенную чувствительность к холоду периферических отделов конечностей. В последующем развивается атрофия или гипертрофия тканей, наблюдаются расстройство чувствительности и потоотделения, сердцебиение, обмороки. Чаще развивается в детском или юношеском возрасте (преимущественно у лиц женского пола).
Подлежит дифференциальной диагностике с болезнью Рейно. Впервые описан немецким невропатологом R. Cassirer (1868–1925).
Синдром Рейли II. Нейрососудистый синдром, для которого характерны парез сосудов и стаз крови в мелких кровеносных сосудах с последующей геморрагической пурпурой, выраженная склонность к тромбозам и инфарктам, гипоплазия лимфоидной ткани. Морфологически проявляется отёком мозга, кровоизлияниями в вегетативные ганглии.
Описан американским врачом С. М. Riley.
Синдром Рейно (синоним – синдром Рейно–Лериша). Симптомоком-
плекс, типичный для болезни Рейно, но возникающий при таких заболеваниях, как патология соединительной ткани (системная склеродермия, системная красная волчанка, «крест-синдром», синдром Тибьержа–Вейссенбаха, синдром Шарпа и др.). Имеют место патология синтеза и обмена коллагена с изменением состояния межуточного вещества и проницаемости капилляров (рис. 1.51), нарушение функции мембран фибробластов, аутоиммунные изменения с возникновением антиядерных антител и антител к экстрагируемому ядерному антигену, криоглобулинов, холодовых агглютининов с увеличением количества и изменением типа циркулирующих иммунных комплексов. Отмечаются изменение градиента парциального давления крови в коже и мышцах, а также изменение степени диффузии карбонмоноксида, компрессионный синдром грудного выхода. У пациентов нередко выявляяют остеохондроз шейного отдела позвоночника, вибрационную болезнь, сирингомиелию, болезнь Энгельмана и др. (более 100 нозологий).
Описан французским врачом А. G. М. Raynaud (1834–1881) и французским хирургом R. Н. М. Leriche (1879–1955).
Рис. 1.51. Синдром Рейно (данные капилляроскопии) Наблюдение авторов
61
Синдром Тибьержа–Вейссенбаха (синоним – склеродермический каль-
циноз кожи). Сочетание синдрома Рейно, склеродактилии, очагов обызвествления в подкожной клетчатке и катаракты. Причина не известна.
Описан французскими врачами G. Thiebierge (1856–1926) и R. J. Е. Weissenbach (1885–1963).
Синдром Фишера–Брюгге (синоним – периоральный синдром). При-
знак ангиотрофоневроза – стойкое покраснение кожи вокруг рта. Впервые описан немецким дерматологом Н. Fischer (1884–1943).
1.7. Признаки травматического повреждения артерий
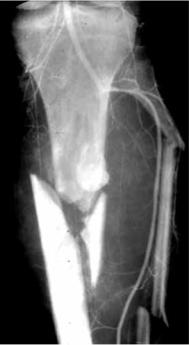
Симптом Валя. Шипящий шум над повреждённой артерией во время систолы (рис. 1.52).
Описан хирургом Э. Валем (1833–1890).
Рис. 1.52. Повреждение берцовых артерий при открытом оскольчатом переломе голени (клинически проявляется симптомом Валя)
Наблюдение авторов

Глава 2
ЗАБОЛЕВАНИЯ ВЕН И ЛИМФАТИЧЕСКОЙ СИСТЕМЫ
«Первая беседа с больным и первый его осмотр, ещё до применения инструментальных и лабораторных методов исследования, дают практическому врачу уникальную информацию, во многом определяющую его диагностическую и лечебную тактику».
А. Г. Евдокимов, В. Д. Тополянский. «Болезни артерий и вен» (2001)
Классификация всех заболеваний вен и лимфатической системы в соответствии с МКБ-10.
Класс IX. Болезни системы кровообращения (I00–I99).
Болезни вен, лимфатических сосудов и лимфатических узлов, не классифицированные в других рубриках (I80–I89):
I80 – флебит и тромбофлебит;
I81 – тромбоз портальной вены;
I82 – эмболия и тромбоз других вен;
I83 – варикозное расширение вен нижних конечностей;
I84 – геморрой;
I85 – варикозное расширение вен пищевода;
I86 – варикозное расширение вен других локализаций;
I87 – другие поражения вен;
I88 – неспецифический лимфаденит;
I89 – другие неинфекционные болезни лимфатических сосудов и лимфатических узлов.
В клиническом плане наиболее часто заболевания вен и лимфатической системы разделяют следующим образом:
1.Пороки развития вен (сдавление глубоких вен эмбриональными фиброзными тяжами, аберрантными артериальными ветвями или аномально расположенными мышцами, аплазия и гипроплазия вен и клапанного аппарата, врождённый варикоз, артериовенозные соустья, удвоение вен и др.).
2.Травмы вен.
3.Варикозная болезнь.
4.Тромбозы и тромбофлебиты (поверхностной и глубокой венозной системы, системы нижней и верхней полой вены, эмбологенные и неэмбологенные, клинически выраженные и латентные).
5.Посттромбофлебитический синдром.
6.Другие формы хронической венозной недостаточности (вторичный варикоз вен на почве опухолей урогенитальной сферы, забрюшинного пространства, синдрома Ормонда и т. д.).
63
7.Тромбоэмболические осложнения (в том числе тромбоэмболия лёгочной артерии).
8.Опухоли вен.
9.Заболевания лимфатической системы (лимфостаз – лимфедема и фибредема, лимфангиомы, острые и хронические лимфадениты – специфические
инеспецифические, лимфаденопатии, опухолевые поражения лимфатических узлов и сосудов).
В плане градации заболеваний вен и лимфатической системы на эпони мические симптомы и синдромы их целесообразно разделить следующим образом:
пороки развития и отдельные патологические синдромы (заболевания) вен; симптомы варикозной болезни ног, признаки недостаточности клапанного аппарата поверхностных и коммуникантных вен, оценка проходимости глу-
боких вен; симптомы острого тромбофлебита (флеботромбоза) глубоких вен нижних
конечностей и признаки тромбоза вен других локализаций; дифференциальная диагностика заболеваний вен; специфические симптомы отдельных заболеваний вен; симптомы тромбоэмболии лёгочной артерии; признаки заболеваний лимфатической системы.
2.1. Пороки развития и отдельные патологические синдромы (заболевания) вен
Аневризма Бржозовского (синоним – концевая аневризма Бржозовско-
го). Травматическая артериовенозная аневризма, при которой полный поперечный разрыв артерии и вены приводит к сообщению центрального конца артерии с периферическим концом вены.
Описана хирургом А. Г. Бржозовским (1870–1961).
Классификация артериовенозных мальформаций Вулльмера (синоним – классификация А–В-шунтов Vollmar). В соответствии с ней все артериовенозные шунты разделяют на следующие типы: тип I – короткое прямое соединение (например, Баталлов проток); тип II – синдром Вебера (синдром Клиппель– Треноне) – генерализованная форма шунта, при которой гемангиоматозными узлами поражён целый сегмент конечности; тип III – локализованная опухолевидная форма (кавернозное, полостное соединение, встречающееся обычно в области головного мозга) (рис. 2.1).
Предложена врачом В. Vollmar.
Синдром Ахенбаха. Гематома, возникающая спонтанно на ладонной поверхности пальцев кисти после незначительной физической нагрузки (ношение сумки, портфеля) или охлаждения. Связана с повышенной ломкостью венозной стенки. Чаще наблюдается у женщин.
Описан в 1969 г. немецким терапевтом W. Achenbach.
64
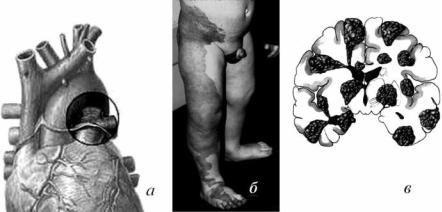
Рис. 2.1. Типы А–В-мальформаций по Вулльмеру: а – открытый артериальный проток (тип I); б – синдром Клиппель–Треноне (тип II); в – локализованные формы в головном мозге (тип III)
Приведено по: http://www.uphs.upenn.edu/ortho/oj/2001/html/PICS/p21f3. jpg, www.neuro-med.ru/ AVM%20type.jpg
Синдром (болезнь) Бюргера (синонимы – мигрирующий тромбофлебит, болезнь Винивартера–Бюргера, болезнь Бильрота–Винивартера–Бюрге-
ра, облитерирующий тромбангиит). Мигрирующий сегментарный тромбофлебит подкожных вен нижних (реже – верхних) конечностей, сопровождаемый субфебрилитетом. К признакам нарушения артериального кровообращения, которые проявляются синхронно или метахронно, относят повышенную чувствительность нижних конечностей к холоду, парестезии, гиперестезии, перемежающуюся хромоту, боль, гангрену пальцев. Течение заболевания прогрессирующее, рецидивирующее. Болеют чаще молодые мужчины.
Впервые описан американским хирургом L. Buerger (1879–1943).
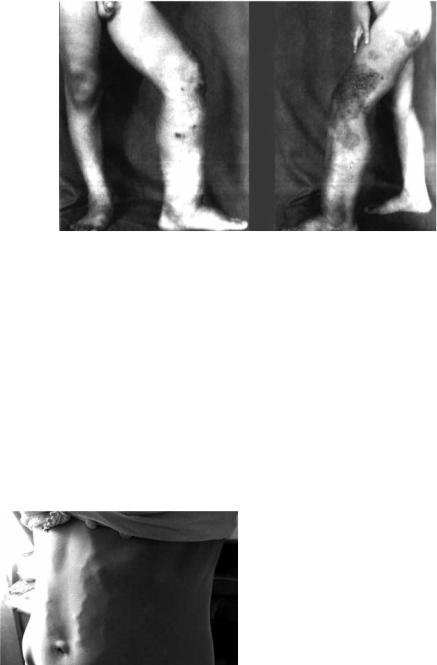
Синдром Клиппель–Треноне (синонимы – варикозный остеогипертрофический невус, синдром Клиппель–Треноне–Вебера). Врождённое заболе-
вание, характеризующееся гемангиоэктазиями с наличием варикозно расширенных вен и гипертрофией конечности (рис. 2.2). Иногда поражаются и верхние конечности. Причина синдрома – аномалия развития (дисплазия) глубоких вен. Последние недоразвиты или вовсе отсутствуют. Варикозное расширение вен отмечают преимущественно на наружной поверхности конечности. Наблюдают также гематурию, выделение крови из кишечника при дефекации, венозную гипертензию (более 200 мм вод. ст.). На рентгенограммах конечности в подкожной клетчатке определяют кальцификаты, истончение коркового слоя трубчатых костей. Заболевание носит прогрессирующий характер.
Описан французскими врачами М. Klippel (1858–1942) и P. Trenaunay (1875–1954).
Синдром Крювелье–Баумгартена (синоним – цирроз Крювелье–Баум-
гартена). Атрофический цирроз печени с портальной гипертензией; аномалия
65
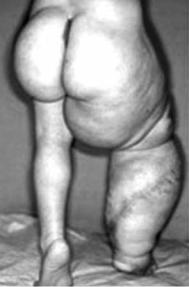
вобласти эпифизов. Вследствие поражения костей образуются узлы окостенения до 6 см в диаметре. Поражение чаще одностороннее. Конечность отстаёт
вросте, укорачивается, утолщение концов костей может привести к ограничению движений в суставах. Отмечаются боль при движениях, местное повышение температуры (признаки болезни Оллье), позднее развиваются ангиомы (тип Маффуччи), вторично в области ангиом расширяются вены. На рентгенограмме видны выпячивания и вздутия кортикального слоя костей конечностей и таза, искривления длинных трубчатых костей, многочисленные участки склероза чередуются с просветлениями в форме полосок (хондроматоз). В костях местами определяют кистовидные просветления. Кроме конечностей, гемангиомы встречаются на брюшной стенке, мошонке, слизистой оболочке полости рта, селезёнке, брыжейке толстой кишки. Течение болезни рецидивирующее, хроническое. В период ремиссии наблюдают превращение хрящевой ткани в костную. Возможно злокачественное перерождение. Прогрессирование заболевания прекращается после полового созревания.
Описан итальянским врачом A. Maffucci (1845–1903).
Синдром Митчелла–Вейра (синонимы – эритромелалгия, болезнь Мит-
челла, синдром Вейра–Митчелла). Заболевание, проявляющееся жгучими
болями в конечностях (преимущественно в области стоп). Боли усиливаются при физической нагрузке или под воздействием тепловых процедур (при воздействии холода боль утихает). Этиология окончательно не установлена
(наиболее вероятным генезом данного син- |
|
|
дрома является идиопатическое раскрытие |
|
|
дистальных артерио-венозных шунтов с уси- |
|
|
лением локального кровоснабжения отдель- |
|
|
ных участков конечностей – подошвенных |
|
|
отделов стопы или ладоней). Характерно |
|
|
ухудшение состояния при назначении спаз- |
|
|
молитиков. |
|
|
Описан американским невропатологом |
|
|
S. W. Mitchell (1829–1914). |
|
|
Синдром Паркса–Вебера–Рубашова (си- |
|
|
ноним – гипертрофическая гемангиоэктазия). |
|
|
Врождённое заболевание, характеризующее- |
|
|
ся наличием артерио-венозных коммуника- |
|
|
ций (свищей) (рис. 2.4). Иногда поражаются |
|
|
не только ноги, но и другие органы (печень, |
|
|
почки и т. д.). Характерна триада симптомов – |
|
|
гипертрофия конечности (гигантизм), вари- |
Рис. 2.4. Cиндром Паркса–Вебера– |
|
козное расширение вен и гемангиоэктазии, |
||
над которыми выслушивают систолический |
Рубашова |
|
Приведено по: http://www.children- |
||
шум. Конечность удлиняется и увеличивает- |
||
shospital.org/az/Site1965/Images/ |
||
ся в объеме, кожа уплотняется, развиваются |
cvm7.jpg |
67
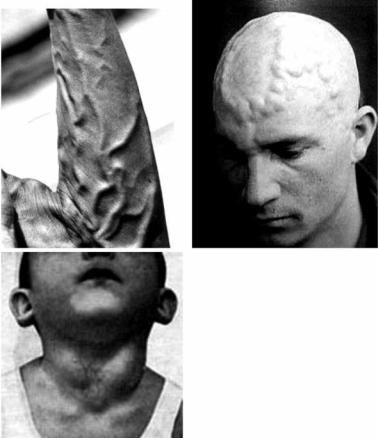
плоские ангиомы кожи (чаще на конечностях), гипертрихоз, гиперкератоз, язвы, тромбофлебиты, могут быть кровотечения. Болеют чаще лица женского пола.
Впервые описан английским врачом F. Parkes Weber (1863–1962). Синдром (болезнь) Пратта. Врождённые мелкие артериовенозные соу-
стья нижних конечностей.
Описан в 1949 г. американским хирургом О. Н. Pratt.
Синдром Сали (синонимы – венозная корона Сали , синдром верхней полой вены). При сдавлении верхней полой вены отмечается расширение подкожных вен верхней половины туловища, местами образующих сплетения
(рис. 2.5).
Описан врачом H. Sahli.
Синдром Штиллера. Сочетание варикозной болезни с геморроем, плоскостопием, гастроптозом, грыжами живота.
Описан в 1907 г. венгерским врачом В. Stiller (1837–1922).
Рис. 2.5. Расширение подкожных вен верхних конечностей, головы и шеи при синдроме верхней полой вены (синдром Сали)
68
2.2. Симптомы варикозной болезни ног, признаки недостаточности клапанного аппарата поверхностных
и коммуникантных вен, оценка проходимости глубоких вен
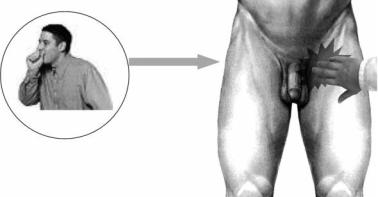
Проба Гаккенбрука–Сикара. Врач прикладывает руку к бедру в месте впадения большой подкожной вены и предлагает пациенту покашлять. При этом ощущается толчок (положительный симптом), указывающий на недостаточность клапанов вен выше данной зоны (рис. 2.6). В результате сокращения диафрагмы при кашле возникает обратная волна венозной крови из нижней полой вены. Она передается по общей и наружной подвздошной вене в бедренную и большую подкожную при недостаточности клапана у места впадения последней. Приём позволяет проверить состоятельность сафенофеморального соустья и клапанов поверхностных вен ниже его.
Впервые предложена немецким хирургом P. Th. Hackenbruch (1865–1924).
Проба Дельбе–Пертеса (синоним – маршевая проба). Проверяется сле-
дующим образом: на среднюю треть бедра (или верхнюю треть голени) накладывают венозный жгут и предлагают пациенту интенсивно походить в течение 20–30 мин. Если в течение этого времени у пациента не возникает никаких ощущений – проба считается отрицательной (глубокие вены проходимы), если появляются интенсивные боли в ноге, цианоз, судороги – проба считается положительной и указывает на непроходимость глубокой венозной сети
(рис. 2.7).
Предложена французским хирургом Р. L. Е. Delbet (1861–1925) и немецким хирургом G. С. Perthes (1869–1927).
Проба Купера–Шейниса (синонимы – трёхжгутовая проба, проба Шейниса, многожгутовая проба, симптом или проба Купера). После опорожне-
ния поверхностных вен пациенту, находящемуся в положении лёжа, накладывают три (или более – симптом Купера) жгута на различные сегменты (уровни) конечности и ставят его на ноги. Если в ортостатическом положении отмечается быстрое заполнение вен (узлов) между жгутами, на этом уровне
Рис. 2.6. Проба Гаккенбрука–Сикара
69
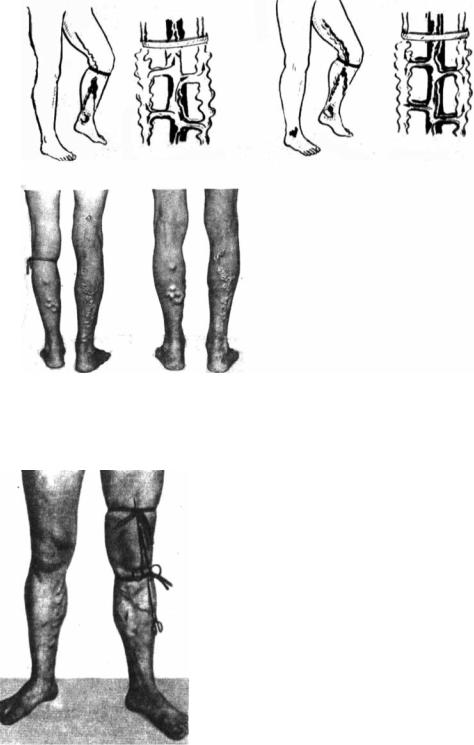
Рис. 2.7. Маршевая проба Дельбе–Перте- са во второй модификации
Приведено по: Й. П. Даудярис (1984)
определяется клапанная недостаточность коммуникантных вен. Вариантом проведения этой пробы является использование не трёх, а большего количества жгутов, что лучше детализирует уровень несостоятельности клапанов коммуникантных вен (рис. 2.8).
Предложена английским хирургом и ана-
томом A. P. Cooper (1768–1841), популяризи-
рована в 1950-е годы хирургом В. Н. Шейнисом.
Проба Пратта II. В положении пациента лёжа опорожняют поверхностные вены и поэтапно накладывают на конечность два эластических бинта: первый – по направлению от стопы к проксимальному сегменту конечности по часовой стрелке, второй – по направлению от паховой складки к периферии конечности против часовой стрелки (рис. 2.9). Пациента переводят в вертикальное положе-
Рис. 2.8. Многожгутовая проба Купера–Шейниса Приведено по: Й. П. Даудярис (1984)
70
