
Ч 2
.pdfпризнаки висцерального типа – анемия, увеличенная и болезненная селезёнка, увеличение печени и лимфоузлов, кровотечения из носа и дёсен, болезненность костей и суставов, коричневатая или охряно-жёлтая окраска кожи кистей, лица, конъюнктив, в крови – ретикулоэндотелиальные клетки, лейкопения, тромбоцитопения; при пункции костного мозга обнаруживают клетки Гоше; признаки костного типа – тупая боль в костях, тугоподвижность суставов, припухлость и покраснение кожи; рентгенологически характерно расширение костномозговой полости и истончение кортикального слоя, умеренное бутылкообразное вздутие кости; в эпифизо-метафизарном участке кости – очаги просветления, окружённые склерозированными тканями, кость приобретает широкопетлистую структуру; при поражении позвонков возникает кифоз или угловой горб);
подострый юношеский нейровисцеральный тип (с началом заболевания в юношеском возрасте) с развитием спленомегалии, умственной отсталости, симптомов поражения пирамидной и экстрапирамидной систем мозга; при всех формах накопление липидов в макрофагальных элементах кроветворной системы и за её пределами приводит к увеличению печени и селезёнки с увеличением живота и лимфоузлов и появлением тёмно-жёлтых пятен на коже.
Описана в 1882 г. французским врачом Ph. Ch. E. Gaucher (1854–1918).
Болезнь Гюнтера. Наследственная порфирия, сопровождающаяся врождёнными спленомегалией и гепатомегалией. Клинические проявления, характерные для детей до 5 лет: моча становится ярко-розового или красного цвета, развивается гиперчувствительность к свету (на открытых частях тела возникают везикулы или буллы, часто изъязвляющиеся и заживающие через рубцевание с формированием участков гиперпигментации или депигментации). Важным клиническим признаком является спленомегалия с гиперспленизмом, проявлением которого является рецидивирующий гемолиз, сочетающийся с увеличением уробилина в кале. Зубы часто окрашены в жёлто-корич- невый или фиолетовый цвет. В моче и крови определяется повышенная концентрация уропорфирина (он придаёт моче красный цвет).
Описана немецким терапевтом Н. Gunther (1884–1956).
Индекс Росса. Показатель, представляющий собой усреднённую оценку (в баллах) увеличения селезёнки у обследованных лиц по следующей схеме: селезёнка не выступает из-под края рёберной дуги – 1 балл, выступает не бо - лее чем на 3 пальца – 3 балла, выступает на 4–5 пальцев – 6 баллов, выступает более чем на 5 пальцев – 9 баллов. Показатель был представлен автором для оценки степени увеличения селезёнки при малярии (так называемый малярийный индекс).
Предложен английским паразитологом R. Ross (1857–1932).
Проба Греппи–Вилла. Метод дифференциальной диагностики при спленомегалии, основанный на том, что подкожная инъекция раствора адреналина при тромбофлебите селезёночной вены не вызывает сокращения селезёнки.
Впервые предложена в 1939 г. итальянским врачом Е. Greppi.
121

Симптом Эрленмейера. Бутыл-
кообразное вздутие кости – рентгенологический признак болезни Гоше.
|
Синдром Банти. Сочетание явле- |
|
|
ний гиперспленического синдрома |
|
|
и фиброза селезёнки (рис. 3.18) может |
|
|
быть проявлением (последствием) цир- |
|
|
роза печени или тромбофлебита селе- |
|
|
зёночной вены. |
|
|
Описан в 1894 г. итальянским па- |
|
|
тологоанатомом G. Banti. |
|
Рис. 3.18. Спленомегалия при синдроме Бан- |
Синдром (болезнь) Брилла–Сим- |
|
мерса. Хроническое увеличение лим- |
||
ти (макропрепарат) |
фоузлов и селезёнки с гиперплазией |
|
Приведено по: http://www.medicus.ru |
||
стромы и увеличением фолликулов. |
||
|
Этиология не известна. Нередко отмечается переход доброкачественных форм в злокачественные.
Выделяют две фазы болезни:
1)доброкачественная гиперплазия лимфатического аппарата с вовлечением в процесс селезёнки (может наблюдаться только изолированное или сочетанное увеличение лимфоузлов и селезёнки; бессимптомное течение может наблюдаться от 1 года до 8 лет);
2)превращение узлов в саркому (пакеты узлов появляются в шейных, подмышечных, паховых областях или в различных органах и тканях; они округлы, плотноваты, симулируют опухоли кишечника, печени, почек, реже – средостения, лёгкого, пищевода, напоминают полипоз желудка; иногда возникает боль в суставах, повышается температура; характерная особенность – несоответствие между незначительными клиническими проявлениями и выраженными рентгенологическими находками).
Достоверный диагноз устанавливается после биопсии. Прогноз, как правило, неблагоприятный.
Описан американскими врачами
N. E. Brill (1860–1925) и D. Symmers
(1879–1939).
Синдром Гельмгольца–Харринг-
тона. Проявляется врождённым помутнением роговицы (рис. 3.19), костными деформациями, отставанием в умственном развитии, гепато- и спленомегалией. Отмечают короткие толстые (лапоподобные) руки и ноги, поясничный кифоз, ограничение движений рук и ног, ладьеобразную голову
Рис. 3.19. Врождённое помутнение роговицы глаз при синдроме Гельмгольца–Харрингтона
Приведено по: http://www. medicus. ru/? cont= pictures&startrow= 295
122
и умственную неполноценность. В ряде случаев проявляется гиперспленизмом. Причина не известна. Встречается редко.
Описан в 1931 г. американскими врачами H. F. Helmholz и Е. Harrington.
Синдром Доуна–Уайзменна (синонимы – гиперспленическая нейтрофилопения, спленомегалическая нейтропения). Синдром первичного ги-
перспленизма. Проявляется спленомегалией, быстрой утомляемостью, сердцебиением, лихорадкой, болью различной локализации. Иногда образуются язвы на слизистой оболочке полости рта, наблюдаются гиперплазия костного мозга с переходом в гипоплазию, лейкопения, нейтрофилопения.
Описан в 1936 г. врачами B. K. Wiseman и C. A. Doan.
Синдром Ивемарка. Комбинированный врождённый порок развития: отсутствие селезёнки (либо микроспления), пороки сердца и крупных сосудов (отсутствие или дефект межжелудочковой или межпредсердной перегородки, двухили трёхполостное сердце, общий артериальный ствол, сужение или заращение лёгочной артерии, аномальное расположение лёгочных вен, наличие двух верхних полых вен), аномалия развития внутренних органов (полная или частичная инверсия внутренних органов, нарушение поворота кишечника, обратное расположение толстой кишки). Протекает с выраженным иммунодефицитом.
Описан в 1955 г. шведским педиатром В. I. I. Ivemark.
Синдром Фиески. Отмечается при сдавлении почки увеличенной селезёнкой. Проявляется давящей болью в левой половине живота и пояснице. При физикальном и специальном обследовании (УЗИ, магнитно-резонансная и компьютерная томография, урография) выявляются спленомегалия и смещение левой почки.
Описан итальянским хирургом D. Fieschi.

Глава 4
ХИРУРГИЧЕСКИЕ ЗАБОЛЕВАНИЯ СИСТЕМЫ ГЕМОСТАЗА И ПАТОЛОГИЯ ИММУНИТЕТА
«Природа может раскрыть свои тайны... в случаях, когда следы её деятельности оказываются за пределами проторенного пути».
William Harvey (1578–1657)
4.1. Патология системы гемостаза, сопровождающаяся геморрагическим синдромом, и её проявления
Болезнь Вейля–Клерка. Форма эритромиелоза, характеризующаяся анемией, геморрагиями, гепатоспленомегалией, наличием в крови многочисленных нормобластов и эритроцитов, содержащих кольца Кебота и тельца Жолли. Наблюдается у взрослых.
Впервые описана французскими врачами Р. Е. Weil (1873–1963) и А. Р. Clerc (1871–1954).
Болезнь Костманна (синонимы – агранулоцитоз, синдром Костманна).
Наследуемое по аутосомно-рецессивному типу заболевание, характеризующееся аномалиями крови (эозинофилией и др.) и костного мозга. Наблюдается у грудных детей. Агранулоцитоз обусловлен дефицитом фактора дифференциации нейтрофилов – локус NDF расположен на участке p21.3 хромосомы 6. Прогноз неблагоприятен. Нередко причиной смерти являются массивные внутренние кровотечения и инфекционные осложнения.
Описана в 1964 г. шведским педиатром R. Kostmann.
Болезнь Кристмаса (синоним – гемофилия В). Форма гемофилии, обу-
словленная нарушением первой фазы свёртывания крови из-за дефицита плазменного компонента тромбопластина (рис. 4.1). Наследуется по рецессивному (сцепленному с полом) типу. Ген фактора IX (F9) локализован на участке q27.1 Х-хромосомы.
Названа по фамилии ребёнка (Christmas) с данной формой заболевания.
Болезнь Оврена (синонимы – гипоакцелери-
немия, парагемофилия). Наследственная болезнь
Рис. 4.1. Спонтанная гематома правой руки на фоне болезни Кристмаса
Приведено по: http://www.hemophilia-fond.org.ua/index.php?name= Pages&op=page&pid=2&page=6
124

из группы геморрагических диатезов, обусловленная недостаточностью фактора V свёртывающей системы крови. Наследуется по аутосомно-рецессивно- му типу – ген F5 локализован на участке q22-q23 хромосомы 1. По клиническим проявлениям аналогична гемофилии.
Описана норвежским врачом-гематологом P. А. Owren.
Болезнь Стюарта–Прауэра. Врождённый геморрагический диатез, развивающийся вследствие дефицита фактора X свёртывания крови. Наследуется по аутосомно-рецессивному типу, ген F10 локализован на участке q34 хромосомы 13.
Названа по фамилии пациентов (Stuart и Prower), у которых впервые описана данная форма заболевания.
Время Квика (синоним – протромбиновое время). Показатель интенсив-
ности процессов свёртывания крови на стадии превращения протромбина в тромбин, представляющий собой продолжительность (в секундах) образования сгустка исследуемой плазмы крови в присутствии тромбопластина и солей кальция.
Вторичный синдром Верльгофа. Геморрагический диатез с клинической картиной тромбоцитопенической пурпуры (рис. 4.2). Наблюдается при интоксикациях, инфекциях, коллагенозах, лучевых поражениях и т. д.
Описан немецким врачом P. G. Werlhof (1699–1767).
Дефект Хагемана (синоним – синдром Хагемана). Недостаточность фак-
тора XII свёртывания крови (фактора Хагемана). Характеризуется удлинением времени кровотечения, положительным «симптомом жгута». Клинически проявляется повторяющимися кровотечениями из пищеварительного тракта, лёгких, носа. Может сопровождаться теми же признаками, которые характерны для гемофилии.
Описан в 1943 г. немецким гематологом W. Hageman.
Рис. 4.2. Мелкоточечные петехии кожи при вторичном синдроме Верльгофа Приведено по: http://frf.forens-rus.net/index.php?showtopic=1165
125
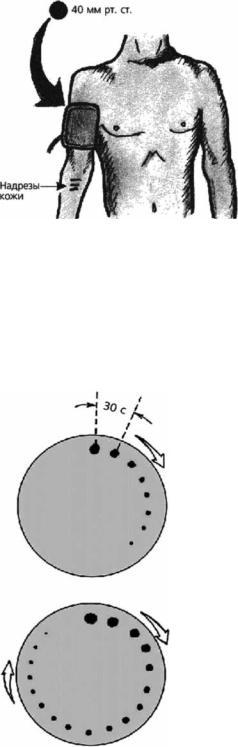
|
Проба Айви. Представляет собой |
|
модификацию пробы Кончаловского– |
|
Румпеля–Лееде и считается наиболее |
|
чувствительным способом для оцен- |
|
ки времени кровотечения и наруше- |
|
ния сосудисто-тромбоцитарного ге- |
|
мостаза (рис. 4.3). При проведении |
|
пробы оценивают время кровотече- |
|
ния из надрезов на коже ладонной по- |
|
верхности верхней трети предплечья |
|
на фоне искусственного повышения |
|
венозного давления с помощью ман- |
|
жеты для определения артериального |
Рис. 4.3. Схема проведения пробы Айви |
давления, в которой давление поддер- |
Приведено по: Г. Е. Ройтберг, А. В. Струтын- |
живают на уровне 40 мм рт. ст. В нор- |
ский (1999) |
ме время кровотечения по Айви не |
|
превышает 8 мин. |
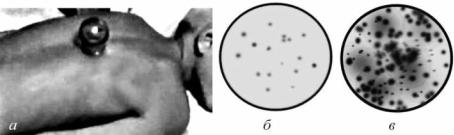
Проба Дюке (синоним – время или длительность кровотечения по Дю-
ке). Метод исследования функционального состояния физиологических механизмов гемостаза по времени кровотечения из мочки уха (предварительно разогретой пальцами) после укола иглой или скарификатором (глубина прокола 3,5–4 мм) (рис. 4.4). При этом выступающие капли крови каждые 30 с промокают фильтровальной бумагой, не прикасаясь к ранке. Как только наступит момент, когда новые капли крови не образуются, выключают секундомер и определяют общую длительность кровотечения, а также оценивают размеры капель. Время кровотечения по Дюке 2–4 мин – норма, которая характеризует эластичность кровеносных сосудов и их способность к сокращению после травмы, состояние тромбоцитарной системы гемостаза (способность тромбоцитов к адгезии и агрегации). Удлинение времени кровотечения происходит при нарушениях первичного гемостаза вследствие тромбоцитопении, тромбоцитопатии, нарушении сосудистой стенки или сочетании этих факторов (наиболее ча-
Рис. 4.4. Схема проведения пробы Дюке: а – у здорового человека (время кровотечения 3,5 мин); б – у пациента с вы - раженной тромбоцитопенией (время кровотечения 20 мин)
Приведено по: Г. Е. Ройтберг, А. В. Струтынский (1999)
126
стые причины – болезнь Верльгофа, атромбопеническая пурпура, скорбут, отравление фосфором, лейкозы, спленомегалический цирроз печени, длительный приём аспирина, кровотечения на фоне гипофибринемии, микроангиопатии и пороки развития сосудов с недоразвитием функции сокращения прекапилляров, ДВС-синдром).
Предложена американским врачом W. W. Duke (1883–1945).
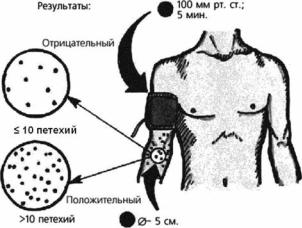
Проба Кончаловского–Румпель–Лееде (синонимы – симптом Румпеля– Лееде, симптом жгута). Метод оценки резистентности (ломкости) капилляров (снижение данного показателя происходит, например, в случае затяжного септического эндокардита). Пациенту на плечо накладывают манжетку для измерения кровяного давления, создавая в ней постоянное давление, равное 100 мм рт. ст. (рис. 4.5). Через 5 мин оценивают результаты пробы. При отсутствии нарушений сосудисто-тромбоцитарного гемостаза ниже манжетки появляется лишь небольшое количество петехиальных (мелкоточечных) кровоизлияний (менее 10 петехий в зоне, ограниченной окружностью диаметром 5 см). При повышении проницаемости сосудов или тромбоцитопении число петехий в этой зоне превышает 10 (положительная проба).
Предложена М. П. Кончаловским (1875–1942), немецким хирургом Th. Rumpel (1862–1923) и американским врачом С. S. Leede (1882–1949).
Проба Лендиса (синоним – проба Лендиса–Гиббона). Метод определения проницаемости капилляров, основанный на сравнении гематокрита при исходном давлении в капиллярах и после его искусственного повышения на 40 мм рт. ст. в течение 30 мин с помощью пневматической манжетки.
Описана в 1949 г. американским физиологом Е. М. Landis.
Проба Сухарева (синоним – время свёртывания крови по Сухареву).
Проба для оценки времени свёртывания крови. Берут кровь из пальца в чистый и сухой капилляр от аппарата Панченкова. Первую каплю крови удаля-
Рис. 4.5. Схема проведения пробы Кончаловского–Румпеля–Лееде Приведено по: Г. Е. Ройтберг, А. В. Струтынский (1999)
127

ют марлевым шариком, затем в капилляр набирают столбик крови высотой 25–30 мм и переводят её в середину капиллярной трубки, включают секундомер и через каждые 30 с наклоняют капилляр под углом 30–45°. Кровь свободно перемещается внутри капилляра. С началом свёртывания её движение замедляется, в момент полного свёртывания кровь перестаёт двигаться (в норме начало свёртывания крови от 30 с до 2 мин, конец – от 3 до 5 мин). Изменение времени свёртывания крови (увеличение или уменьшение в соответствии с пробой Сухарева) свидетельствует о сдвигах в системе гемостаза (см. таблицу).
Сдвиги в системе гемостаза при изменении времени свёртывания крови в соответствии с пробой Сухарева
Причины нарушения свёртывания крови
Увеличение времени свёртывания крови |
Уменьшение времени свёртывания крови |
|
|
Значительный дефицит плазменных факторов |
Гиперкоагуляция после массивных кровоте- |
(IX, VIII, XII, I факторов, входящих в про- |
чений, в послеоперационном и послеродо- |
тромбиновый комплекс) |
вом периодах |
Наследственные коагулопатии |
I стадия (гиперкоагуляционная) |
Нарушения образования фибриногена |
ДВС-синдрома |
Заболевания печени |
Побочное действие синтетических контра- |
Лечение гепарином |
цептивов |
Циркулирующие антикоагулянты |
|
Пурпура (болезнь) Вальденстрёма (синоним – макроглобулинемиче-
ская пурпура). Геморрагический синдром, обусловленный повышенной проницаемостью сосудистой стенки вследствие её инфильтрации макроглобулинами, а также стазом и преципитацией макроглобулинов в мелких сосудах с их последующим разрывом. Характеризуется кровоточивостью дёсен и носовыми кровотечениями. Может наблюдаться при циррозе печени, некоторых паразитарных болезнях.
Описана в 1944 г. шведским врачом J. G. Waldenstrom.
Пурпура Майокки. Геморрагический диатез, проявляющийся образованием кольцевидных геморрагий на голенях (рис. 4.6). Страдают преимущественно мужчины.
Описана итальянским дерматологом D. Majocchi (1849–1929).
Симптом Алексеева II (синоним – симптом пальпации). При заболеваниях крови, сопровожда-
Рис. 4.6. Кольцевидные кровоизлияния на голени при синдроме Майокки
Приведено по: http://www.bolezney.ru/vnutr_purpura_trobocit.html
128
ющихся гипокоагуляционным синдромом, при пальпации живота на коже остаются отпечатки пальцев в виде синяков.
Описан в 1973 г. врачом Г. А. Алексеевым.
Симптом Варнеке. Опухоль брюшной стенки поворачивается по продольной оси или «ставится на ребро». Наблюдают при спонтанных гематомах прямых мышц живота.
Симптом Гехта (синонимы – симптом щипка, симптом Мозера). Появ-
ление мелких геморрагий на месте щипка кожи при ломкости кровеносных сосудов.
Описан австрийским педиатром A. F. Hecht (1876–1938).
Симптом (проба) Нестерова. Метод определения проницаемости и ломкости капилляров путём создания дозированного вакуума на ограниченных участках кожи с последующим учётом величины и количества кровоизлия-
ний (рис. 4.7).
Описан терапевтом А. И. Нестеровым (1895–1979).
Симптом Юргенса (синоним – симптом щипка). Появление точечных кровоизлияний после щипка кожи под ключицей при геморрагических диатезах. Равноценен симптому Кончаловского–Румпель–Лееде.
Описан немецким врачом R. Jurgens (1898–1961).
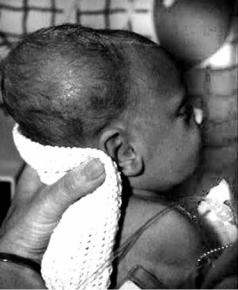
Синдром (болезнь) Александера (синонимы – SPCA deficiency, гипокон-
вертинемия, дефицит фактора VII). Наследственная аномалия свёртывания крови, обусловленная дефицитом фактора VII свёртывания крови (акселератор конверсии сывороточного протромбина). Передаётся по аутосомно-рецес- сивному типу – ген F7 локализован на участке q34 хромосомы 13. Болезнь поражает лиц обоего пола. Проявляется после рождения в виде кефалогематомы (рис. 4.8), кровотечения из культи, пуповины, пищевого канала, внутричерепных кровоизлияний, в более позднем возрасте – в виде носовых, маточных, дёсневых, посттравматических кровотечений, а также внутрисуставных кровоизлияний (напоминает гемофилию).
Описан новозеландским патологом W. S. Alexander.
Синдром Александера–Гольдштейна. Сочетание аномалий свёртывания крови – отсутствие VIII и IX факторов свёртываемости крови и повышение
Рис. 4.7. Проба Нестерова: а – постановка вакуумной банки на кожу пациента; б – нормальная реакция кожи на вакуумную банку после 5-минутной экспозиции; в – реакция кожи на банку при повышенной ломкости и проницаемости капилляров
129
проницаемости капиллярной стенки. Клинически проявляется геморрагическим синдромом.
Описан французским врачом
B. J. Alexander (1880–1967) и американским учёным J. L. Goldstein.
Синдром Ахенбаха. Гематома, воз-
никающая спонтанно на ладонной поверхности пальцев кисти после незначительной физической нагрузки (ношение портфеля, сумки) или охлаждения. Чаще всего отмечается у женщин.
Описан немецким гематологом
W. Achenbach.
Синдром Барлоу (синонимы – синдром Чидл–Меллер–Барлоу, синдром поднадкостничной гематомы).
Проявляется видимыми поднадкостничными гематомами, поражающими нижнюю треть бедра и верхнюю треть большеберцовой и малоберцовой костей. Отмечается на 6-м месяце
жизни. Пальпаторно выявляется припухлость, рентгенологически – остеопороз, увеличенная плотность поднадкостничной гематомы с кальцификацией кортикального слоя кости. При кожных экхимозах и подслизистых поражениях дёсен заболевание может симулировать цингу.
Описан английским врачом Th. Barlow (1845–1945).
Синдром Бернара–Сулье (синонимы – тромбопатия Бернара–Сулье, врождённая дистрофия тромбоцитов). По клиническому течению врождён-
ная дистрофия тромбоцитов очень напоминает болезнь Виллебранда. Обусловлена отсутствием в мембранах мегакариоцитов и тромбоцитов специфического рецептора (гликопротеина Iв), ответственного за начальную адгезию кровяных пластинок и их взаимодействие с фактором Виллебранда и другими плазменными факторами. Отмечаются кровоизлияния под кожу, в слизистые оболочки, лёгкие, почки, пищеварительный тракт, половые органы. Синдром часто проявляется сразу после рождения. При этом количество тромбоцитов нормальное или незначительно снижено, встречаются гигантские тромбоциты, время кровотечения удлинено (превышает 15 мин), снижена резистентность капилляров. Другие показатели свёртывающей системы крови без изменений. Главное отличие от болезни Виллебранда – гигантский размер тромбоцитов, отсутствие в цитоплазматической мембране мегакариоцитов и тромбоцитов гликопротеина Iв и нарушение агрегации тромбоцитов под влиянием бычьего фибриногена.
130
