
1-280 pdf
.pdf
Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
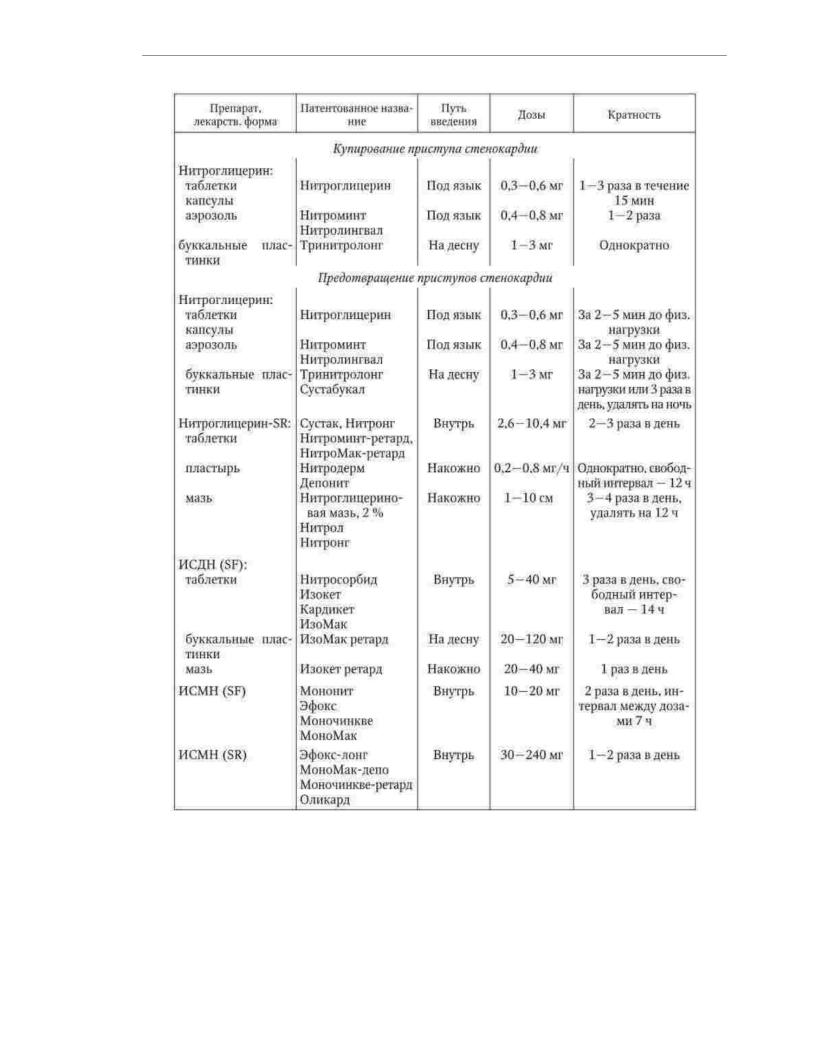
tùy theo liều lượng là 2 - 3 lần một ngày. Isosorbide dinitrate so sánh
với nitroglycerin có sinh khả dụng lớn hơn, nhưng mức độ của các chất chuyển hóa có hoạt tính trong máu có thể thay đổi đáng kể tùy thuộc vào trạng thái chức năng của gan. Isosorbide-5-mononitrate được sử dụng bằng đường uống để ngăn ngừa co giật.
đau thắt ngực. Hợp chất không bị chuyển hóa ở gan và có sinh khả dụng 100%.
Do thời gian bán thải dài, các chế phẩm thông thường của isosorbide-5-mononitrate được sử dụng 2 lần một ngày, kéo dài - 1 lần mỗi ngày. Với cơn đau thắt ngực I - II
loại chức năng, nên sử dụng chủ yếu nitrat tác dụng ngắn trước khi hoạt động thể chất dự định. Với cơn đau thắt ngực nhóm chức năng III-IV, nitrat ở dạng bào chế tác dụng kéo dài được sử dụng liên tục theo sơ đồ không đối xứng (Bảng 1.21).
Các tác dụng phụ phổ biến nhất của nitrat là đau đầu liên quan đến
với sự giãn nở của các mạch máu não và giảm huyết áp. Sử dụng thường xuyên và lâu dài nitrat thường đi kèm với sự suy yếu, và trong một số trường hợp, thậm chí biến mất tác dụng chống đau thắt lưng. Cách hiệu quả nhất để ngăn chặn sự dung nạp
đối với nitrat là việc sử dụng thuốc không liên tục trong ngày với việc cung cấp khoảng thời gian "không có nitrat" kéo dài 10-12 giờ. Liên quan đến việc mở rộng cơ hội
Điều trị không dùng thuốc ở bệnh nhân bệnh mạch vành mãn tính, nhu cầu sử dụng nitrat liên tục của bệnh nhân được coi là cơ sở để thảo luận về tính khả thi của chụp mạch vành và tái thông cơ tim sau đó. Chống chỉ định tuyệt đối với việc sử dụng nitrat: quá mẫn với nitrat; phát âm
hạ huyết áp động mạch, giảm thể tích tuần hoàn; suy thất trái với áp lực cuối tâm trương thấp ở tâm thất trái; viêm màng ngoài tim co thắt; xuất huyết
Cú đánh. Chống chỉ định tương đối: hạ huyết áp động mạch thế đứng; bệnh cơ tim phì đại với tắc nghẽn đường dẫn lưu; hẹp nặng của động mạch chủ hoặc AV trái
hố; tăng áp lực nội sọ; bệnh tăng nhãn áp góc đóng.
Thuốc chống kết tập tiểu cầu được sử dụng như một phần của liệu pháp dược trị liệu phức tạp trong các cơn đau thắt ngực ổn định để ngăn ngừa huyết khối của động mạch vành. Phương tiện chính để giải quyết vấn đề này là axit acetylsalicylic (aspirin). Cơ chế hoạt
động của aspirin là bất hoạt không chọn lọc một enzym quan trọng trong chuyển hóa axit arachidonic. axit là các cyclooxygenase của tiểu cầu. Enzyme này cần thiết cho sự tổng hợp thromboxan
A2 - một yếu tố gây đông máu và co mạch mạnh. Tiểu cầu là tế bào không có nhân nên không có khả năng tổng hợp enzim. Dự trữ nội bào của cyclooxygenase do tiểu cầu thu được khi mới sinh không được bổ sung trong suốt thời gian tồn tại của nó.
Một khi chịu tác động của aspirin, tiểu cầu sẽ mất khả năng kết tụ cho đến cuối vòng đời của nó, tức là 9-11 ngày. Liều tối ưu của aspirin là
75 - 100 mg / ngày.
Tác dụng phụ của aspirin chủ yếu là do tác dụng gây loét và xuất huyết của nó. Aspirin được khuyến nghị để giảm nguy cơ xuất hiện của chúng.
với liều lượng tối thiểu để cung cấp tác dụng chống đông máu, hãy sử dụng các loại thuốc bao tan trong ruột và các chế phẩm có chứa thuốc kháng axit. Tuyệt đối
chống chỉ định sử dụng aspirin là xuất huyết tiêu hóa,
dị ứng, không dung nạp cá nhân đã được xác định trước đó. Chống chỉ định tương đối: khuynh hướng chảy máu, viêm gan hoạt động, giảm tiểu cầu, giảm tiểu cầu.
Bảng 1.21
Liều trung bình, đường dùng và tần suất sử dụng nitrat hữu cơ, được sử dụng phổ biến nhất để điều trị bệnh nhân đau thắt ngực
71
Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
Ở những bệnh nhân đau thắt ngực ổn định, aspirin mạn tính làm giảm đáng kể nguy cơ đợt cấp của bệnh mạch vành, đặc biệt là nguy cơ tái phát nhồi máu cơ tim. Nếu nó không thể sử dụng aspirin để phòng ngừa biến chứng huyết khối ở những bệnh nhân có cơn đau thắt ngực ổn định, việc chỉ định clopidogrel được khuyến khích. Tác dụng chống huyết khối của thuốc này
gây ra bởi sự phong tỏa các thụ thể ADP trong tiểu cầu. Clopidogrel không có tác dụng trực tiếp lên niêm mạc dạ dày và ít gây khó tiêu hơn aspirin,
tuy nhiên, nguy cơ xuất huyết tiêu hóa tăng lên với bất kỳ loại thuốc chống
72

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
tác nhân hình thoi. Liều khuyến cáo của clopidogrel để sử dụng liên tục là 75 mg / ngày.
Thuốc hạ lipid máu, giảm mức cholesterol toàn phần và cholesterol LDL trong huyết tương, giảm đáng kể khả năng biến chứng tim mạch do xơ vữa động mạch. Statin được khuyến cáo cho tất cả bệnh nhân đau thắt ngực ổn định, bất kể
hàm lượng ban đầu của tổng lượng cholesterol trong máu. Liều lượng của thuốc phải đảm bảo thành tựu mức cholesterol LDL dưới 2,5 mmol / l. Nếu statin không đạt được mức mục tiêu
Cholesterol LDL hoặc dung nạp kém, nên dùng thêm ezetimibe.
Thuốc ức chế men chuyển, trong trường hợp không có chống chỉ định và dung nạp tốt, được chỉ định ở những bệnh nhân có cơn đau thắt ngực ổn định có dấu hiệu suy tim hoặc rối loạn chức năng thất trái không triệu chứng, ở những bệnh nhân đã bị nhồi máu cơ tim, người bị huyết áp cao và người bị bệnh tiểu đường. mellitus. Cải thiện dự báo của các danh mục được liệt kê bệnh nhân được coi là một nhóm tác dụng của thuốc ức chế men chuyển. Đối với CAD không phức tạp được chứng minh là làm giảm nguy cơ biến cố tim mạch
cho ramipril và perindopril.
Thuốc chẹn β có tác dụng chống thiếu máu cục bộ do khả năng tương tác với các thụ thể β1adrenergic, do đó chúng tạm thời không thể tiếp cận với các catecholamine nội sinh. Do chronotropic âm và inotropic
hoạt động của thuốc chẹn β làm giảm nhu cầu oxy của cơ tim. Ngoài ra,
sự gia tăng thời gian tâm trương cải thiện sự đổ đầy máu của động mạch vành
động mạch. Trong điều trị bệnh nhân có cơn đau thắt ngực ổn định, thuốc chẹn β chọn lọc chủ yếu được sử dụng, vì chúng ít gây ra tác dụng phụ hơn so với thuốc không chọn lọc. Thuốc chẹn β có hoạt tính thần kinh giao cảm (nội tại) của chính chúng không được khuyến cáo để điều trị bệnh nhân có cơn đau thắt ngực ổn định, vì
làm thế nào dưới ảnh hưởng của chúng, nhịp tim không giảm đáng kể, cụ thể là hiệu ứng này chủ yếu là do tác dụng chống đau thắt lưng của các loại thuốc thuộc nhóm này.
Trong số các tác dụng phụ của thuốc chẹn β liên quan đến tim mạch
hệ thống, bao gồm: nhịp tim chậm nghiêm trọng; hạ huyết áp động mạch nghiêm trọng; làm chậm quá trình dẫn truyền AV; tiến triển của suy tim; đợt cấp của tình trạng không liên tục. Phần lớn Các tác dụng phụ thường gặp không liên quan đến hệ tim mạch là:
co thắt phế quản; đợt cấp của loét dạ dày tá tràng; Phiền muộn; mất ngủ; phản ứng dị ứng. Sử dụng lâu dài các thuốc chẹn β không chọn lọc có thể gây ra những thay đổi tiền tiết trong phổ lipid máu, cũng như làm giảm dung nạp glucose ở bệnh nhân
rối loạn chuyển hóa carbohydrate và giảm mức độ nghiêm trọng của các biểu hiện lâm sàng của hạ đường huyết ở bệnh nhân đái tháo đường. Chống chỉ định tuyệt đối với việc sử dụng thuốc chẹn β: hen phế quản hoặc suy hô hấp do tắc nghẽn nặng; lớp chức năng HF III-IV mãn tính không ổn định mà không có nhịp tim nhanh; Nhịp tim chậm dưới 50 bpm; Blốc nhĩ thất độ II - III; hội chứng nút xoang;
hạ huyết áp động mạch (huyết áp tâm thu dưới 100 mm Hg). Chống chỉ định tương đối: xơ vữa gây tắc nghẽn nghiêm trọng của các mạch ở chi dưới; xóa sạch viêm nội mạc tử cung; đái tháo đường phụ thuộc insulin; viêm loét dạ dày, tá tràng ở giai đoạn cấp tính; AV khối I độ.
Thuốc chẹn β cải thiện tiên lượng của những bệnh nhân có cơn đau thắt ngực ổn định có tiền sử nhồi máu cơ tim và có tác dụng chống đau thắt ngực rõ rệt. Nhóm thuốc này được khuyến cáo cho tất cả bệnh nhân đau thắt ngực ổn định không có chống chỉ định
ứng dụng của họ. Liều lượng của thuốc chẹn β được chọn riêng lẻ theo phương thức tăng dần độ chuẩn độ. Để đạt được kết quả điều trị bằng thuốc chẹn β, cần duy trì nhịp tim khi nghỉ ở mức 55-60 nhịp / phút.
73

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
Chất đối kháng canxi ngăn chặn các kênh canxi loại L và do đó ngăn chặn
vận chuyển qua màng của các ion canxi vào trong tế bào. Tác dụng kháng can-xi của thuốc đối kháng canxi là do làm giảm sức co bóp của tế bào cơ tim và
thư giãn các yếu tố cơ trơn của thành mạch. Tác dụng giãn mạch
chất đối kháng canxi được biểu hiện ở mức độ tiểu động mạch, dẫn đến giảm hậu tải, cũng như ở mức độ động mạch vành, đi kèm với sự cải thiện cung cấp máu cho cơ tim.
Các tác dụng phụ thường gặp nhất của thuốc đối kháng canxi là hạ huyết áp động mạch và da đỏ bừng. Trong một số trường hợp, dihydropyridin gây ra nhịp tim nhanh theo phản xạ và nhão ở chi dưới, phenylalkylamines và
benzothiazepines - Rối loạn dẫn truyền AV, nhịp tim chậm và tăng suy tim. Chung Pro
chống chỉ định sử dụng thuốc đối kháng canxi: hạ huyết áp động mạch nặng,
Hẹp động mạch chủ có ý nghĩa huyết động, quá mẫn. Dihydropyridine không khuyến cáo cho bệnh nhân đau thắt ngực không ổn định và cấp tính khác
hội chứng mạch vành, với nhịp tim nhanh. Phenylalkylamines và benzothiazepines được chống chỉ định trong nhịp tim chậm nghiêm trọng, block AV độ II-III, block xoang nhĩ, hội chứng xoang bị bệnh, suy tim không bù.
Thuốc đối kháng calci không ảnh hưởng đến tiên lượng bệnh nhân có cơn đau thắt ngực ổn định. Các dẫn xuất của phenylalkylamine và benzothiazepine làm giảm nhịp tim (verapamil, diltiazem) có thể được coi là một thay thế cho thuốc chẹn β nếu chúng được dung nạp kém ở những bệnh nhân đã bị nhồi máu cơ tim mà không có HF. Dihydropyridine tác dụng kéo dài
(amlodipine, felodipine) được khuyến khích sử dụng trong điều trị bệnh nhân đau thắt ngực co thắt mạch (thay vì thuốc chẹn β), cũng như trong trường hợp bệnh mạch vành với tăng huyết áp (kết hợp với thuốc chẹn β).
Thuốc ức chế kênh if là một nhóm thuốc kháng viêm tủy mới, là loại thuốc duy nhất hiện được đại diện bởi ivabradine. Cơ chế hoạt động của ivabradine là phong tỏa các kênh ion cụ thể trong tế bào của nút xoang. Sự ức chế của dòng ion dọc theo các kênh f kèm theo sự giảm nhịp tim. Bằng cách ấy
nhu cầu oxy của cơ tim giảm, và bằng cách tăng thời gian của tâm trương
tăng vận chuyển oxy đến cơ tim. Không giống như thuốc chẹn β, ivabradine không có tác dụng co bóp tiêu cực. Ở những bệnh nhân có cơn đau thắt ngực ổn định,
Kết hợp với rối loạn chức năng thất trái, việc sử dụng ivabradine có liên quan đến việc giảm nguy cơ NMCT và nhu cầu tái thông mạch. Để đạt được mục tiêu
Nhịp tim ở bệnh nhân đau thắt ngực ổn định và nhịp xoang được bảo tồn, ivabradine có thể được sử dụng thay vì thuốc chẹn β (ví dụ, nếu có chống chỉ định
sử dụng), và kết hợp với các loại thuốc thuộc nhóm này.
Liệu pháp điều trị thiếu máu cục bộ cơ tim không đau không có sự khác biệt cơ bản với các thủ thuật điều trị nội khoa bệnh nhân có cơn đau thắt ngực ổn định. Bệnh nhân có
thiếu máu cục bộ cơ tim không biểu hiện bằng cơn đau thắt ngực, cần theo dõi cẩn thận hơn hiệu quả của việc điều trị bằng các phương pháp công cụ, chủ yếu là Holter
Theo dõi điện tâm đồ.
Điều trị bệnh nhân đau thắt ngực không ổn định cùng với việc sử dụng thuốc uống
Các nhóm được liệt kê ở trên bao gồm liệu pháp heparin (tiêm heparin không phân đoạn hoặc heparin trọng lượng phân tử thấp), và nếu cần,
tiêm tĩnh mạch nitrat và thuốc chẹn β.
Bảo tồn cơn đau thắt ngực khi gắng sức ổn định trên mức chức năng III cho
nền tảng của liệu pháp kết hợp thuốc tối ưu, cũng như tình trạng bệnh nhân thiếu ổn định với một hoặc một biến thể lâm sàng khác của cơn đau thắt ngực không ổn định
trong vòng 2-3 ngày được coi là chỉ định chụp mạch vành để đánh giá khả năng
74

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
cần điều trị xâm lấn. Tùy thuộc vào đặc điểm của tổn thương mạch vành với
Mục đích của tái thông mạch cơ tim là nong mạch vành bằng bóng qua da với một stent đặt tại vị trí động mạch vành bị hẹp hoặc phẫu thuật.
phẫu thuật bắc cầu động mạch vành.
1.4.2. nhồi máu cơ tim
Định nghĩa. Giai đoạn trầm trọng của bệnh mạch vành được chỉ định bằng thuật ngữ "mạch vành cấp tính hội chứng ”. Thuật ngữ này bao gồm nhồi máu cơ tim và đau thắt ngực không ổn định, là
là biểu hiện của một quá trình sinh lý bệnh duy nhất - huyết khối động mạch vành.
Các biến thể lâm sàng của hội chứng vành cấp tính được xác định bởi mức độ huyết khối hẹp động mạch vành.
Hội chứng mạch vành cấp là bất kỳ nhóm dấu hiệu hoặc triệu chứng lâm sàng nào
gợi ý nhồi máu cơ tim hoặc đau thắt ngực không ổn định. Sự ra đời của thuật ngữ này thành thực hành là do thường xuyên không thể tự tin phân biệt giữa các
lựa chọn trong những giờ đầu tiên sau khi xuất hiện các triệu chứng, đồng thời cần điều trị cấp cứu để cải thiện tiên lượng. Chẩn đoán "hội chứng mạch vành cấp tính" là tạm thời và được sử dụng để xác định một nhóm bệnh nhân có các dấu hiệu lâm sàng của đợt cấp bệnh động mạch vành, mà việc điều trị được bắt đầu trước khi nhận được thông tin.
cần thiết và đủ cho một chẩn đoán nosological một cách tự tin. Sau khi xác định các biến thể lâm sàng của hội chứng vành cấp dựa trên kết quả chẩn đoán
Các xét nghiệm ngộ độc được sử dụng để điều chỉnh liệu pháp.
Nhồi máu cơ tim đoạn ST chênh lên là một quá trình cấp tính của thiếu máu cục bộ cơ tim, kèm theo sự hình thành ổ hoại tử tập trung ở cơ tim. Trên điện tâm đồ ghi ngay sau khi bắt đầu có các triệu chứng lâm sàng của mạch vành cấp
hội chứng, có đoạn ST chênh lên. Sau đó, sóng Q bệnh lý hình thành trên điện tâm đồ ở hầu hết bệnh nhân. Có sự gia tăng đáng kể về mặt chẩn đoán trong hàm lượng
các dấu ấn sinh hóa của hoại tử cơ tim trong máu.
Nhồi máu cơ tim không ST chênh lên là một quá trình cấp tính của thiếu máu cục bộ cơ tim gây hoại tử cơ tim. Không có ST chênh lên trên điện tâm đồ được ghi lại ngay sau khi khởi phát các triệu chứng lâm sàng của hội chứng vành cấp. Sau đó
sóng Q bệnh lý không được hình thành. Có một sự gia tăng đáng kể về mặt chẩn đoán nội dung của các dấu hiệu sinh hóa của hoại tử cơ tim trong máu.
Đau thắt ngực không ổn định là một quá trình cấp tính của thiếu máu cục bộ cơ tim, kèm theo các triệu chứng lâm sàng, nhưng không dẫn đến sự hình thành tập trung hoại tử ở tim
bắp thịt. Không có đoạn ST chênh lên trên ECG. Hàm lượng các dấu hiệu sinh hóa của hoại tử cơ tim trong máu vẫn bình thường hoặc tăng nhẹ, nhưng không đạt đến đường kính
mức độ ngộ đạo.
Trước khi nhận được thông tin xác nhận hoặc loại trừ sự hiện diện của tiêu điểm hoại tử trong cơ tim, các thuật ngữ
"hội chứng mạch vành cấp tính với đoạn ST chênh lên" và "hội chứng mạch vành cấp tính không Đoạn ST chênh lên.
Mức độ phổ biến. Tỷ lệ NMCT rất khác nhau tùy thuộc vào tuổi và giới tính. Vì vậy, ở nam giới 30-39 tuổi, khoảng 1 trường hợp MI trên 1000 được đăng ký.
người, và ở nhóm tuổi 60-64, tỷ lệ nhồi máu cơ tim tăng lên 18 trường hợp mỗi
1000 người. Ở phụ nữ dưới 50 tuổi, NMCT ít gặp hơn 5 lần so với nam giới cùng tuổi. Ở nhóm 51 - 60 tuổi, mức chênh lệch này giảm xuống còn 2 lần. Ở nhóm người già và người cao tuổi, tần suất NMCT ở nam và nữ trở nên như nhau.
75

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
Căn nguyên. Các hội chứng mạch vành cấp tính dựa trên sự không phù hợp nghiêm trọng
lưu lượng máu từ mạch vành đến nhu cầu trao đổi chất của cơ tim. Những lý do chính cho điều này sự khác biệt là huyết khối và co thắt của động mạch vành bị ảnh hưởng bởi xơ vữa động mạch.
Các yếu tố gây ra đợt cấp của bệnh mạch vành bao gồm thể chất và tâm lý-tình cảm
căng thẳng, tăng mạnh áp lực động mạch toàn thân, rối loạn nhịp tim kịch phát. Có tầm quan trọng lớn trong việc hình thành suy mạch vành cấp tính là sự hoạt hóa của hệ giao cảm-thượng thận. Hypercatecholaminemia kích thích
kết dính và kích hoạt tiểu cầu, thúc đẩy co mạch và tăng nhu cầu cơ tim trong oxy.
Khá hiếm (không quá 2% trường hợp) hội chứng mạch vành cấp tính, bao gồm nhồi máu cơ tim, do các nguyên nhân khác. Chúng bao gồm: tổn thương động mạch vành có tính chất viêm trong viêm mạch hệ thống và các bệnh mô liên kết lan tỏa (bệnh Takayasu, viêm nút quanh tử cung, lupus ban đỏ hệ thống); nén
động mạch vành do va chạm chấn thương hoặc do bóc tách động mạch chủ; tắc mạch
động mạch vành trong viêm nội tâm mạc nhiễm trùng, huyết khối trong buồng tim trái, cũng như do phẫu thuật tim (cấy van tim, nong mạch vành và đặt stent, ghép mạch vành); dày thành động mạch
do các bệnh chuyển hóa hoặc tăng sinh nội tạng (mucopolysaccharidosis, trẻ vị thành niên vôi hóa vô căn của động mạch vành, vv); rối loạn đông máu (bệnh
Sổ mũi, đa hồng cầu, đông máu nội mạch lan tỏa, v.v.); dị thường động mạch vành.
Cơ chế bệnh sinh. Quá trình hình thành huyết khối được bắt đầu do vỡ mảng xơ vữa động mạch các mảng, kết quả của sự tiếp xúc của máu chảy qua mạch với thành phần gây huyết khối của mảng xơ vữa. Thiệt hại đối với mảng xơ vữa động mạch bao phủ thường xuyên nhất
bắt đầu từ ngoại vi - ở nơi này bao xơ mỏng nhất đồng thời
thời gian chịu tác động cơ học mạnh nhất trong quá trình máu chuyển động dọc theo động mạch, sự co mạch và co bóp của cơ tim.
Một trong những yếu tố góp phần làm hỏng bao xơ vữa động mạch
mảng bám, là một phản ứng viêm tại chỗ. Các tế bào viêm - đại thực bào và tế bào lympho T - tiết ra các enzym phá hủy khung collagen của vỏ bao xơ vữa động mạch. Ngoài ra, các tế bào lympho T hoạt hóa, là một phần của lõi lipid,
sản xuất các cytokine gây viêm ức chế tổng hợp collagen. LDL bị oxy hóa chứa trong lõi của mảng xơ vữa động mạch có hoạt tính chống viêm rõ rệt. Phản ứng viêm cục bộ cũng có thể do một số vi sinh vật gây ra - cụ thể là Chlamidia pneumoniae, Helicobacter pylori, cytomegalovirus
và vi rút herpes.
Rối loạn chức năng nội mô có vai trò quan trọng trong cơ chế bệnh sinh của các hội chứng mạch vành cấp. Vi phạm sự giãn mạch phụ thuộc nội mô và tăng cường chất kết dính
đặc tính của nội mạc góp phần vào huyết khối nội mạch và co thắt cục bộ động mạch vành là một trong những nguyên nhân gây tổn thương bao xơ vữa. các mảng. Mặt khác, co thắt mạch máu cũng có thể phát triển do vỡ
mảng, do các chất co mạch được giải phóng vào máu từ mảng xơ vữa bị tổn thương.
Mặc dù lõi của mảng xơ vữa động mạch có khả năng sinh huyết khối cao, nhưng không phải
tất cả các vết vỡ của màng đều dẫn đến sự hình thành huyết khối hạn chế lưu lượng máu qua động mạch. mức độ cần thiết cho sự hình thành hội chứng vành cấp. Một điều kiện quan trọng
kích hoạt quá trình hình thành huyết khối là tăng hoạt động của hệ thống đông máu
máu. Tình trạng tăng đông máu được xác định bởi hàm lượng của VII hoạt hóa trong máu.
76

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
yếu tố, hoạt độ của yếu tố X và nồng độ của các hợp chất khác thúc đẩy quá trình hình thành thrombin.
Phản ứng đầu tiên từ máu để phản ứng lại sự vỡ màng xơ vữa
sự hình thành mảng bám và / hoặc khiếm khuyết nội mạc là sự kết dính tiểu cầu. Glycoprotein, các thụ thể mới của tiểu cầu, tương tác với các protein kết dính của lớp dưới nội mô, sau
Tác động của nó là các tiểu cầu dính vào vị trí bị tổn thương trên bề mặt của thành mạch.
Dưới ảnh hưởng của một số hợp chất hoạt tính sinh học được giải phóng từ thành mạch tại vị trí tổn thương xảy ra quá trình hoạt hóa tiểu cầu. Quá trình này là
thay đổi hình dạng trong các thụ thể glycoprotein IIb / IIIa, dẫn đến
làm tăng khả năng của tiểu cầu để liên kết các phân tử của một số glycoprotein trong máu, chủ yếu là fibrinogen. Chúng tạo thành "cầu nối protein" giữa các tế bào,
dẫn đến sự hình thành của một tập hợp tiểu cầu. Các chất chủ vận mạnh nhất của hoạt hóa tiểu cầu là collagen và thrombin. Bản thân các tiểu cầu được hoạt hóa sẽ tiết ra các hợp chất giúp tăng cường quá trình kết tụ, cũng như thúc đẩy sự hình thành
thrombin - thromboxan A2, serotonin, adenosine diphosphat. Với sự suy yếu của proaggregant
tiếp xúc với các kết tập tiểu cầu có thể bị tan rã. Nếu điều này không xảy ra, hồng cầu bắt đầu bị mắc kẹt trong các sợi fibrin và quá trình hình thành huyết khối chuyển sang giai đoạn
huyết khối đỏ. Trong hầu hết các trường hợp, cục huyết khối nằm trên vị trí vỡ mảng xơ vữa động mạch, trực tiếp gây tắc nghẽn lòng mạch vành, nhưng thường nó
thâm nhập vào mảng bám và không gian dưới nội mô, dẫn đến tăng kích thước mảng bám và dày cục bộ thành mạch với giới hạn rõ hoặc chiếm ưu thế hoàn toàn.
giảm lưu lượng máu.
Hình thành cục huyết khối màu đỏ khi tắc hoàn toàn động mạch vành, thường là dẫn đến hoại tử vùng cơ tim nằm trong vùng cung cấp máu
tàu bị ảnh hưởng, tức là, đối với sự phát triển của MI. Nếu quá trình hình thành huyết khối bị hạn chế bởi sự hình thành của tập hợp tiểu cầu, và cũng trong trường hợp cơ chế chính của suy mạch vành cấp là co thắt mạch, hình ảnh lâm sàng của cơn đau thắt ngực không ổn định sẽ hình thành.
Hình thái học. Bản địa hóa của tổn thương cơ tim, như một quy luật, tương ứng với lưu vực của mạch bị ảnh hưởng. Huyết khối của động mạch vành liên thất trước do nguyên nhân
MI của thành trước và đỉnh tim, tắc động mạch chu vi trái - MI bên và
thành sau, với tổn thương động mạch vành phải, nhồi máu cơ tim khu trú bên dưới phát triển. Mức độ nghiêm trọng của những thay đổi hình thái của cơ tim khi thiếu máu cục bộ phụ thuộc vào mức độ
và mức độ huyết khối tắc động mạch vành, tình trạng dòng máu chảy ra, trạng thái ban đầu của cơ tim. Thay đổi hoại tử trong cơ tim riêng biệt
xuyên qua màng cứng (vùng hoại tử kéo dài trên toàn bộ bề dày của cơ tim - từ nội tâm mạc đến ngoại tâm mạc) và không xuyên màng cứng (trọng tâm của hoại tử chỉ giới hạn ở dưới cơ tim,
các khoa dưới màng tim hoặc khu trú trong bề dày của cơ tim). Tắc huyết khối của động mạch vành chính trong hầu hết các trường hợp dẫn đến sự phát triển của MI xuyên màng cứng. Sự hình thành huyết khối thành không gây tắc hoàn toàn lòng mạch
mạch, hoặc tái thông nhanh động mạch vành bị tắc kèm theo hình thành MI không xuyên màng phổi.
Trong NMCT, 4 giai đoạn được phân biệt: NMCT phát triển - từ 0 đến 6 giờ, NMCT cấp - từ 6 giờ đến 7 ngày, lành (sẹo) MI - từ 7 đến 28 ngày, lành (lành)
MI - bắt đầu từ 29 ngày. MI phát triển được đặc trưng bởi sự phá hủy các tế bào cơ tim. TẠI trong giai đoạn cấp tính, có sự tích tụ trong vùng hoại tử của bạch cầu đa nhân trung tính. Vì
thời kỳ sẹo được đặc trưng bởi sự hiện diện của các tế bào đơn nhân và nguyên bào sợi trong tổn thương.
Một dấu hiệu của MI đã lành là sự hình thành mô sẹo mà không có thâm nhiễm tế bào. Sẹo của MI xuất hiện trung bình sau 5-6 tuần.
77

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
Hậu quả của việc hình thành một tập trung hoại tử trong cơ tim là chứng nhồi máu cơ tim tu sửa trái tim. Thuật ngữ này dùng để chỉ quá trình thay đổi cấu trúc, hình thức
và chức năng của các buồng tim, ban đầu đảm bảo sự thích nghi của tim với sự thay đổi
điều kiện, và sau đó là sự kém cỏi về chức năng tiến bộ của anh ta. Sự gia tăng thể tích của tâm thất trái được quan sát thấy trong vòng một vài tuần sau khi phát triển MI, và với
hoại tử rộng của cơ tim - tiếp tục vài tháng và thậm chí nhiều năm sau khi nhồi máu cơ tim. Ban đầu, sự giãn nở của tâm thất trái có tính chất bù đắp, vì
phù hợp với định luật Frank-Starling, điều này cho phép bạn tiết kiệm khối lượng hành trình ở mức độ rút ngắn tâm thu của các sợi cơ tim ít hơn. Để duy trì hiệu suất một lần ở mức cần thiết, tâm thất buộc phải tạo ra một điện áp lớn hơn. Chức năng của các bộ phận không bị ảnh hưởng của cơ tim được đảm bảo bằng cách
phì đại, là một phản ứng sinh lý để loại trừ một phần của cơ tim khỏi
hoạt động trên sự chuyển động của máu. Theo thời gian, quá trình tái cấu trúc sau vận động của tâm thất trái mất tính chất thích nghi và chuyển sang giai đoạn bệnh lý.
Sự tiến triển phì đại của các phần ban đầu không bị ảnh hưởng của cơ tim đi kèm với sự gia tăng thiếu hụt năng lượng, dẫn đến giảm lực co bóp của chúng.
các khả năng. Tăng kích thích quá trình apoptosis - chết tế bào theo chương trình. tăng cường Quá trình hình thành mô liên kết, không chỉ ở vùng cơ tim bị tổn thương, mà còn ở bên ngoài vùng nhồi máu - xơ vữa tim tiến triển. Những thay đổi này kéo theo sự gia tăng rối loạn chức năng tâm thu và tâm trương của tâm thất trái, nó tiếp tục giãn ra và hình cầu. Do suy giảm sức co bóp
dự trữ cơ tim phát triển suy tim sung huyết. một vai trò quan trọng trong việc tu sửa tim và
sự chuyển đổi của nó sang giai đoạn không hoạt động được thực hiện bởi sự kích hoạt cơ thể thần kinh tổng quát và chủ yếu là tăng hoạt hệ thống renin-angiotensin-aldosterone.
Sự phân loại. Theo kết quả của một nghiên cứu điện tâm đồ, MI theo truyền thống được chia thành xuyên màng cứng, không xuyên màng cứng và dưới nội tâm mạc, cũng như
MI có sóng Q bệnh lý và MI không có sóng Q. Ngoài ra, trong
Hiện nay, các loại MI được phân biệt tùy thuộc vào cơ chế (nguyên nhân) phát triển:
Loại 1. MI phát triển không có lý do rõ ràng (một cách tự phát) do sự vi phạm nguyên phát của lưu lượng máu mạch vành do sự hình thành của xói mòn, vỡ, nứt hoặc
bóc tách mảng xơ vữa động mạch.
Loại 2. MI do thiếu máu cục bộ kết hợp với tăng nhu cầu
cơ tim trong oxy hoặc với sự giảm phân phối oxy đến cơ tim, ví dụ, với co thắt hoặc
thuyên tắc động mạch vành, thiếu máu, rối loạn nhịp tim, tăng huyết áp hoặc hạ huyết áp. Loại 3 Đột tử do tim, bao gồm ngừng tim, thường kèm theo các triệu chứng
gợi ý thiếu máu cục bộ cơ tim ở bệnh nhân nghi ngờ có ST chênh lên cấp tính, block nhánh trái cấp tính, hoặc huyết khối tươi trong động mạch vành được xác định bằng chụp mạch vành và / hoặc
nghiên cứu bệnh lý. Tử vong trước khi lấy máu
hoặc sớm hơn là có sự gia tăng mức độ các dấu hiệu sinh hóa của hoại tử trong máu. Loại 4a. NMCT kết hợp với thủ thuật can thiệp mạch vành qua da.
Loại 4b. MI liên quan đến huyết khối trong stent mạch vành được ghi nhận trong mạch vành chụp naroangiography hoặc kiểm tra bệnh lý.
Loại 5. MI kết hợp với phẫu thuật bắc cầu mạch vành.
hình ảnh lâm sàng. Biểu hiện lâm sàng của MI được xác định bởi mức độ và
bản địa hóa của trọng tâm của hoại tử, tốc độ hình thành của nó, mức độ nghiêm trọng của trước đó xơ vữa tim, trạng thái chức năng của cơ tim, đặc điểm cá nhân của sự điều hòa của hệ thống tim mạch, bản chất của bệnh lý đồng thời.
Phân bổ các biến thể điển hình (đau đớn) và không điển hình của MI.
78

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
Biến thể đau cổ điển của MI được quan sát thấy ở trung bình 85% bệnh nhân. Cường độ của
cơn đau, như một quy luật, vượt quá cường độ của các cơn đau thắt ngực theo thói quen của bệnh nhân.
Thông thường, cơn đau do nhồi máu cơ tim trở nên vô cùng mạnh mẽ, không thể chịu đựng được. Khu trú sau xương ức, cơn đau có thể lan xuống nửa ngực trái và phải, vùng thượng vị. Cùng với sự chiếu xạ điển hình ở bên trái, cơn đau đôi khi lan sang bên phải
cánh tay, vai phải và xương bả vai phải. Thời gian cơn đau kéo dài từ 20
- 30 phút đến vài giờ. Trong một số trường hợp, hội chứng đau có đặc điểm giống như sóng - các giai đoạn tăng cảm giác đau xen kẽ với các giai đoạn suy yếu và thậm chí biến mất. Một dấu hiệu đặc trưng của cơn đau trong NMCT là không có tác dụng của việc uống nitroglycerin và các thuốc kháng đau thắt ngực khác.
Theo quy luật, cơn đau do nhồi máu cơ tim chỉ chấm dứt bằng đường tiêm các loại thuốc gây mê. thuốc giảm đau. Trong hầu hết các trường hợp, hội chứng đau đi kèm với cảm xúc hưng phấn vận động, sợ hãi cái chết và cảm giác thiếu không khí.
Khám sức khỏe bệnh nhân thường thấy da xanh xao và tăng độ ẩm. Nhịp tim ở nhiều bệnh nhân vẫn trong giới hạn bình thường,
tuy nhiên, nhịp tim nhanh trung bình thường được quan sát thấy do cảm xúc đau
căng thẳng. Tăng huyết áp trung bình thường được phát hiện trong những giờ đầu tiên của bệnh. Ranh
giới của độ mờ da gáy tương đối có thể được mở rộng vừa phải sang trái, âm I bị yếu đi. Tuy nhiên, những các dấu hiệu không đặc hiệu - ngay cả khi kết hợp với tiếng thổi tâm thu yếu trên
ở đỉnh tim và điểm Botkin, cũng như điểm nhấn của giai điệu II trên động mạch phổi, chúng có thể có liên quan đến xơ vữa tim trước MI. Một triệu chứng cụ thể hơn một chút là phi mãu nguyên sinh tâm trương (âm III), nhưng dấu hiệu này cũng chỉ cho thấy sự giảm chức năng co bóp của tâm thất trái, điều này không nhất thiết
gây ra bởi sự phát triển của MI. Ý nghĩa chẩn đoán của các tính năng được liệt kê là đáng kể
tăng lên nếu bác sĩ ghi nhận không chỉ sự hiện diện mà cả sự xuất hiện của chúng ở bệnh nhân. NMCT xuyên màng tim lan rộng được đặc trưng bởi sự xuất hiện của tiếng ồn ma sát màng ngoài tim, nghe được trong thời gian ngắn (đôi khi chỉ vài giờ) vào các ngày 2-3.
bệnh tật. Một triệu chứng rất phổ biến của MI là rối loạn nhịp tim. Ngoại tâm thu thất đơn độc vào ngày thứ nhất của bệnh được ghi nhận ở hơn 90% bệnh nhân. TẠI
Trong vài ngày đầu tiên của bệnh, sự gia tăng nhiệt độ cơ thể đến mức độ thấp được ghi nhận, do sự phát triển của hội chứng hoại tử tái hấp thu và bệnh vô sinh
viêm tic trong các mô của tim.
Phòng khám của biến thể đau của MI thường được bổ sung bằng nhiều loại triệu chứng,
sự xuất hiện của nó được xác định bởi tính chất và mức độ nghiêm trọng của các biến chứng của bệnh. Vì các dạng MI không điển hình (ngoại trừ không có triệu chứng) được đặc trưng bởi một ưu thế rõ rệt
đưa ra một phức hợp các dấu hiệu lâm sàng tương ứng với một biến chứng cụ thể, hội chứng đau điển hình.
Biến thể hen của MI được biểu hiện bằng thiếu không khí, khó thở, biến thành sự nghẹt thở. Cơ sở sinh lý bệnh của biến thể hen của MI là cấp tính trái
suy thất, vì vậy hình ảnh lâm sàng chi tiết của nó tương ứng với
phòng khám hen tim hoặc phù phổi. Hội chứng đau trong dạng bệnh này
nó được biểu hiện nhẹ hoặc được bệnh nhân cảm nhận ít nhạy bén hơn so với cảm giác ngạt thở. Biến thể hen được quan sát thấy chủ yếu với NMCT lặp đi lặp lại, đặc biệt ở những bệnh nhân có chứng phình động mạch thất trái, cũng như ở những bệnh nhân lớn tuổi. Phù phổi phát triển trong những giờ đầu tiên sau khi phát triển MI nếu không có dấu hiệu của xơ vữa tim nặng
thường do tổn thương các cơ nhú và xảy ra tình trạng suy van hai lá tương đối, dẫn đến tăng nhanh.
áp lực trong động mạch phổi. Trong những trường hợp này, ngoài hình ảnh lâm sàng cấp tính suy thất trái, khám lâm sàng cho thấy giãn nở
79

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
tâm nhĩ trái, âm I suy yếu và có tiếng thổi tâm thu thô ở đỉnh tim và ở điểm Botkin.
Dạng MI ở bụng hoặc dạ dày được đặc trưng bởi cơn đau ở thượng vị
vùng hoặc hypochondrium bên phải với chiếu xạ vào khoang gian sườn và dọc theo xương ức. Hội chứng đau kết hợp với buồn nôn, lặp đi lặp lại, không thuyên giảm
nôn mửa, ợ hơi, nấc cụt, đầy hơi, rối loạn đường tiêu hóa. Tại
Ở một số bệnh nhân, MI ở bụng được biểu hiện bằng chảy máu dạ dày hoặc ruột do sự hình thành các vết ăn mòn và loét cấp tính của niêm mạc đường tiêu hóa.
đường dẫn nước. Trong hầu hết các trường hợp, bệnh nhân NMCT bụng có chướng hơi. Nếu bệnh liệt của đường tiêu hóa tiến triển, các triệu chứng phát triển
“Bụng phúc mạc”: có cảm giác đau khi sờ vào bụng và căng ở các phần trên của thành bụng. Thông thường, dạng bụng được quan sát thấy ở bệnh nhân MI hoành.
Trong biến thể loạn nhịp của MI, rối loạn nhịp tim chiếm ưu thế hơn tất cả các triệu chứng khác của bệnh. Đau ở ngực hoặc không có hoặc
thể hiện không đáng kể. Hình ảnh lâm sàng được xác định chủ yếu bởi tính chất
rối loạn nhịp và dẫn truyền của tim. Thông thường, biến thể loạn nhịp của MI biểu hiện kịch phát của nhịp nhanh thất và trên thất, AF, ngoại tâm thu thường xuyên,
khối AV hoàn chỉnh. Rối loạn nhịp và dẫn truyền như nhịp nhanh thất (VT) kịch phát, rung thất và blốc nhĩ thất hoàn toàn đi kèm với
rối loạn nghiêm trọng của huyết động trung tâm và sự phát triển của hội chứng Morgagni-Adams-Stokes.
Biến thể mạch máu não của MI được đặc trưng bởi các triệu chứng chủ yếu của tai biến mạch máu não và được chẩn đoán chủ yếu ở người cao tuổi và
tuổi già. Trong biến thể này của MI, hai dạng lâm sàng được phân biệt, dựa trên tình trạng thiếu máu não cục bộ hoặc lan tỏa. khuếch tán thiếu máu não do giảm cung lượng tim cấp tính, biểu hiện dưới dạng
ngất xỉu, các triệu chứng não (chóng mặt, buồn nôn, nôn) và rối loạn tâm thần:
suy yếu trí nhớ, rối loạn định hướng thời gian, thờ ơ, rối loạn tâm thần. Thiếu máu cục bộ cục bộ của não xảy ra do huyết khối hoặc co thắt đồng thời của động mạch não xơ cứng với MI và được biểu hiện bằng các triệu chứng của đột quỵ não. Sự phát triển của chứng liệt nửa người có thể đi kèm với sự xuất hiện của các triệu chứng não.
Biến thể không có triệu chứng của NMCT bao gồm các trường hợp có triệu chứng lâm sàng kém, ví dụ, tăng các cơn đau thắt ngực thường xảy ra đối với bệnh nhân, xuất hiện các đợt loạn nhịp tim, khó thở, suy nhược chung, khó chịu, v.v.
các triệu chứng của bệnh thường là nguyên nhân khiến bệnh nhân không chuyển sang
Bác sĩ. Chẩn đoán MI trong những trường hợp như vậy được xác lập một cách tình cờ - trong nghiên cứu điện tâm đồ tiếp theo. Khoảng 1% trường hợp hoàn toàn không kèm theo các triệu chứng lâm sàng. Tuy nhiên, MI không có triệu chứng dường như phổ biến hơn nhiều,
so với chẩn đoán ở bệnh nhân nhập viện. Theo nghiên cứu của Framingham, do không có biểu hiện lâm
sàng của bệnh nên khoảng 25% không được nhận biết. HỌ.
Phòng thí nghiệm và nghiên cứu công cụ. Các enzym cơ tim xâm nhập vào máu từ các tế bào cơ tim bị hoại tử. Bằng hoạt động và sự thay đổi hàm lượng của các enzym trong huyết thanh, người ta đánh giá sự hiện diện của NMCT và thời gian xuất hiện của nó. Giữa
nhiều enzym chứa trong tế bào cơ tim, aspartate aminotransferase, lactate dehydrogenase và creatine phosphokinase được coi là có ý nghĩa nhất để chẩn đoán NMCT. Ngoài các enzym trong MI, các hợp chất khác có trong tế bào cơ tim đi vào máu, đặc biệt là myoglobin và troponin tim. Trong số các điểm đánh dấu chính
80
