
1-280 pdf
.pdf
Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
Cơm. 1,15. Thuật toán chẩn đoán suy tim mãn tính
Nếu phát hiện sai lệch so với quy chuẩn thì nên tiến hành đánh giá chức năng, hình thái. và hình học của tim bằng kỹ thuật hình ảnh. Không có rối loạn chức năng, giá trị bình thường của các chỉ số đặc trưng cho kích thước và hình dạng của các buồng tim
và độ dày thành của nó, làm cho chẩn đoán suy tim mãn tính khó có thể xảy ra. Các triệu chứng và dấu hiệu lâm sàng của rối loạn chức năng tim không nhất thiết phải xuất hiện khi nghỉ ngơi: lúc đầu giai đoạn suy tim mãn tính, chúng chỉ xuất hiện khi vận động. Trong khi đó, các dấu hiệu khách
quan của rối loạn chức năng tim phải được phát hiện khi nghỉ ngơi, vì chúng
Sự xuất hiện trong điều kiện tập luyện không phải lúc nào cũng liên quan trực tiếp đến HF mãn tính. Ví dụ, giảm phân suất tống máu thất trái khi tập thể dục
ở những bệnh nhân bị bệnh mạch vành có thể do rối loạn chức năng tâm thu thoáng qua do đợt cấp của suy mạch vành. Chẩn đoán HF mãn tính bao gồm việc thiết lập
nguyên nhân của sự phát triển của nó, cũng như xác định các yếu tố góp phần vào sự mất bù và tiến triển của rối loạn chức năng tim.
Khi xây dựng một chẩn đoán, bệnh cơ bản được chỉ định đầu tiên. Đặc tính
HF mãn tính bao gồm giai đoạn và lớp chức năng. Trong trường hợp HF nặng, chẩn đoán
các biểu hiện chính của nó được chỉ ra.
Ví dụ về chẩn đoán:
1. Bệnh thấp tim mãn tính. hẹp van hai lá. Dạng rung tâm nhĩ vĩnh viễn. Tim mãn tính
sự thiếu hụt IIA Điều., III f. đến.
2. IHD: xơ cứng tim sau nhồi máu (MI năm 2004), chứng phình động mạch tâm thất trái. Suy tim mãn tính giai đoạn III, IV f. đến.
Cachexia, cổ trướng, tràn dịch màng tinh hoàn hai bên.
Chẩn đoán phân biệt. Trong các trường hợp điển hình, khi các xét nghiệm chẩn đoán cần thiết được thực hiện tuần tự, việc nhận biết HF mãn tính không gây ra bất kỳ vấn đề cụ thể nào.
181

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
những khó khăn trong quá khứ. Khó khăn lớn nhất là chẩn đoán phân biệt giai đoạn đầu của HF mãn tính và các bệnh (tình trạng) kèm theo giảm khả năng chịu đựng khi gắng sức, khó thở và nhịp tim nhanh. Đây thường là những bệnh của hệ thống hô hấp bên ngoài, thiếu máu, nhiễm độc giáp và rối loạn nhịp tim. Tiến hành các nghiên cứu thích hợp cho phép bạn thiết lập chẩn đoán chính xác.
Cần phải nhắc lại rằng không có giảm phân suất tống máu thất trái không loại trừ HF. Ở những bệnh nhân loại này, nguyên nhân hàng đầu của suy tim chức năng không phải là tâm thu, mà là rối loạn chức năng tâm trương của tâm thất trái, thường liên quan đến phì đại cơ tim do tăng huyết áp. Trong dân số Nga, hơn một nửa số bệnh nhân suy tim mãn tính có phân suất tống máu thất trái lớn hơn 50%. Chảy. HF mãn tính được đặc trưng bởi một quá trình tiến triển. Các phương pháp điều trị hiện đại chỉ có thể tạm thời cải thiện khả
năng chịu đựng khi gắng sức và làm giảm mức độ nghiêm trọng của các biểu hiện lâm sàng khác của suy tim, nhưng thời gian khỏe mạnh tương đối của bệnh nhân chắc chắn được thay thế bằng thời gian mất bù. Với việc thực hiện chính xác các biện pháp điều trị, có thể làm chậm quá trình tái tạo tim mạch. Tuy nhiên, những thay đổi tiêu cực trong các cơ quan do suy tim mãn tính ngày càng tăng dần và sự kém cỏi về chức năng của chúng cuối cùng trở thành nguyên nhân dẫn đến cái chết của bệnh nhân.
Dự báo và kết quả. Mặc dù thực tế là trong kho của các bác sĩ hiện đại có một số loại thuốc đã được chứng minh là làm giảm nguy cơ tử vong ở bệnh nhân suy tim mãn tính, tiên lượng cho bệnh này vẫn không khả quan. Khoảng 50% bệnh nhân tử vong trong vòng 5 năm kể từ khi bắt đầu xuất hiện các triệu chứng đầu tiên của HF mãn tính. Trong số những bệnh nhân bị suy tim mãn tính chức năng độ I-IV, tỷ lệ tử vong hàng năm là
6%, II - IV - 12%, IV - 50%. Ở những bệnh nhân bị HF mãn tính, tỷ lệ tử vong tăng gấp 3-5 lần so với những người cùng tuổi và giới tính không bị HF. Nguy cơ tử vong ở bệnh nhân HF mãn tính cao hơn ở bệnh nhân mắc các bệnh ung thư cơ bản. HF mãn tính chiếm 5% số ca nhập viện ở người lớn và là nguyên nhân nhập viện phổ biến nhất ở những người trên 65
tuổi. Tại Liên bang Nga, trong số bệnh nhân nhập viện do các bệnh tim mạch, gần 20% bệnh nhân được chuyển đến bệnh viện do HF mãn tính mất bù. Trong vòng 60 ngày kể từ ngày xuất viện, 35% bệnh nhân HF mãn tính tử vong hoặc phải nhập viện lại do mất bù. Nguyên nhân chính gây tử vong ở bệnh nhân HF mãn tính là do rối loạn tiến triển của huyết động toàn thân, thường dẫn đến rối loạn chức năng của các cơ quan nội tạng, chủ yếu là thận và gan.
Mỗi bệnh nhân thứ ba chết đột ngột, do rối loạn nhịp tim. Trong một số trường hợp (thường gặp hơn ở bệnh nhân AF), huyết khối tắc mạch trở thành nguyên nhân tử vong ở bệnh nhân HF mãn tính.
Sự đối xử. Điều trị bệnh nhân suy tim mãn tính là một công việc phức tạp, giải pháp đầy đủ không chỉ được xác định bằng sự kết hợp hợp lý của các tác nhân dược lý có ảnh hưởng đến các yếu tố căn nguyên và cơ chế phát triển của rối loạn chức năng tim. Để ngăn chặn một cách đáng tin cậy sự tiến triển của HF mãn tính, điều trị bằng thuốc cần được kết hợp với các biện pháp không dùng thuốc: dinh dưỡng hợp lý, rèn luyện thể chất và hỗ trợ tâm lý cho người bệnh. Điều trị nên bắt đầu sớm trong quá trình, khi HF mãn tính chỉ xảy ra khi tập thể dục, và thậm chí tốt hơn với rối loạn chức năng thất trái không triệu chứng. Trong quá trình điều trị, không nên bỏ qua các tình trạng làm trầm trọng thêm bệnh TCM mãn tính: tăng huyết áp, rối loạn
nhịp tim, thiếu máu.
Mục tiêu của việc điều trị bệnh nhân bị HF mãn tính như sau:
182

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
1)ngăn ngừa sự phát triển của HF mãn tính có triệu chứng (đối với giai đoạn I);
2)loại bỏ các triệu chứng của HF mãn tính (đối với giai đoạn IIA - III);
3)làm chậm sự tiến triển của bệnh bằng cách bảo vệ tim và các cơ quan đích khác (não, thận, mạch máu) khỏi tổn thương do HF mãn tính (đối với giai đoạn I-III);
4)cải thiện chất lượng cuộc sống (đối với giai đoạn IIA - III);
5)giảm số lượng và thời gian nhập viện (đối với giai đoạn I-III);
6)cải thiện tiên lượng (đối với giai đoạn I - III).
Do đó, việc điều trị cho một bệnh nhân bị HF mãn tính nên kết hợp các tác động,
nhằm mục đích ngăn ngừa sự phát triển và loại bỏ các triệu chứng của rối loạn chức năng tim, với các phương pháp ức chế quá trình tái tạo tim mạch và
làm chậm sự phát triển của các rối loạn về hình thái và chức năng ở các cơ quan. Khi tiến hành các biện pháp điều trị, ưu tiên các phương pháp có tác động tích cực
điều này về khả năng sống sót của bệnh nhân suy tim mãn tính đã được chứng minh trên diện rộng được kiểm soát tìm kiếm.
Điều trị không dùng thuốc. Hướng chính của điều trị HF mãn tính không dùng thuốc là dinh dưỡng hợp lý, tuân thủ các
hoạt động thể chất và phục hồi tâm lý của người bệnh.
Chế độ ăn. Nguyên tắc chính trong chế độ ăn của bệnh nhân suy tim mãn tính là hạn chế muối ăn. Lượng NaCl khuyến nghị hàng ngày phụ thuộc vào chức năng
loại suy tim mãn tính và dành cho bệnh nhân có chức năng nhóm I, II và III, tương ứng, không quá 3 g, 1,5 và 1 g. Việc thực hiện nguyên tắc này đạt được bằng cách hạn chế các sản phẩm,
có chứa một lượng lớn muối (chức năng I), cộng với thực phẩm (chức năng II), cộng với nấu ăn không có muối (chức năng III).
Lượng chất lỏng chỉ được hạn chế trong các trường hợp mất bù của HF mãn tính, yêu cầu dùng thuốc lợi tiểu đường tiêm. Lượng chất lỏng trung bình hàng ngày
Đối với một bệnh nhân suy tim mãn tính nên từ 1 - 1,5 lít. Kể từ khi đo lường đại lượng không phải lúc nào cũng có thể uống và bài tiết chất lỏng, cách chính để kiểm soát nước cân là cân hàng ngày. Tăng cân hơn 2 kg trong 3 ngày
cho thấy, như một quy luật, giữ nước và tăng nguy cơ mất bù sations.
HF mãn tính dẫn đến sự phát triển của những thay đổi hình thái trong niêm mạc màng dạ dày và ruột non, vi phạm chức năng bài tiết của gan và tuyến tụy
các tuyến. Những thay đổi này gây ra tình trạng kém hấp thu và mất chất dinh dưỡng, tăng song song với sự gia tăng của lớp chức năng của HF mãn tính. Món ăn
bệnh nhân nên ăn nhiều calo và dễ tiêu hóa, điều này đạt được bằng cách chuyển tỷ lệ chất dinh dưỡng sang carbohydrate. Đồng thời, cần chứa đủ lượng đạm có nguồn gốc động vật (thịt, cá) và thực vật (các loại đậu, đậu nành),
vitamin và chất điện giải (bắp cải, cà rốt, củ cải đường, mơ khô). Nên cho bệnh nhân ăn thành nhiều phần nhỏ 5-6 lần một ngày. Với giảm cân bệnh lý và
phát triển suy mòn tim, bệnh nhân được chỉ định hỗ trợ dinh dưỡng dưới các hình thức khác nhau hỗn hợp chất dinh dưỡng.
Hoạt động thể chất. Khi HF mãn tính tiến triển,
thay đổi hình thái ở các mạch ngoại vi: độ dày tương đối tăng lên thành mạch chủ yếu do lớp cơ, lòng mạch giảm,
tăng sức cản mạch ngoại vi. Vi phạm huyết động trung ương và ngoại vi, liên quan chặt chẽ với tăng hoạt hệ thống thần kinh, dẫn đến giảm cân và thay đổi cấu trúc trong cơ xương. Sự cải tiến
lưu lượng máu và chuyển hóa cơ xương có thể đạt được thông qua rèn luyện thể chất
183

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
rovok. Chống chỉ định phục hồi thể chất của bệnh nhân CHF là: viêm cơ tim hoạt động; hẹp van hở rõ rệt; dị tật bẩm sinh tím tái
những trái tim; vi phạm nhịp tim của các cấp độ cao; cơn đau thắt ngực ở bệnh nhân có phân suất tống máu thất trái thấp.
Việc lựa chọn chế độ tập luyện dựa trên kết quả của bài kiểm tra 6 phút
đi bộ. Những bệnh nhân đã đi bộ dưới 150 m, cũng như những bệnh nhân nhẹ cân nặng
cơ thể, ở giai đoạn đầu, chỉ các bài tập rèn luyện cơ hô hấp với
hít vào sâu hơn và thở ra kéo dài. Với mục đích này, các máy đo phế dung đặc biệt được sử dụng. hoặc đơn giản là làm phồng một món đồ chơi bằng cao su vài lần trong ngày. Sau khi cải thiện tình trạng của bệnh nhân, thường được quan sát thấy sau 3-4 tuần. tập thở đều khi hết khó và thể dục ở tư thế ngồi, kiểm tra lần 2
6 phút đi bộ. Nếu quãng đường bệnh nhân đi được là 150 - 300 m thì đi
sang chế độ tải nhỏ dưới dạng đi bộ có liều lượng. Lớp học được tổ chức 5 lần một tuần trong 18 - 22 tuần. Trong thời gian này, tốc độ đi bộ tăng dần được thực hiện.
và khoảng cách được bảo hiểm bởi bệnh nhân trong mỗi phiên. Những bệnh nhân đã qua khỏi khi thực hiện bài kiểm tra 6 phút đi bộ trên 300 m, động lực hàng ngày
hoạt động thể chất - đi bộ với tốc độ tăng dần lên đến 6 km / h trong tối đa 40 phút mỗi ngày.
Cùng với đi bộ theo liều lượng trong quá trình phục hồi thể chất của bệnh nhân mãn tính Lớp chức năng CH II - III, có thể sử dụng luyện tập trên máy đo xe đạp. Nếu một
trong quá trình phục hồi thể chất của bệnh nhân, tình trạng của anh ta xấu đi dưới dạng tiến triển của các triệu chứng lâm sàng của HF, cần tạm thời chuyển sang giai đoạn hoạt động thể lực trước đó. Việc ngừng hoàn toàn các hoạt động thể chất được coi là
như một phương sách cuối cùng. Ở hầu hết các bệnh nhân, tập thể dục thường xuyên dẫn đến
để giảm mức độ chức năng của suy tim mãn tính, tăng mức tiêu thụ oxy tối đa, phục hồi cấu trúc và chức năng của cơ xương,
tác dụng của điều trị bằng thuốc. Tuy nhiên, tác dụng tích cực của việc rèn luyện thân thể sau khi gián đoạn của họ vẫn tồn tại trong một thời gian ngắn. Vì lý do này, liều lượng
hoạt động thể chất được coi là một thành phần bắt buộc và liên tục của quá trình điều trị phục hồi chức năng phức tạp cho bệnh nhân suy tim mãn tính.
Phục hồi tâm lý, tự chủ và tự điều trị. Bệnh nhân suy tim mãn tính phải
nhập viện lại phần lớn là do không tuân thủ hoặc thực hiện không chính xác các khuyến cáo của bác sĩ sau khi xuất viện và thiếu khả năng theo dõi y tế thường xuyên về tình trạng của bệnh nhân ở giai đoạn ngoại trú.
sự đối xử. Sự tuân thủ thấp của bệnh nhân đối với các đơn thuốc của bác sĩ, đến lượt nó, có liên quan đến sự phức tạp của quy trình trị liệu, cũng như sự hiểu biết của bệnh nhân và người thân của họ về ý nghĩa của các khuyến cáo y tế. Nhận thức của bệnh nhân về nguy cơ cao bị mất bù khác là một yếu tố sang chấn tâm lý mạnh dẫn đến mất niềm tin vào hiệu quả của các biện pháp điều trị, và do đó, là một lý do bổ sung cho việc họ bị
sự thất bại. Để giảm khả năng xuất hiện đợt cấp của HF mãn tính, bệnh nhân không nên
chỉ tuân theo các khuyến nghị về điều trị bằng thuốc và không dùng thuốc, nhưng
và tích cực theo dõi tình trạng của họ, đánh giá những thay đổi của nó, thực hiện các biện pháp sẵn có để ngăn chặn sự tiến triển của các hiện tượng tiêu cực, và cũng
được giám sát bởi nhân viên được đào tạo đặc biệt. Chiến lược này để điều trị bệnh nhân CHF ở cơ sở ngoại trú được gọi là phương pháp tiếp cận đa ngành.
Kỹ thuật tự điều trị và kiểm soát bản thân cung cấp cho việc dạy các phương pháp cho bệnh nhân nhận biết các triệu chứng của HF mãn tính, đánh giá ý nghĩa của chúng và các thuật toán để chấp nhận quyết định thay đổi phương pháp điều trị hoặc tìm kiếm lời khuyên
cho một nhân viên chăm sóc sức khỏe. Một bệnh nhân bị suy tim mãn tính nên
184

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
kiến thức về nguyên nhân của bệnh, các cơ chế chính của sự phát triển của bệnh và các biểu hiện lâm sàng,
cũng như các phương pháp không dùng thuốc và hiệu chỉnh thuốc. Người bệnh phải hiểu ý nghĩa của việc duy trì chế độ ăn ít muối và rèn luyện thể chất theo khuyến cáo
chế độ, biết tên, liều lượng, tác dụng phụ có thể xảy ra của các loại thuốc được kê đơn thuốc và phác thảo cơ chế hoạt động của chúng. Bệnh nhân phải có
kỹ năng kiểm soát diễn biến của bệnh (đo trọng lượng cơ thể, mạch, huyết áp), ý thức cần ghi chép hàng ngày các thông số sinh lý phản ánh chức năng của tim.
và mức độ nghiêm trọng của suy tim, biết mức độ thay đổi cần được báo cáo cho y tế
đối với người lao động và về các giới hạn có thể chấp nhận được của việc tự điều chỉnh liệu pháp.
Giáo dục bệnh nhân và thân nhân của anh ta được thực hiện trong các buổi họp nhóm bằng cách sử dụng tài liệu được điều chỉnh cho bệnh nhân, sau đó bệnh nhân có cơ hội gọi y tá hoặc bác sĩ vào một thời điểm nhất định với
câu hỏi về tình trạng của họ và các khuyến nghị điều trị. Ngoài ra, tình trạng của bệnh nhân được theo dõi tích cực bởi các chuyên gia chăm sóc sức khỏe. Với các biểu hiện lâm sàng gia tăng suy tim mãn tính và chăm sóc y tế sớm, tình trạng của bệnh nhân có thể
được ổn định tại nhà hoặc trong bệnh viện ban ngày, tránh
nhập viện. Trong những năm gần đây, để tăng hiệu quả của việc tự điều trị và kiểm soát bản thân, cũng như tư vấn và giáo dục cho bệnh nhân mắc bệnh TCM mãn tính,
sử dụng các công cụ giám sát điện tử và viễn thông máy tính các hệ thống.
Sự hình thành của bệnh nhân mong muốn chủ động chống lại bệnh tật, chuyển giao cho anh ta và
người thân những kiến thức và kỹ năng cần thiết góp phần tạo môi trường tâm lý thuận lợi trong gia đình bệnh nhân và thành công của việc điều trị nói chung. Việc sử dụng phương pháp tiếp cận đa mô thức trong điều trị bệnh nhân HF mãn tính có thể làm giảm tỷ lệ mắc bệnh
và thời gian nằm viện, cải thiện chất lượng cuộc sống của bệnh nhân, tăng cường tuân thủ các khuyến nghị điều trị của bệnh nhân và giảm chi phí chăm sóc y tế.
Điều trị y tế. Trong điều trị bệnh nhân suy tim mãn tính,
một số nhóm thuốc. Một số trong số chúng đã được chứng minh là có thể cải thiện tiên lượng,
tức là giảm nguy cơ tử vong và sự tiến triển của bệnh, một số làm giảm mức độ nghiêm trọng của các triệu chứng lâm sàng và cải thiện chất lượng cuộc sống của bệnh nhân, một số tác nhân dược lý được sử dụng để điều trị và phòng ngừa thứ phát các bệnh cơ bản và đồng thời. Cá nhân hóa dược liệu pháp được thực hiện có tính đến giai đoạn và
lớp chức năng của HF mãn tính, căn nguyên của nó và loại rối loạn chức năng tim, đặc điểm và các tính năng của điều trị các bệnh đồng thời, khả năng dung nạp của các chế phẩm thuốc
đồng chí
Theo mức độ bằng chứng về ảnh hưởng đến phòng khám, chất lượng cuộc sống và tiên lượng
Tất cả các loại thuốc được sử dụng để điều trị HF mãn tính được chia thành
3 loại: chính, bổ sung và phụ trợ.
Các loại thuốc cơ bản. Đối với danh mục thuốc thiết yếu
bao gồm các loại thuốc có tác động tích cực đến tình trạng lâm sàng, chất lượng
Cuộc sống và tiên lượng của bệnh nhân suy tim mãn tính đã được chứng minh và không còn nghi ngờ gì nữa. Tới nhóm này
bao gồm thuốc ức chế men chuyển, thuốc chẹn thụ thể angiotensin II, thuốc chẹn β, thuốc đối kháng aldosterone cạnh tranh, thuốc lợi tiểu, glycoside tim và polynenase omega-3
axit chứa các chất béo bão hòa.
Thuốc ức chế men chuyển là một nhóm thuốc có tác động tích cực đến tiên lượng của bệnh nhân HF mãn tính đã được chứng minh trong nhiều thử nghiệm lâm sàng. Phục hồi
cân bằng hệ thống thần kinh liên quan đến bệnh sinh của HF mãn tính, chất ức chế ACE cải thiện tình trạng lâm sàng và tăng thời gian sống sót của bệnh nhân. Ứng dụng
Thuốc ức chế men chuyển có thể làm giảm 23% nguy cơ tử vong ở bệnh nhân suy tim mãn tính, và
185

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
90 ngày đầu điều trị - bằng 44%. Cùng với sự cải thiện về tiên lượng dài hạn và giảm
số lần nhập viện do tiến triển của suy tim mạn, thuốc ức chế men chuyển có tác dụng lên huyết động trung ương, khả năng chịu đựng của cơ thể.
tải lượng và chất lượng cuộc sống của người bệnh. Tác dụng của thuốc ức chế men chuyển không phụ thuộc vào tuổi của bệnh nhân và mức độ nghiêm trọng của HF mãn tính. Nhóm thuốc này được chỉ định cho tất cả bệnh nhân suy tim mãn tính (đối với bất kỳ nguyên nhân và giai đoạn nào của quá trình). Điều trị sớm hơn bắt đầu cơ hội thành công và kéo dài thời gian sống cho người bệnh càng lớn. Không kê đơn thuốc ức chế men chuyển
được coi là không chính đáng và dẫn đến việc cố ý làm tăng nguy cơ tử vong của bệnh nhân mất bù.
Mức độ tối đa của bằng chứng về tác dụng trong điều trị HF mãn tính ở tất cả các giai đoạn có enalapril và captopril. Ngoài ra, hiệu quả điều trị và dự phòng
đã được chứng minh cho fosinopril, perindopril và lisinopril. Có tính đến dữ liệu của một số bệnh lý
các nghiên cứu để ngăn ngừa HF mãn tính ở bệnh nhân sau MI, có thể sử dụng captopril, ramipril, trandolapril, fosinopril và zofenopril. Để phòng ngừa
HF mãn tính ở bệnh nhân bệnh mạch vành không có đợt cấp, nên dùng perindopril và ramipril. Ngoài những loại thuốc này, hiệu quả trong điều trị suy tim mãn tính ít hơn
số bệnh nhân chứng minh quinapril và spirapril. Liều lượng của thuốc ức chế men chuyển được sử dụng để điều trị và phòng ngừa suy tim mãn tính được trình bày trong Bảng. 1.31.
Chống chỉ định tuyệt đối với việc sử dụng thuốc ức chế men chuyển là có thai, tăng kali máu nặng, hẹp động mạch thận hai bên (hoặc hẹp
động mạch của thận hoạt động duy nhất), dữ liệu bệnh học về phù mạch phát triển trong quá trình điều trị bằng các loại thuốc thuộc nhóm này. Trong số các bên
tác dụng của thuốc ức chế men chuyển cần ngừng điều trị bao gồm:
creatinin (tần suất 5-15%), ho khan (tần suất 2-3%), hạ huyết áp có triệu chứng (tần suất
2 - 3%). Để giảm nguy cơ xuất hiện, điều trị bằng thuốc ức chế men chuyển nên bắt đầu bằng việc sử dụng liều thấp. Việc tăng liều lượng thuốc đến mức tối ưu nên được thực hiện dần dần - không quá 2-3 ngày một lần. Để ngăn ngừa hạ huyết áp
Liều đầu tiên của chất ức chế men chuyển nên được dùng ít nhất 24 giờ sau khi bài niệu nhiều và trước khi ngừng thuốc giãn mạch. Để giảm khả năng tụt huyết áp quá mức, tốt hơn hết là nên bắt đầu điều trị bằng thuốc ức chế men chuyển vào buổi tối - với điều kiện này, bệnh nhân trong trường hợp huyết áp giảm quá mức sẽ ở tư thế
nằm xuống, điều này sẽ giảm thiểu những hậu quả tiêu cực có thể có của động mạch
huyết áp thấp. Ở những bệnh nhân có nồng độ kali huyết tương ban đầu cao (hơn 5,2 mmol / l) lúc đầu Nên tránh điều trị bằng thuốc ức chế men chuyển, thuốc lợi tiểu tiết kiệm kali. Tại
suy giảm đáng kể chức năng thận, nên chuyển bệnh nhân đến nơi tiếp nhận ít
thuốc nguy hiểm với con đường thải trừ kép (qua thận và đường tiêu hóa) - fosinopril hoặc spirapril. Ở giai đoạn đầu điều trị bằng thuốc ức chế men chuyển, khuyến cáo
kiểm soát mức huyết áp và hàm lượng các chất điện giải trong máu sau 1-2 tuần. sau mỗi cái tăng liều lượng của thuốc.
Bảng 1.31
Liều lượng thuốc ức chế men chuyển để điều trị suy tim mãn tính (mg% liều)
186

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
Thuốc chẹn thụ thể angiotensin II hiếm khi gây ho khan và do đó
được khuyến cáo để điều trị suy tim mãn tính không dung nạp thuốc ức chế men chuyển. 3 loại thuốc thuộc nhóm này có cơ sở bằng chứng mạnh nhất: candesartan, valsartan
và losartan. Về hiệu quả của chúng đối với HF mãn tính, những loại thuốc này không thua kém các chất ức chế ACE và có thể được sử dụng trên cơ sở bình đẳng với chúng. Kết quả của các nghiên cứu thuần tập đã cho thấy ưu điểm của thuốc chẹn thụ thể angiotensin II so với thuốc ức chế men chuyển trong điều trị phụ nữ bị HF mãn tính, đặc biệt khi nó được kết hợp với tăng huyết áp. Chuẩn độ liều lượng
Thuốc chẹn thụ thể angiotensin II được thực hiện theo các nguyên tắc tương tự như chuẩn độ liều thuốc ức chế men chuyển (Bảng 1.32).
Sử dụng thuốc chẹn thụ thể angiotensin II ngoài thuốc ức chế men chuyển
ở những bệnh nhân bị HF mãn tính không được khuyến khích vì tất cả những bệnh nhân bị HF mãn tính nên điều trị phối hợp thuốc ức chế men chuyển và thuốc chẹn β.
Cùng với thực tế là ba thuốc phong tỏa thần kinh có thể tăng cường tác dụng trên quá trình tái tạo tim mạch, sự kết hợp của thuốc ức chế men chuyển, thuốc chẹn β và thuốc chẹn thụ thể angiotensin II có thể dẫn đến giảm huyết áp quá mức.
và kích hoạt lại các hệ thống thần kinh chịu trách nhiệm cho sự tiến triển của bệnh mãn tính CH. Vì lý do này, nên thêm một chất đối kháng aldosterone thay vì một chất chẹn thụ thể angiotensin II như một chất điều biến thần kinh thứ ba vào sự kết hợp của một chất ức chế ACE và một chất chẹn β.
Thuốc chẹn β có tác dụng co bóp tiêu cực. Liên quan
thuốc thuộc lớp này cho đến giữa những năm 90. Thế kỷ 20 được coi là chống chỉ định tuyệt đối cho bệnh nhân HF mãn tính. Tuy nhiên, việc tích lũy dữ liệu về hậu quả tiêu cực
Tăng cường hệ giao cảm-thượng thận, đặc trưng của HF mãn tính, đã tạo ra cơ sở lý thuyết cho việc sử dụng β-adrenoblockers để điều chỉnh các rối loạn chức năng của tim như một máy bơm và cải thiện tiên lượng.
Bảng 1.32
Liều lượng của thuốc chẹn angiotensin II để điều trị suy tim mãn tính thiếu hụt (mg% tần suất sử dụng)
187

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
Một hậu quả tiêu cực quan trọng của tăng catecholamine máu là sự tích tụ của adenosine monophosphate vòng trong các tế bào cơ tim. Điều này dẫn đến quá tải các tế bào với các ion. canxi, sự phát triển co các myofibrils, sự mất ổn định điện của cơ tim, rối loạn cấu trúc trong bệnh sacolemma và trở thành nguyên nhân trực tiếp dẫn đến cái chết của một bộ phận
tế bào cơ tim. Dưới ảnh hưởng của catecholamine, sự tổng hợp các cytokine tiền viêm tăng lên, do đó, góp phần hình thành stress oxy hóa và kích hoạt quá trình apoptosis. Hypercatecholaminemia góp phần làm phì đại cơ tim, làm tăng nhịp tim và hậu quả, do đó nhu cầu của cơ tim
ôxy. Sự gia tăng hoạt động của hệ giao cảm-thượng thận gây ra kích thích hệ thống renin-angiotensin-aldosterone. Tăng sản xuất angiotensin II và al
dosterone dẫn đến tăng co mạch và giữ nước trong cơ thể, và sau đó
do đó, tăng hậu và tải trước, tiến trình của quá trình tu sửa
tim, suy giảm tưới máu mạch vành. Cùng với các rối loạn hình thái không thể hồi phục của cơ tim do hoại tử và chết đi của các tế bào cơ tim, các vùng cơ tim ngủ đông được hình thành trong điều kiện tăng cường hệ giao cảm - thượng thận.
Bằng cách làm suy yếu tác dụng tăng tiết của hệ giao cảm-thượng thận, thuốc chẹn β, khi được sử dụng cho bệnh nhân suy tim mãn tính, ngăn ngừa sự phát triển của hoại tử, apoptosis, sự ngủ đông của các tế bào cơ tim, thiếu máu cục bộ và phì đại cơ tim, cũng như xuất hiện các rối loạn nhịp thất, làm giảm nguy cơ đột tử ở bệnh nhân. Ngoài ra, việc sử dụng thuốc chẹn β trong thời gian dài dẫn đến tăng độ nhạy cảm
và các thụ thể β-adrenergic trong cơ tim.
Trong quá trình phát triển hiệu quả lâm sàng của thuốc chẹn β trong HF mãn tính, phân biệt hai pha. Ban đầu, do sự suy yếu của kích thích thần kinh,
giảm sức co bóp của cơ tim và nhịp tim, có thể dẫn đến giảm nhịp tim
sự phóng ra. Nhưng đồng thời, nhu cầu oxy của cơ tim cũng giảm. Một số tế bào cơ tim thoát ra khỏi trạng thái co bóp do thiếu oxy, do đó sự thư giãn tâm trương của cơ tim được cải thiện. Trong tương lai, những tác động tích cực của việc bảo vệ tim khỏi bị kích thích thần kinh quá mức sẽ tăng lên: quá trình chết rụng sẽ bị ức chế,
số lượng tế bào cơ tim ngủ đông sẽ giảm, sức co bóp của cơ tim sẽ tăng lên.
và cuối cùng cung lượng tim sẽ tăng lên. Đạt được tác dụng lâu dài của thuốc chẹn β- adrenergic là mục tiêu của việc sử dụng chúng trong HF mãn tính. Tuy nhiên, lúc đầu
Điều trị ở bệnh nhân nhịp tim nhanh, có thể thu được một tác dụng tích cực rõ rệt, do kéo dài tâm trương, do đó sự đổ đầy tâm trương của tâm thất trái tăng lên và cải thiện tưới máu cơ tim.
Kết quả của một loạt các nghiên cứu tiền cứu lớn đã xác nhận một cách thuyết phục khả
năng của thuốc chẹn β trong việc cải thiện tiên lượng của bệnh nhân HF mãn tính. Đến đầu TK XXI. hơn 30 nghiên cứu đã được hoàn thành để phân tích kết quả dài hạn
điều trị cho hơn 20.000 lượt bệnh nhân. Ở những bệnh nhân bị suy tim mãn tính được điều trị bằng thuốc chẹn β, nguy cơ tử vong thấp hơn 29% so với những bệnh nhân được điều trị cơ bản, bao gồm cả thuốc ức chế men chuyển.
188
Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
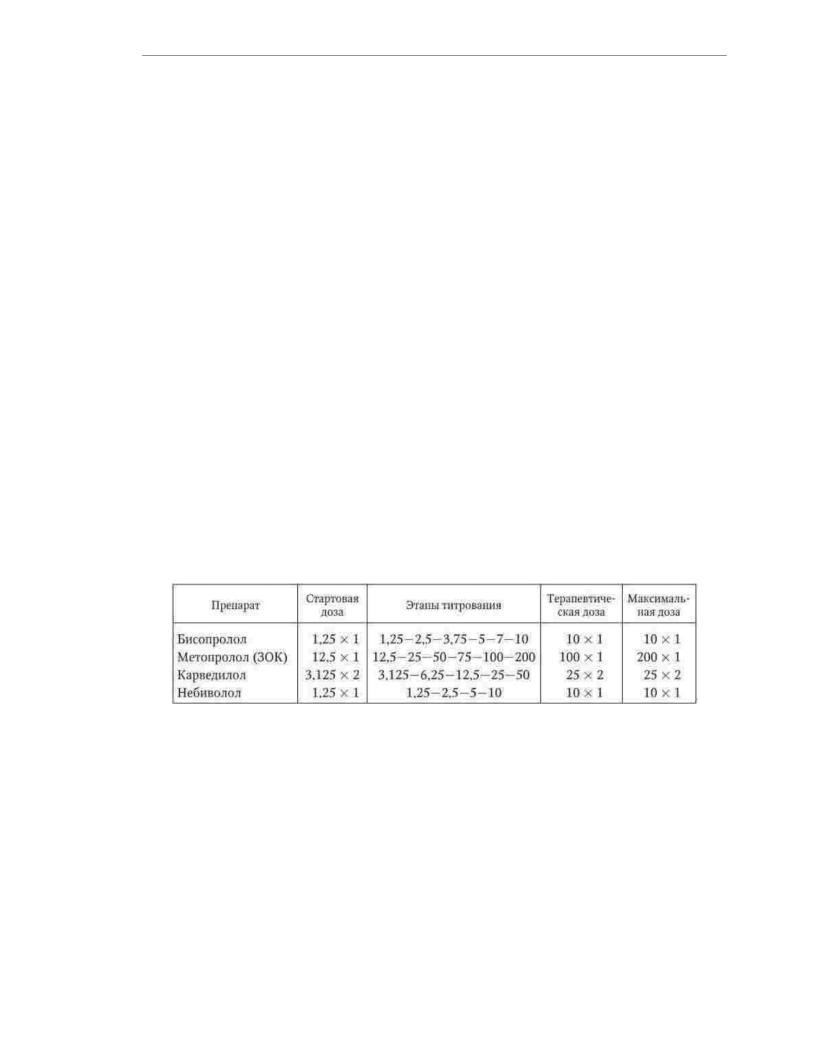
Đến nay, hiệu quả, an toàn và tác động tích cực đến tiên lượng
trong HF mãn tính, nó đã được chứng minh về ba hợp chất: biso prolol và metoprolol chẹn β chọn lọc (giải phóng bền vững) và chẹn β-adrenoblocker không chọn lọc, có các đặc tính của β-1- adrenoblocker và chất chống oxy hóa. Các thuốc chẹn β khác không có khả năng cải thiện tiên lượng của bệnh nhân suy tim mãn tính.
Chống chỉ định sử dụng atenolol và metoprolol tartrate để điều trị bệnh nhân mắc bệnh HF mãn tính. Trong điều trị bệnh nhân trên 70 tuổi, ngoài ba loại thuốc được liệt kê
nebivolol có thể được sử dụng. Mặc dù không làm giảm tỷ lệ tử vong nói chung, nhưng loại thuốc này làm giảm tỷ lệ mắc bệnh, tái phát và nguy cơ đột tử ở bệnh nhân cao tuổi với
suy tim mãn tính.
Theo các khuyến nghị hiện tại, thuốc chẹn β nên được kê đơn cho tất cả bệnh nhân bị suy tim mãn tính và phân suất tống máu thất trái dưới 40% không bị
chống chỉ định sử dụng nhóm thuốc này. Chống chỉ định tuyệt đối với việc sử dụng thuốc chẹn β là: hen phế quản và bệnh lý nặng
phế quản, nhịp tim chậm có triệu chứng (dưới 50 bpm), hạ huyết áp có triệu chứng (dưới 85 mm rt. Art.), Blốc AV độ II trở lên, viêm nội mạc tắc nghẽn nặng. Thuốc chẹn β chỉ được khuyến cáo cùng với thuốc ức chế men chuyển (và nếu cần, thuốc lợi tiểu) sau khi tình trạng bệnh nhân ổn định. Điều trị bằng thuốc chẹn β-adrenergic nên bắt đầu bằng
một / 8 liều điều trị. Chuẩn độ liều lượng nên
được dùng từ từ: không nên tăng liều nhiều hơn hai tuần một lần
và hơn gấp đôi. Liều tối ưu của thuốc được chọn riêng lẻ, có tính đến nhịp tim,
mức huyết áp và động lực của các biểu hiện lâm sàng của suy tim mãn tính. Liều khuyến cáo và
các bước chuẩn độ của thuốc chẹn β cho bệnh nhân suy tim mãn tính được trình bày trong Bảng. 1,33.
Bảng 1.33
Liều lượng thuốc chẹn β trong điều trị bệnh nhân suy tim mãn tính (mg% tần suất dùng)
Nếu trong quá trình điều trị với thuốc chẹn β có sự gia tăng các triệu chứng lâm sàng của HF, thì nên tăng liều thuốc ức chế men chuyển và thuốc lợi tiểu và chỉ khi
biện pháp này không hiệu quả, tạm thời giảm liều thuốc chẹn ββ. Với sự phát triển của hạ huyết áp và nhịp tim chậm, trước tiên nên giảm liều thuốc giãn mạch và các hợp chất làm giảm nhịp tim. Liều thuốc chẹn β tạm thời được giảm xuống (cho đến khi chấm dứt
tiếp nhận) chỉ trong trường hợp không hiệu quả các biện pháp khác để ổn định huyết động. Nếu tình trạng của bệnh nhân được cải thiện, nên cố gắng tăng liều thuốc chẹn β hoặc tiếp tục điều trị. Nếu một bệnh nhân phát triển mất bù mãn tính
HF cần hỗ trợ co bóp, sau đó levosimendan nên được coi là lựa chọn điều trị, thuộc nhóm thuốc nhạy cảm với canxi - thuốc có tác dụng không phụ thuộc vào mức độ phong tỏa các thụ thể β-adrenergic.
Trong trường hợp không dung nạp hoặc không đủ hiệu quả của thuốc chẹn β ở bệnh nhân với phân suất tống máu của tâm thất trái 7 35% và nhịp xoang được bảo toàn ở nhịp tim
189

Machine Translated by Google
. Nhóm tác giả. “Nội bệnh. Tập 1 "
> 70 trong 1 phút, nên sử dụng ivabradine, một chất ức chế kênh If, có tính chất giảm nhịp tim cô lập.
Thuốc đối kháng Aldosterone. Một trong những hậu quả của việc kích hoạt mãn tính hệ thống renin-angiotensin-aldosterone là tăng sản xuất aldosterone, một neurohormone hoạt động trên các thụ thể cụ thể nằm ở các ống lượn xa.
thận, nội mô mạch máu và cơ tim. Kích hoạt các thụ thể aldosterone dẫn đến sự chậm trễ natri và nước, tăng tiết các ion kali và hydro vào lòng ống, thúc đẩy
xơ hóa quanh mạch và sự tiến triển của xơ vữa tim. Kết quả của những quá trình này
rối loạn chức năng tâm thu và tâm trương của cơ tim tăng lên, nguy cơ phát triển suy vành cấp và loạn nhịp thất tăng lên. Các chất đối kháng aldosterone cạnh tranh (spironolactone, eplerenone), liên kết với các thụ thể
aldosterone ở ống thận xa, ức chế tái hấp thu natri và bài tiết kali ra khỏi cơ thể. Tuy nhiên, hiệu quả điều trị của thuốc đối kháng aldosterone cạnh tranh
trong suy tim mãn tính chủ yếu là do điều hòa thần kinh hơn là do lợi tiểu
tác dụng của các loại thuốc thuộc nhóm này, vì sự phong tỏa của các thụ thể aldosterone nằm trong mạch và cơ tim, ức chế quá trình tái tạo tim mạch
Tư phu .
Để đạt được tác dụng lợi tiểu trong suy tim mãn tính mất bù, spironolactone được dùng với liều 100–300 mg / ngày. Sau khi loại bỏ hội chứng phù nề (thông qua
1 - 3 tuần.) Liều thuốc giảm xuống còn 25 - 50 mg / ngày. Thuốc được kê đơn một lần
vào buổi sáng, hoặc hai lần vào buổi sáng. Khi kết hợp với thuốc ức chế men chuyển (đặc biệt khi bắt đầu điều trị), cần kiểm soát mức độ kali và creatinin trong máu.
Thuốc lợi tiểu là một thành phần thiết yếu của điều trị HF mãn tính, kèm theo
sự phát triển của hội chứng phù nề. Cơ chế trung tâm của việc giữ nước trong cơ thể trong suy tim mãn tính là sự giảm mức lọc cầu thận, là do
suy giảm cung cấp máu cho thận do giảm cung lượng tim. Tuy nhiên,
lọc cầu thận không liên quan trực tiếp đến lưu lượng máu qua thận, vì vậy
làm thế nào sự giảm của nó được bù đắp một phần bởi sự gia tăng áp lực nội cầu do co thắt động mạch do tăng sản xuất angiotensin II. Tuy nhiên, khi
điều này làm tăng tái hấp thu bắt buộc ở ống lượn gần, do tác dụng của aldosterone, sự tái hấp thu natri và nước ở ống lượn xa tăng lên, và vasopressin tăng cường tái hấp thu nước ở ống góp. Như vậy, có một sự dư thừa
giữ nước trong lòng mạch và tăng thể tích máu tuần hoàn. Tổn thương màng cầu thận trong HF mãn tính do huyết động và
rối loạn thần kinh, dẫn đến sự phát triển của protein niệu và giảm protein máu. Tiếp theo
ảnh hưởng của việc tăng áp suất thủy tĩnh, giảm áp suất thấm và áp suất thẩm thấu ion trong lòng mạch, điều kiện được tạo ra để đổ mồ hôi của chất lỏng vào kẽ
khoảng trống. Sự di chuyển của chất lỏng từ các mạch vào các mô dẫn đến sự hình thành phù nề. Thuốc lợi tiểu có thể loại bỏ hội chứng phù nề và giảm tần suất nhập viện của bệnh nhân
suy tim mãn tính. Tuy nhiên, chúng (ngoại trừ torasemide) không
làm chậm sự tiến triển của bệnh và không cải thiện tiên lượng, và ảnh hưởng của chúng đến chất lượng
Cuộc sống của người bệnh rất mơ hồ và phụ thuộc phần lớn vào phác đồ điều trị. Thuốc lợi tiểu thiazide hoạt động trên đoạn vỏ não của vòng tăng dần
Henle và phần ban đầu của các ống lượn xa. Bằng cách can thiệp vào quá trình tái hấp thu natri, thuốc nhóm này làm tăng bài niệu lên 30 - 50%. Một điều kiện cơ bản quan trọng để phát triển tác dụng lợi tiểu của thuốc lợi tiểu thiazide là chức năng thận được bảo tồn. Khi độ lọc giảm, tác dụng của thuốc lợi tiểu thiazide dần dần yếu đi. Ở mức lọc cầu thận dưới 30 ml / phút, việc sử dụng thuốc lợi tiểu thiazide là vô nghĩa.
Thuốc lợi tiểu quai (furosemide, uregit, bumetanide) ngăn chặn sự tái hấp thu natri cho pro-
190
