
УЧЕБНИК ВНУТРЕННИЕ БОЛЕЗНИ
.pdf(ахиллодиния, подошвенный фасциит) с характерными болями в пятках при ходьбе.
Иногда (особенно при ювенильном спондилоартрите) превалирует двустороннее поражение плечевых и тазобедренных, реже грудино - ключичных суставов.
Иногда заболевание начинается с острого переднего увеита, а типичное поражение суставов присоединяется только через несколько месяцев или лет.
Поражение позвоночника.
Наиболее постоянными клиническими признаками являются боли в нижней части спины (поясничная область, область крестца, таза) воспалительного характера, скованность (уменьшается при движении) и нарушения функции позвоночника (во всех направлениях); иногда могут преобладать боли в области крестца и ягодиц (сакроилеит), иррадиирующие в поясницу и проксимальные отделы бѐдер.
Типичен восходящий характер поражения позвоночника. Скорость распространения болей и ограничений движений на грудной и шейный отделы различна. В большинстве случаев это происходит медленно, в течение нескольких лет.
Со временем формируются стойкие ограничения движений во всех отделах позвоночника и, что особенно неблагоприятно, кифотические (сгибательные) деформации грудного («поза просителя»), шейного отдела, пояснично-крестцового. Для определения подвижности позвоночника существуют ряд тестов. Исследование симптомов Томайера и Шобера позволяют оценить подвижность поясничного отдела, а изменение дыхательной экскурсии грудной клетки – подвижность ребернопозвоночных суставов в грудном отделе позвоночника. Симпотом Томайера: больной наклоняется вперед и пытается достать пол вытянутыми пальцами рук, сомкнув ноги вместе и не сгиб ая их в коленных суставах. В норме расстояние между кончиком среднего пальца и полом составляет 0-10 см, а при болезни Бехтерева существенно больше (рис. 6- 5). Симптом Шобера: при наклоне больного вперед измеряют, насколько увеличилось расстояние между заранее отмеченными двумя точками – первая из них соответствует месту пересечения оси позвоночника с линией. соединяющей боковые углы ромба Михаэлиса, вторая располагается на 10 см выше первой. При полном сгибании в норме это расстояние увеличивается не менее чем на 4-5 см, чего не наблюдается при болезни Бехтерева. Дыхательную экскурсию грудной клетки измеряют на уровне четвертого межреберья на высоте вдоха и выдоха. Разность между полученными цифрами в норме не должна быть меньше 5 -6 см.
91
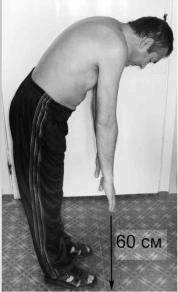
Рис. 6-5. Проба Томайера (в норме проба Томайера составляет от 0
до 10 см.).
Неврологические симптомы нехарактерны; иногда, как правило, на поздних стадиях заболевания могут развиваться признаки шейной миелопатии вследствие атланто-аксиального подвывиха или проявления, характерные для синдрома конского хвоста.
Поражение периферических суставов.
Наиболее постоянно, но клинически малозаметно поражаются суставы осевого скелета: крестцово-подвздошноесочленение (практически у всех больных), суставы грудины, лонное сочленение, а также грудинорѐберные, грудино-ключичные и рѐберно-позвоночные суставы.
Реже, преимущественно у детей и подростков, отмечается артрит суставов конечностей.
Особенности поражения суставов при АС такие же, как при всех спондилоартритах:
-преимущественное вовлечение крупных и средних суставов нижних конечностей (тазобедренные, коленные и голеностопные);
-моно- и олигоартрит; -возможен артрит отдельных суставов пальцев стоп;
-среди других суставов относитель но часто поражаются височнонижнечелюстные суставы.
Артрит чаще кратковременен, но может быть стойким, плохо поддаваться терапии и составлять главную проблему заболевания.
Поражение энтезисов.
Характерно воспаление энтезисов (энтезит) различной локализации, что проявляется болями в покое и при движениях, а иногда (в случае наиболее типичного поражения ахиллова сухожилия) и припухлостью.
Чаще других поражаются энтезисы в области позвоночника, пяток (места прикреплений пяточного сухожилия и подошвенного апоневроза) и больших вертелов бедренных костей.
92
Системные проявления.
Конституциональные проявления (субфебрильная температуре тела, лимфаденопатия, снижение массы тела, общая слабость) развиваются редко, обычно удетей;
Наиболее частое системное проявление — острый передний увеит (иридоциклит), как правило, односторонний, рецидивирую щий. Проявляется болями, фотофобией, нарушениями зрения, иногда предшествует поражению суставов.
Аортит (поражение восходящей части аорты, преимущественно еѐ корня), патология створок аортального клапана (с развитием его не - достаточности), мембранозной части межжелудочковой перегородки (с нарушениями атриовентрикулярной и внутрижелудочковой проводи мости) и основания передней митральной створки (с развитием небольшой недостаточности митрального клапана). Значительно чаще выявляют клинически бессимптомные эхокардиографические изменения утолщение в виде гребня в основании передней митральной створки, расширение и утолщение корня аорты и утолщение створок аортального клапана.
Фиброз верхушек легких и поражение почек (JgА-нефропатия). Амилоидоз с преимущественным поражением почек и кишечника,
как правило, через много лет после начала болезни.
Клиническое значение лабораторных исследований.
Нередко обнаруживают увеличение СОЭ, концентрации СРВ в крови, анемию и тромбоцитоз (не имеют ведущего значения для оценки степени активности болезни, но принимаются во внимание при выборе терапии).
РФ и АНФ не обнаруживают
НLА-В27 обнаруживается у 90-95% больных. Вследствие относительно высокой частоты экспрессии этого гена у здоровых лиц (в России около 10%) самостоятельного диагностического значения определение этого маркѐра не имеет. Его выявление может иметь определѐнное значение для ранней диагностики АС у молодых мужчин, которыеимеют определѐнные клинические предпосылки подозревать это заболевание (например, характерные боли в позвоночнике, семейный анамнез), но явные рентгенологические признаки сакроилеита отсутствуют. Поскольку носительство НLА-В27 коррелирует с более тяжѐлым течением заболевания, его выявление может быть полезным для прогнозирования течения заболевания.
Инструментальное исследование.
Рентгенография суставов.
Поскольку первые изменения всегда формируются в области крестцово-подвздошных сочленений, в случае подозрения на АС в обяза - тельном порядке выполняют рентгенограмму таза в передне-задней проекции, захватывающую все кости таза и тазобедренные суставы. Ранний признак сакроилеита — сочетание участков расширения суставной щели за счѐт эрозий на фоне распространѐнного субхондрального
93
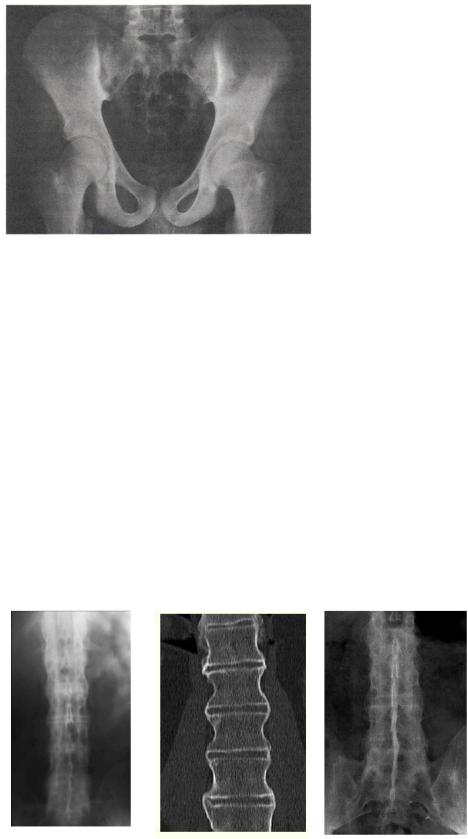
остеосклероза, сначала со стороны подвздошной кости, а затем и со стороны крестца. Очаговое, а затем полное анкилозирование крестцово - подвздошных сочленений, а также сужение щелей этих су ставов — поздние признаки сакроилеита (рис. 6-6).
Рис. 6-6. Двусторонний сакроилеитIIIст. (по Келлгрену).
В первые годы сакроилеит может быть односторонним и несимме - тричным, но в дальнейшем обычно отмечают двусторонние и симме - тричные изменения.Изменения в позвоночнике обычно выявляются через несколько месяцев или лет от начала болезни.
На относительно ранних стадиях у части больных могут быть обнаружены признаки переднего спондилита в поясничном отделе: деструкция в области передних углов тел позвонков, приводящая к сглаживанию или исчезновению вогнутого в норме бокового контура, неровность этого контура, участки остеосклероза.
К числу поздних изменений относят синдесмофиты: линейные зоны оссификации наружных частей фиброзных дисков, в основном не выходящие за контур тел позвонков (первые синдесмофиты обычно появляются на границе поясничного и грудного отделов), окостенение межостистых и жѐлтых связок, атакже анкилоз дугоотростчатых суставов с оссификацией их капсул. Распространѐнная оссификация указанных структур создаѐт картину «бамбуковой палки» (рис.6-7).
Рис. 6-7. «Бамбуковый» позвоночник.
94
Могут также возникать очаговые или распространѐнные изменения.
в области |
контакта |
межпозвонкового |
хряща и тела |
позвонка |
(спондилодисцит). |
|
|
|
|
МРТ |
в режиме |
Т1 и Т2 FatSat |
(с подавлением |
жира) в |
полукоронарной проекции используется для диагностики сакроилеита на ранних стадиях, а также вдетском и подростковом возрасте. Выявление зон отека костного мозга в области подвздошных костейкрестца, прилегающих к крестцово-подвздошным сочленениям считают достоверным признаком раннего сакроилеита.
Рентгеновская компьютерная томография (КТ)показана больным как сраннимАС, так и при относительно большой давности клинических проявлений при сомнении в наличии сакроилеита на рентгенограммах.
Ультрасонография — чувствительный метод выявления энтезопатии
Костная денситометрия применяется для ранней диагностики остеопороза.
Модифицированные Нью-Йоркские критерии.
Клинические признаки.
Боли в нижней части спины, длящиеся не менее 3 мес, уменьшающиеся после физических упражнений и не стихающие в покое.
Ограничения движений в поясничном отделе позвоночника в сагиттальной и фронтальной плоскостях.
Уменьшение дыхательной экскурсии грудной клетки в сравнении с нормальными значениями (для пола и возраста).
Рентгенологические признаки.
Двусторонний сакроилеит (II-IV стадии).
Односторонний сакроилеит (III-IVстадии).
Примечание. К Iстадии сакроилеита относят подозрения на наличие изменений, ко II стадии — наличие эрозий и склероза, к III стадии наличиеэрозий, склероза и частичного анкилоза, к IV стадии — анкилоз.
Диагноз считают достоверным при наличии одного рентгеновского признака в сочетании с любым клиническим признаком.
Классификационные Европейские критерии спондилоартритов.
Большие критерии.
Боль в позвоночнике воспалительного характера.
Синовит (наличие в прошлом или в настоящее время несимметричного артрита или артрита преимущественно суставов нижних конечностей).
Малые критерии.
Семейные случаи заболевания (наличие у родственников первой или второй степени родства одного из следующих заболеваний: АС, псори аз, РеА, острый увеит, неспецифический язвенный колит или болезнь Крона).
Псориаз (наличие в прошлом или в настоящее время псориаза диагностированного врачом).
95
Воспалительные заболевания кишечника (наличие в прошлом или в настоящее время болезни Крона или неспецифического язвенного колита, диагностированных врачом и подтверждѐнных при рентгенологическом или эндоскопическом исследовании).
Перемежающаяся боль в ягодичных областях (наличие в прошлом или в настоящее время альтернирующих болей в ягодичных областях).
Энтезопатии (наличие в прошлом или в настоящее время боли или болезненности в области прикрепления ахиллового сухожилия или подошвенного апоневроза).
Острая диарея (эпизод диареи в течение 1 мес до развития артрита). Уретрит (негонококковый уретрит или цервицит в течение 1мес . до
развития артрита).
Сакроилеит (двусторонний – приналичии II—IV стадии, односторонний— при наличии III—IV стадии).
Заболевание может быть классифицировано как спондилоартрит при наличии любого большого и хотя бы одного малого критерия.
Алгоритм ранней диагностики анкилозирующего спондилита.
Алгоритм ранней диагностики применяют при целенаправленном обследовании пациентов молодого возраста, у которых возникают боли в нижней части спины воспалительного характера.
Воспалительный характер болей устанавливают в том случае, если присутствуют любые четыре из следующих шести признаков:
хронические боли в нижней части спины (более 3 мес);
возраст начала менее 50 лет;
утренняя скованность более 30 мин;
уменьшение болей после упражнений, но не в покое;
пробуждение во вторую половину ночи вследствие болей в спине;
альтернирующая (перемежающаяся) боль в ягодицах.
При наличии любых двух из шести признаков (классификационные критерии) чувствительность составляет 70,3%, специфичность 81,2%, положительное предсказательное значение — 3,7.
При наличии любых трѐх из шести показателей (диагностические критерии) чувствительность составляет 33,6%, специфичность — 97,3%, положительное предсказательное значение повышается до 12,4.
Расспрос и обследование в отношении признаков, характерных для спондилоартритов (в том числе в анамнезе):
боли в пятках (энтезит);
дактилит (воспаление сухожилий пальца стопы или кисти с диффузным отѐком и гиперемией, «палец в виде сосиски»);
увеит;
случаи спондилоартритов в семье;
перемежающиеся боли в ягодицах;
псориаз;
асимметричный артрит преимущественно нижних конечностей.
96
При обнаружении у пациента с воспалительными болями в спине по крайней мере, трѐх из этих признаков, вероятность АС составляет 80 — 95%. Если же находят только один или два признака, вероятность АС меньше (35—70%), в связи с чем целесообразно определениеНLА-В27.
При обнаружении НLА-В27 диагноз АС можно считать обоснован - ным (вероятность около 90%), а при отсутствии НLА-В27 — маловероятным.
При отсутствии клинических признаков спондилоартритов у пациентов с воспалительными болями в спине также показано исследование НLА-В27. Отрицательный результат позволяет отвергнуть предположение об АС.
Выявление НLА-В27 (вероятность АС в этом случае составляв 59%) указывает на целесообразность проведения МРТ крестцовое подвздошных сочленений. Обнаружение признаков сакроилеита увеличивает вероятность АС до 80-95%, а их отсутствие резко снижает (до уровня менее 15%) такую вероятность.
Дифференциальная диагностика.
АС необходимо отличать от мышечно-скелетных болей в нижней части спины невоспалительного генеза. Дифференциальнодиагностическое значение имеют ритм болевых ощущений, утренняя скованность, особенности ограничения движений в позвоночнике. При невоспалительном поражении позвоночника боли обычно усиливаются от движений, утренняя скованность отсутствует либо кратковременна, движения ограничиваются чаше только одной плоскостью. Существенное значение имеют также рентгенологическая картина крестцовоподвздошных суставов, величина СОЭ и содержание СРВ, данные неврологического обследования (при АС изменений обычно не находят), а
вчасти случаев также результаты КТ позвоночника.
Уподростков АС может имитировать болезнь Шейерманна-Мау
(юношеский кифоз) или другие врождѐнные аномалии позвоночни ка, отличающиеся характерными рентгенологическими изменениями. Нужно принимать во внимание, что при ЮАС поражение позвоночного столба до 15- 16-летнего возраста возникает значительно реже.
Иногда АС приходится отграничивать от инфекционного спондилита и спондилодисцита. Основное значение в этих случаях имеют томогра - фические исследования позвоночника (выявление «натечников» в околопозвоночных мягких тканях), поиск туберкулеза и других бактериаль - ных инфекций.
АС может напоминать отдельные клинические и рентгенологические проявления болезни Педжета (деформирующий остеит), болезни Форестье (идиопатический диффузный гиперостоз скелета), гипопаратиреоза, аксиальной остеомаляции, флюороза, врожденного или приобретенного кифосколиоза, пирофосфатной артропатии, охроноза, конденсирующего илеита. Во всех этих случаях не отмечают указанных выше крит ериев
97
диагностики АС, а рентгенологические изменения, как правило, лишь напоминают, но не идентичны изменениям, возникающим при АС.
Лечение АС.
Нефармакологические методы лечения анкилозирующего спондилита.
• Среди нефармакологических методов лечения АС ос новное место занимают образование пациентов (школы больных) и регулярные физические упражнения (лечебная физкультура - ЛФК). (Уровень доказательности А).
•ЛФК больной должен заниматься постоянно, однако если она проводится в группах, под присмотром инструктора, ее эффективность несколько выше, чем в домашних условиях. (Уровень доказательности В).
•Роль других нефармакологических методов лечения АС (физиотерапия, массаж, акупунктура и др.) не доказана, поэтому они не рекомендуются для использования.
Медикаментозная терапия.
Основными целями лекарственной терапии являются: уменьшение (купирование) воспаления, улучшение самочувствия, увеличение функциональных возможностей и замедление (предотвращение) структурных повреждений.
К лекарственным средствам, которые активно используются и рекомендуются при АС относятся:
•НПВП;
•анальгетики;
•глюкокортикоиды;
•базисные противовоспалительные препараты;
•ингибиторы фактора некроза опухоли-α.
НПВП назначают с целью уменьшения воспаления и вследствие этого уменьшение боли и скованности в позвоночнике. В начале лечения – в максимальной дозе, распределяя в течение суток с учетом индивидуальных особенностей ритма болей и скованности больного. В случае эффективности и хорошей переносимости НПВП применяются длительно, с последующим уменьшением дозы в случае стойкого уменьшения болевого синдрома со стороны позвоночника. (Уровень доказательности А).
Неселективные НПВП.
Ибупрофен 1200-2400 мг/сут в 4 приема. Кетопрофен 100-400 мг/сут в 3-4 приема. Флурбипрофен 100-300 мг/сут в 3-4 приема. Диклофенак75 мг в/м – 1 раз в сутки
Лорноксикам (8 мг) по 1 т. 1-2 раза в день; в/в или в/м в дозе 8-16 мг. Декскетопрофен(25 мг) по 1 т. 2 раза в день или 25 мг в/м 1 раз в день или дексалгин 25 мг+100 мл физ. р-ра в/в капельно 1 раз в день
– 3 дня.
98
Селективные НПВП.
Мелоксикам 7,5 - 15 мг/сут в 1 прием. НАЙЗ(нимесулид) (100 мг) по 1 т – 2 раза в день.
Специфические ингибиторы ЦОГ 2.
Целекоксиб 100-200 мг/сут в 1-2 приема;эторикоксиб 60-120 мг/сут. Для профилактики НПВП-гастропатии необходимо назначить
ингибиторы протонной помпы – пантопразол 40 мг - 1 раз в сутки. Анальгетики (парацетамол, трамадол) могут быть использованы в
качестве дополнительного краткосрочного лечения, особенно в тех случаях, когда терапия боли при помощи НПВП неэффективна, противопоказана, и/или плохо переносится. При АС анальгетики менее эффективны для купирования боли, чем НПВП (уровень доказательности D). Анальгетики могут быть эффективными в поздней стадии АС, т.к. боль у этих больных может быть вызвана не только воспалением (уровень доказательности D).
ГКС.
Системное применение ГКС как при аксиальной форме АС, так и при наличии артрита(ов) периферических суставов не рекомендуется
(преднизолон 7,5-10 мг/сут.). (Уровень доказательности D).
Локальное введение ГКС можно использовать при периферическом артрите, сакроилиите и энтезитах (дипроспан, кеналог, гидрокортизон).
Местное лечение ГКС высоко эффективно при остром переднем увеите. При развитии острого переднего увеита показано безотлагательное местное лечение ГКС и средствами расширяющими зрачок у окулиста.
«Пульс-терапия». У больных с высокой активностью, недостаточным эффектом НПВП можно использовать внутривенное введение высоких доз ГКС (1000-1500 МГ) в течение 1-3 дней.
Базисные противовоспалительные препараты.
Для лечения аксиального варианта АС не рекомендуется назначение базисных противовоспалительных препаратов, таких как сульфасалазин, метотрексат или лефлюномид.
У пациентов с периферическим артритом может назначаться сульфасалазин (в дозе до 3 гр. в сутки).
Сульфасалазин. Показания: при недостаточной эффективности симптоматической терапии и стойком сохранении высокой активности заболевания (особенно при наличии упорного воспаления периферических суставов и энтезисов). (Уровень доказательности В).
Суточная доза 2-3 г на протяжении не менее 3-4 месяцев (при наличии эффекта длительно).
Метотрексат используется при периферическом артрите. Данные по эффективности метотрексата при АС ограничены и не существует рекомендаций, основанных на доказательной базе. (Уровень доказательности С).
99
Ингибиторы ФНО-α.
-Терапия ингибиторами ФНО-α должна быть назначена/начата больному при персистирующей высокой активности АС, которая сохраняется, несмотря на стандартную терапию НПВП.
-При аксиальном варианте АС не обязательно назначение базисной терапии перед назначением терапии ингибиторами ФНО-α и одновременно
сней.
-Нет доказательств в превосходстве по эффективности одного препарата, блокирующего ФНО-α, над другими на основные проявление болезни (спондилит, артрит, энтезит).
-При назначении терапии ингибиторами ФНО-α следует учитывать наличие внеаксиальных и внескелетных проявлений, вероятность развития нежелательных явлений и предпочтительный способ введения препарата.
-При потере эффективности одного из ингибиторов ФНО-α (вторичная неэффективность) целесообразно назначение другого ингибитора ФНО-α.
-При АС нет доказательств эффективности других генно - инженерных препаратов, кроме ингибиторов ФНО -α.
Инфликсимаб (ремикейд) применяется в дозе 5 мг/кг, реже 3 мг/кг по стандартной схеме. (Уровень доказательности А).
Хумира (адалимумаб) - 40 мг 2 раза в месяц в/кожно – это рекомбинантное моноклональное антитело, пептидная последовательность которого идентична человеческому. (Уровень доказательности А). Хумира обладает специфичностью и высокой степенью родства к растворимому фактору некроза опухоли (ФНО -α), но не связывается с лимфотоксином (ФНО-β). Адалимумаб нейтрализует биологические эффекты ФНО, блокируя его взаимодействие с р55 и р75 рецепторами ФНО на поверхности клетки.
Голимумаб 50 мг раз в месяц. (Уровень доказательности А). Этанерцепт 50 мг раз в неделю. (Уровень доказательности А).
Другие лекарственные средства. Миорелаксанты.
-Миорелаксанты эффективно уменьшают неспецифическую боль в спине (уровень доказательности А), но доказательства по влиянию на спазм мышц противоречивы (уровень доказательности С).
-Миорелаксанты могут использоваться в сочетании с НПВП в качестве коанальгетиков у пациентов с выраженной скованностью и мышечным спазмом (уровень доказательности D).
-Нет доказательств прямого миорелаксирующего эффекта этих лекарственных средств на мышечный тонус при АС (уровень доказательности D).
-Их использование может быть оправдано только их ко - анальгетическим эффектом при недостаточной клинической
эффективности НПВП или для снижения дозы последних вследствие
100
