
Pase4ko-pii
.pdf
вильністю харчування – вести щоденник харчування. Це допоможе побачити, що хворий їсть і як це впливає на самопочуття і рівень глікемії.
Фізична активність. Після вживання їжі рівень цукру підвищується. Фізична активність або вправи, так само як і медикаментозні препарати, знижують рівень цукру. Для того, щоб фізичні вправи приносили користь, вони повинні бути такими ж регулярними, як і вживання їжі чи препаратів. Утримувати рівень цукру легше, якщо їжа, вправи, ліки будуть взаємно врівноважені. Фізичні вправи – кращий спосіб підтримувати в належній
формі свій організм. При цьому підсилюється дія власного інсуліну і нормалізується рівень глюкози в крові. Необхідно знайти оптимальне фізичне навантаження. Фізичні вправи повинні бути на достатньому рівні, але не давати перебільшеного навантаження на серцево-судинну систему. Можна бігати підтюпцем, займатись швидкою ходьбою, плаванням, танцями і їздою на велосипеді з помірною швидкістю. Інтенсивність фізичного навантаження повинна бути помірною і збільшуватись поступово. Навіть ті заняття, які на перший погляд не належать до „фізичних вправ”, можуть використовувати надлишкові калорії і знижувати концентрацію цукру в крові.
Фізичні вправи допоможуть нормалізувати масу тіла і дещо відновити витривалість та силу м’язів. Комплекс вправ повинен бути ретельно підібраний відповідно до віку. Комплекс вправ слід обговорити з лікарем. Не варто робити фізичні вправи при високому рівні глюкози в крові (понад 15 ммоль/л) або при наявності кетонів у сечі. Вправи треба відкласти до того часу, поки не буде встановлено контроль над діабетом.
Щоб підвищити рівень фізичної активності, існує дуже багато способів. Але дуже важливо, щоб обране заняття приносило задоволення. Тяжко займатися тим, що не подобається. Бажано знайти товариша, який буде займатись разом з хворим на цукровий діабет. Разом займатися веселіше. Можна підключити членів сім’ї. Фізичні вправи корисні всім.
Однією з найбільш зручних форм фізичних вправ є ходьба. Це також хороший початок програми фізичних вправ, особливо для людей, які ведуть малоактивний спосіб життя. До переваг ходьби можна віднести: ходити не треба вчитись, не потрібні спеціальні навички і дороге устаткування; все, що необхідно, – пара зручного взуття і шкарпетки з натуральної сировини (бавовняні, вовняні); ходити можна всюди: в парку, по вулицях, магазинах, неподалік від будинку; ходити можна в будь-який час, навіть виконуючи повсякденні справи, користуючись сходинками замість ліфта, ходячи пішки
4 1 1
в магазин; ходьба може стати засобом спілкування з іншими людьми, можливістю насолоджуватись компанією іншої людини під час прогулянок. Бажано з собою носити картку, в якій буде вказано, що хворий має цукровий діабет. У критичній ситуації люди зможуть дізнатись, що це хворий на діабет. Фізичними вправами слід займатись часто і регулярно. Якщо це можливо, то бажано займатись в один і той же час. Якщо тяжко знайти час, дуже важливо займатись чотири чи п’ять разів на тиждень по 20-30 хвилин.
Особливості занять фізичними вправами: слід носити зручне взуття;
товсті шкарпетки допоможуть уникнути мозолів; виконуючи розминку, спочатку треба рухатись повільно, збільшувати темп, коли з’являється відчуття готовності до цього; можна використати паузу в 5-10 хвилин для відпочинку; перед фізичним навантаженням і під час вправ можна пити багато води; краще починати вправи через 60-90 хвилин після вживання їжі; при появі загальної слабкості, задишки, болю треба припинити заняття; при можливості бажано визначити рівень цукру в крові, при його рівні менше 5,5 ммоль/л треба щось з’їсти, при заняттях тривалістю більше години необхідно також щось з’їсти; аналізуючи рівень цукру в крові до і після фізичного навантаження, можна зрозуміти, на скільки підходить окремий вид навантаження; під час занять фізичними вправами при собі хворий повинен мати продукти з великим вмістом цукру (цукерку, пігулку глюкози, помаранчевий сік тощо); слід пам’ятати, що інсулін (незалежно від місця введення) під час занять фізичними вправами всмоктується швидше, тому краще робити ін’єкцію в ділянку живота, тому що саме з цієї ділянки всмоктування інсуліну проходить найбільш рівномірно; необхідно перевіряти ноги до і після занять, чи немає пошкоджень і мозолів; бажано вести записи про те, коли і як довго тривали фізичні вправи.
Таким чином, фізичні вправи необхідні для: використання цукру в крові
(під час занять фізкультурою організм використовує цукор швидше), зменшення накопичення і виведення з організму зайвих жирів, зниження рівня ліпідів у крові, сповільнення розвитку атеросклерозу, зменшення ризику серцевих нападів, підвищення сили м’язів і тонусу, покращення кровообігу, покращення роботи серця і легень.
Особливості введення і зберігання інсуліну:
- початкову дозу інсуліну лікар-ендокринолог підбирає індивідуально залежно від маси тіла, ступеня розвитку м’язової і жирової клітковини, рівня фізичної активності, денного раціону, інших медикаментів, загального стану здоров’я, рівня цукру в крові (глікемії) і сечі (глюкозурії);
-інсулінотерапія проводиться лише у поєднанні з дотриманням дієти і фізичної активності;
-запаси інсуліну зберігаються в холодильнику при температурі +2 –
+8°С, що утримується на середній полиці, яка прикрита екраном, заморожувати препарат не можна;
- вводити можна лише той інсулін, який зберігається при кімнатній температурі в темному місці не довше 1 місяця;
4 1 2
-в одному флаконі міститься 10 мл інсуліну, кожний мілілітр, як правило, має 40 ОД інсуліну (на етикетці флакона вказано U-40, тобто у флаконі міститься 400 ОД інсуліну; якщо на етикетці вказано U-100, то в 1 мл міститься 100 ОД інсуліну), тобто на флаконі вказано, скільки ОД міститься в 1 мл;
-перед введенням інсуліну необхідно візуально оцінити стан розчину: так, простий інсулін (скороченої дії) повинен бути абсолютно прозорим і
без домішок, тоді як на дні флакона з інсуліном подовженої дії є білий осад,
анад ним – прозора рідина;
-перед першим введенням інсуліну необхідно зробити внутрішньошкі-
рну або скарифікаційну пробу на індивідуальну чутливість до препарату (з метою уникнення алергічної реакції);
- ін’єкції бажано робити інсуліновим шприцом, в іншому випадку необхідно дозу інсуліну в ОД перевести в мілілітри (якщо хворому треба ввести 20 ОД інсуліну, а на флаконі написано U-40, тобто в 1 мл міститься 40 ОД інсуліну, то потрібно ввести 0,5 мл); дозу необхідно визначити точно, оскільки при недостатньому введенні інсуліну можуть спостерігатись гіперглікемія, глюкозурія, а при тривалому недовведенні – діабетична (кетоацидотична) кома, при передозуванні інсуліну може виникнути зниження вмісту цукру в крові (гіпоглікемія), тобто гіпоглікемічний стан або кома;
-обов’язково треба враховувати тривалість терапевтичної дії інсуліну (інсулін скороченої дії ефективний протягом 6-8 годин, середньої пролонгованої дії – 16-20 годин, а пролонгованої дії – 24-36 годин);
-ін’єкції інсуліну треба робити за 15-20 хвилин до вживання їжі.
Методика введення інсуліну:
-якщо флакон з інсуліном має ковпачок, то його потрібно зняти;
-обережно потерти флакон з інсуліном між долонями, щоб забезпечити рівномірний розподіл інсуліну у флаконі й розігрівання його до температури тіла людини;
-протерти гумову пробку від флакона з інсуліном серветкою, змоченою у спирті (однак не можна забувати, що спирт знижує активність інсу-
ліну, тому не можна допускати попадання навіть невеликих доз спирту в розчин інсуліну);
-зняти ковпачок із шприца і голки (зберегти ковпачок голки для подальшого використання);
-відтягнути поршень шприца до відмітки, що вказує на необхідну
кількість інсуліну;
-проколоти голкою гумову пробку флакона з інсуліном, натиснувши на поршень, витиснути повітря у флакон, залишити голку у флаконі;
-перевернути шприц із флаконом так, щоб він був розташований догори дном, тримаючи їх в одній руці на рівні очей, відтягнути поршень вниз
до відмітки, яка не набагато перевищує потрібну дозу інсуліну. Таким чином інсулін буде набраний в шприц;
- переконатись, що повітря в шприці немає і якщо є бульбашки повітря, треба пальцем акуратно постукати по ньому, потім обережно просунути
4 1 3
поршень вгору до відмітки потрібної дози, при цьому бульбашки повітря вийдуть назовні, а в шприці залишиться потрібна кількість інсуліну;
-вийняти голку з флакона;
-вибрати місце ін’єкції, потерти шкіру в цьому місці ваткою, змоче-
ною в спирті;
-затиснути шкіру в складку, взяти шприц у руку, як олівець, і швидко проколоти складку шкіри на всю довжину голки, під час ін’єкції шприц треба тримати під кутом від 45 до 90°;
-натиснувши поршень до упору, ввести інсулін під складку шкіри – це повинно зайняти менше ніж 4-5 секунд;
-вийняти шприц, якщо виникне кровотеча, то попросити хворого аку-
ратно притиснути рукою місце для ін’єкції на кілька секунд, масажувати місце для ін’єкції не можна, оскільки це спричинить занадто швидке всмоктування інсуліну;
- надягнути ковпачок на голку; разом із ковпачком зняти її зі шприца, викинути шприц і голку в ковпачку, дотримуючись засобів обережності, записати дозу введеного інсуліну до щоденника.
Вибір місця ін’єкції:
-інсулін можна вводити в плече, стегна, живіт, сідниці, препарат потрапляє в кров найшвидше з живота, найповільніше – з ніг;
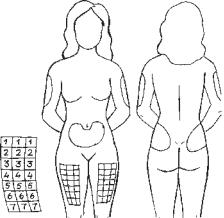
-для того, щоб шкіра, м’язи, жирова клітковина залишались здорови-
ми, необхідно використовувати різні місця для ін’єкцій (рис. 3.17); - чергуючи місця введення, треба до-
тримуватись єдиної схеми зміни місць, наслідувати її, і завжди буде відомо, куди робити наступну ін’єкцію (почавши з кута ділянки, треба рухатись вздовж і впоперек даної ділянки), перескакуючи з місця на місце, можна забути, куди була зроблена попередня ін’єкція);
- якщо протягом доби треба виконати декілька ін’єкцій, то слід використовувати різні ділянки для кожної (наприклад, зранку можна зробити ін’єкцію в живіт, а ввечері – в стегно).
Таблетовані цукрознижуючі. Проти-
Рис. 3.17. Місцяін’єкційінсуліну. діабетичні цукрознижуючі препарати знижують рівень цукру в крові лише в
тому організмі, який продовжує виробляти інсулін. Вони діють на основі допомоги вивільненню інсуліну в кровотік, посилення дії інсуліну щодо переміщення цукру з кров’яного русла всередину клітини.
В організмі людей, які хворіють на цукровий діабет ІІ типу, інсулін виробляється, але його недостатньо для контролю рівня цукру в крові або
4 1 4
порушується його використання. Таблетовані цукрознижуючі препарати допоможуть отримати інсулін в достатній кількості в першому випадку або покращити його засвоєння в іншому.
Як правило, таблетовані цукрознижуючі препарати хворий повинен приймати за 30 хвилин до вживання їжі. Проте інколи вони можуть викликати порушення травлення. У цьому випадку слід звернутися за порадою до лікаря.
Протидіабетичні таблетки не обов’язково приймати протягом всього життя. Інколи після нормалізації маси тіла (у хворих з ожирінням) організм починає виробляти інсулін в достатній кількості, тоді необхідність у таблетках відпадає. Хоча це можливо не завжди, схуднути рекомендують всім хворим з ІІ типом діабету, які мають надлишкову масу тіла. Інколи протидіабетичні препарати не можуть утримати цукор у крові на нормальному рівні, оскільки з часом їх приймання перестає бути ефективним, тоді треба змінити препарат (згідно з порадою лікаря). Заміна препарату або підключення інсуліну може нормалізувати рівень цукру в крові.
Визначення рівня глюкози в крові. Для контролю концентрації глюкози в крові в домашніх умовах можна використовувати спеціальні прилади (One touch, One touch II, тощо) або візуальне тестування.
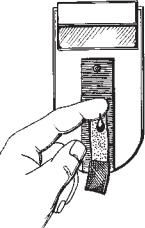
Візуальне тестування проводиться за допомогою невеликих пластикових смужок, на одному кінці яких знаходиться подушечка, просочена хімічним реактивом. Контактуючи з цукром, вона змінює колір. Точність візуального тестування залежить від здатності розрізняти невеликі зміни відтінків. Для виконання тестування слід нанести краплю крові на подушечку смужки і точно вичекати вказаний в інструкції час, через який порівняти колір подушечки з кольором шкали на коробці зі смужками, за допомогою якої можна визначити, в яких межах знаходиться цукор у крові.
Тестування за допомогою вимірювальних приладів дозволить точніше визначити рівень глікемії (рис. 3.18). У приладі також використовується смужка, проте прилад точніше визначить рівень цукру в крові, ніж очі.
Найбільшу користь принесе тестування тільки тоді, коли буде проводитись запис його результатів. Саме запис дозволить знайти недоліки у керуванні діабетом. Необхідно завести щоденник рівня глікемії, в якому треба записувати: дату, годину кожного тесту, час приймання інсуліну чи таблетованих цукрознижуючих препаратів, тип і дозу інсуліну чи цукрознижуючих пігулок, результати тестування сечі на ацетон тобто, все те, що може вплинути на рівень цукру в крові (пропущене харчування, велике фізичне навантаження).
4 1 5
Тестування цукру в сечі, протеїнурії, ацетону в сечі в домашніх умовах можливе за допомогою спеціальних смужок.
Догляд за шкірою. При цукровому діабеті часто виникають проблеми зі шкірою. Вони можуть бути найрізноманітнішими: від свербіння до інфекції, яку тяжко лікувати. Щоденний догляд за шкірою зменшить ймовірність виникнення таких проблем:
- необхідне щоденне приймання ванни з м’яким милом і водою приємної температури, поки шкіра волога, слід нанести на її поверхню рідкий крем, це допоможе зволожити шкіру і зробити її м’якою;
-треба захищати шкіру: уникати подряпин, уколів, інших пошкоджень; надягати рукавиці при виконанні роботи, яка може пошкодити шкіру рук;
-слід остерігатись сонячних опіків;
-необхідно правильно вибирати одяг, уникати обморожень, при можливості залишатись вдома у дуже холодну погоду;
-не можна відкладати лікування пошкоджень: треба промити подряпину чи рану водою з милом, зверху накласти стерильний бинт;
-звернутися до лікаря, якщо пошкодження не починає заживати через
день, або з’явились ознаки запалення: почервоніння, набряклість, пульсація, поява гною.
Догляд за стопами. При цукровому діабеті необхідний особливий догляд за ногами. Погане кровопостачання, уражені нерви, зниження опірності організму можуть призвести до серйозних захворювань ніг.
Попередити небажані ускладнення можна за допомогою щоденного огляду і догляду за ногами:
-необхідно оглядати ноги щоденно, якщо хворому не вдається самостійно оглянути всі ділянки стопи, він може використовувати дзеркало або попросити когось допомогти йому;
-щодня треба мити ноги з м’яким милом, при цьому необхідно переконатись, що вода не є дуже гарячою, щоб попередити появу опіків (краще, щоб вода була кімнатної температури); якщо шкіра поранена, слід приймати ванну в підсоленій воді;
-важливо насухо витирати стопи м’яким рушником, особливо міжпаль-
цеві проміжки;
-суху шкіру треба зволожувати ланоліновим чи іншим індеферентним кремом; не можна наносити рідкий крем на шкіру між пальцями; якщо ноги пітніють, потрібно обробити шкіру стопи звичайним тальком;
-треба носити м’які шкарпетки або панчохи, бажано бавовняні чи вов-
няні, змінюючи їх щоденно; слід переконатись, що вони підходять вам за розміром і не перетискають ногу верхньою еластичною частиною;
-ноги завжди потрібно тримати в теплі, вони повинні бути сухими;
-носити можна лише зручне взуття, яке добре захищає ноги, бажано з м’якої шкіри; не слід ходити в новому взутті протягом тривалого часу,
розношувати його слід поступово;
4 1 6
-ніколи не можна ходити босоніж на вулиці й вдома; не треба прикладати до ніг гарячих грілок і розташовувати ноги близько до вогню;
-щоденно необхідно оглядати взуття, щоб виявити тріщини, камінці, цвяхи та інші можливі джерела подразнення; хворий не завжди їх може відчути через втрату чутливості на стопах;
-підрізати нігті треба прямо, намагаючись не травмувати нігті на великих пальцях; для усунення гострих і нерівних країв, які можуть поранити
сусідній палець, необхідно користуватись пилочкою після підрізання нігтів; якщо нігті товсті, треба звернутись до майстра з педикюру, щоб він їх підрівняв; не можна самому підстригати нігті, якщо поганий зір чи тремтять руки;
-не можна використовувати гострих інструментів і хімічних препаратів для видалення мозолів;
-слід негайно звернутись за медичною допомогою, якщо виявлено деякі зміни кольору стоп, набряки або будь-які виділення на пошкодженнях. Врослі нігті, ороговілі мозолі необхідно лікувати тільки у спеціалістів з
догляду за ногами;
-регулярно треба проходити огляд в ортопеда;
-не можна курити, оскільки це погіршує кровообіг у ногах.
Догляд за зубами. Високий рівень цукру в крові підвищує ризик виникнення захворювань зубів та ясен. Добрий щоденний догляд вдома і регулярні стоматологічні обстеження дозволять попередити ці проблеми. Необхідно чистити зуби хоча б двічі на день і прополіскувати після кожного вживання їжі – це кращий спосіб зберегти зуби і ясна здоровими. Один раз на шість місяців необхідно проходити огляд у стоматолога, якого потрібно повідомити про наявність діабету.
Догляд за очима. При цукровому діабеті існує високий ризик розвитку захворювань очей. Тому, крім контролю за рівнем глікемії, необхідне щорічне повне обстеження в окуліста. До офтальмолога слід звернутися також при появі таких симптомів ураження очей: нечіткість і двоїння при розгляді предметів, звуження поля зору, поява перед очима темних плям, порушення сутінкового зору, відчуття тиску і болю в очах.
Догляд за станом органів промежини. Хворих з нетриманням сечі і калу потрібно двічі на день (а іноді частіше) підмивати. Для цього готують теплу воду чи слабкий розчин калію перманганату в кухлі Есмарха з гумовою трубкою або у дзбані, підкладне судно, клейонку, корнцанг і ватні тампони. Хворий лежить на спині з розведеними і зігнутими у колінах ногами. Під сідниці підстеляють широку клейонку і підкладають судно. Струмінь води з кухля Есмарха спрямовують на промежину. Ватним тампоном, затиснутим корнцангом, 1-2 рази проводять у напрямку від статевих органів до відхідника, після чого шкіру висушують, проводячи сухим тампоном в тому ж самому напрямку. За наявності в пахових ділянках попрілості для обробки шкіри використовують будь-яку рослинну олію, дитячий крем, дитячу присипку.
4 1 7
Допомога при гіпоглікемії. Інколи після приймання підвищеної кількості таблетованих цукрознижуючих препаратів, інсуліну, вживання їжі в невстановлений час, пропущення або незавершення вживання їжі, незвичної фізичної активності можливе різке зниження рівня цукру в крові (гіпоглікемія).
При гіпоглікемії медична сестра повинна дати хворому будь-який вуглевод, що швидко всмоктується (цукор, теплий солодкий чай, фруктовий сік, мед тощо), потім запропонувати їжу, що містить вуглеводи (білий хліб, печиво). Якщо немає ефекту і присутні всі симптоми коми (дезорієнтація, значне рухове збудження, судоми, тахікардія, гіпотонія) – ввести 20-40 мл 40 % розчину глюкози, 1 мл глюкагону. Якщо пацієнт не опритомніє (понад 15 хвилин), треба негайно зв’язатися з лікарем для отримання вказівок. Усі випадки гіпоглікемій необхідно записувати у щоденник.
Допомога при гіперглікемії (діабетичний кетоацидоз). При недостатній дозі інсуліну, таблетованих цукрознижуючих препаратів, при застуді, зловживанні вуглеводневою і жирною їжею, стресах тощо можливе підвищення рівня цукру в крові (гіперглікемія).
Вимірювання рівня цукру в крові необхідне при таких симптомах: спрага сильніша ніж звичайно; почащене сечовипускання (особливо нічне); шкіра суха і свербить; підвищена втомлюваність чи сонливість; подряпини і рани, які довго не заживають; відсутність апетиту, нудота, блювання; різні ступені порушення свідомості.
При появі цих симптомів і підвищенні рівня цукру в крові (понад 13,3 ммоль/л) негайно медична сестра повинна викликати лікаря.
Вимірювання рівня цукру в сечі. Сечу збирають (після проведення туалету зовнішніх статевих органів) протягом доби. Вимірюють добову кількість сечі (показник записують в температурному листку) і після перемішування порцію її (200 мл) направляють в біохімічну лабораторію.
Для дослідження глюкозуричного профілю сечі збирають за визначені проміжки часу: І порція – з 9 до 14 години; ІІ – з 14 до 19 години; ІІІ – з 19 до 23 години; IV – з 23 до 6 години, V – з 6 до 9 години. Визначають об’єм кожної порції і 100 мл з кожної порції направляють в лабораторію.
Рівень цукру в сечі можна визначати за допомогою глюкотесту. Для цього необхідно папір з набору глукотесту, який увібрав у себе особливий розчин, занурити в сечу на 2-3 с. Покласти цю стрічку паперу на білу пластинку, яка є в наборі глюкотесту. Отримане забарвлення на папері необхідно порівняти з кольоровою шкалою, яка є в наборі. Якщо в сечі є цукор, папір змінює своє забарвлення. За шкалою можна приблизно визначити рівень цукру.
ПЛАН СЕСТРИНСЬКОГО ДОГЛЯДУ Проблема. Підвищена спрага, підвищений апетит, часте сечовипускання. Причина. Початковий період цукрового діабету.
Мета. Нормалізувати рівень цукру в крові.
4 1 8
Втручання
1.Направити пацієнта на консультацію до ендокринолога.
2.Вирішити питання з ендокринологом про обсяг обстежень та місце їх проведення.
3.Розписати дієту і контролювати її дотримання.
4.Налагодити емоційно-психологічну атмосферу в сім’ї хворого, ре-
комендувати режим психічних та фізичних навантажень.
5.Провести бесіду з пацієнтом про причину виникнення цих явищ, дати можливість ставити запитання, висловлювати побоювання.
6.При необхідності проводити контроль за дотриманням вживання таблетованих цукрознижуючих препаратів чи інсулінотерапії.
Реалізація плану догляду. Проведення запланованих заходів.
Оцінка результатів. Нормалізація рівня цукру в крові хворого є показником ефективності проведеного лікування.
ПРОФІЛАКТИКА Первинна профілактика включає в себе розробку і впровадження за-
ходів, спрямованих на виявлення людей з достовірними класами, сприяючими розвитку захворювання і по можливості їх усунення. Дотримання населенням здорового способу життя, а саме: усунення незбалансованого харчування, малорухомого способу життя, стресових ситуацій, нормалізації маси тіла.
З профілактичної точки зору необхідно пам’ятати про цілий ряд “діабетогенних лікарських препаратів” (глюкокортикоїди, катехоламіни, В-ад- реноблокатори, контрацептиви, діуретики, деякі гіпотензивні (клофелін, гемітон, бринальдикс), психоактивні речовини (аміназин, галоперідол, амітриптилін), аналгетики, антипіретики. Недопустиме безконтрольне прийняття цих препаратів, а при призначенні періодично контролювати рівень глікемії, рекомендувати обмежити прийняття рафінованих вуглеводів, а особливо хворим з факторами ризику діабету.
Вторинна профілактика зводиться до можливого більш раннього виявлення захворювання (на стадії порушення толерантності до глюкози), стійкому підтриманні мініфесткого діабету, а також попередження розвитку, ранньої діагностики і лікуванню діабетичних ангіопатій.
Третинна профілактика – це попередження або затримка розвитку гострих і хронічних ускладнень, які призводять до інвалідності та смерті хворих.
ДИСПАНСЕРНЕ СПОСТЕРЕЖЕННЯ Хворі на цукровий діабет повинні проходити огляд кожні три місяці у
ендокринолога, записувати результати дослідження сечі на вміст глюкози, крові на рівень глюкози натще і через дві години після сніданку . Щорічно хворі повинні проходити детальний огляд з обов’язковим обстеженням стану кровоносних судин і вен на ногах (у судинного хірурга), ретельним оглядом ніг (у пудолога), перевіряти очі (в офтальмолога), контроль стану нервової системи (у невропатолога).
4 1 9
Контрольніпитання
1.Короткі анатомо-фізіологічні дані про щитоподібну залозу та ендокринну частину підшлункової залози.
2.Участь гормонів у підтриманні стабільності внутрішнього середовища організму.
3.Визначення поняття дифузний токсичний зоб, чинники виникнення.
4.Основні клінічні симптоми дифузного токсичного зоба.
5.Інтерпретація медичною сестрою даних лабораторного та інструментального обстеження хворих на дифузний токсичний зоб.
6.Основні принципи лікування хворих на дифузний токсичний зоб.
7.Основні принципи догляду за хворими на дифузний токсичний зоб.
8.Участь медичної сестри в профілактиці дифузного токсичного зоба та диспансеризації хворих.
9.Гіпотиреоз – визначення, чинники, основні клінічні симптоми.
10.Інтерпретація медичною сестрою даних об’єктивного обстеження, результатів лабораторного та інструментального дослідження.
11.Основні принципи лікування гіпотиреозу.
12.Особливості догляду за хворими на гіпотиреоз.
13.Участь медичної сестри в профілактиці гіпотериозу та диспансеризації хворих.
14.Визначення поняття ендемічного зоба, чинники виникнення, основні клінічні симптоми.
15.Інтерпретація медичною сестрою даних лабораторного та інструментального дослідження.
16.Основні принципи лікування пацієнтів з ендемічним зобом.
17.Особливості догляду за хворими на ендемічний зоб.
18.Участь медичної сестри в профілактиці ендемічного зоба та диспансеризації хворих.
19.Визначення поняття цукрового діабету, чинники виникнення, уявлення про класифікацію.
20.Основні клінічні симптоми цукрового діабету.
21.Правила збирання сечі для визначення цукру. Визначення глюкози та кетонових тіл у сечі експрес-методом.
22.Оцінка медичною сестрою результатів лабораторного дослідження крові і сечі хворих на цукровий діабет.
23.Ускладнення цукрового діабету.
24.Надання екстреної долікарської допомоги при гіпота гіперглікемічній комах.
25.Принципи лікування цукрового діабету, види інсулінів.
26.Правила введення інсуліну.
27.Догляд за порожниною рота хворих на цукровий діабет.
28.Догляд за станом нижніх кінцівок хворих на цукровий діабет.
29.Догляд за станом органів промежини хворих на цукровий діабет.
30.Участь медичної сестри в профілактиці цукрового діабету та диспансеризації хворих.
31.Складання плану догляду хворого із захворюваннями ендокринної системи і реалізація його в стаціонарних і домашніх умовах.
4 2 0
