
Infekcii_v_chirurgii_Gostigchev
.pdf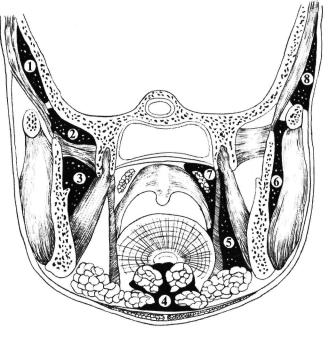
160 |
Глава 6. Гнойные заболевания голов |
1ноиные заболевания челюстно-лицевои области в абсолютном большинстве случаев одонтогенного происхождения. Источником инфицирования клетчаточных пространств служат заболевания зубов (кариес, пульпит, периодонтит, парадонтит). Причиной воспаления чаще бывают анаэробно-аэробные ассоциации (65 %), анаэробы (26 %)
иаэробы (лишь 6 %) (Прохватиков Г.И., Глазников Л.А., 2003). Анатомо-физиологические особенности челюстно-лицевой облас
ти определяют тяжесть гнойно-воспалительных заболеваний с веро ятностью развития такого грозного осложнения, как стенотическая и дислокационная асфиксия при флегмоне дна полости рта и корня языка. При флегмонах клетчаточных пространств, прилежащих к
Рис. 6.3. Наиболее частая локализация воспалительного процесса в области ветвей нижней челюсти и верхнего отдела глотки: 1 - флегмона височной ямки; 2 — флегмона подвисочной ямки; 3 — флегмона крыловидно-челюстного пространства; 4 — флегмона корня языка; 5 — флегмона окологлоточного про странства; 6 — флегмона поджевательного пространства; 7 — паратонзилярный абсцесс; 8 - флегмона височной области (поверхностная) (по Шаргародскому.)
6.2. Абсцессы, флегмоны свода черепа |
161 |
верхней челюсти, возможны флегмона орбиты, тромбофлебит лицевой вены, тромбоз кавернозного синуса, абсцесс мозга. Невыраженность клинических симптомов флегмон глубоких клетчаточных про странств челюстно-лицевой области (подвисочного, окологлоточно го, крыловидно-челюстного) не соответствует тяжести заболевания и служит одной из причин позднего обращения больных, трудностей диагностики и несвоевременности оперативного вмешательства.
Общие хирурги, ЛОР-врачи, нейрохирурги должны обладать соот ветствующими знаниями по гнойно-воспалительным заболеваниям голо вы, работать в контакте с челюстно-лицевыми хирургами. В критической ситуации они обязаны оказать соответствующую помощь, выполнить оперативное пособие при ситуации, угрожающей жизни больного.
6.2. АБСЦЕССЫ, ФЛЕГМОНЫ СВОДА ЧЕРЕПА
Флегмоны волосистой части головы могут быть: подкожными, иодапоневротическими (подшлемными) и поднадкостничными. В соот ветствии с этим различают подкожную флегмону, подапоневротическую (иодшлемную) флегмону: отграниченную и распространенную (обшир ную), поднадкостничную флегмону: отграниченную и обширную.
Подкожная флегмона встречается редко. Строение подкожной клетчатки волосистой части головы препятствует распространению гнойного процесса в ширину. Подобная флегмона может быть ослож нением карбункула у истощенных больных, при сахарном диабете. Некроз кожи, подкожной клетчатки приводит к формированию флег моны по типу гнойно-некротического процесса. В этих случаях часто и гнойный процесс вовлекаются и апоневротическии шлем головы, и подапоневротическая клетчатка.
Среди всех случаев флегмон волосистой части головы чаще наблю дают подшлемные флегмоны, которые могут быть как отграниченны ми, так и распространенными (обширными).
К обширным подшлемным флегмонам СВ. Горюнов и соавт. (1999) относят флегмоны площадью более 210 см2, когда они занимают более половины поверхности волосистой части головы. Обширные подшлем ные флегмоны встречаются у каждого 4-го больного. Ограниченные подапоневротические флегмоны определяют по преимущественной лока лизации гнойного процесса применительно к проекции свода черепа.
162 |
Глава 6. Гнойные заболевания головы |
Поднадкостничные флегмоны свода черепа распространяются в глубину с деструкцией тканей и вовлечением в процесс надкостни цы. Почти всегда вовлекается и подшлемная клетчатка, т.е. в чис том виде поднадкостничную флегмону практически не наблюдают. Распространение воспаления на подшлемную клетчатку приводит к последующему вовлечению в гнойный процесс надкостницы за пределами ее первичного поражения, ограниченного межкостными швами и фиксированной в этих местах надкостницей.
Основной причиной флегмоны свода черепа служит травматическое повреждение мягких тканей: скальпированные раны, колото-резаные раны, проникающие под апоневротический шлем, вспышка дремлю щей инфекции вокруг мелких инородных тел. Причиной вторичных флегмон могут быть острые гнойные заболевания головы — фурун кулы, карбункулы, рожистое воспаление, остеомиелит свода черепа, метастазы гнойной инфекции при сепсисе. Перечисленные причины встречаются редко.
6.2.1. ПОДАПОНЕВРОТИЧЕСКИЕ (ПОДШЛЕМНЫЕ) ФЛЕГМОНЫ
1
В оценке состояния больного учитывают локализацию и рас пространенность воспаления, выраженность местных проявлений в области воспалительного процесса и общее состояние организ ма. Воспалительный процесс редко поражает одно анатомическое образование. Гнойные заболевания головы часто бывают тяжелыми. Основные критерии тяжести:
•острое развитие заболевания с бурным нарастанием местных симптомов и общей интоксикации (в течение 1—3 сут);
•пожилой, старческий возраст больных;
•выраженность и распространенность местных проявлений воспа ления (отек, инфильтрат);
•глубокая локализация флегмоны, абсцессов;
•развитие синдрома системной воспалительной реакции;
•развитие органной (полиорганной) недостаточности.
Кразвитию подшлемной флегмоны приводит несвоевременная диагностика нагноения ран мягких тканей свода черепа после первичной обработки. Запоздалой диагностике ограниченного гнойного процесса
иразвитию обширных подшлемных флегмон способствуют закры тая черепно-мозговая травма, невыраженность местных симптомов,
6.2. Абсцессы, флегмоны свода черепа |
163 |
волосяной покров, отсутствие выраженных общих проявлений гной ного воспаления на фоне массивной антибиотикотерапии.
Кразвитию глубоких флегмон свода черепа чаще всего приводят ушибленные, рваные, скальпированные раны. Гнойные осложнения таких ран после первичной хирургической обработки обусловливают инфицирование рыхлой подшлемнои клетчатки и распространение гнойного процесса по ширине. Играют роль позднее обращение боль ных за медицинской помощью, неадекватная первичная хирургичес кая обработка ран головы (плохое бритье, неполноценная ревизия раны, отсутствие дренирования).
Кглубоким флегмонам волосистой части головы могут также при вести неадекватное ведение раны после первичной хирургической обработки: отсутствие наблюдения за раной, позднее снятие швов, позднее обнаружение нагноения раны, неадекватная антибактери альная терапия.
Среди возбудителей глубоких флегмон свода черепа преобладают стафилококки и стрептококки, которые встречаются чаще в ассоциации. На долю стафилококков приходится 60-65 %, стрептококков — 25-27 %, кишечной палочки — 10-12 %, протея — 8-10 %, неклостридиальные анаэробы (пептострептококки, бактероиды) выделены у каждого 4-го больного. Эта микрофлора высокочувствительна к аминогликозидам (гентамицин), цефалоспоринам (цефазолин), фторхинолонам (ципрофлоксацин). Высокорезистентная к большинству антибиотиков мик рофлора встречается у 1/3 больных.
Прогрессирование глубоких флегмон свода черепа, быстрое распространение гнойного процесса по подшлемнои клетчатке чреваты опасностью распространения процесса на лицо, шею, грудную клетку, подлежащую кость черепа. При подобной лока лизации флегмон имеется риск генерализации инфекции, а также распространения инфекции внутрь черепа с развитием гнойного менингита, абсцесса мозга, тромбоза венозных синусов. Подобные гнойные осложнения встречаются редко (менее 1 %), но являют ся основной причиной смерти больных с глубокими флегмонами свода черепа. К развитию угрожающих жизни состояний, переходу гнойного процесса на внутричерепные структуры приводят несвое временная диагностика, запоздалое хирургическое лечение глубо ких флегмон свода черепа.
В клинической картине обширных подшлемных флегмон доми нируют симптомы тяжелой интоксикации; признаки интоксикации
164 |
Глава 6. Гнойные заболевания головы |
менее выражены при глубоких отграниченных флегмонах. Жалобы больных сводятся к головной боли, общей слабости, ознобу, лихо радке, повышенной потливости. Подобные клинические проявления связаны с предшествующим ранением волосистой части головы, пер вичной хирургической обработкой раны. Симптомы общей интокси кации обычно появляются через 3—5 дней после травмы, хотя в тяже лых случаях этот промежуток ограничивается 1—2 днями. Лихорадка часто гектического типа, с повышением температуры тела до 38—40 °С. Субфебрильная температура наблюдается у 10—15 % больных. В тяже лых случаях наблюдают психические расстройства — сонливость, заторможенность, апатию или, наоборот, возбуждение.
Если общие проявления воспаления часто бывают выражены, то местные признаки болезни порой скудные. Преобладает отек тканей головы, причем чаще это параорбитальный отек. Он более выражен на стороне гнойного процесса (от отека век до полного смыкания глазной щели). Отек может распространяться на верхнюю полови ну лица или на все лицо. Отек лица является самым первым при знаком развития гнойного процесса на волосистой части головы (подшлемной флегмоны). Нарастание отека отражает прогрессирование процесса.
Отек мягких тканей свода черепа менее выражен, чем отек лица, но при большом скоплении гноя в подшлемном пространстве он бывает значительным и может занимать всю волосистую часть головы.
К осмотру головы приступают после тщательного сбривания волос. Местный признак воспаления — краснота — выражен не всегда ярко, что определяется глубиной расположения гнойного процесса. Боль при пальпации бывает различной. Возможна флюктуация при
отслойке апоневроза.
Для диагностики важна оценка состояния раны. Отек, некроз краев раны, прорезывание швов, поступление гноя между швами или по прокольным каналам швов самопроизвольно или при надавлива нии на окружающие рану ткани либо после снятия швов указывают на глубокую флегмону свода черепа. Признаки нагноения требуют снятия швов и осмотра раны. При этом определяют цвет, запах, коли чество гноя, некроз стенки, состояние дна раны (клетчатка, апонев роз, кость черепа).
Для установления диагноза распространенной флегмоны воло систой части головы следует учитывать особенности клинического течения и развития болезни. Болезнь может развиваться медленно
6.2. Абсцессы, флегмоны свода черепа |
165 |
(нарастание местных признаков воспаления и интоксикации в тече ние 5—7 дней после травмы) или прогрессировать быстро, в течение 3—4 дней. Особую форму обширной подшлемной флегмоны представ ляет анаэробная флегмона, когда клинические признаки болезни раз виваются в течение 1—2 сут с крайне тяжелой картиной, выраженной интоксикацией и сепсисом. При таком развитии болезни прогноз для жизни крайне неблагоприятный.
Лечение флегмон свода черепа с абсолютной полнотой сформу лировал В.Ф. Войно-Ясенецкий (Очерки гнойной хирургии, 1946). «Ввиду большой опасности флегмоны покровов черепа их необходимо оперировать возможно раньше и притом радикально. Недостаточно сде лать один небольшой разрез и выпустить гной. Операция должна быть обставлена как большая и асептическая. Из первого большого разреза полость надо обследовать пальцем и внимательно осмотреть. При реви зии необходимо обратить внимание на состояние апоневротического шлема, надкостницы и кости, и все обнаруженные некротические части удалить. У границ гнойной полости, не определенных пальцем, надо сделать добавочные, тоже довольно большие разрезы, чтобы предотвра тить прогрессирование флегмоны и образование карманов-затеков».
Оперативное лечение подшлемных флегмон волосистой части головы предусматривает широкое вскрытие гнойника, некрэктомию и дренирование гнойной полости.
При нагноившейся ране головы после ее первичной хирургичес кой обработки операцию начинают со снятия швов, иссечения краев и стенок раны. При выполнении некрэктомии следует минимально иссекать жизнеспособные ткани — жировую клетчатку, апоневроз, щадяще относиться к надкостнице и коже. При сомнительной жиз неспособности тканей (особенно кожи и надкостницы) их оставля ют до повторной (этапной) некрэктомии. Обширные дефекты кожи затрудняют последующую пластическую операцию по их закрытию, а широкое удаление надкостницы связано с риском развития некроза кости свода черепа.
Гнойные затеки в области верхнего века вскрывают разрезом вдоль века параллельно брови и ниже нее. Гнойники на лице, на шее вскрывают и дренируют по общим правилам хирургического лечения флегмон соответствующей локализации.
Ограничивать некрэктомию при распространенной подшлемной флегмоне можно лишь в случаях крайне тяжелого состояния боль ных, когда краткосрочная операция предусматривает декомпрессию
166 Глава 6. Гнойные заболевания головы
гнойного очага, удаление гноя и дренирование. Подобные ситуации возникают при обширных гнойных затеках в области головы, шеи, грудной стенки.
Этапные некрэктомии выполняют начиная со 2—3-х суток. Иногда выполняют 2—4 некрэктомии. Повторные ревизии, санации раны проводят не только при неполной первичной некрэктомии, но и при прогрессировании гнойно-некротического процесса, как бывает у больных сахарным диабетом, печеночно-почечной недостаточностью. При повторных операциях приходится по показаниям продлевать разрезы или выполнять дополнительные.
Перевязки у таких больных сначала выполняют ежедневно, а затем по показаниям, перевязки сочетают с некрэктомией. Биологический некролиз с использованием протеолитических ферментов повышает эффективность перевязок. Для предупреждения раннего слипания образовавшихся лоскутов применяют повязки с левосином или левомиколем. Под кожно-апоневротический лоскут вводят марлевые сал фетки, густо пропитанные водорастворимой мазью.
К послеоперационным осложнениям относят вторичный некроз скальпа, который встречается при длительном существовании гной ной раны и воспалительного процесса при полной некрэктомии. Развитию некроза способствует расстройство кровообращения в кожно-апоневротическом лоскуте при повреждении магистральных сосудов свода черепа. Некротизированные лоскуты иссекают.
Для закрытия раны свода черепа используют ранний или поздний вторичный шов, при необходимости с дополнительной мобилизацией лоскутов, нанесением насечек. Можно применить другие варианты пластического закрытия дефектов с различными видами пластики (мобилизация и перемещение лоскутов, дерматотензия, свободная пластика расщепленным лоскутом кожи). Свободную аутодермопластику выполняют при заполнении раны грануляциями.
При выполнении любого варианта пластической операции следует избегать опасного натяжения краев и стенок раны, что может при вести к некрозу лоскута. В подобных случаях при затягивании швов можно оставить щель в 1,0—3 см.
Проточно-промывное дренирование, ферментативный диализ гнойных ран при активной общей антибиотикотерапии позволяет использовать закрытый способ хирургического лечения обширной подшлемной флегмоны: некрэктомию с наложением первичного шва и дренированием. Кроме перечисленных условий, для этого необходима
6.2. Абсцессы, флегмоны свода черепа |
167 |
радикальная хирургическая обработка гнойного очага. Подобную операцию удается выполнить у 1/3 больных (Горюнов СВ., 1999).
Для выполнения радикальной некрэктомии необходим широкий доступ к гнойному очагу. При выполнении кожных разрезов следует учи тывать анатомические особенности мягких тканей, не нарушая кровос набжения лоскутов. Выкроенный лоскут должен сохранять сосудистую ножку. Важен также оптимальный косметический результат операции.
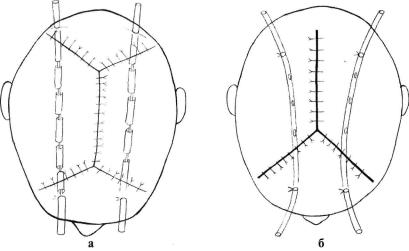
При выкраивании кожно-апоневротических лоскутов в них сохра няют магистральный кровоток. Для предупреждения некроза кожи вершина лоскута не должна иметь острый угол. При формировании лобного лоскута разрез проводят на 1 см выше лба и параллельно росту волос. Топография и число лоскутов определяются локали зацией и распространением гнойного процесса. Формируют 3 или 4 лоскута (рис. 6.4). Операцию можно выполнять в 2 этапа: первый этап — удаление гноя и свободных некротизированных тканей через небольшой разрез или через раскрытую гнойную рану после первич ной хирургической обработки; второй этап спустя 1—3 дня — выкра ивание соответствующих лоскутов и радикальная хирургическая обработка гнойного очага.
Рис. 6.4. Направление разрезов и расположение дренажей при обширной подшлемной флегмоне: а — «трехлоскутный» доступ; б — «четырехлоскутмый» доступ
168 |
Глава 6. Гнойные заболевания головы |
При хирургической обработке полностью иссекают некротизированную подапоневротическую клетчатку. Апоневротический шлем иссека ют на ограниченном участке развившегося некроза, отслаивающуюся нежизнеспособную клетчатку удаляют. Удаляют также нежизнеспособ ную костную ткань — свободно лежащие секвестры. На нежизнеспо собность тканей и надкостницы указывают их тусклый серый цвет, отечность, пропитывание гноем, отсутствие кровоточивости. Сомнения в жизнеспособности тканей служат основанием для их удаления.
Подшлемное пространство дренируют силиконовыми трубками диаметром 4-5 мм с дополнительными множественными боковыми отверстиями. Трубки выводят через контрапертуры, рану ушивают швом Донати. Операцию заканчивают промыванием образовавших ся полостей через дренаж раствором антисептика (хлоргексидин, диоксидин, гипохлорит натрия, протеолитические ферменты), дре нажи подключают к аспирационной системе («гармошка», электро отсос ОП-1). На голову накладывают повязку типа «чепец», завязывая тесемки под подбородком. После операции больных укладывают на бок с подложенной под голову мягкой подушкой.
В послеоперационном периоде проводят общую антибиотикотерапию в течение 8—10 дней с учетом чувствительности микрофлоры или эмпирическую терапию антибиотиками в соответствии с вероятным возбудителем. Через дренажи в первые 2—3 сут ежедневно вводят про теолитические ферменты (химотрипсин, террилитин, коллагеназа) на 20—30 мл изотонического раствора хлорида натрия. После 30—40 мин экспозиции содержимое аспирируют и вводят то же количество 0,02 % раствора хлоргексидина с экспозицией 10-15 мин, а затем раствор уда ляют. Таким образом проводят фракционное промывание. Промывное дренирование нецелесообразно из-за риска отслойки кожно-апоневро- тического лоскута. Дренаж удаляют на 3—5-е сутки.
6.2.2. АБСЦЕСС, ФЛЕГМОНА ВИСОЧНОЙ ЯМКИ
Источником инфицирования клетчаточных пространств височ ной области служат нагноившиеся раны, гнойно-воспалительны заболевания кожи (фолликулит, фурункул, карбункул, рожистое вое паление), нагноившаяся гематома. Возможно распространение воспа ления с соседних областей — подвисочной ямки, скуловой, околоуш но-жевательной областей, метастазирование инфекции при сепсисе.
6.2. Абсцессы, флегмоны свода черепа |
169 |
Распространение микрофлоры из височной ямки может проис ходить контактным, лимфогенным путями в подвисочную ямку, глазницу, височную кость, твердую мозговую оболочку, мозговые синусы.
Заболевание достаточно рано вызывает боли в височной облас ти, они особенно выражены при глубоких флегмонах. При осмотре больных отмечают припухлость, отечность тканей, гиперемию кожи, особенно заметную над поверхностно расположенным процессом. Определяемый на глаз и при пальпации инфильтрат имеет ограни ченные очертания соответственно височной области при глубокой (подапоневротической) флегмоне. При поверхностной локализации процесса припухлость, уплотнение без четких границ распростра няются на соседние области — лобную, скуловую, глазничную. Глубокие флегмоны сопровождаются нарушением функции височ ной мышцы — затруднено открывание рта, жевание, сведение челюстей сопровождается усилением болей. Пальпация припухлос ти соответствующей височной области болезненна.
Глубокие флегмоны височной ямки (флегмоны височного кост- но-фасциального футляра) вскрывают двумя разрезами. Передний разрез производят по проекционной линии от нижнего края козелка ушной раковины к краю линии роста волос в области лба или к вер хнему краю лба. Разрез длиной 5-6 см начинают от верхнего края скуловой дуги. Рассекают кожу, подкожную клетчатку, переднюю и заднюю фасциальные пластинки височной впадины. Задний разрез производят вертикально вверх от самого верхнего края прикрепления ушной раковины. Длина разреза 3—4 см. Рассекают кожу, подкожную клетчатку, височную фасцию (рис. 6.5).
При локализации флегмоны над височной мышцей, удалив гной, проводят дренажную трубку с боковыми отверстиями через оба раз реза. При флегмоне височной ямки, локализованной под мышцей, тупо расслаивают мышцу по ходу ее волокон, вскрывают гнойник и аналогичным образом дренируют.
При вскрытии абсцесса височной ямки чрезвычайно важно обсле довать пальцем нижний полюс гнойника, так как возможно рас пространение гноя в щелевидное клетчаточное пространство, рас положенное под жевательной мышцей (при подапоневротической височной флегмоне) или в крыловидно-челюстное пространство (при гнойниках, локализованных под височной мышцей). Из абсцессов, локализованных под височной мышцей, возможно распространение
