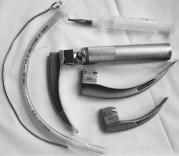
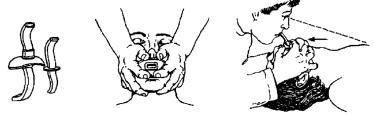
Перед интубацией трахеи под контролем прямой ларингоскопии проверяют комплектацию и исправность ларингоскопа, водоструйного или электрического отсоса, подбирают соответствующего размера эндотрахеальную трубку и проводник (рис. 10.11).
Пациента укладывают в классическое положение Джексона – на спину с приподнятым затылком и максимально запрокинутой головой. Обеспечив его кислородом, правой рукой быстро открывают рот. В левую руку берут ларингоскоп и вводят его клинок в ротовую полость со стороны правого угла рта. Поддерживая голову пациента в запрокинутом положении с помощью правой руки, расположенной в области лба или на затылке, осторожно продвигают клинок ларингоскопа вперед по средней линии и, сместив язык влево, осматривают рот, язычок, глотку и надгортанник.
Для интубации трахеи ис-
пользуют ларингоскопы как Рис. 10.11. Набор инструментов
с изогнутым, так и с прямым для интубации трахеи (интубационная трубка с проводником из клинком. Изогнутый кли- мягкого металла, шприц для раз-
нок вводят между корнем дувания манжетки, ларингоскоп)
491
Показаниями к проведению интубации трахеи являются потеря сознания с отсутствием защитных рефлексов; остановка дыхания; сердечно-легочная реанимация; дыхательная недостаточность, которая не купируется подачей кислорода через назальный зонд или маску; сочетанная травма; черепно-мозговая травма; опасность аспирации, например при травме лицевой части черепа; заболевания, при которых целесообразно проведение вентиляции с повышенным давлением (отек легких, утопление, отравление угарным газом, отравление раздражающими газами и др.).
Существует четыре способа интубации трахеи:
●вслепую (эндотрахеальную трубку проводят через рот или нос, а также голосовую щель вслепую);
●по пальцу;
●под контролем прямой ларингоскопии;
●под контролем бронхоскопа.
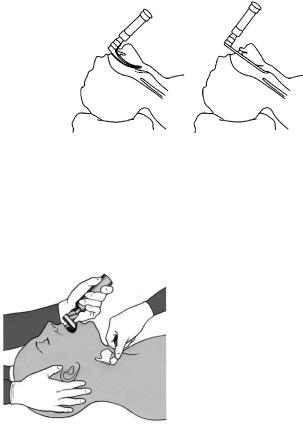
Рис. 10.13. Прием Селлика
Рис. 10.12. Интубация трахеи ларингоскопом с изогнутым (а) и прямым (б) клинком
языка и надгортанником, а прямой – над надгортанником (рис. 10.12). В обоих случаях для визуализации голосовой щели рукоятку ларингоскопа подтягивают вверх под углом 90° к клинку. Если видна только задняя стенка входа в гортань, то обзор улучшают приемом Селлика – надавливанием рукой (своей или ассистента)
на перстневидный хрящ в дорсальном и краниальном направлениях (рис. 10.13), что предупреждает также регургитацию содержимого желудка. Правой рукой под контролем зрения через правый угол рта вводят эндотрахеальную трубку до тех пор, пока манжетка не окажется ниже голосовых связок. Удаляют клинок ларингоскопа и для достижения
герметичности во время проведения последующей искусственной вентиляции легких, а также для профилактики аспирации раздувают манжетку. Прослушав оба легких с целью исключения эндобронхиальной интубации (обычно правого бронха) и определения необходимости отсасывания содержимого из дыхательных путей, лейкопластырем или с помощью широкой повязки закрепляют трубку на
лице пациента.
Интубация у новорожденных и детей имеет некоторые особенности:
Рис. 10.14. Создание устой- чивого положения на боку
●для интубации следует применять прямой клинок ларингоскопа;
●приблизительный размер интубационной трубки определяют по мизинцу ребенка;
●до десятилетнего возраста нельзя блокировать интубационную трубку, так как это повышает опасность повреждения трахеи.
Осложнения: неправильное положение интубационной трубки (попадание в пищевод или в один из главных бронхов); разрушение зубов; травма слизи-
стой оболочки глотки, зева, надгортанника; повреждение голосовых связок; разрыв пищевода;
ларингоспазм, бронхоспазм; аритмия, асистолия; ларингит, трахеит; отек подсвязочного пространства.
Трахеостомию èëè коникотомию выполняют только в крайнем случае, когда более щадящими способами не удалось устранить обструкцию дыхательных путей на уровне гортани и выше.
Если после выполнения вышеуказанных мероприятий у пациента появилось самостоятельное дыхание, его укладывают в устойчивое положение на боку (рис. 10.14). При отсутствии самостоятельного дыхания начинают искусственную вентиляцию легких.
10.4. Искусственная вентиляция легких
При отсутствии специального оборудования, например мешка Амбу, наиболее эффективным является дыхание «рот в рот» или «рот в нос», которое проводят сразу после обеспечения проходимости дыхательных путей. Главным недостатком этих методов является психологический барьер, так как тяжело заставить себя дышать в рот или нос другому, порой чужому и незнакомому, человеку, особенно если перед этим у того была рвота.
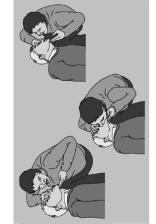
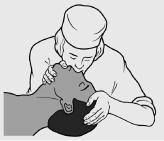
Искусственная вентиляция легких методом «изо рта в рот». Оказывающий помощь становится сбоку от пациента, а если последний лежит на земле, то опускается рядом на колени. Поместив 1-é è 2-é пальцы под подбородком, запрокидывают голову пациента так, чтобы между нижней челюстью и шеей образовался тупой угол, либо, захватив подбородок 1-ì è 2-ì пальцами, нижнюю че- люсть выдвигают вперед и вверх; 1-ì è 2-ì пальцами другой руки крепко зажимают нос пациента и с гигиениче- ской целью накрывают рот любым чистым материалом. Сделав глубокий вдох, плотно прижимают губы к губам пациента и производят выдох (рис. 10.15). Существует стандартный подход к ИВЛ при апноэ: вначале производят два медленных вдувания (каждое продолжительностью 1,5–2 с у взрослых и 1–1,5 с у детей). Доказательством правильно выполненного «вдоха» является подъем грудной клетки на 2–3 см. Периодически проверяя пульс на сонной артерии, у взрослых процедуру повторяют с частотой 10–12 дыхательных циклов в минуту (через каждые 5–6 с), у детей – с частотой 15 дыхательных циклов в минуту (через каждые 4 с), а у младенцев – с частотой 20 дыхательных циклов в минуту (каждые 3 с). Пассивный выдох должен быть полным (время не имеет значе-
ния). Очередное вдувание возду-
|
ха делают, когда опустилась груд- |
|
ная клетка. При этом в легкие |
|
взрослого пациента можно вду- |
|
вать двойную физиологическую |
|
норму, т.е. до 1200 мл воздуха. |
|
Этого вполне достаточно, так как |
|
дыхательный объем здорового че- |
|
ловека при |
спокойном дыхании |
|
составляет |
600–700 мл. Воздух, |
|
вдуваемый |
оказывающим по- |
|
мощь, вполне пригоден для ИВЛ, |
|
так как содержит 16% кислорода |
|
(21% – содержание в атмосфер- |
|
ном воздухе). Повышенное же со- |
|
держание углекислоты во вдувае- |
Рис. 10.15. Искусственная |
мом в пациента воздухе стимули- |
вентиляция легких мето- |
рует его дыхательный центр на |
äîì «èçî ðòà â ðîò» |
самостоятельное дыхание. |
При появлении у пациента признаков самостоятельного дыхания искусственную вентиляцию легких продолжают до тех пор, пока число самостоятельных вдохов не будет соответствовать 12–15 в минуту. При этом по возможности синхронизируют ритм вдохов с восстанавливающимся дыханием пациента.
Противопоказаниями являются повреждения губ, верхней или нижней челюсти (в таких случаях проводят ИВЛ методом «рот в нос»); неустраненная полная непроходимость дыхательных путей вследствие травмы или опухоли (показана трахеостомия).
Искусственная вентиляция легких методом «изо рта в нос». По сравнению с вентиляцией методом «изо рта в рот» имеет ряд преимуществ:
●при закрытом рте и приподнятой нижней челюсти освобождение дыхательных путей у пациента более надежно;
●ртом удобнее обхватывать нос;
●снижается давление инсуфляции за счет околоносовых пазух, что значительно уменьшает риск раздувания желудка и регургитации.
Положив одну руку на лоб, голову пациента запрокидывают назад. Другой рукой нижнюю челюсть плотно прижимают к верхней, закрывая рот. Через марлю или носовой платок губами захватывают нос пациента и производят выдох (рис. 10.16).
У новорожденных детей искусственную вентиляцию легких осуществляют методом «изо рта в рот и нос». Голову ребенка запрокидывают назад. Своим ртом охватывают его рот и нос и осуществляют выдох. Следует помнить, что дыхательный объем новорожденного составляет 30 мл, а частота дыхания должна быть 25–30 в минуту.
Как вариант методов «изо рта в рот» и «изо рта в нос» возможно проведение искус-
ственной вентиляции легких методом «изо рта в трубку».
Метод не является стандарт-
Рис. 10.16. Искусственная вентиляция легких методом «изо рта в нос»
ным для врачей и пропагандируется с целью преодоления «барьера брезгливости» при оказании первой помощи непрофессионалами. Для его выполнения используют специальные воздуховоды типа Lifeway, которые в средней части имеют круглый эластичный щиток, закрывающий рот пациента. Несмотря на то что воздуховод предотвращает закрытие дыхательных путей языком или надгортанником, при проведении ИВЛ необходимы те же меры, что и при вентиляции без вспомогательных средств, т.е. запрокидывание головы, выдвижение вперед нижней челюсти и т.д.
Встав сбоку от пациента и обхватив двумя руками его подбородок и ветви нижней челюсти, запрокидывают голову назад и выдвигают челюсть вперед. После введения воздуховода для обеспечения герметичности системы пальцами одной руки зажимают нос, а второй плотно прижимают эластичный щиток вокруг рта и ритмично вдувают через мундштук воздух, контролируя вентиляцию по дыхательным движениям грудной клетки (рис. 10.17).
Рис. 10.17. Искусственная вентиляции легких методом «изо рта в трубку»
Другим вариантом искусственной вентиляции легких с применением простейших вспомогательных средств является метод «изо рта в маску». Для этого используют специальную маску, которая снабжена клапаном одностороннего движения воздуха, что защищает дыхательные пути оказывающего помощь и уменьшает чувство естественной брезгливости.
Запрокинув голову назад, выдвигают нижнюю челюсть вперед и открывают рот пациента, после чего на подбородок, рот и нос накладывают маску, которую плотно при-
Рис. 10.18. Искусственная вентиляция легких методом «изо рта в маску»
жимают большими, указательными и средними пальцами (рис. 10.18.). Затем делают глубокий вдох и через маску вдувают воздух в дыхательные пути, контролируя герметичность прилегания краев. У новорожденных маску накладывают сверху вниз, закрывая все лицо, а воздух вдувают очень осторожно только движениями щек.
Искусственная вентиляция легких с помощью дыхательных мешков («Àìáó», ÐÄÀ-1 и др.). Этот метод широко распространен и обладает рядом достоинств:
●простот в выполнении;
●отсутствует прямой контакт между оказывающим помощь и пациентом, т.е. нет «барьера брезгливости»;
●допускает дополнительное обогащение кислородом;
●исключает опасное повышение давления вдуваемого воздуха благодаря встроенному предохранительному клапану.
Выбрав правильный размер дыхательного мешка (взрослый, детский) и маски (рис. 10.19), 1-м и 2-м пальцами левой руки маску прижимают к лицу пациента, а
Рис. 10.19. Мешок «Амбу»
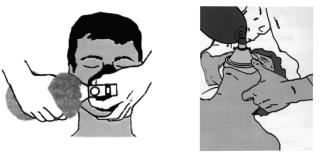
Рис. 10.20. Искусственная вентиляция легких мешком «Амбу»
3-м, 4-м и 5-м запрокидывают голову назад и выдвигают нижнюю челюсть вперед. Свободной рукой сжимают мешок и производят вдох (рис. 10.20, а). Пассивный выдох происходит в атмосферу через специальный клапан. При этом необходимо следить за тем, чтобы между вдохами было достаточно времени для выдоха. К мешку можно подвести кислород.
В трудной ситуации для правильного удержания маски используют обе руки – 1-ми пальцами прижимают маску к лицу, а остальными запрокидывают голову назад и выдвигают нижнюю челюсть вперед. В этом случае дыхание мешком проводит помощник (рис. 10.20, б). Использование ротоглоточного или носоглоточного воздуховода зна- чительно облегчает поддержание проходимости дыхательных путей, особенно в тех случаях, когда противопоказано запрокидывание головы (травма шейного отдела позвоночника).
Аппаратная искусственная вентиляция легких. Проводится с использованием автоматического респиратора че- рез эндотрахеальную трубку или трахеостому. Метод обладает рядом достоинств:
●освобождение рук;
●возможность выбора запрограммированной частоты дыхательных движений и дыхательного объема;
●возможность повышения концентрации кислорода до 100%;
●возможность использования ПДКВ (положительного давления в конце выдоха).

Показания к применению метода: острое нарушение дыхания; остановка сердечной деятельности с последующими реанимационными мероприятиями; кома (III или IV стадия); черепно-мозговая травма; нестабильная грудная клетка; интоксикация дыхательными ядами; интоксикация алкилфосфатами; после любой интубации, так как повышенное сопротивление дыхательных путей вле- чет за собой у самостоятельно дышащего пациента значи- тельное повышение работы дыхания и расхода кислорода; сочетанная травма; острые отравления; утопления; ожоги; эмболия легочной артерии; парциальное насыщение кислородом артериальной крови менее 90%; рО2 (артериальное) менее 40 мм рт. ст. при подаче кислорода через зонд или менее 60 мм рт. ст. при подаче обычного воздуха; концентрация углекислого газа в конце выдоха менее 45 мм рт. ст.; частота дыхательных движений более 35 в минуту.
Современные портативные аппараты автоматической системы вентиляции (рис. 10.21) проводят искусствен-
|
ное дыхание в режиме контро- |
|
|
лируемой вентиляции и обеспе- |
|
|
чивают высокую степень без- |
|
|
опасности пациента. Во время |
|
|
работы их пневматические ло- |
|
|
гические ячейки работают от |
|
|
одного источника питания и по- |
|
|
требляют минимальное количе- |
|
|
ство кислорода. Они обладают |
|
|
возможностью настройки мак- |
|
|
симального давления при вду- |
|
|
вании (с помощью клапана без- |
|
|
опасности), имеют дополнитель- |
Рис. 10.21. Портативный |
|
ную заслонку впускного отвер- |
|
аппарат искусственной |
|
стия для обеспечения свободно- |
|
вентиляции легких |
|
го дыхания пациента, дополни- |
|
тельную фильтрацию воздуха и антибактериальную защиту.
В стационарных условиях применяют ингаляцию увлажненного кислорода через катетер, введенный в носоглотку, продолженную или вспомогательную искусственную вентиляцию легких через маску или эндотрахеальную трубку (рис. 10.22, 10.23).
Рис. 10.22. Дыхательные Рис. 10.23. Искусственная вентиляция легаппараты для проведения ких с помощью эндотрахеальной трубки искусственной или вспомогательной вентиляции
легких и мониторинга
Режимы искусственной вентиляции легких
Принудительная ИВЛ (Controlled Mechanical Ventilation). В этом режиме аппарат переключается с выдоха на вдох по истечении заданного промежутка времени, который определяет частоту аппаратных вдохов. Дыхательный объем, частота аппаратных вдохов и минутный объем дыхания постоянны вне зависимости от попыток самостоятельного вдоха. Самостоятельное дыхание не предусмотрено. Баротравму легких предотвращает установка ограничения инспираторного давления.
Вспомогательно-принудительная ИВЛ (Assist-Control Ventilation). Установка датчика давления в дыхательный контур позволяет использовать попытку самостоятельного вдоха для запуска аппаратного вдоха. Регулируя чувствительность датчика, можно подобрать необходимую для запуска глубину самостоятельного вдоха. Аппарат настраивают на минимальную фиксированную частоту дыхания, но каждая попытка самостоятельного вдоха запускает аппаратный вдох. В отсутствие попыток самостоятельного дыхания аппарат работает в принудительном режиме.