
3 курс / Общая хирургия и оперативная хирургия / Nekhaev_A_N_Rychagov_G_P_Prakticheskie_navyki_v_obschey_khirurgii
.pdf
Рис. 8.103. Варианты кинезиотейпинга
пользовать вместе с другими видами лечения, например криотерапией, гидротерапией, массажем и электростимуляцией.

Глава 9. Лечебные и диагностические
манипуляции и процедуры
9.1. Пункционная биопсия щитовидной железы
Пункционную биопсию щитовидной железы используют для морфологической диагностики ее заболеваний в дооперационном периоде, а также для выработки адекватной лечебной тактики, особенно у пациентов с одиночными узлами. Она малотравматична, не уступает по диагностической эффективности инцизионной биопсии (достоверность 80–97%), позволяет уменьшить число неоправданных оперативных вмешательств и на 30–40% повысить частоту выявления рака щитовидной железы.
Показания:
●одиночный узел в щитовидной железе, особенно не накапливающий радиоактивный йод («холодный» узел);
●множественные узлы в щитовидной железе, когда доброкачественный характер их вызывает сомнение;
●аутоиммунный тиреоидит;
●наличие метастатических узлов на шее, когда необходимо выяснить источник метастазирования («скрытый» рак щитовидной железы);
●клинически определяемые злокачественные опухоли щитовидной железы, в том числе не подлежащие оперативному лечению, когда необходимо выполнить морфологическую верификацию патологического процесса;
●рецидивы зоба, аденом и злокачественных опухолей щитовидной железы.
Пациента укладывают на спину. С помощью УЗИ определяют участки железы с подозрительными изменениями, а также выбирают оптимальное место, направление и глубину пункции. В точке пункции кожные покровы обрабатывают антисептиком и выполняют местную анестезию кожи и подкожной клетчатки 0,5% раствором новокаина (тримекаина, лидокаина). При тонкоиголь-
382

ной аспирационной биопсии иглу диаметром 1 мм и длиной 25–40 мм, надетую на шприц, вводят в намеченное патологическое образование щитовидной железы. Потягивая за поршень шприца, в просвет иглы набирают небольшое количество ткани щитовидной железы, которую после извлечения иглы выдавливают на предметное стекло и отправляют на исследование. Иногда для лучшего забора материала через просвет иглы на 6–8 мм глубже ее острия вводят стоматологический пульпоэкстрактор, который несколько раз поворачивают вокруг оси и удаляют, а полученный с его помощью материал наносят на предметное стекло и отправляют на исследование. После удаления иглы кожу обрабатывают антисептиком, накладывают повязку и осуществляют компрессию места пункции в течение 3–5 мин.
При кистах щитовидной железы с помощью диагности- ческой аспирационной биопсии возможно проведение ле- чебной процедуры – удаление ее содержимого, причем неоднократно. Если после удаления жидкости киста рецидивирует, достигает больших размеров, имеет толстую фиброзную капсулу либо атипичные клетки, то показано оперативное вмешательство.
Несколько реже выполняют трепан-биопсию специальными иглами (рис. 9.1), которые позволяют получить столбик ткани щитовидной железы диаметром до 2,5 мм. Однако этот метод применительно к щитовидной железе излишне травматичен.
Рис. 9.1. Игла и аппарат для трепан-биопсии
Осложнения: ранение сосудов с кровоизлиянием и кровотечением.
383
9.2. Биопсия молочных желез
Показания:
●диагностика доброкачественных и злокачественных образований;
●хронический мастит.
Пункционная биопсия
Пункционную биопсию молочных желез используют для уточнения природы патологических образований в них, что существенно влияет на выбор оптимальной ле- чебной тактики и объем хирургического вмешательства. Производимая под контролем маммографической установки, она при пальпируемых образованиях позволяет верифицировать диагноз в 88–100%, а при непальпируемых – в 35–87% случаев. Достоверность ее под ультразвуковым контролем колеблется от 86 до 98%.
Тонкоигольная аспирационная биопсия. Применяется для исследования пальпируемых опухолей молочной железы. После уточнения локализации патологического образования, точки пункции, угла и глубины введения иглы пациентку укладывают на операционный или перевязочный стол на спину, кожные покровы железы обрабатывают антисептиком и в области намечаемой пункции выполняют местную анестезию 0,5% раствором новокаина (тримекаина, лидокаина). В патологическое образование вводят пункционную иглу с мандреном, предохраняющим ее полость от попадания неинформативного материала. Мандрен удаляют. Ткань для исследования берут вращательным движением иглы вокруг своей оси и потягиванием за поршень шприца (рис. 9.2 на цветной вклейке). После удаления иглы место пункции обрабатывают антисептиком и накладывают повязку. Взятый материал выдавливают на предметное стекло и отправляют для гистологического исследования.
При наличии выделений из соска производят мазки на предметное стекло и цитологическое исследование их, что позволяет поставить правильный диагноз при внутрипротоковых опухолях молочной железы.
Стереотаксическая тонкоигольная биопсия. Представляет собой метод, при котором с помощью тонкой иглы берется несколько образцов ткани из различных мест опухоли. В случае непальпируемой или глубоко располо-
384
женной опухоли ее выполняют под контролем маммографии или УЗИ.
Толстоигольная биопсия. Позволяет получить больший по размеру участок ткани молочной железы для гистологического и иммуногистохимического исследования. Для ее проведения используют толстую иглу, оснащенную режущим устройством, и аппарат для трепан-биопсии.
Стереотаксическая толстоигольная биопсия. Это забор толстой иглой образцов ткани из различных мест непальпируемой или глубоко расположенной опухоли под контролем маммографии или УЗИ.
Инцизионная биопсия
Данный метод биопсии заключается в иссечении под местной анестезией небольшого участка ткани опухоли, поэтому он уже больше похож на оперативное вмешательство. Зачастую инцизионную биопсию проводят в тех слу- чаях, когда результаты аспирационной биопсии недостаточно достоверны.
Эксцизионная биопсия
При эксцизионной биопсии производят оперативное вмешательство, во время которого иссекают часть либо всю опухоль. Эту манипуляцию нельзя считать лечебной, так как в случае обнаружения раковых клеток кроме самой опухоли необходимо удаление лимфатических узлов либо более обширное вмешательство. Если размеры опухоли при проведении эксцизионной биопсии менее 2,5 см, то иссекают всю опухоль, а если более 2,5 см, то лишь часть ее.
Осложнения: образование гематом, нагноений.
9.3. Диагностическая и лечебная пункция кист молочных желез
Диагностическую и лечебную пункцию кист молочных желез производят в первую фазу менструального цикла под контролем У3И. Отсутствие лучевой нагрузки позволяет использовать ее многократно в любой возрастной группе, а также в период беременности и лактации.
385
Показания:
●гомогенная анэхогенная структура кисты;
●симметричные «латеральные тени»;
●отсутствие атипического внутрикистозного эпителия по данным цитологического исследования.
Противопоказания:
●внутрикистозные разрастания;
●неправильная форма кисты;
●наличие несимметричных «латеральных теней»;
●поликистоз;
●атипизм клеток при цитологическом исследовании содержимого;
●рецидив кистообразования, если ранее при цитологи- ческом исследовании выявлялась выраженная пролиферация клеток эпителия;
●мастэктомия по поводу рака в анамнезе или ранее выявленная при секторальной резекции атипическая протоковая или дольковая гиперплазия.
После обработки кожных покровов железы антисептиком и анестезии места пункции 0,5% раствором новокаина (тримекаина, лидокаина) производят пункцию кисты под контролем УЗИ с полным забором ее содержимого для срочного цитологического исследования. С лечебной целью в полость кисты вводят 96% этиловый спирт в коли- честве, равном удаленному содержимому, который после экспозиции в течение 1 мин эвакуируют. Пункционную иглу удаляют, место прокола обрабатывают антисептиком
èнакладывают давящую повязку. В последующем за пациенткой наблюдают амбулаторно в течение двух лет. Рецидив кисты молочной железы является показанием к оперативному лечению.
Осложнения: некроз ткани молочной железы после введения спирта.
9.4. Пункция перикарда
Диагностическая и лечебная пункция перикарда может быть экстренной (при тампонаде сердца) и плановой (при экссудативном перикардите).
Показания: наличие выпота или крови в полости перикарда.
386
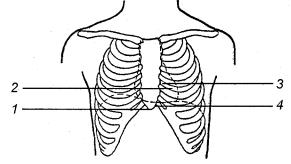
Предложено множество точек для пункции перикарда (рис. 9.3), однако наиболее часто используют точку Ларрея (между левой реберной дугой и мечевидным отростком) и точку Марфана (у верхушки мечевидного отростка). Пациенту придают полусидячее (с углом 45–50°) положение, так как оно способствует смещению жидкости в передне-нижний синус перикарда. Надевают халат, шапочку, нарукавники, очки или защитный экран, маску и перчатки. Кожу в области пункции дважды обрабатывают антисептиками. Местную анестезию производят тонкой иглой 0,5% раствором новокаина (лидокаина, тримекаина). Для пункции перикарда применяют иглу диаметром 1–2 мм и длиной до 15 см, соединенную со шприцем емкостью 10–20 мл. Подсоединение к игле электрода II стандартного отведения ЭКГ позволяет установить момент соприкосновения ее с перикардом. Иногда пункцию перикарда проводят под контролем УЗИ.
Рис. 9.3. Точки для пункции перикарда:
1 – по Марфану; 2 – по Куршманну; 3 – по Пирогову – Делорму; 4 – по Ларрею
Пункция по Ларрею. Иглой, через которую постоянно вводят новокаин (лидокаин, тримекаин) для дополнительного обезболивания, в углу, образованном левой реберной дугой и мечевидным отростком, прокалывают кожу, подкожную клетчатку и прямую мышцу живота с апоневрозом. После этого корпус шприца отклоняют к брюшной стенке под углом 30° и продвигают иглу на 2–3 см вверх и несколько левее, периодически потягивая поршень на себя (рис. 9.4). Подход иглы к перикарду ощущают по колеба-
387

ниям в ритме сокращений сердца, а прокол диафрагмы и попадание в полость перикарда – как «провал» через плотную ткань. В этот момент тянут поршень шприца на себя. Если в шприц ничего не поступает, то вводят 1–2 мл новокаина и вновь производят аспирацию. Первые порции патологического содержимого изучают визуально и направляют для цитологического, биохимического и бактериологи- ческого исследования или для определения гемоглобина. При получении крови обязательно проводят пробу Рувилуа – Грегуара.
Пункция по Марфану. Пункцию осуществляют строго по средней линии сразу под мечевидным
отростком. Иглу направляют вверх вдоль задней поверхности грудины приблизительно на 4 см, вводя новокаин (лидокаин, тримекаин) и периодически потягивая поршень шприца на себя.
Показателями эффективности пункции являются улуч- шение общего состояния пациента, появление сердечных тонов, уменьшение тахикардии, снижение диастолического и повышение систолического артериального давления.
Парастернальная пункция перикарда. Производится при наличии к ней показаний в случае воронкообразной деформации грудной клетки; вздутия живота; значительного увеличения печени; осумкованного перикардита, когда применение пункций по Ларрею и Марфану сопряжено с высоким риском.
Противопоказанием является гнойный перикардит (опасность занесения инфекции в плевральную полость).
Пункцию выполняют справа и слева у края грудины. Для того чтобы избежать прокола плевры, при достижении иглой межреберного промежутка наружный конец ее максимально наклоняют в латеральную сторону и иглу проводят позади грудины на глубину 1–2 см.
Осложнения: нарушения сердечного ритма; остановка сердца; инфаркт миокарда; ранение сердца при слишком
388
глубоком продвижении иглы; ранение желудка при направлении иглы под углом более 30° к поверхности передней брюшной стенки; гемоторакс вследствие повреждения внутренней грудной артерии; повреждение плевры и края легкого, что иногда приводит к пневмотораксу, плевриту и пневмонии; ранение коронарных сосудов, повреждение перикарда и прокол камер сердца.
9.5. Чрескожная катетеризация перикарда
При пункции перикарда по мере опорожнения околосердечной сумки сердце приближается на расстояние опасной близости к концу иглы, что может стать причи- ной ранения стенки желудочка при его сокращениях. Катетеризация исключает это осложнение. Кроме того, катетер в полости перикарда может быть использован для проведения повторных диагностических и лечебных процедур. Методика катетеризации проста и вместе с тем весьма эффективна. Она может быть применена у больных различного возраста, в том числе и у грудных детей.
Чрескожную катетеризацию полости перикарда производят с помощью набора для чрескожной аортографии по Сельдингеру. Он состоит из иглы длиной 15 см и диаметром 1,2–1,5 мм, металлического проводника с эластичной концевой частью и рентгеноконтрастного катетера, имеющего несколько боковых отверстий. Под контролем рентгенаппарата с электронно-оптическим преобразователем (ЭОП), УЗИ (рис. 9.5 на цветной вклейке) или КТ определяют проекцию верхушки сердца. В намеченной точке кожные покровы обрабатывают антисептиками, выполняют местную анестезию и иглой с мандреном пунктируют полость перикарда. Следует помнить, что при наличии в ней значительного количества жидкости опасность повреждения сердца минимальна. Убедившись в правильном положении иглы, мандрен удаляют, проводят проводник и иглу извлекают. На проводник насаживают катетер, который вращательно-поступательными движениями продвигают в полость перикарда, устанавливая его по диафрагмальной поверхности сердца. После удаления проводника шприцем из полости перикарда отсасывают жидкость, а катетер фиксируют к коже лейкопластырем.
389
9.6. Пункция плевральной полости
Пункция плевральной полости – это прокол грудной стенки и париетальной плевры иглой или троакаром с диагностической или лечебной целью. Диагностическая пункция часто сочетается с лечебной. Она позволяет установить характер содержимого в плевральной полости (экссудат, транссудат, кровь, воздух), удалить его и провести бактериологическое, цитологическое и биохимиче- ское исследование, осуществить промывание плевральной полости и ввести в нее различные лекарственные средства (антисептики, антибиотики, протеолитические ферменты, фибринолитические, гормональные и противоопухолевые средства). Плевральную пункцию также выполняют при наложении пневмоторакса с лечебной или диагностиче- ской целью.
Показания:
●экссудативный плеврит;
●гидроторакс;
●хилоторакс;
●эмпиема плевры;
●напряженный закрытый пневмоторакс;
●двусторонний пневмоторакс;
●гемоторакс;
●подозрение на опухоль плевры.
Противопоказания: облитерация плевральной полости. При пневмотораксе пациента укладывают на спину. При скоплении жидкости в плевральной полости пункцию обычно осуществляют в положении пациента сидя. Голову и туловище его наклоняют вперед, а плечо на стороне пункции отводят вверх и вперед, что позволяет расширить межреберные промежутки. При обширных рубцовых процессах в плевре пункцию производят в положении пациента лежа на здоровом боку, слегка опустив головной конец перевязочного или операционного стола, что позволяет предотвратить воздушную эмболию сосудов головного мозга в случае
ранения легкого и попадания воздуха в его вены. Пункцию выполняют с соблюдением всех правил асеп-
тики, как правило, под местной анестезией 0,5% раствором новокаина (лидокаина, тримекаина), которым инфильтрируют кожу и все ткани межреберья в точке намеченного прокола, ориентируясь на верхний край ребра. Кожу в
390
