
- •Группы риска по развитию рахита.
- •Лекарственные препараты витамина д:
- •Рекомендации по дозам холекальциферола для профилактики гиповитаминоза д
- •Патогенез
- •Клиника
- •Диагностика
- •Лечение
- •3.Гипервитаминоз д. Причины. Патогенез. Клинические формы. Диагностика. Дифференциальная диагностика. Лечение. Осложнения
- •Этиология
- •Патогенез
- •Клиника
- •Диагностика
- •Дифференциальный диагноз
- •Лечение
- •Осложнения и исход
- •4.Атопический дерматит. Этиология. Патогенез. Клиника. Диагностика. Дифференциальный диагноз. Современные принципы терапии. Исходы. Атопический дерматит
- •Этиология
- •Патогенез
- •Диагностика
- •Дифференциальная диагностика
- •Лечение
- •5.Токсикоз у детей раннего возраста. Этиология. Патогенез. Клиника. Диагностика. Дифференциальный диагноз. Современные принципы терапии. Исходы
- •7.Хронические расстройства питания. Питания (гипотрофия, паратрофия, гипостатура). Классификация. Этиология. Патогенез. Клиника. Диагностика. Лечение хронические расстройства питания
- •Этиология
- •Классификация хронических расстройств питания у детей раннего возраста (г. И.Зайцева, л. А. Строганова, 1981):
- •Основные клинические проявления гипотрофии у детей раннего возраста
- •Этиология
- •Патогенез
- •Клинические проявления
- •Диагноз и дифференциальный диагноз
- •Диагностика
- •Принципы диетотерапии у больных гипотрофией в период выяснения толерантности к пище
- •8.Железодефицитная анемия у детей раннего возраста. Этиология. Патогенез. Классификация. Клиника. Диагностика. Дифференциальная диагностика. Лечение. Профилактика железодефицитная анемия
- •Этиология
- •Патогенез
- •9.Острые пневмонии у детей раннего возраста. Этиология. Патогенез. Классификация. Клинические проявления пневмоний различных форм. Диагностика. Лечение. Осложнения
- •Типичные ошибки
- •10. Деструктивная пневмония у детей раннего возраста. Этиология. Клиника. Особенности клинического течения и диагностики в зависимости от этиологии пневмонии. Диагностика. Лечение
- •Лечение:
- •11. Острый бронхит у детей раннего возраста. Этиология. Патогенез. Классификация. Особенности проявлений в зависимости от клинических форм. Диагностика. Лечение
- •Этиология
- •Классификация впс
- •Диагностика впс
- •Критерии степени тяжести ба
- •Дифференциальная диагностика ба и обструктивного бронхита у детей раннего возраста
- •Этиология
- •Патогенез
- •Клиническая картина
- •Диагностика
- •Лечение
- •18.Хронические гастриты и гастродуодениты: классификация, этиология, патогенез. Клиника, диагностика, лечение. Диспансерное наблюдение. Хронический гастрит, гастродуоденит
- •20.Острый и хронический гломерулонефрит: этиология, патогенез, классификация. Клинические проявления различных форм. Дифференциальная диагностика. Принципы лечения различных форм.
- •21. Острый пиелонефрит: этиология, патогенез, классификация. Особенности клинической картины у детей различного возраста. Диагностика. Принципы лечения
- •Классификация пиелонефрита у детей (м.Я. Студеникин и соавт., 1980 г. С дополнениями в.Г. Майданника и соавт., 2002)
- •26.Врождённая дисфункция коры надпочечников (адреногенитальный синдром). Классификация. Клиника вирильной и сольтеряющей форм. Дифференциальный диагноз. Неонатальный скрининг. Лечение и профилактика.
- •Жалобы и анамнез
- •Физикальное обследование
- •Лабораторная диагностика
- •3.3Терапия радиоактивным йодом
- •4. Узловой/многоузловой зоб, диагностика у взрослых и детей
- •5. Узловой/многоузловой зоб, лечение у взрослых и детей
- •28.Тиреоидные гормоны их физиологическая роль в различные периоды онтогенеза. Симптомы гипо – и гипертиреоза у детей.
- •29.Диффузный токсический зоб у детей и подростков. Этиология. Патогенез. Клинические синдромы. Диагностика. Лечение. Диспансерное наблюдение.
- •4.Лечение
- •30.Гипотиреоз у детей и подростков. Классификация, патогенез первичного и вторичного гипотиреоза. Клинические синдромы. Лечение и профилактика. Критерии эффективности лечения гипотиреоза.
- •31.Врожденный гипотиреоз. Группа риска. Клинические признаки в периоде новорожденности. Скрининг новорожденных. Критерии диагноза
- •II этап — медико-генетическая лаборатория
- •32.Определение понятия «ожирение». Классификация. Конституционально-экзогенное и гипоталамическое ожирение. Этиология. Клинические проявления. Дифференциальный диагноз. Лечение. Прогноз.
- •2. Диагностика
- •2.4 Инструментальная диагностика
- •33.Критерии оценки физического развития. Нарушение роста у детей. Гипофизарный нанизм. Гигантизм. Низкорослость. Дифференциальный диагноз. Лечение. Прогноз.
- •35. Хроническая недостаточность коры надпочечников. Этиология. Патогенез, клиническая картина. Неотложная помощь. Лечение. Прогноз.
- •36. Болезнь и синдром Иценко-Кушинга. Определение. Этиология. Клиническая картина. Осложнения. Диагностика. Дифференциальный диагноз. Лечение.
Патогенез
Заболевание развивается на первично измененной коже. Генетически обусловленное нарушение кератизации рогового слоя у детей с атопическим дерматитом ведет к неспособности его удерживать воду. Роговой слой эпидермиса становится сухим, ломким. Он оказывается не в состоянии предотвратить воздействие внешних повреждающих агентов на кожу. Воспалительная пролиферация эпидермиса приводит к нарушению дифференцировки рогового слоя В процесс вовлекаются сальные железы, за счет гипоплазии которых и закупорки выводных протоков ещё более усугубляется сухость кожи. Развитие спонгиоза в области устья волосяных фолликулов – наиболее ранний и специфичный гистологический признак атопического дерматита. Таким образом, генетически определенный ксероз кожи при наличии склонности к атопии является обязательным условием возникновения и персистенции атопического дерматита. С другой стороны, роговой слой эпидермиса является естественным депо антигенов. В норме антигены рогового слоя недоступны для иммунной системы. Эта изолированность антигенов рогового слоя достигается его интактностью и жесткой связью антигенов с тканью. В случае нарушения рогового слоя собственные антигены становятся доступными иммунной системе и запускается процесс хронического иммунного воспаления. У детей-атопиков иммунный ответ развивается по Th-2-подобному пути, характеризующемуся высоким уровнем провоспалительных цитокинов ИЛ-4, ИЛ-5 и иммуноглобулинов Е, а также снижением продукции гамма-интерферона. ИЛ-4 подавляет продукцию гамма-интерферона, способствует повышенному синтезу IgE. Кроме того, он обеспечивает миграцию эозинофилов в очаг воспаления, обуславливая развитие клеточной инфильтрации, характерной для поздней фазы аллергического воспаления. ИЛ-5 также стимулирует эндотелиальную адгезию эозинофилов, тем самым способствуя хронизации кожного процесса. При хроническом процессе кожа обильно инфильтрирована эозинофилами, роль которых в течении атопического дерматита неоднозначна. Эозинофил – это прежде всего секреторная клетка, выделяющая различные белки, перекисные радикалы, липиды. Основная функция эозинофилов – борьба с гельминтами за счет выброса протеинов (эозинофильный катионный протеин, гигантский базовый протеин) и ферментов (пероксидаза, арилсульфатаза). Эозинофил содержит гистаминазу, тем самым способствуя разрушению гистамина и уменьшению отека и зуда. В очаге аллергического воспаления эозинофилы находятся не для того, чтобы его поддерживать, а для того, чтобы гасить его и своими цитотоксическими продуктами уничтожать чужеродные клетки. В то же время, скопления эозинофилов в коже, избыточный выброс ими белков и ферментов, приводят к повреждению клеток, развитию лихенификации, утолщению и огрубению эпидермиса. Таким образом, проникновение эозинофилов в очаг воспаления – ошибочная реакция клетки на чужеродный белок, напоминающий белок гельминта. Поэтому роль эозинофилов при атопическом дерматите имеет двоякое значение: это фактор защиты и агрессии.
Мультифакторный патогенез атопического дерматита подтверждается также наличием группы факторов, способствующих не только более раннему его появлению, но и поддержанию заболевания даже тогда, когда сенсибилизация к релевантным (виновным) аллергенам выражена не резко. Важное значение имеет состояние вегетативной и центральной нервной системы. При атопическом дерматите у детей преобладает парасимпатическое звено вегетативной регуляции (ваготония). Дополнительными триггерами обострения заболевания могут быть перенапряжение, возбуждение, страх. Окончания чувствительных С-волокон в коже способны реагировать на различные стимулы: температуру, давление, раздражение различными веществами и передавать информацию в центральную нервную систему. В ответ на раздражение выделяются нейропептиды ( субстанция Р, кальцитониноподобный пептид, нейротензины А и В), результатом воздействия которых являются вазодилатация и эритема. Нейропептиды также индуцируют высвобождение гистамина из тучных клеток и базофилов, вследствие чего у больных развивается интенсивный зуд кожных покровов.
Клиническая картина
Обычно манифестация АтД у детей происходит на первом году жизни. Заболевание проходит в своем развитии три стадии, которые могут быть разделены периодами ремиссии или переходить одна в другую
Младенческая форма (с рождения и до 2 лет). Излюбленная локализация процесса – область лица, за исключением носогубного треугольника. Кожа гиперемирована и отечна, отмечаются эссудация (мокнутие), шелушение, макуло-папулезные высыпания. Сыпь может распространяться на наружную поверхность конечностей, запястья, туловище, ягодицы. Субъективно беспокоит зуд различной интенсивности. Дермографизм красный.
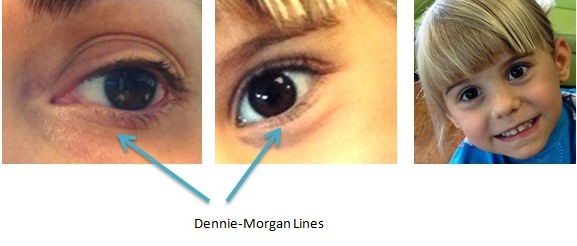
Детская форма (от 2 до 12 лет). Кожные высыпания локализуются преимущественно на сгибательных поверхностях конечностей, локтевых и подколенных ямках, передне-боковой поверхности шеи, тыле кисти. Может отмечаться гиперпигментация век, появление характерной складки кожи под нижним веком (линия Денье-Моргана). Характерны гиперемия кожи, отек, лихенификация (вторичное изменение кожного покрова, обусловленное утолщением эпидермиса и разрастанием сосочков дермы, характеризуется уплотнением, сухостью, усилением кожного рисунка, иногда – шелушением). Отмечаются также папулы, экскориации, болезненные трещины кожи. Кожные покровы сухие с большим количеством чешуек. Субъективно отмечается выраженный зуд. Дермографизм белый или смешанный.
Подростковая форма (от 12 до 18 лет). Характеризуется наличием крупных папул, выраженной лихенификацией, а также множеством экскориаций в очагах поражения. Процесс локализуется на лице (периорбикулярная, периоральная области), шее (в виде «декольте»), локтевых сгибах, запястьях, тыле кисти. Зуд сильный, нарушает сон, жизнедеятельность. Дермографизм белый, стойкий.
У подростков может наблюдаться пруригинозная форма АтД, которая характеризуется сильнейшим зудом и множественными фолликулярными папулами, плотной консистенции, шаровидной формы с многочисленными рассеянными экскориациями на поверхности папул. Эти высыпания сочетаются с выраженной лихенизацией с типичной для этого возраста локализацией на сгибательных поверхностях конечностей.
При ограниченном атопическом дерматите процесс ограничивается локтевыми или подколенными сгибами, или областью кистей, или лучезапястных суставов, или шеей. Вне очагов поражения кожа визуально не изменена.
Распространенный атопический дерматит (более 5% поверхности кожи) характеризуется распространением процесса на прилегающие к очагам поражения участки кожи (конечности, туловище). Вне очагов поражения кожа имеет сероватый оттенок, нередко с мелкопластинчатым шелушением.
Диффузный атопический дерматит является наиболее тяжелой формой заболевания. Характеризуется поражением всей поверхности кожи (за исключением ладоней, носогубного треугольника). В процесс вовлекаются кожа живота, паховые и ягодичные складки.
Легкое течение заболевания характеризуется умеренной гиперемией кожных покровов, единичными папуло-везикулезными элементами, слабым зудом. Частота обострений – 1-2 раза в год.
При среднетяжелом течении наблюдаются множественные очаги поражения на коже с инфильтрацией и лихенификацией. Зуд умеренный или сильный. Частота обострений – 3-4 раза в год.
Для тяжелого течения свойственны множественные и обширные очаги поражения с выраженной экссудацией, стойкой инфильтрацией и лихенификацией. Зуд сильный «пульсирующий» или постоянный. Частота обострений – 5 и более раз в год.
Степень тяжести атопического дерматита также может оцениваться по системе SCORAD (Scoring of Atopic Dermatitis), которая разработана Европейской рабочей группой. Эта система учитывает следующие показатели: распространенность кожного процесса, интенсивность клинических проявлений и субъективные симптомы (зуд кожи и нарушения сна) и имеет балльную шкалу от 0 (нет проявлений поражения кожи) до 103 (максимально выраженные проявления заболевания).
Шкала SCORAD
Параметр А
Распространенность кожного процесса — площадь пораженной кожи (%), которую рассчитывают по правилу «девятки» (см. рис. 1). Для оценки также можно использовать правило «ладони» (площадь ладонной поверхности кисти принимают равной 1% всей поверхности кожи).
Параметр В
Для определения интенсивности клинических проявлений подсчитывают выраженность 6 признаков (эритема, отек/папулы, корки/мокнутие, экскориации, лихенификация, сухость кожи). Каждый признак оценивают от 0 до 3 баллов (0 —отсутствует, 1 — слабо выражен, 2 — выражен умеренно, 3 — выражен резко; дробныезначения не допускаются). Оценку симптомов проводят на участке кожи, где они максимально выражены. Общая сумма баллов может быть от 0 (кожные поражения отсутствуют) до 18 (максимальная интенсивность всех 6 симптомов). Один и тот же участокпораженной кожи можно использовать для оценки выраженности любого количества симптомов.
А. Площадь поверхности отдельных участков тела (оценивается врачом)
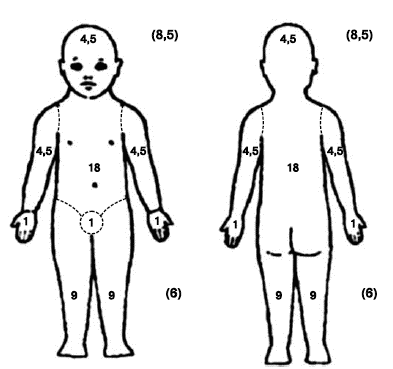
Площадь проявлений атопического дерматита на отдельных участках тела
Участки тела |
Площадь поражения |
Передняя поверхность головы (4,5%) |
|
Задняя поверхность головы (4,5%) |
|
Передняя поверхность туловища (18%) |
|
Задняя поверхность туловища (18%) |
|
Гениталии (1%) |
|
Передняя поверхность левой руки (4,5%) |
|
Задняя поверхность левой руки (4,5%) |
|
Передняя поверхность правой руки (4,5%) |
|
Задняя поверхность правой руки (4,5%) |
|
Передняя поверхность левой ноги (9%) |
|
Задняя поверхность левой ноги (9%) |
|
Передняя поверхность правой ноги (9%) |
|
Задняя поверхность правой ноги (9%) |
|
Итого |
|
Показатель А = ______________
В. Интенсивность клинических проявлений (оценивается врачом)
Способ оценки
0= отсутствие проявлений
1=легкие проявления
2=умеренные проявления
3= тяжелые проявления
Оценка клинических проявлений АтД
Клинические проявления |
Оценка в баллах |
Эритема |
|
Отек или папулезность |
|
Мокнутье/корки |
|
Расчесы |
|
Лихенификация |
|
Сухость |
|
Итого |
|
Показатель В = ______________
С. Выраженность субъективных симптомов (оценивается пациентом)
Отсутствие зудаОчень сильный зуд
0 |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
→→ → → → → → → → →→
Отсутствие нарушения снаОчень сильное нарушение сна
0 |
1 |
2 |
3 |
4 |
5 |
6 |
7 |
8 |
9 |
10 |
→ → → → → → → → → →→
Показатель С = ______________________________
Рисунок 1. Шкала оценки тяжести клинических проявлений SCORAD
Субъективные симптомы — зуд кожных покровов и нарушения сна — оценивают только у детей старше 7 лет. Пациенту или его родителям предлагается указать точку впределах 10-сантиметровой линейки, соответствующую, по их мнению, степени выраженности зуда и нарушений сна, усредненную за последние 3 суток. Сумма баллов субъективных симптомов может колебаться от 0 до 20.
Как рассчитать индекс SCORAD?
Общую оценку рассчитывают по формуле: А/5 + 7В/2 + С. Общая сумма баллов по шкале SCORAD может составлять от 0 (клинические проявления поражения кожи отсутствуют) до 103 (максимально выраженные проявления атопического дерматита).
При значении индекса SCORAD до 20 баллов течение АтД определяют как легкое, от 20 до 40 баллов как средней тяжести, выше 40 баллов - тяжелое.
Как оценить выраженность клинических проявлений у детей до 7 лет?
У детей до 7 лет для определения интенсивности клинических проявлений может быть использован модифицированный индекс SCORAD — TIS (The Three Item Severity score), который определяется по аналогичным SCORAD параметрам А и В и рассчитываетсяпо формуле А/5 + 7B/2.
Оценку симптомов следует проводить на участке кожи, где они максимально выражены. Один и тот же участок пораженной кожи можно использовать для оценки выраженности любого количества симптомов. Параметр С у детей до 7 лет не определяют,учитывая малый возраст обследуемых, а следовательно отсутствие возможности оценитьстепень субъективных ощущений самим пациентом.
