
- •1. «Общественное здоровье и здравоохранение», как наука о закономерностях общественного здоровья, способах его охраны и улучшения.
- •3. Динамика населения. Механическое движение населения и его значение для здравоохранения. Миграция населения. Проблема урбанизации.
- •8. Основные средства в здравоохранении. Статистика основных средств, показатели.
- •Показатели использования основных средств
- •10. Современные представления о здоровье населения. Уровни оценки здоровья. Оценка индивидуального здоровья. Группы здоровья.
- •14. Участковый принцип поликлинического обслуживания пациентов. Функции участковых врачей-терапевтов.
- •20. Мероприятия по предупреждению материнской и перинатальной смертности, заболеваемости новорожденных.
- •22. Общие характеристики и компоненты качества медицинской помощи.
- •23. Организация стационарной помощи населению. Структура, функции стационара. Порядок поступления и выписки больных. Показатели деятельности стационара.
- •28. Медицинская этика, деонтология. Содержание и основные проблемы.
- •29. Организация стационарной помощи детям. Особенности структуры стационара детской больницы. Анализ деятельности стационара.
- •I неспособность к самостоятельному передвижению и потребность в постоянной помощи других лиц;
- •48. Роль абсолютных и относительных величин в сборе и обработке медико-социальной информации. Виды относительных величин. Методика расчета.
- •49. Здравоохранение в зарубежных странах. Социально – экономические модели здравоохранения.
- •62. Медико-социальные аспекты травматизма. Определение понятия, виды, региональные особенности, причины. Травматизм у различных групп населения. Организация травматолого-ортопедической помощи.
- •67. Система обеспечения качества медицинской помощи.
- •68. Заболеваемость важнейшими социально-значимыми болезнями. Определение. Методика изучения.
- •71. Номенклатура учреждений здравоохранения.
- •77. Обязательное медицинское страхование. Понятия. Субъекты и участники омс. Базовая программа омс.
- •80. Медико-социальные проблемы здоровья женщин. Гинекологическая заболеваемость. Возрастные особенности заболеваемости женщин. Состояние здоровья беременных.
- •81. Статистика амбулаторно-поликлинических учреждений. Основные группы показателей медицинской деятельности амбулаторно-поликлинических учреждений. Методика расчета показателей.
- •82. Медико-социальные проблемы, связанные с физическим развитием населения.
- •83. Экспертиза стойкой нетрудоспособности. Порядок направления на медико-социальную экспертизу.
- •84. Информатизация в здравоохранении. Понятия «информация», «медицинская информация», «информационные потоки». Виды медицинской информации.
- •Виды медицинской информации
- •88 Организация стационарной помощи. Организация работы городской больницы для детей. Основные показатели деятельности.
- •Методы планирования в здравоохранении:
- •90. Индивидуальная программа реабилитации инвалидов. Виды реабилитации.
- •91. Система законодательства об охране здоровья граждан.
- •92. Экспертиза трудоспособности. Понятия. Экспертиза временной нетрудоспособности в лечебно – профилактических учреждениях. Уровни проведения экспертизы. Функции лечащего врача.
- •99. Программа государственных гарантий оказания гражданам Российской Федерации бесплатной медицинской помощи. Задачи. Группы нормативов для разработки программы. Анализ выполнения Программы.
- •101. Смертность. Определение. Методика изучения. Показатели смертности. Особенности смертности в Российской Федерации.
- •104. Областные медицинские учреждения. Областная больница, ее задачи, структура, функции. Показатели деятельности.
- •106 . Статика населения. Определение. Методика изучения. Показатели.
- •108. Добровольное медицинское страхование. Понятие. Отличия добровольного медицинского страхования от обязательного медицинского страхования
92. Экспертиза трудоспособности. Понятия. Экспертиза временной нетрудоспособности в лечебно – профилактических учреждениях. Уровни проведения экспертизы. Функции лечащего врача.
Экспертиза трудоспособности - это вид экспертизы, который заключается в определении причин, длительности, степени временной или стойкой утраты трудоспособности человека в связи с заболеванием, травмой или другой причиной, а также определении потребности пациента в видах медицинской помощи и мерах социальной защиты.
Временная нетрудоспособность (ВН) - это состояние организма человека, обусловленное заболеванием, травмой и другими причинами, при которых нарушения функций сопровождаются невозможностью выполнения профессионального труда в обычных производственных условиях в течение определенного промежутка времени, то есть носят обратимый характер. Полная временная нетрудоспособность - это невозможность выполнения любого труда на определенный срок, сопровождающаяся необходимостью создания специального режима и проведения лечения.(больн лист)
Частичная временная нетрудоспособность наступает у человека в отношении своей обычной профессиональной деятельности при сохранении способности выполнять другую работу с иным облегченным режимом или уменьшенным объемом. (2 мес) Экспертиза временной нетрудоспособности производится в государственных, муниципальных и частных организациях здравоохранения.
Документом, удостоверяющим временную нетрудоспособность граждан и подтверждающим их временное освобождение от работы, служит листок нетрудоспособности, который выдается:
• при заболеваниях;
• при травмах, отравлениях и иных состояниях, связанных с временной потерей трудоспособности;
• на период долечивания в санаторно-курортных учреждениях;
• при необходимости ухода за больным членом семьи;
• на период карантина;
• на время протезирования в условиях стационара;
• на период отпуска по беременности и родам;
• при усыновлении ребенка.
Уровни проведения экспертизы временной нетрудоспособности:
первый -- лечащий врач;
второй – врачебная комиссия организации ЗО
третий – врачебная комиссия органа управления здравоохранением муниципального р-на (гор-го округа)
четвертый – врачебная комиссия органа управления здравоохр-ем субъекта РФ
пятый -- главный специалист по экспертизе временной нетрудоспособности Министерства здравоохранения России. Функции леч врача:
1. установление факта временной нетр: критерии:1группа- мед. критерии (симптомы итд), 2 группа_социальные критерии: профессия, род занятий, условия труда итд.
2. выдача л/н ( в день обращения лечащий врач может выдавть до 15 дней, далее на ВК)
3. врач входит в состав ВК. - в первичных медицинских документах фиксирует жалобы пациента, анамнестические и объективные данные, назначает необходимые обследования и консультации, формулирует диагноз заболевания и степень функциональных нарушений - рекомендует лечебно-оздоровительные мероприятия, вид лечебно-охранительного режима, назначает дополнитель - ные обследования, консультации;
- определяет сроки нетрудоспособности с учетом индивидуаль - ных особенностей течения основного и сопутствующих заболеваний, наличия осложнений и ориентировочных сроков не - трудоспособности при различных заболеваниях и травмах; Выдается на календарные дни, за все дни, проведенные в стационаре.
93. Медико-социальные аспекты болезней кожи и инфекций, передающихся преимущественно половым путем. Основные факторы риска. Заболеваемость болезнями кожи и ИПППП, возрастно-половые особенности. Организация лечебно-профилактической помощи больным. Деятельность кожно-венерологического диспансера. Показатели работы.
К ИППП относятся: 1) «классические»
венерические
болезни:
сифилис; гонорея; мягкий шанкр;
лимфогранулематоз венерический,
называемый также четвертой венерической
болезнью; донованоз, паховая гранулема
или пятая венерическая болезнь. 2) Другая
большая группа включает болезни,
передающиеся преимущественно половым
путем с
преимущественным поражением половых
органов: хламидиоз, трихомониаз,
микоплазмоз, генитальный герпес;
Первичная
заболеваемость:
1) Трихономоноз, 2)сифилис, 3) хламидиоз
4) Гонорея.
Факторы
риска:
Беспорядочные,
случайные сексуальные связи, занятие
коммерческим сексом, употр. инъекционных
наркотиков, не использование средств
профилактики, жертвы насилия, анальные
контакты,начало пол. жизни в раннем
возрасте, употребление алкоголя (в 2-3
раза превышает проницаемость слиз.),
секс. контакты с лицами из маргинальных
групп (беженцы, бомжи).
Кожно-венерологический
диспансер
является самостоятельным специализированным
медицинским учреждением, предназначенным
для оказания
профилактической,лечебно-диагностическойпомощи
населению при заболеваниях кожи,
подкожной клетчатки и инфекциях,
передающихся преимущественно половым
путем (ИПППП), а также проведению
комплекса противоэпидемических
мероприятий
по их предупреждению.
С учетом этого
основными задачами
диспансера являются:
•оказание
специализированной
консультативной и лечебнодиагностической
дермато-венерологическойпомощи населению
вамбулаторно-поликлиническихи
стационарных условиях;
•разработка
территориальных целевых программ
по борьбе
с ИПППП;
•проведение совместно с
Центрами гигиены и эпидемиологии
мониторинга
за ИПППП
и заразными кожными заболеваниями;
•оказание
организационно-методическойи
консультативной помощи
учреждениям общелечебной сети по
вопросам профилактики, диагностики и
лечения больных, страдающих иппПп и
заразными кожными заболеваниями;
•участие
в работе лицензионных и экспертных
комиссий органов управления
здравоохранением, фондов обязательного
медицинского страхования, страховых
медицинских организаций, для контроля
за медицинской деятельностью коммерческих
структур и частнопрактикующих врачей,
оказывающих дермато-венерологическую,гинекологическую,
урологическую помощь;
•внедрение в
практику работы кожно-венерологических
учреждений современных медицинских
технологий профилактики,
диагностики и лечения ИПППП и
дерматозов;
•пропаганда
среди населения совместно с центрами
медицинской профилактики знаний по
предупреждению заразных кожных
заболеваний и ИПППП и др.
Диспансер
может иметь в своей структуре следующие
подразделения:поликлиническое,
стационарноеотделения,организационнометодический
отдел (кабинет), отделения первичной
профилактики и периодических медицинских
осмотров, клинико-диагностическую,бактериологическую,
иммунологическую лаборатории,
косметологическое отделение (кабинет)
и др.
Показатели:
ИППП относятся: 1) «классические»
венерические
болезни:
сифилис; гонорея; мягкий шанкр;
лимфогранулематоз венерический,
называемый также четвертой венерической
болезнью; донованоз, паховая гранулема
или пятая венерическая болезнь. 2) Другая
большая группа включает болезни,
передающиеся преимущественно половым
путем с
преимущественным поражением половых
органов: хламидиоз, трихомониаз,
микоплазмоз, генитальный герпес;
Первичная
заболеваемость:
1) Трихономоноз, 2)сифилис, 3) хламидиоз
4) Гонорея.
Факторы
риска:
Беспорядочные,
случайные сексуальные связи, занятие
коммерческим сексом, употр. инъекционных
наркотиков, не использование средств
профилактики, жертвы насилия, анальные
контакты,начало пол. жизни в раннем
возрасте, употребление алкоголя (в 2-3
раза превышает проницаемость слиз.),
секс. контакты с лицами из маргинальных
групп (беженцы, бомжи).
Кожно-венерологический
диспансер
является самостоятельным специализированным
медицинским учреждением, предназначенным
для оказания
профилактической,лечебно-диагностическойпомощи
населению при заболеваниях кожи,
подкожной клетчатки и инфекциях,
передающихся преимущественно половым
путем (ИПППП), а также проведению
комплекса противоэпидемических
мероприятий
по их предупреждению.
С учетом этого
основными задачами
диспансера являются:
•оказание
специализированной
консультативной и лечебнодиагностической
дермато-венерологическойпомощи населению
вамбулаторно-поликлиническихи
стационарных условиях;
•разработка
территориальных целевых программ
по борьбе
с ИПППП;
•проведение совместно с
Центрами гигиены и эпидемиологии
мониторинга
за ИПППП
и заразными кожными заболеваниями;
•оказание
организационно-методическойи
консультативной помощи
учреждениям общелечебной сети по
вопросам профилактики, диагностики и
лечения больных, страдающих иппПп и
заразными кожными заболеваниями;
•участие
в работе лицензионных и экспертных
комиссий органов управления
здравоохранением, фондов обязательного
медицинского страхования, страховых
медицинских организаций, для контроля
за медицинской деятельностью коммерческих
структур и частнопрактикующих врачей,
оказывающих дермато-венерологическую,гинекологическую,
урологическую помощь;
•внедрение в
практику работы кожно-венерологических
учреждений современных медицинских
технологий профилактики,
диагностики и лечения ИПППП и
дерматозов;
•пропаганда
среди населения совместно с центрами
медицинской профилактики знаний по
предупреждению заразных кожных
заболеваний и ИПППП и др.
Диспансер
может иметь в своей структуре следующие
подразделения:поликлиническое,
стационарноеотделения,организационнометодический
отдел (кабинет), отделения первичной
профилактики и периодических медицинских
осмотров, клинико-диагностическую,бактериологическую,
иммунологическую лаборатории,
косметологическое отделение (кабинет)
и др.
Показатели:




94. Права граждан в области охраны здоровья. Основным законом РФ, в соответствии с которым формируется вся нормативная правовая база здравоохранения, является принятая в 1993 г. Конституция Российской Федерации.
Во 2-й главе Конституции сформулирован ряд прав и свобод граждан, касающихся охраны здоровья и жизни любого человека, деятельности медицинских работников, и установлены следующие принципы:
•о праве на жизнь (ст. 20);
•об охране достоинства личности государством, о недопустимости подвергаться унижающему человеческое достоинство обращению, медицинским, научным или иным опытам без добровольного согласия (ст. 21);
•о защите государством материнства, детства и семьи (ст. 38);
•о гарантиях социального обеспечения по возрасту, в случае болезни и инвалидности (ст. 39);
•о праве на охрану здоровья и бесплатную медицинскую помощь (ст. 41);
•о праве на благоприятную окружающую среду и возмещение ущерба, причиненного здоровью человека экологическим правонарушением (ст. 42).
В соответствии с Конституцией РФ в 1993 г. приняты «Основы законодательства Российской Федерации об охране здоровья граждан».
Пациент имеет право: -выбор врача и мед организации. -профилактику, диагностику и лечение. -получание консультации специал. -облегчение боли связ. С заболеванием -получание информации о своих правах и обязаностях. -получение питания. -защита сведений, сод врачебную тайну. -отказ на мед вмешательноство. -возмещение вреда здоровью. -допуск адваката для защиты прав. -допуск священослужителя.
Государство обеспечивает гражданам право на охрану здоровья независимо от пола, расы, национальности, языка, социального происхождения, должностного положения, места жительства, вероисповедания, принадлежности к общественным объединениям, а также других обстоятельств.
Государство гарантирует гражданам защиту от любых форм дискриминации, обусловленной наличием у них каких-либо заболеваний. Лица, виновные в нарушении этого положения, несут установленную законом ответственность.
Гражданам Российской Федерации, находящимся за ее пределами, гарантируется право на охрану здоровья в соответствии с международными договорами Российской Федерации.
Граждане имеют право на регулярное получение достоверной и своевременной информации о факторах, способствующих сохранению здоровья или оказывающих на него вредное влияние, включая информацию о санитарно-эпидемическом состоянии района проживания, рациональных нормах питания, продукции, услугах, их соответствии санитарным нормам и правилам, о других факторах. Эти сведения предоставляются местной администрацией средствам массовой информации или непосредственно гражданам по их запросам в порядке, установленном Правительством РФ. В интересах охраны здоровья граждан реклама алкогольных напитков и табачных изделий в средствах массовой информации запрещена. Нарушение указанной нормы влечет ответственность, установленную законодательством Российской Федерации.
При заболевании, утрате трудоспособности и в иных случаях граждане имеют право на медико-социальную помощь, которая включает профилактическую, лечебно-диагностическую, реабилитационную, протезно-ортопедическую и зубопротезную помощь, а также меры социального характера по уходу за больными, нетрудоспособными и инвалидами, включая выплату пособия по временной нетрудоспособности. Гарантированный объем бесплатной мед. помощи гражданам обеспечивается в соответствии с программой ОМС.
Граждане имеют право на дополнительные медицинские и иные услуги на основе программ добровольного медицинского страхования за счет средств предприятий, учреждений и организаций, своих личных средств и иных источников, не запрещенных законодательством.
Граждане имеют право на льготное обеспечение протезами, ортопедическими, корригирующими изделиями, слуховыми аппаратами, средствами передвижения и иными специальными средствами. Категории граждан, имеющих это право, а также условия и порядок их обеспечения льготной протезно-ортопедической и зубопротезной помощью определяются Правительством РФ.
Граждане имеют право на медицинскую экспертизу, в том числе независимую, которая проводится по их личному заявлению в спец. учреждениях.
Дети, подростки, учащиеся, инвалиды и пенсионеры, занимающиеся физической культурой, имеют право на бесплатный медицинский контроль.
Работающие граждане имеют право на пособие при карантине в случае отстранения их от работы органами санэпиднадзора вследствие заразного заболевания. Если карантину подлежат несовершеннолетние или граждане, признанные в установленном законом порядке недееспособными, пособие выдается одному из родителей (иному законному представителю) или иному члену семьи в установленном законом порядке.
95. Районные медицинские учреждения. Центральная районная больница, ее задачи, структура, функции. Организационно-методическая работа ЦРБ. Межрайонные специализированные больницы, диспансеры, отделения. Роль районных специалистов.
Второй этап обеспечения медицинской помощью сельского населения осуществляют учреждения здравоохранения муниципального района, среди которых ведущее место занимает центральная районная больница (ЦРБ). ЦРБ осуществляет основные виды специализированной квалифицированной медицинской помощи и одновременно выполняет функции органа управления здравоохранением на территории муниципального района. Мощность ЦРБ зависит от численности населения, его обеспеченности другими больничными учреждениями, иных медико-организационных факторов, и устанавливается администрацией муниципальных образований. Как правило, мощность ЦРБ составляют от 100 до 500 коек. Профиль и количество специализированных отделений в составе ЦРБ зависят от ее мощности, однако оптимальное число их должно быть не менее пяти: терапевтическое; хирургическое с травматологией, педиатрическое, инфекционное, родильное и гинекологическое (если в районе нет родильного дома).
Главный врач центральной районной больницы является руководителем здравоохранения муниципального района. Организует работу и руководит деятельностью среднего и младшего медицинского персонала главная медицинская сестра больницы. В структуре ЦРБ имеется поликлиника, которая оказывает первичную медико-санитарную помощь сельскому населению по направлениям фельдшеров ФАПов, врачей амбулаторий, центров общей врачебной (семейной) практики.
Оказание внебольничной и стационарной лечебно-профилактической помощи детям в муниципальном районе возлагается на детские консультации (поликлиники) и детские отделения центральных районных больниц. Профилактическая и лечебная работа детских поликлиник и детских отделений районных больниц осуществляется на тех же принципах, что и в городских детских поликлиниках.
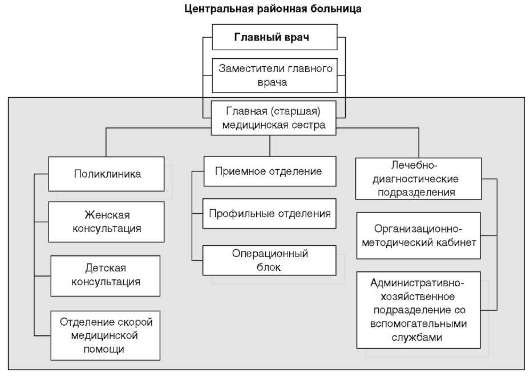 С
целью приближения
специализированной медицинской
помощи к сельскому населению могут
создаваться межрайонные
медицинские центры.
Функции таких центров выполняют крупные
ЦРБ, способные обеспечить население
данного муниципального района недостающими
видами специализированной,
высококвалифицированной стационарной
или амбулаторно-поликлинической
медицинской помощи.
С
целью приближения
специализированной медицинской
помощи к сельскому населению могут
создаваться межрайонные
медицинские центры.
Функции таких центров выполняют крупные
ЦРБ, способные обеспечить население
данного муниципального района недостающими
видами специализированной,
высококвалифицированной стационарной
или амбулаторно-поликлинической
медицинской помощи.
Их функция:
-консультативный приём в поликлиниках больных, направленных из ЛПУ
-госпитализация больных из прикреплённых ЛПУ
-методическая и консультативная помощь врачам, прикреплённых районов, включая экспертизу трудоспособности.
Анализ деятельности стационара и поликлиники ЦРБ оценивается такими же показателями, как в городской больнице и поликлинике.
96. Медико-социальные аспекты болезней системы кровообращения. Основные факторы риска. Заболеваемость болезнями системы кровообращения, смертность, летальность, возрастно-половые особенности. Организация лечебно-профилактической помощи больным с сердечно-сосудистыми заболеваниями.
Занимает 1 место по причинам смертности. Заболеваемость от 15-17 млн, умерших- 1.3 млн, 43% инвалидности, 9% временной утраты. Причины: смерть от ИБС, цереброваскулярные. Факторы риска: Управляемые: образ жизни, биологические факторы – высокое АД, холестерин., психосоцальные – стресс, усталость. Неуправляемые: пол, возраст, наследственное. Первичные: курение, алкоголь, питание, наркотики, гиподинамия, стресс. Вторичные:диабет, артер гипертензия, гиперхолистеринемия, аллергия.
— с возрастом отмечается повышение уровня заболеваемости» сердечно-сосудистыми болезнями (кроме ревматизма);
— у женщин показатели заболеваемости (кроме инфаркта миокарда) выше, чем у мужчин.
распространенность основных групп сердечно-сосудистых заболеваний такова: из 1000 жителей ишемическая болезнь сердца в среднем наблюдается у 130—140, гипертоническая болезнь — у 50—60, хронические ревматические болезни сердца — у 20—30 человек.
Организация лечебно-профилактической помощи больным с сердечно-сосудистыми заболеваниями неревматической этиологии и ревматизмом.
Основной организационной формой работы по профилактике и лечению заболеваний сердца и сосудов является диспансеризация.
Наибольший эффект лечебно-профилактических мероприятий достигается в начальных стадиях заболевания. С целью раннего выявления больных врачи на поликлинических приемах, а также при посещении больных на дому независимо от причины обращения измеряют артериальное давление и обследуют состояние сердечнососудистой системы. Большое значение имеют профилактические осмотры с тщательным обследованием рабочих, промышленных предприятий, учащихся, рабочих-подростков и других групп населения. В зависимости от характера заболевания и состояния больного врачи намечают ряд лечебно-профилактических мероприятий: медикаментозное лечение, стационарное лечение, физиотерапию, лечебную физкультуру, санаторно-курортное лечение и др.
Кардиологические диспансеры являются самостоятельным областным (краевым, республиканским) учреждением, находятся в непосредственном ведении и на бюджете областного, краевого органов здравоохранения, министерства здравоохранения автономной или союзной республики.
97. Правовое положение медицинских и фармацевтических работников. - Осуществление мед. и фарм. Деятельности. -создание мед. организаций соответствующие условия для выполнения трудовых обязанностей. - проф. Подготовку, переподготовку и повыш квалификации за счет работодателя. -проф переподготовка за счет работодателя при невозможности выполнять работу. - прохождение аттестации для получения категории. -труд в соответствии с уровнем квалификации. -создание проф некомерческих организаций. -страхование риска своей проф ответственности.
Медицинские и фармацевтические работники имеют право на:
— обеспечение условий их деятельности в соответствии с требованиями охраны труда;
— работу по трудовому договору (контракту), в том числе и за рубежом;
— защиту своей профессиональной чести и достоинства;
— получение квалификационных категорий в соответствии с достигнутым уровнем теоретической и практической подготовки;
— совершенствование профессиональных знаний;
— переподготовку за счет средств бюджетов всех уровней при невозможности выполнять профессиональные обязанности по состоянию здоровья, а также в случаях высвобождения работников в связи с сокращением численности или штата, ликвидации предприятий, учреждений и организаций;
— страхование профессиональной ошибки, в результате которой причинен вред или ущерб здоровью гражданина, не связанный с небрежным или халатным выполнением ими профессиональных обязанностей;
— беспрепятственное и бесплатное использование средств связи, принадлежащих предприятиям, учреждениям, организациям или гражданам, а также любого имеющегося вида транспорта для перевозки гражданина в ближайшее лечебно-профилактическое учреждение в случаях, угрожающих его жизни;
Врачи, провизоры, работники со средним медицинским или фармацевтическим образованием государственной и муниципальной системы здравоохранения, работающие и проживающие в сельской местности и поселках городского типа, а также проживающие с ними члены их семей имееют право на бесплатное получение квартир с отоплением и освещением в соответствии с действующим законодательством. юр ответственность: граж-правовая (ст 1084-1094 ГрК РФ), дисциплинарн (проступки типа опоздал), администр (противоправн виновное действие или бездейст за кот админ ответст - сокрытия источника вич, потребл наркоты, незакон занятие мед деят), уголовн (есть все признаки состава преступления; убийство, нанес вреда здор, неоказ помощи больному без уваж причин, незаконн аборт, зараж вич... особ части 2 ст. 109 и 118).
98. Организация стационарной помощи. Организация работы стационара родильного дома. Основные показатели деятельности. Основным учреждением, оказывающим стационарную акушерско-гинекологическуюпомощь, является родильный дом. В его задачи входят: оказание стационарной квалифицированной медицинской помощи женщинам в период беременности, в родах, в послеродовом периоде, при гинекологических заболеваниях, а также оказание квалифицированной медицинской помощи и уход за новорожденными во время пребывания их в родильном доме. Руководство деятельностью родильного дома осуществляет главный врач, работу среднего и младшего медицинского персонала организуетглавнаямедицинскаясестра(акушерка). Госпитализации в родильный дом подлежат беременные (при наличии медицинских показаний), роженицы, а также родильницы в раннем послеродовом периоде (в течение 24 ч после родов) в случае родов вне лечебного учреждения.
В зависимости от числа коек родильные дома делятся по мощности на 7 категорий. Стационар родильного дома имеет следующие подразделения: 1) приемно-пропускной блок; 2) родовые отделения; 3) послеродовое физиологическое (первое) акушерское отделение — 50 — 55% акушерских коек; 4) обсервационное (второе) акушерское отделение — 20 — 25% акушерских коек; 5) отделение патологии беременности — 25—30% акушерских коек; 6) отделение (палаты) для новорожденных в составе первого и второго акушерских отделений; 7) гинекологическое отделение. Центральным подразделением родильного дома является родовой блок, который включает в себя предродовые палаты, родовой зал, палату интенсивной терапии, детскую комнату, операционные, санитарные помещения. В предродовой палате женщина проводит весь1-й период родов. Дежурная акушерка или врач постоянно наблюдают за состоянием роженицы. В конце1-го периода родов женщину переводят в родовой зал.
Противоэпидемический режим. Основной особенностью родовспомогательных учреждений является постоянное пребывание в них высокочувствительных к инфекциям новорожденных и женщин в послеродовом периоде. Поэтому в родовспомогательном учреждении должен проводиться специальный комплекс санитарно-гигиенических мероприятий, включающий: своевременное выявление и изоляцию рожениц, родильниц и новорожденных с гнойно-септическими заболеваниями; своевременное выявление носителей инфекции и их санацию; применение высокоэффективных методов обеззараживания рук медицинского персонала и кожи операционного поля; пастеризацию грудного молока; организацию централизованной стерилизации белья, перевязочного материала, инструментов, шприцев; использование методов и средств дезинфекции для обработки различных объектов внешней среды (постельные принадлежности, одежда, обувь, посуда и др.). Акушерские стационары закрывают для полной дезинфекции не реже 1 раза в год.
Методики вычисления показателей деятельности родильного дома и деятельности больницы одинаковые. При анализе этих показателей следует помнить, что акушерская койка должна работать в городе 300 дней, в сельской местности — 280 дней, а гинекологическая — в среднем 330—340 дней в году. Среднее число дней пребывания больной на койке составляет в акушерском отделении — 9,7, гинекологическом — 6,5.
Основным
учреждением, оказывающим стационарную
акушерско-гинекологическуюпомощь,
является родильный
дом.

