
- •96. Симптоматика заболевания
- •Как происходит передача заболевания
- •Какие стадии развития болезни в организме
- •Диагностика и лечение людей с диагнозом спид
- •Как проводят диагностику
- •Методика проведения лечения
- •Профилактика заражения
- •Алгоритм определения группы крови гемагглютинирующими сыворотоками
- •Показания активных веществ препарата Иммуноглобулин человека антирезус Rho(d)
- •Двухэтапная проба в пробирках с антиглобулином
- •4.2. Проба на совместимость на плоскости при комнатной температуре
- •4.3. Непрямая проба Кумбса
- •4.4. Проба на совместимость с применением 10% желатина
- •4.5. Проба на совместимость с применением 33% полиглюкина
- •" Опасный универсальный донор "
- •Почему возникает ба?
- •Опасна ли ба?
- •Как проявляется ба?
- •Как диагностируется ба?
- •Какие существуют методы лечения и профилактики?
- •Новейшая система диагностики заболеваний органов дыхания - vri («Vibration Response Imaging»)
- •Этиология
- •Патофизиология
- •Анафилактоидные реакции
- •Клинические проявления
- •Диагностика
- •Лечение
- •Адреналин
- •Другие варианты лечения
- •Профилактика
- •Этиология
- •Патофизиология
- •Клинические проявления
- •Осложнения
- •Диагностика
- •Прогноз
- •Лечение
- •Поддерживающая терапия
- •Ограничение воздействия провоцирующих факторов
- •Кортикостероиды
- •Другие методы лечения
- •Патофизиология
- •Этиология
- •Обследование
- •Объективное обследование
- •Тревожные симптомы
- •Интерпретация результатов
- •Обследование
- •Лечение
- •Лекарственные препараты
- •Ангионевротический отек
- •Этиология
- •Эозинофильная гастроэнтеропатия
- •Клинические проявления
- •Здравый смысл и предостережения
- •Диагностика
- •Лечение
- •Профилактика
- •Патофизиология
- •Контактный дерматит от раздражения (кдр)
- •Аллергический контактный дерматит (акд)
- •Клинические проявления Контактный дерматит вследствие раздражения
- •Аллергический контактный дерматит
- •Диагностика
- •Прогноз
- •Лечение
- •131. Аутоиммунные заболевания
- •Этиология Механизмы
- •Генетические факторы
- •Защитные механизмы
- •136. Классификация аутоиммунных заболеваний в неврологии
- •Клинические проявления
- •Суставные проявления
- •Признаки поражения кожи и слизистых оболочек ( Варианты волчанки )
- •Сердечно-легочные проявления
- •Лимфаденопатия и изменения селезенки
- •Неврологические проявления
- •Поражение почек
- •Акушерская патология
- •Гематологические проявления
- •Желудочно-кишечные проявления
- •Диагностика
- •Другие ана и антицитоплазматические антитела
- •Другие тесты
- •Поражение почек
- •Справочные материалы по диагностике
- •Прогноз
- •Лечение
- •Этиология
- •Патофизиология
- •Справочные материалы по патофизиологии
- •Клинические проявления
- •Диагностика
- •Дифференциальная диагностика
- •Прогноз
- •Лечение
- •Требования к образу жизни
- •Лечебная физкультура
- •Хирургическое лечение
- •Препараты для лечения ревматоидного артрита
- •Традиционные базисные противовоспалительные препараты (бпвп)
- •Кортикостероиды
- •Иммуномодулирующие, цитотоксические и иммунодепрессивные препараты
- •Генно-инженерные биологические препараты
4.3. Непрямая проба Кумбса
В пробирку вносят одну каплю (0,02 мл) осадка трижды отмытых эритроцитов донора, для чего выдавливают из пипетки небольшую каплю эритроцитов и касаются ею дна пробирки, и добавляют 4 капли (0,2 мл) сыворотки реципиента. Содержимое пробирок перемешивают встряхиванием, после чего их помещают на 45 мин в термостат при температуре +37°С. По истечении указанного времени эритроциты вновь трижды отмывают и готовят 5% взвесь в физиологическом растворе. Далее 1 каплю (0,05 мл) взвеси эритроцитов на фарфоровую пластинку, добавляют 1 каплю (0,05 мл) антиглобулиновой сыворотки и перемешивают стеклянной палочкой. Пластинку периодически покачивают в течение 5 мин.
Учет результатов проводят невооруженным глазом или через лупу. Агглютинация эритроцитов свидетельствует о том, что кровь реципиента и донора несовместимы, отсутствие агглютинации является показателем совместимости крови донора и реципиента.
4.4. Проба на совместимость с применением 10% желатина
В пробирку вносят 1 небольшую каплю (0,02 - 0,03) мл эритроцитов донора, для чего выдавливают из пипетки небольшую каплю эритроцитов и касаются ею дна пробирки, добавляют 2 капли (0,1 мл) желатина и 2 капли (0,1 мл) сыворотки реципиента. Содержимое пробирок перемешивают встряхиванием, после чего их помещают в водяную баню на 15 мин или термостат на 30 мин при температуре +46 - 48°С. По истечении указанного времени в пробирки добавляют 5 - 8 мл физиологического раствора и перемешивают содержимое путем 1 - 2-кратного переворачивания пробирок.
Результат учитывают, просматривая пробирки на свет невооруженным глазом или через лупу. Агглютинация эритроцитов свидетельствует о том, что кровь реципиента и донора несовместимы, отсутствие агглютинации является показателем совместимости крови донора и реципиента.
4.5. Проба на совместимость с применением 33% полиглюкина
В пробирку вносят 2 капли (0,1 мл) сыворотки реципиента 1 каплю (0,05) мл эритроцитов донора и добавляют 1 каплю (0,1 мл) 33% полиглюкина. Пробирку наклоняют до горизонтального положения, слегка потряхивая, затем медленно вращают таким образом, чтобы содержимое ее растеклось по стенкам тонким слоем. Такое растекание содержимого пробирки по стенкам делает реакцию более выраженной. Контакт эритроцитов с сывороткой больного при вращении пробирки следует продолжать не менее 3 мин. Через 3 - 5 мин в пробирку добавляют 2 - 3 мл физиологического раствора и перемешивают содержимое путем 2 - 3-х кратного перевертывания пробирки, не взбалтывая.
Результат учитывают, просматривая пробирки на свет невооруженным глазом или через лупу. Агглютинация эритроцитов свидетельствует о том, что кровь реципиента и донора несовместимы, отсутствие агглютинации является показателем совместимости крови донора и реципиента.
" Опасный универсальный донор "
+Переливаемая кровь должна быть одноименной в отношении групповой системы АВО. Только в исключительных случаях допускается переливание крови группы О (I) реципиентам, принадлежащим другой группе. Однако, при этом надо иметь в виду, что в организме донора с группой О (I) могут образоваться иммунные групповые антитела, чаще всего анти - А. Это опасные универсальные доноры. Переливание такой крови , а так же ее сыворотки или плазмы лицам с другой группой крови может вызывать тяжелую реакцию или осложнение .
102. Перед переливанием контейнер с трансфузионной средой (эритроцитная масса или взвесь, плазма свежезамороженная, цельная кровь) извлекают из холодильника и выдерживают при комнатной температуре в течение 30 мин. Допустимо согревание трансфузионных сред в водяной бане при температуре 37 град. С под контролем термометра.
Биологическую пробу проводят независимо от объема гемотрансфузионной среды и скорости ее введения. При необходимости переливания нескольких доз компонентов крови биологическую пробу проводят перед началом переливания каждой новой дозы.
Техника проведения биологической пробы заключается в следующем: однократно переливается 10 мл гемотрансфузионной среды со скоростью 2 - 3 мл (40 - 60 капель) в мин., затем переливание прекращают и в течение 3 мин. наблюдают за реципиентом, контролируя у него пульс, дыхание, артериальное давление, общее состояние, цвет кожи, измеряют температуру тела. Такую процедуру повторяют еще дважды. Появление в этот период даже одного из таких клинических симптомов, как озноб, боли в пояснице, чувство жара и стеснения в груди, головной боли, тошноты или рвоты, требует немедленного прекращения трансфузии и отказа от переливания данной трансфузионной среды.
Экстренность трансфузии компонентов крови не освобождает от выполнения биологической пробы. Во время ее проведения возможно продолжение переливания солевых растворов.
При переливании компонентов крови под наркозом о реакции или начинающихся осложнениях судят по немотивированному усилению кровоточивости в операционной ране, снижению артериального давления и учащению пульса, изменению цвета мочи при катетеризации мочевого пузыря, а также по результатам пробы на выявление раннего гемолиза. В таких случаях переливание данной гемотрансфузионной среды прекращается, хирург и анестезиолог совместно с трансфузиологом обязаны выяснить причину гемодинамических нарушений. Если ничто, кроме трансфузии, не могло их вызвать, то данная гемотрансфузионная среда не переливается, вопрос дальнейшей трансфузионной терапии решается ими в зависимости от клинических и лабораторных данных.
Биологическая проба, также как и проба на индивидуальную совместимость, обязательно проводится и в тех случаях, когда переливается индивидуально подобранная в лаборатории или фенотипированная эритроцитная масса или взвесь.
Необходимо еще раз отметить, что контрольная проверка групповой принадлежности реципиента и донора по системам АВ0 и резус, а также проба на индивидуальную совместимость проводятся трансфузиологом непосредственно у постели реципиента или в операционной. Выполняет эти контрольные проверки только тот врач, который переливает (и он же несет ответственность за проводимые трансфузии).
Запрещено введение в контейнер с компонентом крови каких-либо других медикаментов или растворов, кроме 0,9%-го стерильного изотонического раствора хлорида натрия.
После окончания переливания донорский контейнер с небольшим количеством оставшейся гемотрансфузионной среды и пробирка с кровью реципиента, использованная для проведения проб на индивидуальную совместимость, подлежит обязательному сохранению в течение 48 часов в холодильнике.
Врач, проводящий переливание компонентов крови, при каждой трансфузии обязан зарегистрировать в медицинскую карту больного:
- показания к переливанию компонента крови;
- до начала трансфузии - паспортные данные с этикетки донорского контейнера, содержащие сведения о коде донора, группе крови по системам АВ0 и резус, номере контейнера, дате заготовки, название учреждения службы крови (после окончания трансфузии этикетка открепляется от контейнера с компонентом крови и вклеивается в медицинскую карту больного);
- результат контрольной проверки групповой принадлежности крови реципиента по АВ0 и резус;
- результат контрольной проверки групповой принадлежности крови или эритроцитов, взятых из контейнера, по АВ0 и резус;
- результат проб на индивидуальную совместимость крови донора и реципиента;
- результат биологической пробы.
Рекомендуется для каждого реципиента, особенно при необходимости многократных трансфузий компонентов крови, дополнительно к медицинской карте больного иметь трансфузионную карту (дневник), в которой фиксируются все трансфузии, проведенные больному, их объем и переносимость.
Реципиент после переливания соблюдает в течение двух часов постельный режим и наблюдается лечащим или дежурным врачом. Ежечасно ему измеряют температуру тела, артериальное давление, фиксируя эти показатели в медицинской карте больного. Контролируется наличие и почасовой объем мочеотделения и сохранение нормального цвета мочи. Появление красной окраски мочи при сохранении прозрачности свидетельствует об остром гемолизе. На следующий день после переливания обязательно производят клинический анализ крови и мочи.
При амбулаторном проведении гемотрансфузии реципиент после окончания переливания должен находиться под наблюдением врача не менее трех часов. Только при отсутствии каких-либо реакций, наличии стабильных показателей артериального давления и пульса, нормальном мочеотделении он может быть отпущен из лечебного учреждения.
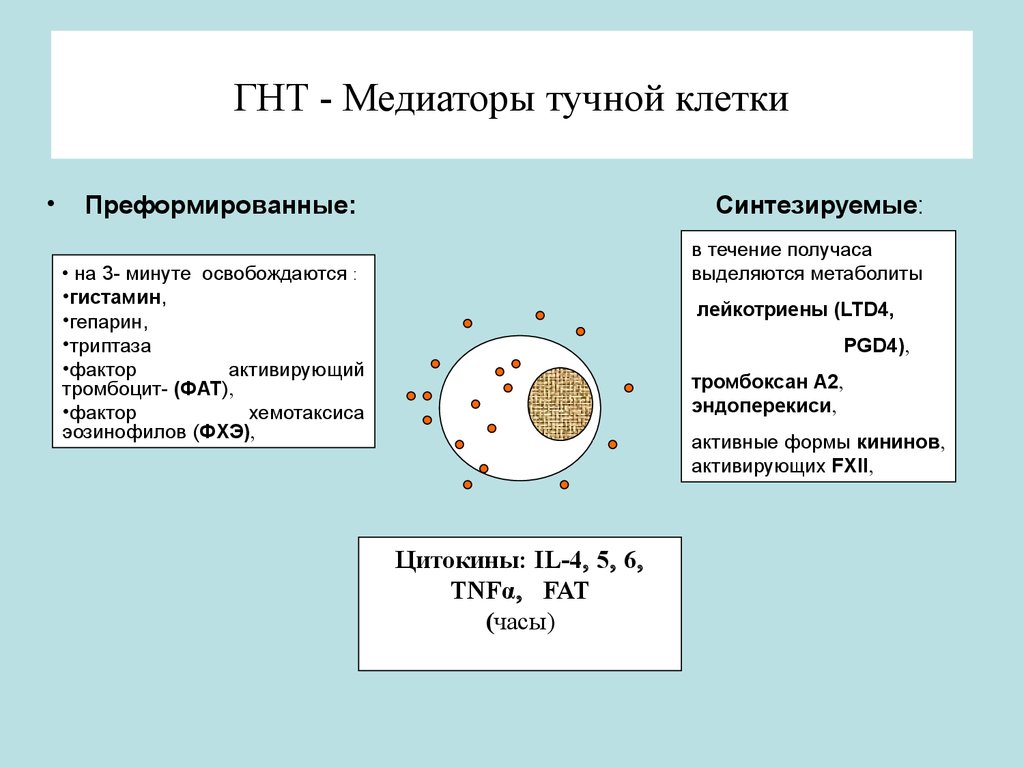
103. Гиперчувствительность немедленного типа (ГНТ) - гиперчувствительность, обусловленная антителами (IgE, IgG, IgM) против аллергенов. Развивается через несколько минут или часов после воздействия аллергена: расширяются сосуды, повышается их проницаемость, развиваются зуд, бронхоспазм, сыпь, отеки. Поздняя фаза ГНТ дополняется действием продуктов эозинофилов и нейтрофилов. К ГНТ относятся I, II и III типы аллергических реакций (по Джеллу и Кумбсу): I тип - анафилактический, обусловленный гл. обр. действием IgE; II тип - цитотоксический, обусловленный действием , IgG, IgM; III тип - иммунокомплексный, развивающийся при образовании иммунного комплекса IgG, IgM с антигенами. В отдельный тип выделяют антирецепторные реакции.
Общий патогенез гиперчувствительности немедленного типа - характеризуется развитием трех последовательных стадий.
стадия иммунологических реакций.
биохимическая стадия (стадия патохимических нарушений).
структурно-функциональная стадия (стадия патофизиологических нарушений).
Аллергические реакции немедленного типа, различны по внешним проявлениям, но имеют общие механизмы развития.
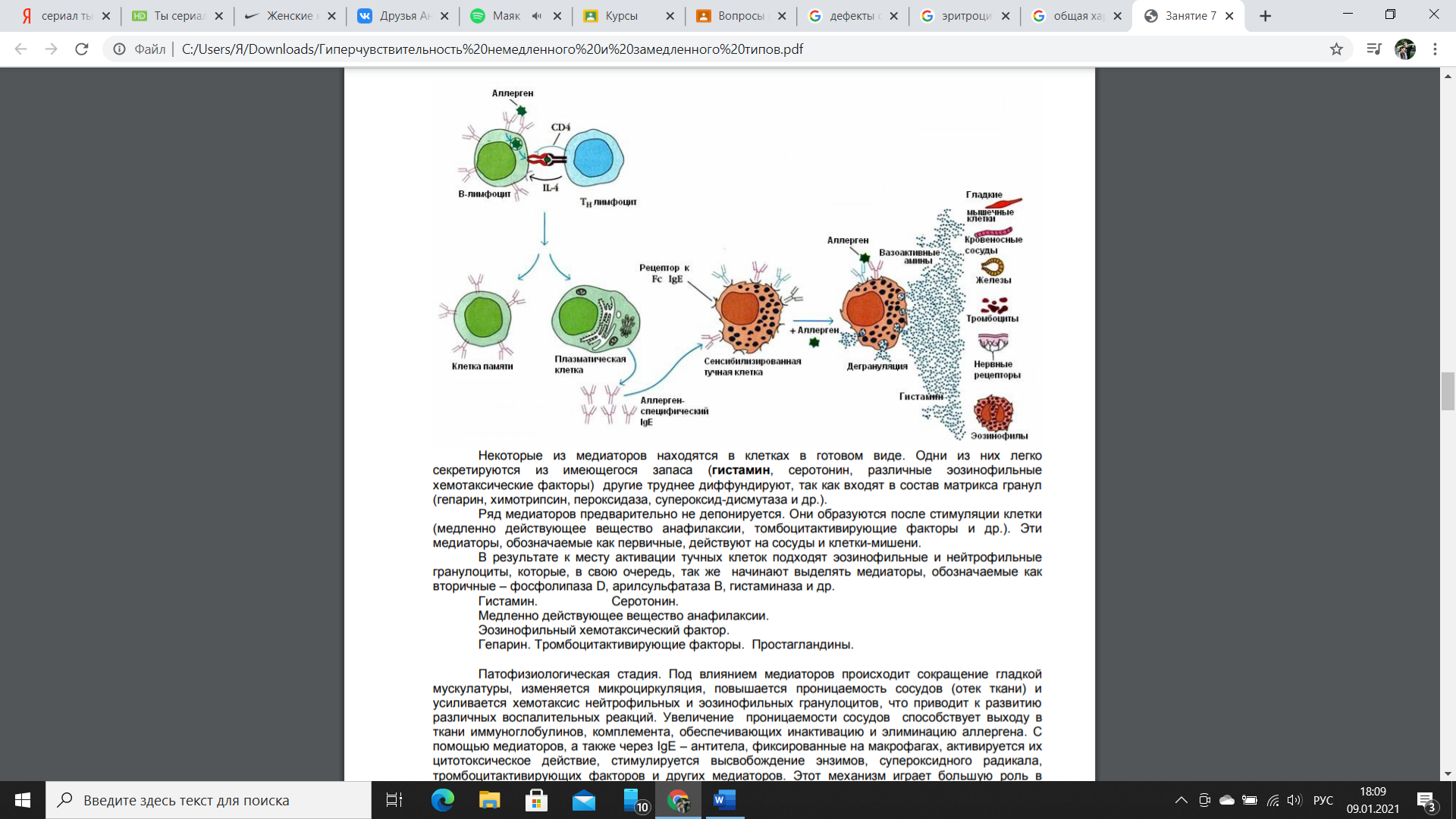
Стадия иммунологических реакций характеризуется накоплением в организме специфических антител – эта стадия аналогична 1 стадии развития иммунитета, т.е. при попадании антигена (аллергена) в организм животного. Эта стадия еще называется сенсибилизация (подготовка, чувствительность).
Попадание антигена стимулирует макрофаги, которые освобождают интерлейкины, активизирующие Т-лимфоциты, последние запускают процессы синтеза и секреции в В-лимфоцитах, превращающихся в плазмоциды, преимущественно продуцирующие IgE. Максимальная выраженность сенсибилизации наступает спустя 15-21 дня. При повторном введении аллергена его взаимодействие с антителом будет происходить на поверхности базофилов, тромбоцитов, тучных и иных клеток. Образующиеся иммунные комплексы, меняющие свойства мембран клеток, запускают каскад реакций, вызывающих следующую стадию.
Биохимическая стадия (стадия патохимических нарушений). Образовавший комплекс антиген+антитело способствует образованию биологически активных медиаторов аллергии.
К ним относятся:
Гистамин – расширяет капилляры, повышает проницаемость сосудов путем расширением терминальных артериол и посткапилярных венул. Снижает хелперную активность Т-лимфоцитов (нарушается деференцировка В-лимфоцитов), и активизирует Тs, снижает активность лизосомных ферментов нейтрофилов.
Серотин - увеличивает проницаемость и спазм сосудов сердца, мозга, почек, легких.
Брадикинин – изменяет тонус и проницаемость кровеносных сосудов, снижает артериальное давление, повышает сократимость гладкой мускулатуры (спазм бронхов легких).
Гепарин – предотвращает каугулирующие действие тромбина, активизирует фагоцитоз.
Метаболиты кислорода – способны повреждать микроорганизмы, а так же клетки тканей хозяина. Образование перекиси водорода (в больших количествах он токсичен).
Медленно реагирующая субстанция анафилаксии - она медленнее гистамина вызывает спазм мускулатуры бронхов и не снимается введением антигистамина.
И др.
Структурно-функциональная стадия (стадия патофизиологических нарушений)- вызывает функциональные и структурные изменения (клиническая картина):
а) угнетение активности ферментов
б) разрушение ферментов
в) спазм кровеносных сосудов
г) спазм бронхов
д) повышение проницаемости сосудов
е) нарушение обмена веществ
ж) образование отеков
з) контрактура и длительный спазм мышц, прорастание суставов соединительной тканью.
и) нервные явления.
С анафилактической гиперчувствительностью также связаны понятия атопия и анафилаксия
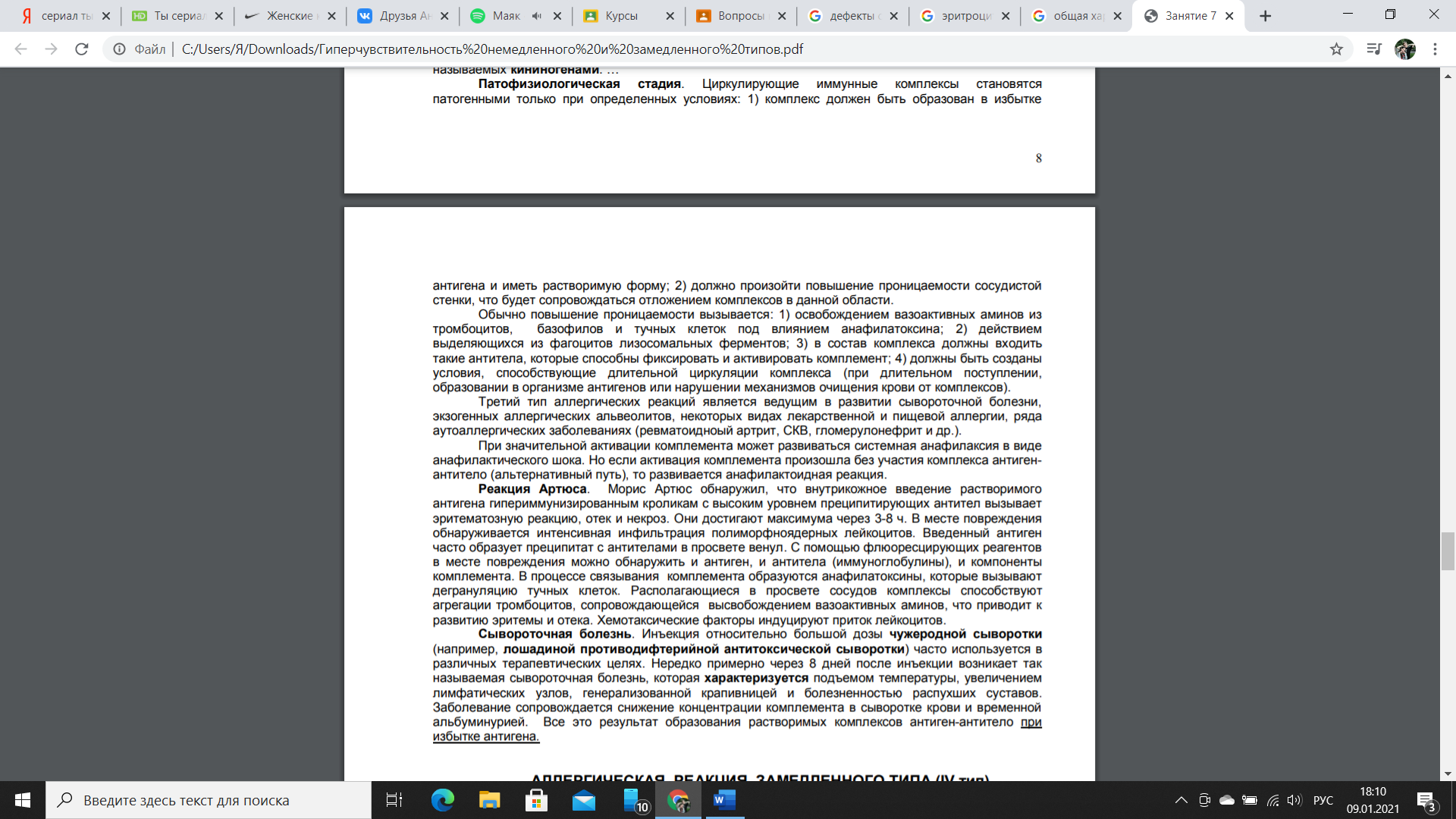
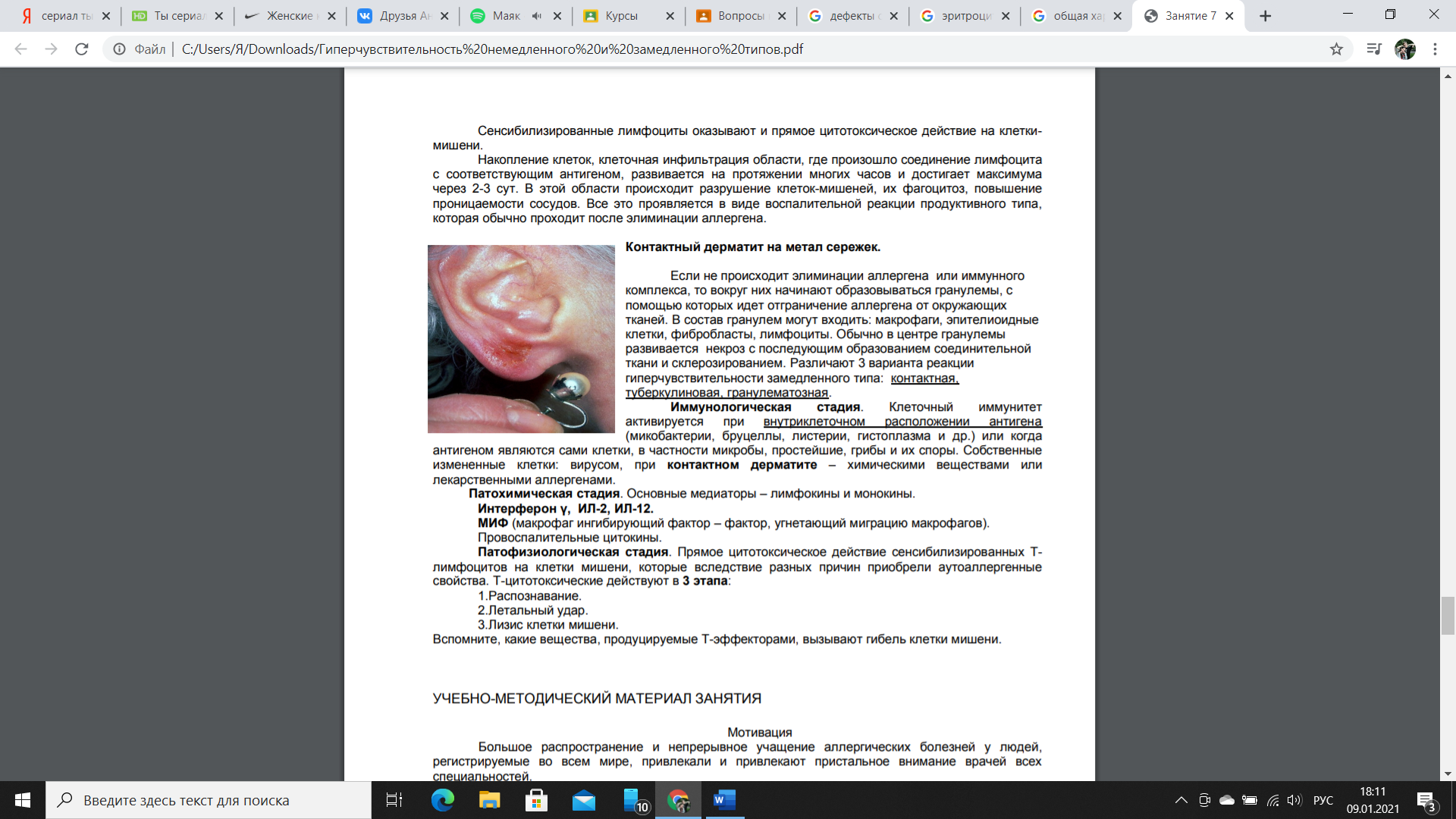
104. Гиперчувствительность замедленного типа (ГЗТ) - относится к IV типу аллергии (по Джеллу и Кумбсу). Она обусловлена взаимодействием антигена (аллергена) с макрофагами и Thl-лимфоцитами, стимулирущими клеточный иммунитет. Развивается гл. обр. через 1-3 суток после воздействия аллергена: происходит уплотнение и воспаление ткани, в результате ее инфильтрации Т-лимфоцитами и макрофагами.
105.


106.


107.
107.
108.
108.
109. В отличие от типа II, в реакциях типа V участвуют антитела, не обладающие комплементсвязывающей активностью и направленные против рецепторов на клеточной поверхности. Связывание этих антител вызывает либо блокаду, либо активацию рецепторов, приводящую к нарушению физиологических путей передачи сигнала от них. Если задействованы рецепторы, участвующие в физиологической активации клетки, то можно ожидать, что будет происходить стимуляция данного типа клеток со всеми вытекающими последствиями. Такие реакции развиваются при действии на клетку антител, направленных против рецепторов физиологических медиаторов. Примером могут быть антитела, взаимодействующие с антигенными структурами, расположенными вблизи или в самом рецепторе тиреотропного гормона. Воздействие таких антител на тиреоидные клетки приводит к реакции, аналогичной действию самого гормона: к активации аденилатциклазы клеточной мембраны и затем - к стимуляции цАМФ в тиреоидных клетках. В этом случае развивается тиреотоксикоз, сопровождающий аутоиммунное заболевание - болезнь Грейвса. Блокада передачи сигнала с рецепторов также приводит к развитию патологических процессов. Пример такого рода - аутоиммунное заболевание - миастения (myasthenia gravis). В этом случае антитела нарушают передачу с ацетилхолиновых рецепторов, что приводит к прогрессирующей мышечной слабости.
В формирование клинических проявлений аллергии и развитие отдельных нозологических форм вовлечены, как правило, не один, а несколько типов реакций гиперчувствительности. Например, в анафилактических реакциях (помимо основного, ведущего - типа I) может участвовать и тип II, а при ЛА удаётся выявить признаки всех 4 типов гиперчувствительно
110. Аллергия (от греч. Allos – иной, ergos- действую) есть состояние повышенной чувствительности организма на действие веществ антигенной и не антигенной природы, приводящая к разнообразным нарушениям в организме – спазму бронхиальных мышц, воспалению, некрозу, шоку и др. изменениям. Следовательно, аллергия – это комплекс нарушений, возникающих в организме при гуморальных и клеточных иммунологических реакций.
Аллергия развивается с преимущественным участием Ig E, редко вовлекаемых в механизм формирования иммунитета. С помощью аллергических реакций в виде анафилактического шока, воспаления, отека и др. организм быстрее освобождается от антигена (аллергена), чем при иммунном ответе.
Впервые эту теорию ввел австрийский ученный Перке (1906)
Аллергические заболевания имеют тенденцию к росту.
Аллергическая реакция проявляется после повторного контакта с аллергеном.
Существует 2 вида аллергии.
ГЧНТ или реакция немедленного (быстрого) типа (анафилаксия, сывороточная болезнь, крапивница, сенная лихорадка) – реакция развивается через 15-30 минут.
ГЧЗТ или реакции замедленного типа (инфекционные и лекарственные аллергии, аутоаллергии) – развиваются через 24-48 часов.
В зависимости от степени проявления аллергии бывают:
1. аллергии общие
2. аллергии местные.
Этиология.
Причиной аллергии могут быть самые различные вещества с антигенными свойствами (аллергены), которые вызывают в организме иммунный ответ гуморального или клеточного типа.
Аллергены попадают в организм энтерально, парентерально, через дыхательные пути, трансплацентарно, путем общего или локального воздействия.\
111.
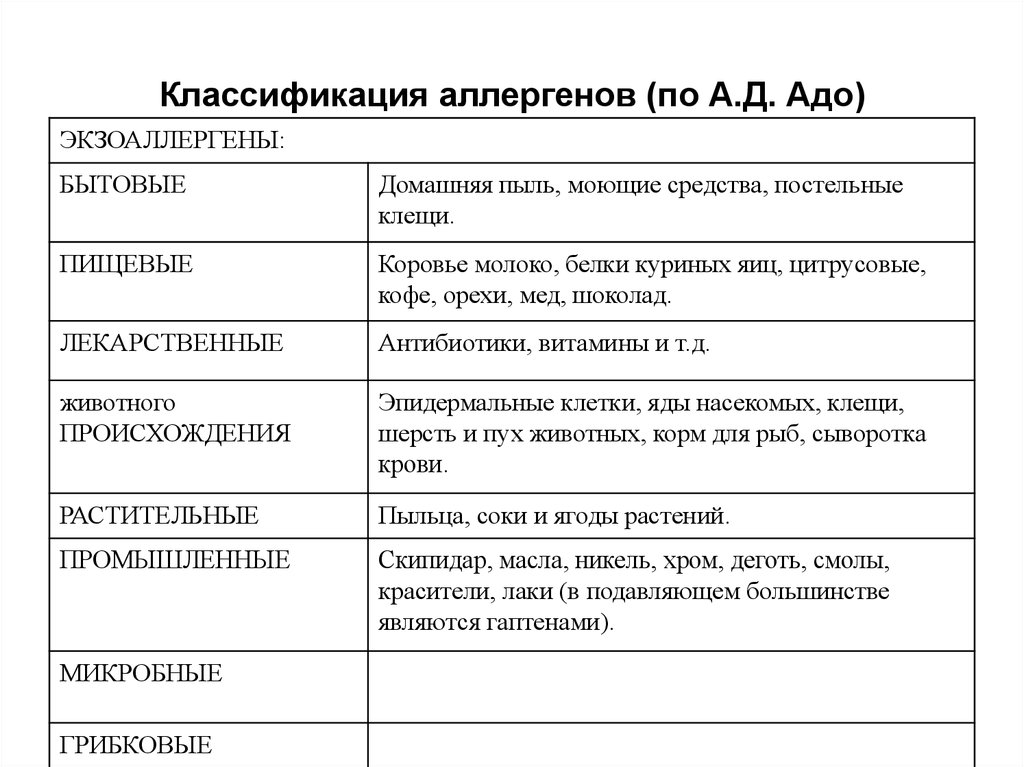
Аллергены — это антигены, вызывающие специфически повышенную чувствительность организма — аллергию. Часто аллергенами являются антигены, индуцирующие синтез IgE, что обусловливает развитие атопических реакций. Аллергены не следует смешивать с аллер- гоидами — химически модифицированными аллергенами, способными индуцировать образование IgG, но не IgE. Они ослабляют аллергические проявлени
112. ДИАГНОСТИКА. Существует множество способов диагностики аллергии. Правильный диагноз можно поставить только после комплексного обследования и никогда — после одного анализа. Комплексное аллергологическое обследование начинается с беседы с врачом-аллергологом. Врач расспрашивает о жалобах, о начале заболевания, особенностях его развития, об условиях, в которых аллергическая реакция выражена максимально, о наличии подобных заболеваниях у родственников, условиях быта и работы. После этого врач назначает определенные методы диагностики.
Кожные пробы: Обследование методом укола (прик-тестирование) или царапины (скарификационный тест) проводится для того, чтобы определить, какие аллергены могут иметь значение в развитии симптомов у конкретного человека. Это абсолютно безболезненные методы. Исследование, как правило, проводят на коже предплечья, которую предварительно обрабатывают спиртовым раствором. Далее, на чистую кожу наносят капли аллергенов. В случае скарификационных тестов, через капли аллергенов, одноразовым скарификатором, наносятся небольшие царапины. Через некоторое время возможно развитие небольшого отека и покраснения кожи, что предполагает аллергию на соответствующее вещество.
Исследование специфических антител Ig E:Такой анализ на антитела, ответственных за развитие аллергии, помогает установить группу причинных аллергенов. Метод очень чувствительный, а полученная информация является по своей сути схожей с той, что получена в результате кожного тестирования. Для проведения этого анализа нужно будет сдать кровь из вены.
Провокационные тесты: Кожное тестирование и исследование крови на IgE указывают на те аллергены, которые потенциально могут вызвать аллергические реакции у данного человека. Если после кожных проб и исследования крови, диагноз остается неясным, врач может назначить провокационные тесты. Такие исследования проводятся в аллергологических стационарах по строгим показаниям. При проведении провокационных тестов в нос, под язык или непосредственно в бронхи вводится небольшое количество аллергена, а через некоторое время оценивается реакция. Такое исследование может вызывать у больного сильную аллергическую реакцию, поэтому должно проводиться в присутствии врача, который может оказать немедленную медицинскую помощь.
Элиминационные тесты: Если контакт с аллергеном постоянный, то для подтверждения того, что данный конкретный аллерген вызывает клинические проявления аллергии, используют элиминационные тесты. Элиминация — это удаление аллергена. Типичный пример элиминационного теста — элиминационная диета. Это диагностический прием, который заключается в полном выведении из рациона предполагаемого аллергенного продукта. Если после исключения продукта в течение 7 — 14 дней наступает видимое улучшение течения болезни, то можно говорить о том, что этот продукт является причиной аллергии.
Для диагностики аллергии и коррекции лечения врач может попросить вести специальный дневник, в котором больной будет отмечать время начала аллергии, проявления и возможную причину. Это позволить назначить профилактическое лечение или исключить контакт с аллергеном, например, в случае с аллергией на пыльцу или пищевой аллергией.
Лабораторные методы диагностики аллергии — это всего лишь часть комплексного аллергологического обследования. На их основании врач может предположить причину аллергии. Точный диагноз можно поставить только при совокупности всех данных: опроса, осмотра, лабораторных данных и реакции на лечение.
113.


114.


115.
116. Аллергический ринит — воспаление слизистой носа, вызванное реакцией на тот или иной аллерген. Длительное течение заболевания может привести к развитию аллергического синусита, ухудшению обоняния, астмы и пр.
ПРИЧИНЫ
Различают два вида ринита:
сезонный (самая распространённая форма; проявляется в юности, основная причина — пыльца некоторых растений);
круглогодичный (характерен для женщин в возрасте, связан с аллергенами, присутствующими во внешней среде).
На развитие аллергического ринита большое влияние оказывает наследственность.
СИМПТОМЫ
Для заболевания характерны следующие симптомы:
отёчность носа;
насморк;
чихание;
ощущение зуда в носу;
слезотечение;
ухудшение обоняния.
Часто аллергический ринит (особенно его круглогодичная форма) сопровождается вторичной инфекцией, вызванной закупоркой придаточных пазух.
ДИАГНОСТИКА
При подозрении на аллергический ринит больного осмотрят отоларинголог и аллерголог, будет проведена риноскопия, а также сбор анамнеза. Для выявления аллергена потребуется кожная проба.
ЛЕЧЕНИЕ
Единственный действенный способ лечения заболевания — исключить контакт пациента с аллергеном. Также врачи рекомендуют пациентам не подвергаться воздействию раздражающих веществ (строительной пылью, табачным запахом и т.п.).
Для борьбы с симптоматикой при обострениях врач прописывает антигистаминные препараты, назальные капли, оказывающие сосудосуживающее действие.
При некоторых формах аллергического ринита показана специальная диета, так как существует вероятность перекрёстного реагирования на определённые продукты питания.
Также в некоторых случаях эффективна гипосенсибилизация — введение в организм постепенно увеличивающихся доз аллергена. В терапии важна регулярность (препарат вводят 3-4 раза в месяц) и продолжительность (3-5 лет). Инъекции аллергенов нельзя проводить при наличии астмы и сердечно-сосудистых заболеваний.
В особых ситуациях пациенту показано хирургическое вмешательство — вазотомия (уменьшение слизистой в носу).
ПРОФИЛАКТИКА
На данный момент специфической профилактики аллергического ринита не существует. При наличии заболевания больному следует устранить контакт с аллергеном и проводить лечение в период обострения.
Аллергический ринит — заболевание, снижающее качество жизни пациента. При подозрении у себя этой болезни, обратитесь к опытному аллергологу медицинского центра «СМ-Клиника». Врач выявит аллерген и даст рекомендации по лечению. Запись к специалисту ведётся круглосуточно.
117. Бронхиальная астма (БА) - хроническое воспалительное заболевание бронхов. Клиническим проявлением БА является комплекс симптомов: приступ удушья (затруднения дыхания, преимущественно выдоха), свистящие хрипы в грудной клетке, слышимые на расстоянии, кашель. Это происходит из-за сужения просвета бронхов вследствие спазма (непроизвольного сокращения) гладких мышц бронхов, отека слизистой оболочки бронхов и избыточной продукции слизи железами бронхов.
Бронхоспазм при астме обратим, т.е. после приступа удушья бронхи могут расшириться (произвольно или под действием медикаментов), но после прекращения приступа удушья само заболевание не проходит.
Как часто встречается БА? БА страдает около 6% взрослого населения мира. У детей заболеваемость варьирует от 1 до 39% в разных странах. В нашей стране распространенность БА составляет по разным регионам от 2,6 до 20,3%. Серьезной медико-социальной проблемой становится рост заболеваемости БА, особенно у детей (в 3-4 раза за последние 20 лет).
