
- •Глава 1. Элементы реанимации и экстренные манипуляции
- •1.1 Экстренное восстановление проходимости дыхательных путей
- •1.3 Восстановление сердечной деятельности и кровообращения
- •1.4 Виды и способы остановки кровотечений
- •Окончательные способы остановки кровотечения
- •1.5 Определение степени кровопотери
- •1.6 Венесекция.
- •1.7 Пункция и катетеризация подключичной вены по методике Сельдингера (1986).
- •1.8 Определение групповой принадлежности крови и резус-принадлежности.
- •Глава 2. Основные диагностические и лечебные манипуляции при заболеваниях грудной и брюшной полости у детей
- •2.1 Плевральная пункция
- •2.2 Торакоцентез и дренирование плевральной полости
- •2.3Пункция перикарда.
- •2.4 Симптомы и методика пальпации живота у детей при хирургических заболеваниях брюшной полости.
- •1. Сильная боль в левом плече. Наблюдают при внутрибрюшных
- •1. Усиление боли в правой подвздошной области при ротации правого
- •2. Уменьшение отношения частоты пульса к частоте дыкания при
- •3. Боль, возникающая в правой подвздошной области при сдавлении
- •2. В случаях внутрибрюшного кровотечения перкуссия при мягкой или
- •10 Дней нарастает боль в животе, чаще в правой подвздошной области.
- •1. Боль, возникающая при легком постукивании кончиками пальцев по
- •2. Ограниченная болезненность при легкой пальцевой перкуссии в
- •1. Болезненность на шее у места прикрепления ножек кивательной
- •2. Болезненность при пальпации левого подреберья. Наблюдают при
- •1. У больного острым аппендицитом болезненность при пальпации
- •1. Аускультатииио определяемый звук падающей капли. Определяют
- •2. При расширении двенадцатиперстной кишки, застойный, уве-
- •1. При непроходимости толстых кишок во время проведения клизмы
- •1. Цианоз отдельных участков кожи живота при остром панкреатите.
- •4. Терминальный отдел подвздошной кишки в виде четкообразной
- •2.5 Промывание желудка
- •2.6 Пункция брюшной полости
- •2.7 Неотложная помощь при химических ожогах пищевода.
- •5.Внутрисердечное введение лекарственных средств производится: а)во 2-ом межреберье слева отступая на 1 см от края грудины;
- •Глава 3. Основные диагностические и лечебные манипуляции при заболеваниях прямой кишки и ано-ректальной области, мочевыделительных путей.
- •3.1 Общий осмотр
- •3.2 Пальцевое исследование прямой кишки
- •3.3 Исследование анального рефлекса
- •3.4 Клизмы
- •1.По цели применения
- •На что обратить внимание при постановке клизмы?
- •Рекомендуемые количества жидкости для очистительных клизм у детей разного возраста
- •3.5 Катетеризация мочевого пузыря
- •3.6 Пункция мочевого пузыря.
- •3.7 Ректороманоскопия
- •Глава 4 Особенности транспортировки новорожденных и детей раннего возраста с хирургической патологией
- •4.1 Атрезия пищевода
- •4.2 Врожденная диафрагмальная грыжа
- •4.3 Дефекты передней брюшной стенки
- •4.4 Врожденная кишечная непроходимость
- •4.5 Язвенно-некротический энтероколит
- •4.6 Врожденные пороки ануса и прямой кишки
- •4.7 Пневмоторакс
- •4.8 Бактериальные инфекции новорожденных
- •4.9 Транспортировка детей с врожденными пороками сердца
- •Заключение
- •Приложение 2 Перечень практических навыков по детской хирургии
- •Нормы биохимического анализа крови у детей
- •Симптомы и синдромы в хирургии
- •Глава 1.Элементы реанимации и экстренных манипуляций………………… …………4
- •Глава 2. Практические навыки при заболеваниях грудной и брюшной полости у детей………………………………………………………………………………………43
- •Глава3. Практические навыки при хирургических заболеваниях прямой
- •Глава 4. Особенности транспортировки новорожденных и детей раннего возраста с хирургической патологией…………………………………………………………….121
2.3Пункция перикарда.
Для спасения жизни при тампонаде сердца (за исключением тампонады, развившейся после стернотомии) экстренную пункцию перикарда проводят, не дожидаясь перевода больного в операционную. Кожу груди и верхней части живота обрабатывают антисептическим раствором и драпируют стерильной тканью. Халат, шапочка, маска и перчатки обязательны. Используют сосудистый катетер (Angiocath 14 G или 16 G). Иглу вводят между мечевидным отростком и левой реберной дугой под углом 30° к коже, направляя ее вперед по оси тела. Поршень шприца все время подтягивают на себя.
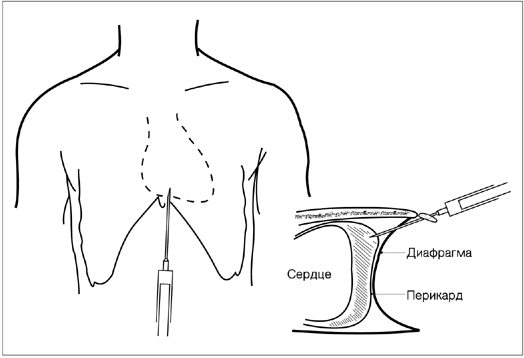
Рис. 30 Пункция перикарда
К игле присоединяют электрод II стандартного отведения ЭКГ: если она коснется эпикарда, это сразу же отразится на кардиограмме. Для улучшения гемодинамики, как правило, достаточно эвакуировать 50—100 мл жидкости. Если тампонада обусловлена кровотечением, в полости перикарда на некоторое время оставляют пластиковую канюлю. Диагностическую пункцию перикарда проводят под контролем УЗИ.
Внутрисердечное введение лекарственных средств
Техника:
Иглой длиною в 80-100 мм делают прокол грудной клетки в 3-4-м межреберье слева, отступая на 1 см от края грудины.
Подтягивая на себя поршень и углубляя иглу до появления в шприце крови, быстро ввести содержимое шприца.
При отсутствии эффекта продолжать массаж сердца.
2.4 Симптомы и методика пальпации живота у детей при хирургических заболеваниях брюшной полости.
Боль — один из самых частых симптомов острого хирургического заболевания у детей. Взрослый больной может четко дифференцировать характер и локализацию болей. У детей же, с одной стороны, боли в первые часы заболевания часто носят разлитой характер; с другой стороны, дети могут из-за страха перед возможной госпитализацией или операцией не совсем правдиво информировать о характере болей. Дети младшего возраста также иногда не в состоянии объективно рассказать о боли, так как еще не в состоянии оценить свое самочувствие. Особую трудность представляет определение характера боли у новорожденных и грудных детей. Ошибкой является мнение о том, что новорожденные дети не испытывают боли. Они своим поведением всегда правильно передают состояние дискомфорта и боли. Последняя у детей раннего возраста, которые еще не начали говорить, проявляется состоянием, которое выражается понятием «беспокойство».
Под беспокойством ребенка понимают целый ряд проявлений двигательных или голосовых реакций на разнообразные раздражители (болевой, тепловой и пр.). Наиболее частым проявлением беспокойства является периодически возникающий плач. Когда боли стихают, уменьшается и плач. Таким образом, по выяснении у родителей, как часто плачет ребенок, какой интенсивности и длительности плач, можно судить об интенсивности и длительности боли.
Кроме плача, для состояния беспокойства характерно «сучение ножками» — ребенок вытягивает ножки и производит ими небольшие движения. Чаще этот симптом сочетается с плачем.
Проявлением боли, как, впрочем, и многих других заболеваний у новорожденных детей, является отказ ребенка от груди. Снижение аппетита вообще является проявлением острого или хронического заболевания у детей. Однако полный отказ ребенка от груди является особо опасным симптомом, который заставляет быть очень внимательным и оценить этот симптом одновременно с другими симптомами болезни.
У более старших детей, которые уже умеют изменять положение тела, но еще не умеют говорить, состояние беспокойства и боли отражает периодически изменяемое положение. Он может не находить себе места в кроватке, ползать, переворачиваться с боку на бок. Одновременно это сопровождается плачем, отказом от еды и другими симптомами, свидетельствующими о наличии болезни.
Когда дети начинают говорить, они сами могут пожаловаться на локализацию боли. Ошибкой является игнорирование разговора с ребенком при наличии признаков беспокойства и ориентации только на рассказ родителей. Если врач и сестра умеют войти в доверие к ребенку, он может довольно четко (даже ребенок 3—4 лет) рассказать, что и где у него болит.
При острых хирургических заболеваниях характер болей может быть самым разнообразным. Часто наблюдают наличие постоянных болей. Постоянные боли наиболее характерны для острых гнойных заболеваний. Примером таких болей могут быть боли при остром аппендиците, остеомиелите. Раз возникнув, они больше не прекращаются, пока имеется острое воспаление и еще не погибли нервные окончания. Боли могут усиливаться, уменьшаться, но полностью не исчезают. При других острых хирургических заболеваниях боли могут в первый период быть не постоянными, а со светлыми промежутками. Примером таких болей являются боли при острой инвагинации кишок.
Существует и еще одна характеристика болей: они могут быть острыми и тупыми. При острых болях ребенок извивается, громко плачет, принимает различные положения, и ничто его не может успокоить. Тупые боли сопровождают вялотекущие воспалительные заболевания (например, неспецифический брыжеечный лимфаденит и пр.).
Боли могут быть в покое и при движении. Если у ребенка имеются боли в покое, это больше свидетельствует об остроте процесса. Если болей в покое нет, а они появляются при движениях, это свидетельствует о начале или стихании воспалительного процесса.
Локализация боли имеет также большое значение для определения источника болезни. В эпигастральной зоне боли локализуются при острых процессах в желудке и двенадцатиперстной кишке, головке поджелудочной железы; в правом подреберье — при воспалительных процессах в области печени и желчного пузыря; в глубине левого подреберья — при воспалительных явлениях в области тела и хвоста поджелудочной железы; в пупочной области — при мезадените; в правой подвздошной области — при остром аппендиците. Однако при остром аппендиците боли могут локализоваться не только в правой подвздошной области. У детей, особенно раннего возраста, купол слепой кишки более подвижен и, кроме того, может еще не завершиться полностью вращение средней кишки, которое начинается во внутриутробном периоде. У эмбриона купол слепой кишки вместе с червеобразным отростком находится в левой подвздошной области. Затем в процессе внутриутробного развития он поднимается в левое подреберье, постепенно перемещается в правое подреберье и к моменту рождения должен опуститься в правую подвздошную область. Однако иногда этого не происходит и возникает задержка в нормальном вращении. Поэтому известны случаи, когда боли при остром аппендиците локализовались не только в правой, но и левой подвздошной области, левом подреберье и пр. Кроме того, у детей при остром аппендиците боли могут не сразу возникать в правой подвздошной области. Часто они начинаются в пупочной области, а затем перемещаются в правую подвздошную область.
Характер болей значительно изменяется в зависимости от того, переходит ли воспалительный процесс на брюшину или нет. При вовлечении в воспалительный процесс брюшины боли становятся более интенсивными и занимают большую площадь по сравнению с местным процессом. Иногда они бывают настолько сильными и распространенными, что трудно найти первоначальный источник их возникновения. Существующий симптом Щеткииа — Блюмберга как раз и направлен на то, чтобы обнаружить воспаление брюшины. При наличии воспаления (локального или распространенного) резкое отпускание пальцев после надавливания ими на переднюю брюшную стенку вызывает усиление боли.
В начальном периоде многих острых хирургических заболеваний брюшной полости боли локализуются в пупочной области, а затем могут переходить в область основного источника. При распространении процесса боли снова становятся разлитыми.
Дети не всегда четко могут определить интенсивность боли. На вопрос: «Какая боль?», «Сильная или слабая?» — не все дают правильный ответ. Нами в подобных случаях используется следующий прием: для того чтобы представить себе интенсивность боли, в области предплечья сдавливают кожную складку сначала легко, а затем все сильнее и сильнее. И ребенок определит, какой степени боль на предплечье соответствует его болям в животе. Затем сам исследователь приблизительно с такой же силой может сдавить кожу на своем предплечье и определит силу боли в брюшной полости у ребенка.
Принимать различные обезболивающие средства или применять грелку при подозрении на острое хирургическое заболевание в брюшной полости без назначения врача недопустимо.
Оценка состояния передней брюшной стенки имеет важное значение при диагностике острых хирургических заболеваний брюшной полости. Первое, на что обращают внимание, это наличие вздутия или западения живота и участия его в дыхании. Как правило, в области болезненного участка видно ограничение экскурсии передней брюшной стенки по сравнению со здоровыми участками. При распространенных процессах вся передняя брюшная стенка может почти не принимать участия в дыхании и оно становится только диафрагмальным. Примером подобного состояния являются первые часы развития разлитого перитонита.
Запавший живот с небольшим выбуханием в эпигастральной области, при наличии остальных признаков кишечной непроходимости, свидетельствует о том, что препятствие находится высоко, возможно в области двенадцатиперстной кишки или начальных отделов тощей кишки. И, наоборот, при непроходимости нижних отделов кишечной трубки весь живот вздут. Вздутие передней брюшной стенки наблюдают и при парезах, связанных с развитием перитонита, либо парезах, сопутствующих, например, острой пневмонии.
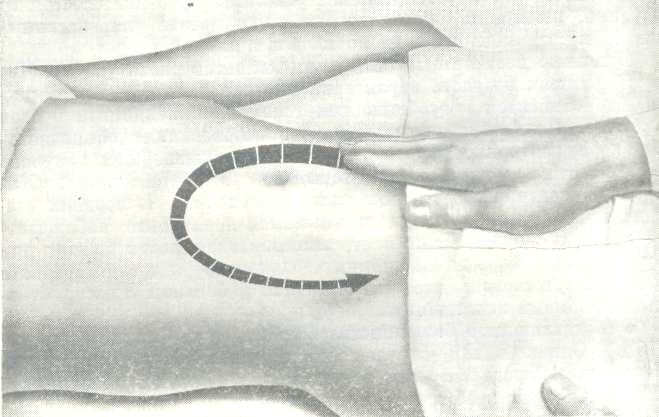
При определении характера боли в животе не ограничиваются только расспросом больного, но судят о их характере во время пальпации живота. Существует основное правило: пальпацию можно производить только тогда, когда имеется полный контакт с ребенком. В противном случае он плачет, и четко что-либо определить не представляется возможным. Никогда не нужно торопиться осматривать у ребенка больное место. Лучше сначала с ним поговорить о посторонних вещах, посмотреть руки, ноги, грудь — те места, где ребенку не больно, и только после этого приступить к пальпации теплыми руками. Пальпацию производят с заведомо безболезненного места. Так, если ребенок говорит, что боли в правой подвздошной области, то начинают осмотр с левой подвздошной области, затем переходят на левое и правое подреберья, эпигастральную область, область пупка и только затем на правую подвздошную область(рис. 31).
Рис. 31 Щадящая поверхностная пальпация
При наличии острого аппендицита можно отметить усиление болезненности при пальпации правой подвздошной области (симптом Филатова). Известно, что ребенок может пожаловаться на боли в животе, а затем в покое и при небольших движениях этих болей может не быть. Но это не значит, что они полностью прошли.
До пальпации используют метод перкуссии для определения болезненной точки в брюшной полости. Легкое поколачивание по передней брюшной стенке дает довольно объективные данные о наличии болезненной точки. При этом начинать перкуссию также необходимо с безболезненной точки. Если нет четкости в ответах ребенка, то их проверяют, меняя места перкуссии в хаотическом порядке, но постоянно возвращаясь к подозрительной точке.
Степень воспалительного процесса в брюшной полости отражает защитное напряжение мышц передней брюшной стенки(defense musculaire) в момент пальпации ее над местом основного процесса. Симптом защитного мышечного напряжения – самый ценный и постоянный признак. Его отсутствие ставит под сомнение, например диагноз острого аппендицита. Ребенок рефлекторно напрягает мышцы и не дает возможности произвести глубокую пальпацию. Это место, как правило, является наиболее болезненным. Для того, чтобы отличить истинное напряжение мышц от каприза ребенка исследование необходимо производить во время вдоха или используя следующий способ: дают ребенку выпить несколько глотков чая и в момент глотания производят пальпацию передней брюшной стенки. Если имеется воспалительный процесс, напряжение мышц сохраняется; если нет, то можно в процессе глотания произвести глубокую пальпацию. Иногда ребенок бывает совершенно не контактным и определить, имеется ли напряжение мышц передней брюшной стенки, а, следовательно, и воспалительный процесс, не представляется возможным. Это наблюдается сразу после перфорации червеобразного отростка, когда явления перитонита еще не успели развиться.
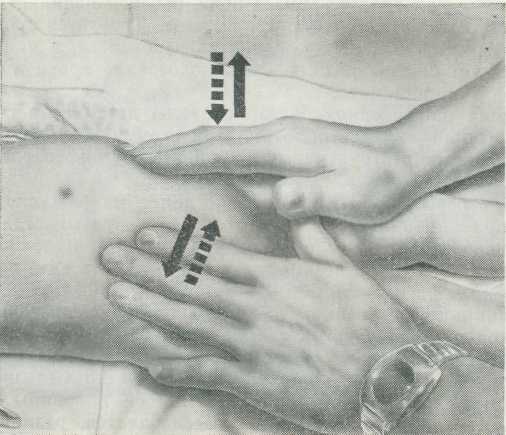
Рис. 32 Сравнительная повторная пальпация живота
Можно воспользоваться и другим приемом: врач кладет правую руку на левую подвздошную область больного, а левую руку - на правую подвздошную область и, попеременно нажимая справа и слева, старается определить разницу в тонусе мышц (рис. 32). У детей наиболее достоверно выявляется этот признак во время сна(физиологического или медикаментозного). Медицинская сестра должна уложить такого ребенка спать без трусов и колготок, так, чтобы врачу было легко во время сна пропальпировать переднюю брюшную стенку.
При развитии перитонита или воспалительного процесса, локализующегося в брюшной стенке, возможны ее отек и гиперемия. Если отек и гиперемию кожи находят у ребенка с подозрением на перитонит, это свидетельствует о тяжести и длительности процесса в брюшной полости. При развитии асцита живот увеличивается в размерах и кожа над ним лоснится.
При обширных опухолях в брюшной полости или забрюшинном пространстве на глаз можно определить выпячивание, соответствующее локализации опухоли.
Поражение печени приводит к усиленному развитию подкожных вен передней брюшной стенки, которые становятся видимыми.
Существует еще один признак острого процесса в брюшной полости у ребенка — это видимая глазом перистальтика кишечных петель и желудка. При пилоростенозе в эпигастральной области можно наблюдать перистальтику расширенного желудка типа песочных часов. Если перистальтические волны видны почти по всей поверхности передней брюшной стенки, то вероятнее всего, у ребенка имеется непроходимость дистального отдела кишечника. Следует отметить, что этот симптом характерен для начала развития болезни. Впоследствии наступает атония, и перистальтики, видимой глазом, можно не определить.
Симптом пальпируемой опухоли в брюшной полости всегда тревожен вне зависимости от того, сопровождается ли он клиникой острого процесса в брюшной полости или нет. У детей в отличие от взрослых реже наблюдают злокачественные новообразования в брюшной полости. Однако описаны злокачественные опухоли печени, брыжеечных лимфоузлов, кишечника и пр. и у детей раннего возраста. По локализации опухолевидного образования, его консистенции, подвижности и наличию либо отсутствию болезненности можно условно предположить локализацию или источник опухоли до применения специальных дополнительных методов исследования.
Злокачественные новообразования, как правило, имеют плотную консистенцию, малоподвижны и малоболезненны. Доброкачественные кистозные опухолевидные образования имеют эластическую консистенцию, как правило, подвижные и безболезненные, если они не осложнены воспалением либо заворотом. Воспалительные инфильтраты, которые принимают иногда за/опухоли, плотные, малоподвижные и болезненные.
Во всех случаях при обнаружении в брюшной полости опухолевидного образования прежде всего исключают копростаз. При тенденции к запорам образуются каловые камни иногда очень больших размеров, которые следует отличить от опухолей.
В левом подреберье и левой половине брюшной полости опухолевидное образование может быть увеличенной селезенкой и опухолью селезенки, опухолью, исходящей из почки и надпочечника. В правом подреберье у детей чаще располагаются опухоли почки и надпочечника и реже — опухоли печени. В правой и левой подвздошных областях и малом тазу могут располагаться воспалительные инфильтраты, кисты яичника; в пупочной области — увеличенные лимфоузлы корня брыжейки, воспалительные инфильтраты и абсцессы.
Общим правилом при подозрении на опухоль брюшной стенки или полости является пальпация передней брюшной стенки только после опорожнения мочевого пузыря. Если мочевой пузырь не опорожняется полностью, спускают мочу катетером, так как возможно наличие дивертикула мочевого пузыря или мегауретера (расширенного мочеточника), которые могут симулировать наличие опухоли в брюшной полости.
Рвота — один из основных признаков острого процесса в брюшной полости у детей. Сами по себе срыгивания и рвота у детей — не редкость, особенно в раннем возрасте. При различных патологических состояниях у них возникает дискоординация кишечной перистальтики, которая приводит к рвоте. Рвоту можно наблюдать при нарушении кормления, например перекормах, при патологических изменениях молока матери, при родовой травме, при парезах кишок на фоне пневмонии. Часто рвота бывает одним из основных симптомов неврастении. Дети-неврастеники умеют очень быстро вызывать у себя рвоту. Известно, что рвота сопутствует простой и токсической диспепсии, острым кишечным инфекциям, гепатиту, панкреатиту, менингиту, уремии (уремическая рвота) и пр.
В подобном многообразии следует выделять рвоту, возникающую при острых хирургических заболеваниях брюшной полости у детей. Во всяком случае при наличии у ребенка рвоты всегда следует быть чрезвычайно внимательным.
При хирургической патологии рвота может быть рефлекторной либо вследствие механического препятствия. Однако существует и еще одна причина рвоты при хирургической патологии — это парез кишок, который бывает сопутствующим многим хирургическим заболеваниям брюшной полости.
Примером рефлекторной рвоты является рвота, которая возникает при острой инвагинации кишок у детей. В процессе внедрения одной кишки в просвет другой происходит натяжение брыжейки, что приводит одновременно к болевому синдрому и к рвоте.
При различных формах механической непроходимости рвота является следствием полной или частичной закупорки пищеварительного тракта. В некоторой степени по времени возникновения рвоты от начала заболевания можно судить об уровне непроходимости пищеварительного тракта. Чем выше непроходимость, тем рвота возникает раньше. Так, например, при непроходимости в области двенадцатиперстной кишки рвота у новорожденного появляется уже после 2—3 кормлений, а при непроходимости толстой кишки — только через 5—6 кормлений, т. е. на 2—3-й сутки от рождения.
Усиление рвоты на фоне острого процесса в брюшной полости всегда является грозным симптомом. У тяжелых больных возникает порочный круг: во время рвоты организм теряет значительное количество солей и жидкости, что приводит к нарушению электролитного баланса, в частности к гипокалиемии. Гипокалиемия способствует ухудшению перистальтики и развитию пареза кишок, а парез кишок усиливает рвоту. Рвота возникает не только при явлениях непроходимости кишок; она частый симптом и при острых воспалительных процессах в брюшной полости, особенно при переходе острого воспалительного процесса на брюшину. Вначале одно-двукратная рвота при острых хирургических заболеваниях в брюшной полости постепенно становится неукротимой. Если в начале заболевания она может возникать после кормления ребенка, то затем ее наблюдают и между кормлениями.
При рефлекторной рвоте рвотные массы, как правило, содержат желудочное содержимое. При механической непроходимости рвотные массы окрашиваются желчью, становятся зеленого цвета. Наличие рвоты с примесью желчи или без нее является одним из основных признаков при проведении дифференциального диагноза между пилороспазмом и пилоростенозом. При пилоростенозе суживается выходное отверстие из желудка. В связи с этим полной эвакуации желудочного содержимого не происходит. Желудок постепенно растягивается, а затем возникает рвота, причем она бывает настолько сильной, что имеет определенное название—«рвота фонтаном». Под «рвотой фонтаном» понимают рвоту большим количеством молока, которое ребенок может вырвать одномоментно на значительное расстояние. Содержимое двенадцатиперстной кишки при этом не попадает в желудок, так как пилорический отдел сужен. Рвота при пилоростенозе всегда без примеси желчи и зелени. При пилороспазме наблюдают зияние пилорического отдела желудка, и содержимое двенадцатиперстной кишки может свободно попадать в желудок, поэтому в рвотных массах может быть примесь желчи. Запах рвотных масс также может указывать на уровень кишечной непроходимости. Кислый запах больше свидетельствует о непроходимости в области желудка. При низкой непроходимости в области дистального отдела тонкой кишки или в области толстой кишки в запущенных случаях наблюдают рвоту с каловым запахом, поэтому некоторые считают ее «каловой рвотой».
Отмечено, что при хирургической патологии рвота либо сопутствует болевому синдрому, либо появляется сразу после него. Если у ребенка сначала возникает рвота, а затем начинает болеть живот — это, вероятнее всего, не является признаком хирургического заболевания.
Однако отмечено, что острый аппендицит у маленьких детей может первично проявляться рвотой. Поэтому ребенок, у которого имеется повторная рвота, должен быть осмотрен хирургом.
Особую группу заболеваний характеризует рвота с примесью крови. Иногда рвота с примесью крови может возникнуть и при заболеваниях, которые не имеют отношения к острой хирургической патологии. Так, известно, что после носового кровотечения ребенок может проглотить кровь, а затем при рвоте эта проглоченная кровь может симулировать желудочное кровотечение. Рвота с примесью крови может возникнуть при целом ряде заболеваний, связанных с нарушением свертывающей системы крови, когда малейшая травма может привести к кровотечению. Но наиболее часто в основе рвоты с примесью крови лежат очень серьезные заболевания. К ним относят язвенную болезнь желудка и двенадцатиперстной кишки, портальную гипертензию с вторичным варикозным расширением вен пищевода и желудка, тромбоз брыжеечных сосудов, особую редкую форму инвагинации, когда ретроградно в желудок внедряется тонкая кишка и пр.
Характер стула так же, как рвота и боль, является одним из основных признаков острого хирургического процесса в брюшной полости.
Для кишечной непроходимости наиболее характерно полное отсутствие или уменьшение количества кала (мекония). При частичной кишечной непроходимости возможен больший либо меньший пассаж кишечного содержимого по кишечной трубке, поэтому может быть каловый стул. Вместе с тем отмечено, что при полной кишечной непроходимости, которая локализуется в начальных отделах тонкой кишки, ребенок может самостоятельно оправиться или можно получить нормальный каловый стул после клизмы. При механической непроходимости кишок (кроме острой инвагинации) в начале заболевания кал не меняет своей консистенции и цвета, если сам он не является причиной такой непроходимости, например при копростазе.
При острых воспалительных процессах в брюшной полости до развития перитонеальных явлений стул может быть совершенно не измененным по характеру и количеству.
При переходе воспалительного процесса на брюшину возникает жидкий энтероколитический стул, что иногда приводит к диагностической ошибке: болезнь трактуют как кишечную инфекцию.
Обесцвеченный стул может быть признаком как хирургических, так и терапевтических заболеваний. Известно, что для инфекционного гепатита, врожденной микросфероцитарной гемолитической анемии и пр. характерно наличие обесцвеченного стула. Однако обесцвеченный стул может быть и при атрезии желчных ходов, пороках развития желчного протока и опухолях в области двенадцатиперстной кишки, к счастью, редко наблюдаемых в детском возрасте.
Большие беспокойства вызывает наличие крови в стуле. Это грозный симптом неблагополучия. Кровь в стуле наблюдают при некоторых кишечных инфекциях, например при острой дизентерии. Причиной примеси крови в стуле может быть язвенная болезнь желудка и двенадцатиперстной кишки, которая у детей нередко протекает бессимптомно и диагностируется лишь при появлении кровотечения. Причиной кровотечения может быть диафрагмальная грыжа. Грозное кровотечение возникает при различных формах портальной гипертензии, связанной с поражением печени или вен портальной системы, а также при наличии ангиомы кишки, кровоточащего дивертикула Меккеля. Менее выраженные кровотечения вызывают кровоточащий полип прямой кишки и трещина анального отверстия.
При одной из форм кишечной непроходимости — острой инвагинации кишок — примесь крови в стуле является одним из основных признаков заболевания, однако не самым ранним, а появляется спустя 6—7 ч от начала заболевания.
По характеру крови в стуле с определенной долей вероятности (учитывая и другие симптомы заболевания, прежде всего особенности боли и рвоты) можно заподозрить уровень кишечного кровотечения. При кровотечении из верхних отделов пищеварительного тракта кал обычно перемещан с кровью и кровь никогда не бывает алой — она всегда темно-вишневого цвета. При обильном кровотечении, связанном с дивертикулом Меккеля, кровь также перемешана с калом, но она ярче. Более яркую по цвету кровь наблюдают при толстокишечных кровотечениях, а при трещине заднего прохода и низко расположенном полипе прямой кишки кровь лежит на поверхности кала и никогда ее не бывает в середине каловых масс. При острой инвагинации кишок характерным является типичный «инвагинальный» стул: слизь с примесью крови. Однако при инвагинации можно наблюдать и примесь крови к каловому стулу.
При подозрении на кровотечение у ребенка, особенно если его состояние удовлетворительное и он производит впечатление абсолютно здорового, следует поинтересоваться характером питания. Так, при употреблении свеклы стул будет окрашен в красный цвет, что можно принять за кровотечение.
Наличие повышенной температуры тела характерно для всех воспалительных заболеваний брюшной полости: аппендицита, перитонита, холецистита, мезаденита, дивертикулита и пр., причем температурная кривая во многом отражает течение воспалительного процесса. Увеличение температуры свидетельствует об усилении основного воспалительного процесса либо присоединении осложнений. При формировании абсцесса в брюшной полости (аппендикулярного, межкишечного, абсцесса печени, малого таза) температурная кривая принимает гектический характер, т. е. с большой разницей между утренней, дневной и вечерней температурами.
Следует, однако, помнить, что широкое применение антибактериальных средств может изменить клиническую картину острого хирургического заболевания брюшной полости, особенно если антибактериальные средства стали применять сами родители в домашних условиях, еще до осмотра ребенка врачом. И в первую очередь это может отразиться на характере температуры. Температура может быть субфебрильной даже при выраженном воспалительном процессе в брюшной полости. При оценке состояния ребенка следует также помнить, что предшествовавший осмотру прием анальгина и других лекарственных препаратов также снижает температуру тела.
Известно, что температура тела, измеряемая в подмышечной впадине, ниже температуры, измеряемой в прямой кишке, приблизительно на 1 °С. Однако при острых воспалительных процессах в брюшной полости происходит более значительное повышение температуры в прямой кишке, чем в подмышечной области, и разница между температурой в прямой кишке и подмышечной области будет гораздо большей. Этот признак нередко используют при необходимости подтверждения наличия острого воспалительного процесса в брюшной полости.
Следует отметить, что наличие нормальной температуры не может полностью исключить острого гнойного процесса. Например, известны случаи наличия флегмонозного аппендицита у ребенка с нормальной температурой, что еще раз подчеркивает основное положение: диагноз острого хирургического заболевания брюшной полости у детей является комплексным.
Различные формы острой кишечной непроходимости, особенно связанные с частичной непроходимостью, протекают с нормальной температурой. При острой инвагинации кишок у детей температура может быть и нормальной, и повышенной, и сам по себе этот симптом ни о чем не свидетельствует. Известно также, что при обычном копростазе, особенно у детей раннего возраста, возможно повышение температуры, а после обычной очистительной клизмы и опорожнения кишечника температура моментально становится нормальной.
Как правило, повышение температуры у ребенка с клинической картиной кишечной непроходимости свидетельствует о наличии интоксикации и вовлечении в процесс брюшины, т. е. развитии разной степени выраженности перитонита. Следует также отметить еще одну причину возможного повышения температуры при кишечной непроходимости — это обезвоживание, возникающее вследствие повторной рвоты с потерей жидкости, если она не восполняется своевременно.
Симптомы острого аппендицита.

Симптом Щеткина – Блюмберга: : после мягкого надавливания на переднюю брюшную стенку резко отрывают пальцы. При воспалении брюшины возникает болезненность, большая при отрывании исследующей руки от брюшной стенки, чем при надавливании на нее.

Симптом Воскресенского: признак острого аппендицита; при быстром проведении ладонью по передней брюшной стенке (поверх рубашки) от правого реберного края вниз больной испытывает боль.

Симптом Ровзинга: признак острого аппендицита; при пальпации в левой подвздошной области и одновременном надавливании на нисходящий отдел ободочной кишки давление газов передается на илеоцекальную область, что сопровождается болью.

Симптом Ситковского: признак аппендицита; при положении больного на левом боку в илеоцекальной области появляется боль.

Симптом Бартомье-Михельсона: признак острого аппендицита; болезненность при пальпации слепой кишки, усиливающаяся при положении на левом боку.
Симптом Образцова (псоас-симптом): признак аппендицита; усиление боли во время пальпации в илеоцекальной области при приподнятой правой ноге.
Симптом Ланца (Lanz): ослабление или исчезновение кремастер-
рефлекса справа. Наблюдают при аппендиците.
Симптом Волковича — Кохера (Kocher): боль первоначально возникает
в подложечной области, иногда непосредственно под мечевидным отростком и только спустя 1—3 ч сосредоточивается в правой подвздошной области. Характерен для острого аппендицита.
Симптом Филатова. Симптом локальной болезненности. Усиление ее на
определенном участке в правой подвздошной области при пальпации живота
у детей. Свидетельствует об остром аппендиците.
Симптомы при других хирургических заболеваниях органов брюшной полости у детей.
Симптом «песочных часов» -
Симптом Розанова (симптом “ваньки-встаньки”): признак внутрибрюшинного кровотечения при разрыве селезенки; больной лежит на левом боку с поджатыми к животу бедрами; при попытке повернуть больного на спину или на другой бок, он тот час же переворачивается и занимает прежнее положение.
Симптом Валя: признак непроходимости кишечника; локальный метеоризм или выпячивание проксимального отдела кишечника.
Симптом Данса (Dance): определяемое пальпаторно западение правой
подвздошной области при инвагинации тонкой кишки в толстую.
Симптом Крювелье (Cruveillhier). Кровь в кале или окрашенная кровью
слизь в сочетании со схваткообразной болью в животе и тенезмами.
Характерен для инвагинации кишечника.
Симптом Гангольфа (Gangolphe): притупление в отлогих местах живота, свидетельствующее о скоплении свободной жидкости при кишечной непроходимости.
Симптом Бондаренко: при скользящей пальпации смещение
пальпируемого органа перпендикулярно к его оси болезненно при наличии спаек. Определяют при спаечной болезни.
Симптом Мейо-Робсона: признак острого панкреатита; болезненность в области левого реберно-позвоночного угла.
Симптом Грея — Турнера (Grey — Turner): цианоз кожи живота при
остром панкреатите.
Симптом, точка Дежардена (Desjardin): болезненность в точке, лежащей
на 6 см выше пупка на линии, соединяющей пупок с вершиной правой
подмышечной впадины при панкреатитах.
Симптом Лагерлофа (Lagerlöf): цианоз лица у больных острым
панкреатитом.
Симптом Краснобаева: напряжение прямых мышц живота, является
признаком перитонита.
Симптом Винтера (Wynter): передняя брюшная стенка не участвует в акте дыхания. Наблюдают при перитоните.
Синдром Книгина-Мондора:(при прободной язве желудка) кинжальная боль, доскообразный живот, язвенный анамнез.
Гейнеке — Лежара симптом (Heinecke — Lejars). Резкое вздутие
живота после травмы говорит об отсутствии повреждения внутренних
органов и объясняется травмой нервно-рефлекторного аппарата.
Гинтце симптом (Hintze). Рентгенологически определяемое скопление
газа в кишечнике, соответствует симптому Валя. Указывает на острую
кишечную непроходимость.
Гиршпрунга симптом (Hirschprung). Расслабление сфинктера зад-
непроходного отверстия, наблюдаемое при инвагинации кишечника.
Гобье симптом (Gobiet). Рефлекторный парез и вздутие кишечника,
особенно поперечно-ободочной кишки, выявляемый рентгенологически у больных острым панкреатитом. Чаши Клойбера отсутствуют.
Дельбе триада (Delbet). Быстро нарастающий выпот в брюшной
полости, вздутие живота и нефекалоидная рвота. Наблюдают при завороте тонкой кишки.
Карнета симптом (Carnett). Больному, жалующемуся на боль в животе,
предлагают напрячь и расслабить брюшной пресс, в это время врач
пальпирует живот. Болезненность, появляющаяся во время расслабления брюшной стенки, указывает на локализацию процесса одновременно в брюшной полости и брюшной стенке. Болезненность, возникающая при напряжении, свидетельствует о локализации процесса в брюшной стенке.
Применяют для дифференциальной диагностики воспалительного процесса брюшной полости и брюшной стенки.
Карно симптом (Carnot). Боль в эпигастральной области, возникающая
при резком разгибании туловища. Бывает при спаечной болезни.
Кенига синдром (Konig). Усиленная перистальтика во время приступа
боли в животе, музыкальные шумы (бульканье, урчание), понос или
усиленное отхождение газов. Наблюдают при сужении тонкой кишки
различными процессами, в том числе и опухолью, и при неполной
обтурационной кишечной непроходимости.
Кера симптомы (Kehr):
