
- •Профессиональная задача
- •Профессиональная задача
- •1. Какой предварительный диагноз можно поставить данной пациентке?
- •2. Укажите перечень симптомов, позволивших Вам поставить диагноз?
- •3. Какие дополнительные лабораторные и инструментальные исследования необходимы для подтверждения диагноза?
- •4. Для какого заболевания характерна данная гистологическая картина биоптата?
- •5. Какова тактика ведения больной? профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •4. Какова тактика ведения больного?
- •Профессиональная задача
- •Какова тактика ведения больного? профессиональная задача
- •Какова тактика ведения больного? профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •2. С какими заболеваниями необходимо проводить диф. Диагноз?
- •3. Каков план обследований больного?
- •4. Основные принципы терапии этого больного. Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
- •Вопросы:
- •Профессиональная задача
- •Профессиональная задача
- •Профессиональная задача
Профессиональная задача
Больной И., 21 год, доставлен «Скорой помощью» в приемное отделение больницы с жалобами на сухой кашель, сильную слабость, одышку, подъем температуры тела до 38,5–39°С. Заболел остро, после переохлаждения, появилась боль в левой половине грудной клетки, усиливающаяся на вдохе. К вечеру повысилась температура тела, появилась одышка. ЧДД – 28 в минуту, кожные покровы бледные, на губах высыпания герпеса. При дыхании пациент щадит левую половину грудной клетки. Перкуторно – притупление перкуторного звука в нижних отделах грудной клетки слева. Там же при аускультации выслушивается бронхиальное дыхание. Справа дыхание везикулярное. Пульс – 100 ударов в минуту, ритмичный. АД - 90/60 мм рт.ст. Рентгенограмма органов грудной клетки представлена ниже. Общий анализ крови: Эр – 3,5 ·10 12/л, Нв - 120 г/л, лейкоциты - 12,0 · 10 9/л, палочкоядерные - 13%, сегментоядерные -65%, лимфоциты -13%, моноциты -9%, СОЭ - 41 мм/ч.
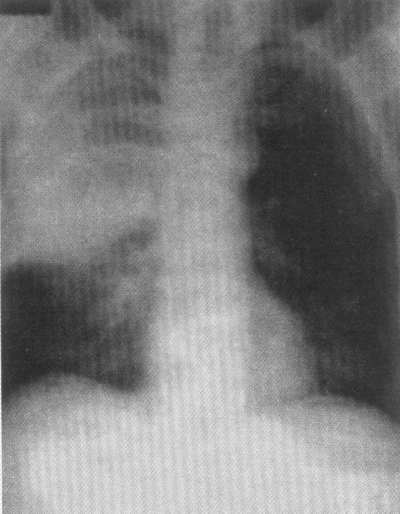
Рис. 1 Рентгенограмма грудной клетки Больного И., 21 г.
ВОПРОСЫ:
Сформулируйте диагноз.
2. Предполагаемый возбудитель.
3. «Золотой стандарт» диагностики данного заболевания.
Тактика ведения этого пациента.
5. перечислите возможные схемы актериальной терапии.
Профессиональная задача
Больной Т., 45 лет, страдает бронхиальной астмой 13 лет. Приступы наступают без видимой причины, обострения бронхиальной астмы на фоне ОРЗ. Постоянно принимает глюкокортикостероиды внутрь (преднизолон 3-4 таблетки в сутки), а также использует теофедрин. При приступах пользуется ДАИ сальбутамолом. Несмотря на лечение, практически ежедневно ощущает заложенность в грудной клетке, приступы удушья часты (4-5 раз ежедневно), преимущественно в ночное время. В течение последних двух лет прибавил в весе 7 кг, наблюдается синдром Кушингоида. Объективно: ЧДД - 21 в мин. Грудная клетка увеличена в поперечнике. В легких при аускультации: дыхание жесткое, рассеянные сухие свистящие хрипы на выдохе. При перкуссии грудной клетки над областью легких – легочный звук с коробочным оттенком. Пульс 78 ударов в минуту, ритмичен. АД 130/80 мм рт.ст. При спирографии: ОФВ1<60%, колебание ОФВ1>30%.
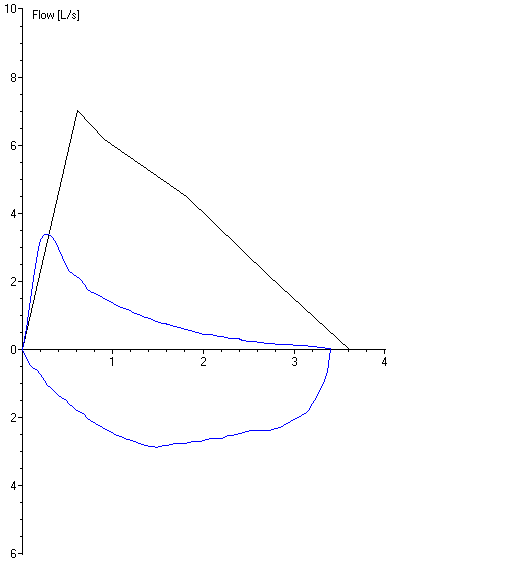
Рис. 1. Пнемотахограмма пациента. Опишите тип нарушений.
ВОПРОСЫ.
Сформулируйте диагноз.
2. Определите степень тяжести заболевания.
3. Определите ступень терапии.
4. Назовите необходимый объем терапии.
5. Определите необходимую суточную дозу беклометазона (ИГКС), необходимую для лечения данного больного.
Профессиональная задача
Больная Е., 26 лет, в течение 8 лет страдает бронхиальной астмой. Приступы возникают 1-2 раза в неделю при вдыхании сильных запахов, при контакте с домашними животными. 2-3 раза в месяц просыпается от ночного удушья. Обострения заболевания отмечаются в осенне-весенний период во время цветения растений. Из анамнеза: бабушка по линии отца страдала бронхиальной астмой. Спирография: ОФВ1, и ПСВ > 80%; колебания ПСВ 20-30% от должного. Во время приступов больная пользуется сальбутамолом. Объективно: грудная клетка обычной формы, при аускультации дыхание жесткое, при пробе с форсированным выдохом выслушиваются единичные сухие хрипы по передней поверхности грудной клетки.
ВОПРОСЫ:
Сформулируйте диагноз.
2. План обследования данной пациентки должен включать.
3. Определите объем необходимой терапии.
4. Альтернативная ингаляционным глюкокортикостероидам терапия.
Наиболее частый побочный эффект ингаляционной терапии глюкокортикостероидами.
ПРОФЕССИОНАЛЬНАЯ
ЗАДАЧА У
больного К. 40 лет, находящегося в отделении
реанимации после тяжелой полостной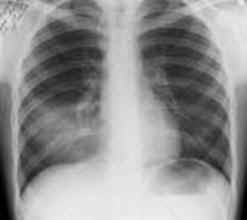 операции, на 3-и сутки – повышение
температуры тела до 39°С,
появление кашля с мокротой желтого
цвета. ЧДД - 26 в мин. В легких: перкуторно
- легочный звук с притуплением в нижних
отделах справа. Там же при аускультации
- разнокалиберные влажные хрипы. Пульс
90 в мин., ритмичный. АД 100/60 мм рт.ст. Тоны
сердца приглушенны, ритмичные. При
пальпации живота симптомов раздражения
брюшины не выявлено. Ниже представлена
рентгенограмма данного пациента. Общий
анализ крови: Эритроциты- 3,4 ·1012/л,
Нв- 105 г/л, Лейкоциты - 9,0 ·109/л,
Палочкоядерные – 9%, Сегментоядерные -
60%, Эозинофилы -2%, Лимфоциты - 20%, Моноциты
-9%, СОЭ - 38 мм/ч.
операции, на 3-и сутки – повышение
температуры тела до 39°С,
появление кашля с мокротой желтого
цвета. ЧДД - 26 в мин. В легких: перкуторно
- легочный звук с притуплением в нижних
отделах справа. Там же при аускультации
- разнокалиберные влажные хрипы. Пульс
90 в мин., ритмичный. АД 100/60 мм рт.ст. Тоны
сердца приглушенны, ритмичные. При
пальпации живота симптомов раздражения
брюшины не выявлено. Ниже представлена
рентгенограмма данного пациента. Общий
анализ крови: Эритроциты- 3,4 ·1012/л,
Нв- 105 г/л, Лейкоциты - 9,0 ·109/л,
Палочкоядерные – 9%, Сегментоядерные -
60%, Эозинофилы -2%, Лимфоциты - 20%, Моноциты
-9%, СОЭ - 38 мм/ч.
ВОПРОСЫ:
1.Сформулируйте диагноз.
2.Предполагаемый возбудитель заболевания.
3.Каковы диагностические стандарты обследования
4.Составьте схему эмпирической антибактериальной терапии.
5. Патогенетическая терапия.
