
- •1. Что такое «медицинская радиология»
- •2. «Минувшее проходит предо мною...»
- •2.1. Открытие странного мира
- •2.2. Лучи имени Рентгена
- •2.3. Звездный час Беккереля
- •2.4. Что скрывалось за «беккерелевыми лучами»?
- •2.5. Наступление продолжается. Врачи следуют за физиками
- •2.6. Два рождения отечественной радиологии
- •3. Излучения, используемые в медицинской радиологии, их биологическое действие
- •2"J" гРупп|фовка излучений, применяемых в радиологии
- •3.2. Источники ионизирующих излучений, применяемых в радиологии
- •3.3. Взаимодействие ионизирующих излучений с веществом
- •3.4. Биологическое действие излучении
- •3.5. Осторожно, радиация!
- •4. Элементы медицинской информатики
- •4.1. Как устроен компьютер
- •4.2. Программное обеспечение компьютеров
- •4.3. Оценка эффективности диагностических
- •4.4. Медицинская информация как объект обработки на компьютере
- •Часть II I Методы и средства *Шк лучевой диагностики |щ
- •1. Великий рентгенологический метод
- •1.1. Получение рентгеновского изображения
- •1.2. Искусственное контрастирование органов
- •1.3. Рентгенография
- •1.4. Рентгеноскопия
- •1.5. Флюорография
- •1.6. Томография
- •1.7. Компьютерная томография
- •1.8. Ангиография
- •2. Радионуклидный метод исследования
- •3. Ультразвуковой метод исследования
- •Id yOlsky
- •4. Магнитно-резонансный метод исследования
- •5. Термография
- •7. Медицинское изображение как объект информатики
- •1. Общие принципы лучевой диагностики
- •2. Легкие
- •2.1. Лучевая анатомия легких
- •2.2. Лучевое исследование функции легких
- •2.3. Лучевые синдромы поражения легких
- •2.4. Лучевые симптомы поражений легких
- •3. Сердечно-сосудистая система
- •3.1. Лучевая анатомия сердца
- •3.2. Лучевое исследование функции сердца
- •3.3, Лучевые симптомы поражения сердца
- •3.5. Лучевая ангиология
- •4. Пищевод, желудок, кишечник
- •4.1. Лучевое исследование глотки и пищевода
- •4.1.1. Нормальный пищевод
- •4.2. Лучевое исследование желудка и двенадцатиперстной кишки
- •4*3. Лучевое исследование кишечника
- •5. Печень и желчные пути. Поджелудочная железа
- •5.1. Лучевое исследование печени и желчных путей
- •5.2. Лучевая картина поражений печени и желчных путей
- •5.3. Лучевое исследование поджелудочной железы
- •5.4. Селезенка
- •6. Мочевыделительная система
- •6.1. Методы лучевого исследования мочевыделительной системы
- •6.2. Основные клинические синдромы и тактика лучевого исследования
- •7. Череп и позвоночник. Головной и спинной мозг
- •7.1. Лучевая анатомия черепа
- •7.2. Лучевая анатомия головного мозга
- •7.3. Повреждения черепа и головного мозга
- •7.4. Нарушения мозгового кровообращения.
- •7.5. Инфекционные и воспалительные заболевания головного мозга. Гипертензивный синдром
- •7.6. Опухоли черепа и головного мозга
- •7.7. Лучевая анатомия позвоночника и спинного мозга
- •7.8. Повреждения позвоночника и спинного мозга
- •7.9. Вертеброгенный болевой синдром
- •7.10. Воспалительные заболевания позвоночника
- •8. Опорно-двигательная система
- •8.1. Лучевая анатомия скелета
- •8.2. Лучевые симптомы
- •8.3. Повреждения костей и суставов
- •8.4. Заболевания костей и суставов
- •9. Щитовидная и паращитовидные железы. Надпочечники
- •9.1. Лучевая анатомия щитовидной железы
- •9.2. Лучевое исследование физиологии щитовидной железы
- •9.3. Клинико-радиологические синдромы
- •9.4. Аденома паращитовидной железы
- •9.5. Заболевания надпочечников
- •10.1. Полость носа и околоносовые пазухи
- •10.2. Гортань. Глотка
- •10.3. Ухо и височная кость
- •10.4. Глаз и глазница
- •11. Репродуктивная система женщины. Молочная железа
- •11.1. Лучевая анатомия матки и яичников
- •11 «2. Лучевое исследование гормональной регуляции репродуктивной функции женского организма
- •11.3. Беременность и ее нарушения
- •11.4. Заболевания репродуктивной системы
- •Радиоиммунный анализ уровня гормонов надпочечников, щитовидной железы
- •11.5. Молочная железа
- •12. Рентгенодиагностика в стоматологии
- •12.1. Методы рентгенологического исследования челюстно-лицевой области
- •12.1.1. Внутри ротовая контактная (периапикальная) рентгенография
- •12.2. Развитие и анатомия зубов и челюстей в рентгеновском изображении
- •12.3. Рентгенологическое исследование
- •12.5. Рентгенодиагностика воспалительных заболеваний челюстей
- •12.6. Рентгенодиагностика травматических повреждений челюстей и зубов
- •12.7. Рентгенодиагностика кист челюстей
- •12.8. Рентгенодиагностика доброкачественных одонтогенных опухолей
- •12.9. Рентгенодиагностика злокачественных опухолей челюстей
- •12.10. Рентгенодиагностика заболеваний височно-нижнечелюстного сустава
- •12.11. Рентгенодиагностика заболеваний слюнных желез
- •Часть IV
- •1. Принципы радиационной онкологии (стратегия лучевой терапии злокачественных опухолей)
- •2. Клинико-радиобиологические основы лучевого лечения опухолей
- •2.1. Действие ионизирующего излучения на опухоль
- •2.2. Управление лучевыми реакциями опухолей и нормальных тканей
- •3. Клинико-дозиметрическое планирование лучевой терапии
- •3.1. Выбор поглощенной дозы
- •4. Технологическое обеспечение лучевой терапии
- •4.1. Дистанционное облучение
- •4.2. Контактные методы облучения
- •5. Курс лучевой терапии
- •8.1. Предлучевой период
- •5.2. Лучевой период
- •5.3. Реакции организма на лечебное лучевое воздействие, послелучевой период
- •6. Основы лучевой терапии злокачественных опухолей челюстно-лицевой области
- •6.1. Лучевые реакции и осложнения при лучевой терапии опухолей челюстно-лицевой области
- •7. Лучевая терапия неопухолевых заболеваний
- •Часть I. Общие вопросы медицинской радиологии 11
- •Часть II. Методы и средства лучевой диагностики 71
- •Часть III. Лучевая диагностика повреждений и заболеваний 165
- •Часть IV. Лучевая терапия 621
11. Репродуктивная система женщины. Молочная железа
В те годы, когда для исследования репродуктивных органов применяли только рентгенологический метод, лучевая диагностика занимала сравнительно скромное место в акушерстве и гинекологии. Ее развитие сдерживала опасность лучевого повреждения плода или гонад. Однако, когда появились методы, не связанные с радиационным воздействием, особенно такие, как ультразвуковое исследование и радиоиммунологический анализ, ситуация изменилась. Без лучевых исследований уже невозможно представить себе современное акушерство, гинекологию и маммологию.
11.1. Лучевая анатомия матки и яичников
Изображение внутренних половых органов женщины может быть получено с помощью разных лучевых методов. Основное значение среди них приобрело ультразвуковое сканирование (сонография). Оно не имеет противопоказаний и может быть произведено во все фазы менструального цикла и в любой период беременности. Особенно ценно сочетание трансвагинальной и абдоминальной сонографии.
Ультразвуковое исследование позволяет получить изображение матки и придатков, оценить их положение, форму и величину. Специальной подготовки к сонографии не требуется. Рекомендуется утром до исследования выпить 2—3 стакана воды и задержать мочеиспускание. Наполненный мочевой пузырь обеспечивает лучшую визуализацию внутренних половых органов. Перемещение ультразвукового датчика производят в двух направлениях: продольном и поперечном, получая соответственно продольные и поперечные сонограммы.
На сонограммах малого таза здоровой женщины вырисовываются матка с придатками, влагалище, мочевой пузырь, прямая кишка. Влагалище образует трубчатую структуру в виде плотной эхогенной полосы. Шейка матки лежит по срединной линии, а тело ее обычно немного отклонено вправо или влево. Контуры матки ровные, стенки ее дают однородное изображение (рис. III.265). У подавляющего большинства обследуемых различима полость матки. Эндометрий обусловливает тонкую эхогенную полоску в ранней пролиферативной фазе, но к концу секреторной фазы утолщается до 0,4—0,7 см.
После определения положения и формы матки вычисляют ее длину, а также переднезадний и поперечный размеры. Длина тела матки — это расстояние между внутренним зевом шейки и дном; у женщин репродуктивного возраста оно составляет 6—8 см. Переднезадний и поперечный размеры — расстояния между двумя наиболее отдаленными точками на передней и задней поверхностях матки и между наиболее отдаленными точками на боковых поверхностях. Эти размеры варьируют в пределах от 3,5 до 4,5 и от 4,5 до 6,5 см соответственно. У рожавших женщин размеры матки больше, чем у нерожавших. В менопаузе они уменьшаются.
Трубы и широкая маточная связка на сонограммах не видны, а яичники выглядят как овальные или округлые образования, располагающие-
499
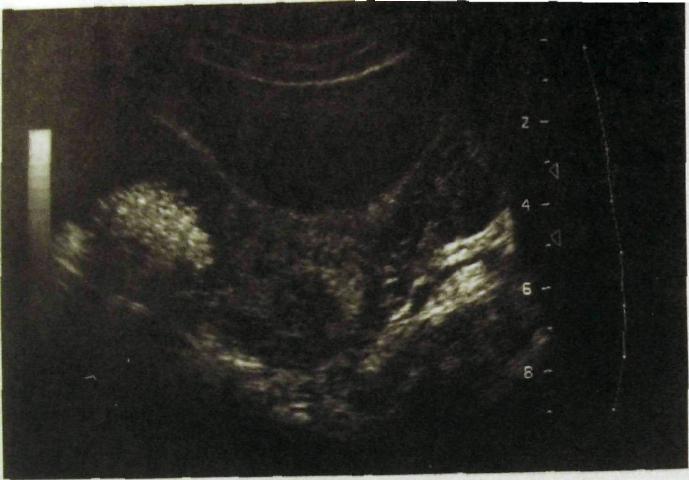
Рис. III.265. Сонограмма малого таза женщины.
ся вблизи матки. Их величина колеблется в значительных пределах. В каждом яичнике можно различить капсулу, кору и мозговой слой. Принято считать, что нормальные яичники не превышают 0,5 размера матки. На протяжении менструального цикла отмечается прогрессирующее увеличение одного из яичников в связи с формированием в нем фолликула — гипоэхогенного образования с тонкой стенкой. Его диаметр ежедневно увеличивается на 0,2—0,4 см, достигая непосредственно перед овуляцией 2,5—3 см.
Таким образом, сонография, как и радиоиммунологическое определение концентрации лютропина в крови женщины (см. далее), позволяет точно установить время овуляции и формирования желтого тела. Эти возможности используют в гинекологии для установления функциональной полноценности менструального цикла.
На обычных рентгенограммах матка и придатки не дают изображения. На них можно видеть только устройство для контрацепции, введенное в полость матки, поскольку большинство таких устройств делают из рентген о контрастных материалов. Иное дело компьютерные или магнитно-резонансные томограммы (рис. Ш.266). На разных «срезах» последовательно вырисовываются дно, тело и шейка матки, влагалище, мочевой пузырь и мочеточники, прямая кишка, жировая клетчатка и мышцы таза, а также тазовые кости. Яичники различимы не всегда, так как их трудно дифференцировать с наполненными содержимым петлями кишечника.
500
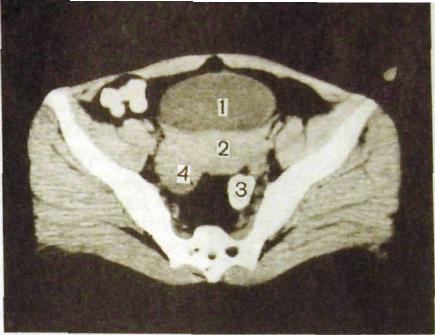
Рис. III.266. Компьютерная томограмма малого таза женщины.
1 — мочевой пузырь; 2 — матка; 3 — нормальный правый яичник; 4 — кистозная гиперплазия левого яичника.
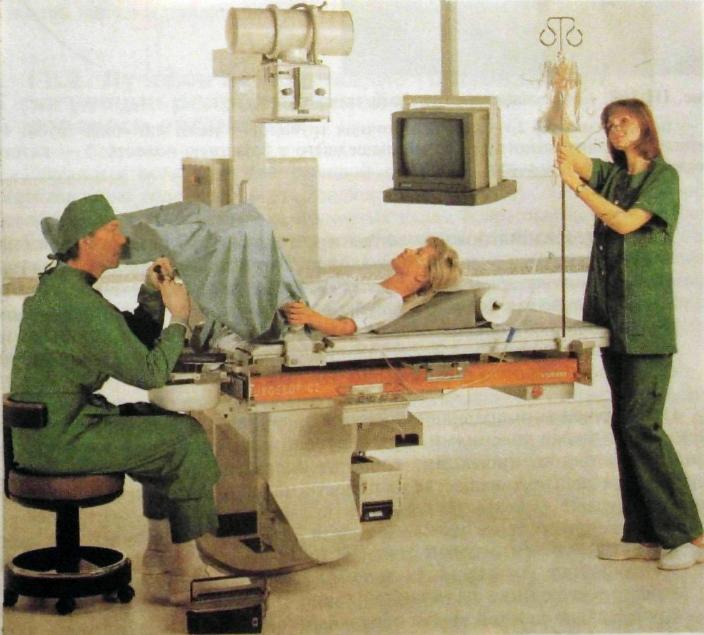
Рис. Ш.267. Выполнение метросалышнгографии на рентгеновской установке.
501
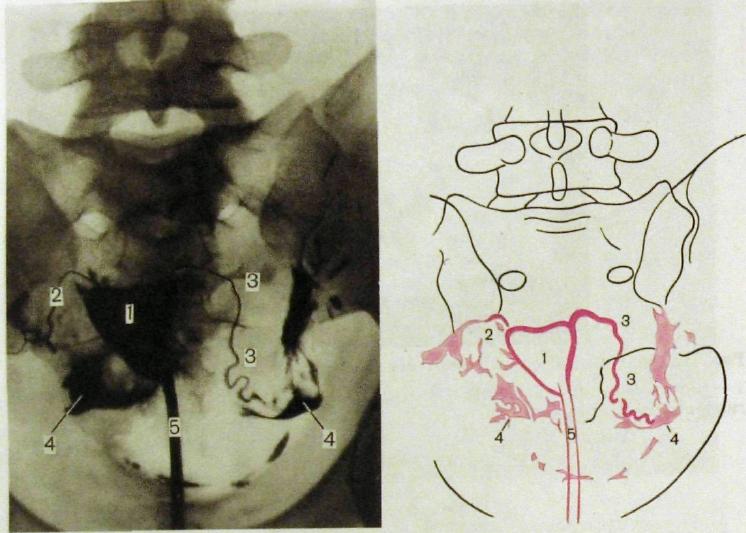
Рис. Ш.268. Метросальпингограмма и схема к ней.
1 — полость матки; 2 — правая маточная труба; 3 — левая маточная труба; 4 — скопления контрастного вещества, вышедшего в брюшную полость; 5 — катетер, введенный в шейку матки.
Для исследования полости матки и маточных труб используют специальную методику — метросальтшгографию. Метросальпингография (гис-теросальпингография) — это рентгенография, осуществляемая после заполнения полости матки и труб контрастным веществом через канал шейки матки. Это исследование безопасно и безболезненно, но его необходимо выполнять в асептических условиях, чтобы не занести инфекцию в брюшную полость (рис. III.267).
При соблюдении правильной методики данная процедура не сопровождается побочными явлениями. При нарушении методики возможны осложнения: обострение инфекции, кровотечение, перфорация стенки матки, переход контрастного вещества из полости матки в венозные или лимфатические сосуды.
На метросальпингограмме (рис. Ш.268) тень полости матки имеет вид треугольника со слегка вогнутыми сторонами. От проксимальных углов треугольника начинаются узкие тени маточных (фаллопиевых) труб. Начало каждой трубы обозначено циркулярным сужением, затем просвет трубы конически расширяется — это ее интерстициальная часть. Далее следует прямая или слегка извилистая истмическая часть
502
размером 0,5—1,0 мм. Без резких границ она переходит в ампулярную часть, которая имеет наибольший поперечник в наружном конце, обращенном книзу. Если трубы проходимы, то контрастное вещество заполняет их на всем протяжении, а потом в виде отдельных скоплений обнаруживается в брюшной полости (см. рис. III.268).
Своеобразным аналогом рентгеновской метросальпингографии является радионуклидное исследование полости матки и труб — радштуклидная метросалъпингография. В полость матки вводят 1 мл РФП. На шейку матки накладывают зажим и больную оставляют в положении на спине на 30 мин. Затем производят сцинтиграмму, на которой получается изображение полости матки и труб. В норме препарат распределен в них равномерно и в течение 2 ч полностью переходит в брюшную полость. Однако радионуклидное исследование служит не столько для изучения морфологии органа, сколько для оценки его функции — проходимости труб.
На рентгенограммах можно получить изображение сосудистой системы матки и других тазовых органов. Для этого разработаны различные методики рентгеновского контрастирования артерий и вен матки и тазовой области, а также исследования лимфатических сосудов и узлов таза. Эти методики находят применение главным образом в диагностике злокачественных опухолей матки и придатков.
