
УЧЕБНИК ВНУТРЕННИЕ БОЛЕЗНИ
.pdf
ределением |
количества ре- |
липин и волчаночный ан- |
- |
Выживаемость тромбоци- |
||||||
тикулоцитов |
тикоагулянт). |
|
|
|
тов |
|||||
- |
Мазок |
периферической |
- |
Антитиреоидные |
анти- |
- |
Время кровотечения |
|||
крови |
|
тела и |
оценка |
функции |
- |
Комплемент сыворотки |
||||
- Определение уровня им- |
щитовидной железы |
|
крови |
|||||||
муноглобулинов |
- Тест на беременность у |
|
|
|||||||
- |
Исследование костного |
женщин детородного воз- |
|
|
||||||
мозга |
|
раста |
|
|
|
|
|
|
||
- Rh – фактор |
- |
Антинуклеарные |
анти- |
|
|
|||||
-Прямой антиглобулиновый |
тела |
|
|
|
|
|
|
|||
тест * |
|
- |
ПЦР |
для |
определения |
|
|
|||
- Helicobacterpylori** |
парвовируса |
и |
цитомега- |
|
|
|||||
- ВИЧ |
|
ловируса |
|
|
|
|
|
|
||
- Вирус гепатита С |
|
|
|
|
|
|
|
|
||
Примечание:
*Не рекомендовано у пациентов без анемии и повышенного ретикулоцитоза **Российские эксперты советуют обследовать на наличие Helicobacterpylori только пациентов с отягощенным анамнезом и/или клиническими проявлениями язвенной болезни желудка и двенадцатиперстной кишки. (журнал «Онкогематология». – 2010. - №3 – с.38)
Лечение.
Первая линия терапии. Глюкокортикостероиды:
дексаметазон - 40 мг ежедневно 4 дня, каждые 2-4 недели, 1-4
цикла;
метилпреднизолон – в/в 1000 мг в сутки за 1 час, 3-5 дней, 2-6 циклов с интервалом 10 -21 день;
преднизолон – 0,5 – 2,0 мг/кг веса/сут 2-4 недели Иммуноглобулины – в/в введение 0,4 г/кг /сут – 5 дней или 1г/кг/сут
– 1- 2 дня.
Антирезусный иммуноглобулин (анти – D) – 50 – 75 мкг/кг. Вторая линия терапии.
Спленэктомия.
Агонисты тромбопоэтиновых рецепторов - ромиплостим (энплейт), элтромбопаг.
Третья линия терапии. Азатиоприн, циклофосфамид. Даназол.
Микофенолата мофетил. Ритуксимаб.
Химиотерапия с включениями винкаалкалоидов:винкристин, винбластин.
Агонисты тромбопоэтиновых рецепторов Campth-1H. Комбинированная химиотерапия.
Трансплантация гемопоэтических стволовых клеток.
411
Геморрагический васкулит (болезнь Шенлейна-Геноха).
Геморрагический васкулит (ГВ) - васкулит с преимущественными IgA депозитами, поражающий мелкие сосуды (капилляры, венулы, артериолы).
Этиологические факторы. Вирусные и бактериальные инфекции, прививки, аллергические реакции на лекарственные и пищевые продукты, паразитарные инвазии, холод.
Патогенез. ГВ – иммунокомплексное заболевание, при котором микрососуды подвергаются «асептическому воспалению» с более или менее глубокой очаговой дистрофией эндотелия и деструкцией стенок под влиянием растворимых иммунных комплексов и активированных ими цитокинов и компонентов системы комплимента.
Провоцируюшие факторы. Психоэмоциональные факторы, инсоляция, интоксикация, чрезмерная физическая нагрузка.
Классификационные критерии.
-Пальпируемая пурпура: слегка возвыщающиеся геморрагические кожные изменения, не связанные с тромбоцитопенией.
-Возраст начала болезни менее 20 лет.
-Диффузные боли в животе, усиливающиеся после приема пищи, или ишемия кишечника (возможно кишечное кровотечение).
-Биопсия: гистологические изменения, проявляющиеся
гранулоцитарной инфильтрацией стенок артериол и венул.
Наличие у больного двух и более любых критериев позволяет поставить диагноз с чувствительностью – 87,1% и специфичностью 87,7%.
Клиническая картина.
По клиническому течению различают:
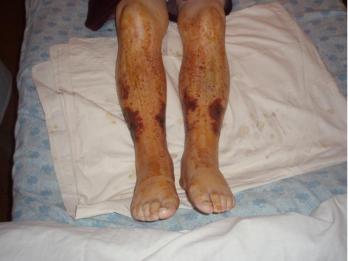
Кожная или простая форма, характеризующаяся мелкоточечными симметрично расположенными петехиями, преимущественно на н ижних конечностях, ягодицах, реже-на туловище. Высыпания мономорфны, в момент появления имеют отчетливую воспалительную основу, нередко сливаются друг с другом, остав ляют после себя длительно сохраняющуюся пигментацию (рис.1)
Рис. 8-1. Геморрагический васкулит.
412
При надавливании элементы сыпи не исчезают. В тяжелых случаях они осложняются центральными некрозами и покрываются корочками. Такие кожно-некротические формы, описываемые под разными названиями, нередко сочетаются с крапивницей, холодовыми отеками, синдромом Рейно, а иногда - с гемолизом и тромбоцитопенией. При указанных формах нередко обнаруживается гаммапатия или криоглобулинемия. Они отличаются упорством течения и не подда ются терапии антикоагулянтами и иммунодепрессантами.
Суставная форма, проявляющаяся артралгиями, припухлостью и нарушением функции суставов. Боли в крупных суставах характеризуются разной интенсивностью, преходящи, но могут обостряться при каждой новой волне кожных высыпаний.
Абдоминальная форма, проявляется кровоизлияниями в слизистую оболочку кишки, сопровождаются кровотечениями, возникают сильные боли в животе - постоянные или схваткообразные, может быть рвота, ложные позывы с частым стулом или с его задерж кой.
Почечная форма, протекающая либо по типу острого или хронического гломерулонефрита с гематурией и протеинурией, реже в виде нефротического синдрома.
Быстропротекающая или церебральная форма при кровоизлияниях в оболочки головного мозга или жизненно важные области (легкие).
Диагностика. Традиционные параметры коагулограммы не выявляют при ГВ сколько-нибудь закономерных сдвигов. Гиперфибриногенемия и нарастание в плазме белков острой фазы воспаления выявляются в периоды обострения болезни. Содержание в плазме физиологических антикоагулянтов при ГВ, в отличие от тяжелого ДВС-синдрома, существенно не изменяется, но нередко обнаруживаются спонтанная гиперагрегация тромбоцитов, повышение уровня ревматоидного фактора. Значительно нарастают содержание и активность в плазме фактора Виллебранда, что говорит о доминирующ ей роли в патогенезе болезни поражения сосудистого эндотелия.
Лечение. Обязательны госпитализация и соблюдение постельного режима не менее 3-х недель. Отмена препаратов, с применением которых может быть связано возникновение заболевания. Из рациона исключ ить кофе, шоколад, цитрусовые и др.
Нестероидные противовоспалительные препараты (аспирин, индометацин, бруфен и др.) в малых и средних дозах (в той или иной мере ингибируют воспалительный процесс и ослабляют агрегацию тромбоцитов). С последней целью может применяться клопидогрел (плавикс).
При высокой активности, часто рецидивирующем или быстропрогрессирующем течении одним из основных методов лечения является этапный (дискретный) плазмаферез. Глюкокортикостероиды – преднизолон (0,5 - 0,7 мг/кг в сутки короткими курсами по 5 - 7 дней) под прикрытием гепарина или фраксипарина показаны в острой фазе
413
заболевания, глюкокортикостероиды+циклофосфамид (прри поражении почек).
Хорошим антипротективным действием обладают ингибиторы ангиотензинпревращающего фермента (ренитек, эднит, престариум, зокардис).
Не должны применяться препараты витамина К и группы В, хлорид кальция, аминокапроновая кислота и антигистаминные препараты, противопоказаны любые виды вакцинации.
Наследственная геморрагическая телеангиэктазия(болезнь Рандю-
Ослера) - одна из наиболее частых и тяжелых вазопатий, характеризуется очаговым истончением стенок малых кровеносных сосудов и аневризматическим расширением их просвета с образованием мелких узловатых или паукообразных сосудистых высыпаний, которые легко и длительно кровоточат, подчас ведут к тяжелой анемизации больных.
Наследуетсяболезнь по аутосомно-доминантному типу с разной степенью пенетрантности патологического гена. Кровоточивость связана как с малой резистентностью и легкой ранимостью сосудистой стенки в локусах ангиэктазии, так и с очень слабой стимуляцией в этих участках адгезии и агрегации тромбоцитов, а также локального свертывания крови.
Клиническая картина. Виды телеангиэктазий, выявляемых на коже
ислизистых оболочках:
1)ранний в виде небольших неправильной формы мелких сосудистых образований - пятнышек;
2)промежуточный в виде небольших сосудистых "паучков";
3)поздний, или узловатый тип, имеющий вид ярко-красных круглых или овальных возвышающихся узелков диаметром 3-7 мм.
Вокруг этих образований часто выявляется сеть расширенных мелких
сосудов, особенно в области крыльев носа, губ, щек и век, а также вокруг сосков на груди, придающих коже багрово-синюшный оттенок с резко выраженным сосудистым рисунком. У больных старше 25 лет часто обнаруживаются ангиэктазии всех трех вышеперечисленных типов. Все они характеризуются тем, что бледнеют при надавливании и наполняются кровью после прекращения давления.
Вместе с тем, в некоторых случаях у больных выявляются лишь единичные телеангиэктазы, обнаружение которых требует очень тщательного осмотра кожи и слизистых оболочек. Однако это ограниченное число сосудистых образований отнюдь не говорит о наличии у больного более легкой формы болезни, ибо даже единичные ангиэктазы могут давать тяжелые, опасные для жизни кровотечения.
У большинства больных телеангиэктазы раньше появляются на губах и их внутренней поверхности, крыльях носа и его слизистой оболочке, щеках, над бровями, на внутренней поверхности щек, языке, деснах.Затем они могут обнаруживаться на любых участках кожи, включая волосистую часть головы и кончики пальцев. Иногда они хорошо видны под ногтями, напоминая подобные геморрагии при инфекционномэндокардите.
414
В подавляющем большинстве случаев геморрагические явления начинаются с обильных и рецидивирующих носовых кровотечений, причем длительное время может кровить лишь одна ноздря, либо кровотечения возникают из разных частей носа попеременно, что характерно именно для телеангиэктазии. Интенсивность и длительность таких кровотечений варьируют в большом диапазоне - от сравнительно редких и необильных до чрезвычайно упорных, продолжающихся с небольшими перерывами в течение многих дней и недель, приводящих к крайней анемизации больных.
Упорные профузные, а иногда и смертельные кровотечения могут наблюдаться из телеангиэктазов любой другой локализации: легочнобронхиальной, желудочно-кишечной, из мочевых путей и др. Диагностика в подобных случаях бывает весьма затрудненной, требует исключения всех других причин кровотечений и проведения тщательного эндоскопического исследования.
В отдельных случаях при болезни Рандю-Ослера регистрируются кровоизлияния в головной и спинной мозг, его оболочки и во внутренние органы. В этих случаях врожденная неполноценность сосудов чаще всего проявляется развитием в органах артериовенозных аневризм, которые чаще всего локализуются в легких и протекают с одышкой, полиглобулией, цианотически-красным цветом лица, инъекцией сосудов склер ("налитые глаза"), снижением оксигенации крови. В подобных случаях иногда ставится ошибочный диагноз полицитемии. Реже артериовенозные аневризмы выявляются при болезни Рандю-Ослера в печени, почках, селезенке. Распознавание таких артериовенозных аневризм представляет собой значительные трудности, даже при использовании современных методов исследования - УЗИ, КТ, МРТ, газового состава крови, полученной из региональных сосудов, методов изотопной сцинтиграфии. Длительно существующий ангиоматоз ведет к развитию тяжелых изменений в органах - к легочно-сердечной недостаточности, циррозу печени, хронической печеночной недостаточности и др. Однако среди причин смерти больных преобладают упорные кровотечения, тяжелая постгеморрагическая анемия, мозговые инсульты и легочно-сердечная недостаточность.
Кровоточивость при болезни Рандю-Ослера часто усугубляется дефицитом у больных фактора Виллебранда. Этот синдром, описанный впервые Квиком, является одной из форм геморрагических мезенхимальных дисплазий. Выявление сочетаний телеангиэктазии с синдромом Виллебранда и аномалиями функции тромбоцитов имеет важное практическое значение, поскольку дают ключ к новым терапевтическим подходам, к повышению эффективности лечения больных.
Осложнения. Наиболее частым осложнением болезни Рандю-Ослера является железодефицитная анемия, которая может достигать крайней степени выраженности - развития анемической комы, тяжелой неврогенной симптоматики, легочно-сердечной недостаточности, дистрофических изменений в органах.
415
Диагностика болезни Рандю-Ослера базируется на выявлении телеангиэктазов на коже и слизистых оболочках и артериовенозных шунтов.Тщательное анамнестическое исследование позволяет часто выявлять характерные симптомы болезни у кровных родственников пробанда в нескольких поколениях, хотя возможны и спонтанные формы болезни.
Дифференциация должна быть проведена с вторичными ангиэктазами, имеющими вид сосудистых паучков или сеток. Последние могут быть связаны с беременностью, циррозом печени, приемом эстрогенов и глюкокортикоидов, потреблением алкоголя.
Исследование системы гемостаза необходимо для выявления форм, характеризующихся сочетанием телеангиэктазии с дефицитом фактора Виллебранда (синдром Квика), а также с тромбоцитопатиями и мезенхимальными дисплазиями.
Возможны вторичные реактивные изменения гемостаза, обусловленные кровопотерей, анемизацией или полиглобулией.
Исследование оксигенации крови, функции внешнего дыхания, рентгенография легких и использование других инструментальных методик необходимо для выявления артериовенозных шунтов. Постоянный контроль за общим анализом крови, определение уровня сывороточного железа.
Профилактика и лечение. Важны меры по предупреждению и лечению ринитов и других воспалительных заболеваний слизистых оболочек, которые могут сопровождаться усилением кровоточивости. Противопоказан прием аспирина и других нестероидных противовоспалительных препаратов, нарушающих функцию тромбоцитов и усиливающих кровоточивость при болезни Рандю-Ослера. Усиление кровоточивости наблюдается также при приеме острой пищи, особенно с уксусом и при приеме алкоголя. Недостаточный сон, работа в ночное время, эмоциональное напряжение могут спровоцировать у пациентов появление носовых кровотечений. Опасны также большие физические нагрузки, травматизация носа.
Для остановки носовых кровотечений используются орошения полости носа 5-8% аминокапроновой кислотой (в смеси с тромбином или без него,аппликации смесей фибрина с коллагеном),сдавление слизистой оболочки носа резиновым наконечником, покрытым вазелином, соединенным через катетер с грушей,подводкак кровоточащему участку криоаппликатора с парожидкостной циркуляцией жидкого азота (-196°С) на 30-90 с либо губкой, пропитанной персиковым маслом и смоченной в жидком азоте. В последующем проводят 4-8 сеансов (с интервалами в 1-2 дня) односекундными распылениями жидкого азота в полости носа.
Хирургические методы лечения- иссечениеучастков слизистой оболочки с расположенными в них телеангиэктазами (при частых и очень обильных желудочно-кишечных, носовых, бронхо-легочных и почечных кровотечениях).
416
Перспективные методы: локальные воздействия на кровоточащие участки лазером, внутривенныевведения препарата НовоСэвен или десмопрессина.
ДВС - синдром(диссеминированное внутрисосудистое свертывание) широко распространенный общепатологический процесс, в основе которого лежит множественное микротромбообразование с активацией и последующим истощением всех звеньев системы гемостаза и блокадой микроциркуляции в органах с более или менее выраженной их дисфункцией
идистрофией.
Этиология.
1.Все терминальные состояния и разновидности шока - травматический, ожоговый, септический, кардиогенный, анафилактический
идр.
2.Все острые инфекционно-септические заболевания, не зависимо от входных ворот инфекции, видовой принадлежности возбудителя и органной локализации процесса.
3.Тяжелые травмы, включая синдром сдавления, травматические хирургические вмешательства, особенно при операциях на паренхиматозных
органах, при использовании аппарата искусственного кровообращения, при вмешательствах на сердце и сосудах.
4.Острая массивная кровопотеря.
5.Острый внутрисосудистый гемолиз, в том числе при трансфузиях несовместимой и инфицированной крови, «кризовых» гемолитических анемиях, пароксизмальной ночной гемоглобинурии и др.
6.При ряде форм акушерской патологии (эмболия околоплодными водами, преждевременная отслойка плаценты и др.).
7.Острые массивные деструкции органов и тканей (деструктивные
заболевания легких, острый панкреатит, тяжелые гепатиты и дистрофия печени, термические и химические ожоги, в том числе ожоги кислотами, синдром позиционного сдавления, в том числе при наложении жгутов.
8. Отравления гемокоагулирующими змеиными ядами гадюковых (гюрза, эфа и др.) и гремучих змей (кроталиды, ботропсы и др.).
В патогенезе ДВС-синдрома центральное место занимают образование в сосудистом русле тромбина (тромбинемия) и истощение механизмов, препятствующих свертыванию крови и агрегации тромбоцитов. Появление тромбина в циркуляции -необходимое условие как трансформации фибриногена в фибрин, так и агрегации тромбоцитов и эритроцитов.
Важнейшая патогенетическая особенность ДВС-синдрома - активация не только системы свертывания крови, но и других плазменных протеолитических систем -фибринолитической, калликреин-кининовой, комплемента.
При всех вариантах ДВС-синдромов главным пусковым механизмом их развития является активация свертывающей системы крови и тромбоцитарного гемостаза с последующим более или менее выраженным их
417
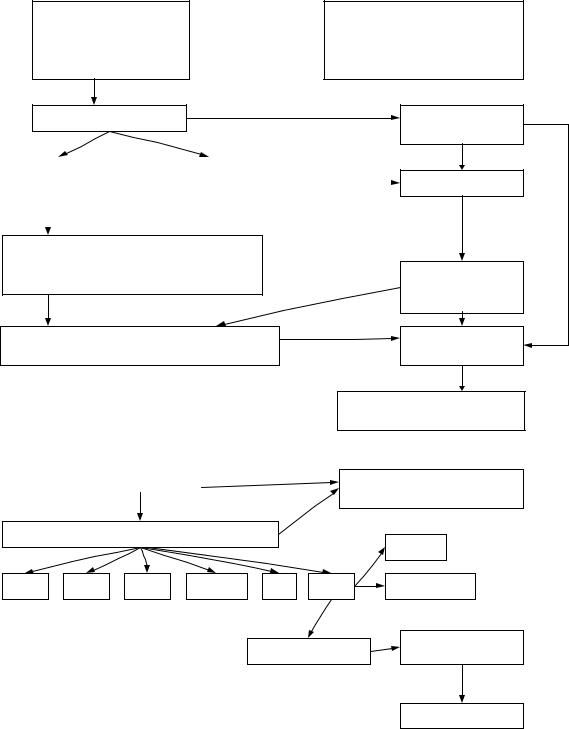
истощением, что обозначается как коагулопатия и тромбоцитопения потребления. Эта активация с последующим истощением распространяется и на все другие плазменные протеолитические системы фибринолитическую, калликреин-кининовую, комплемента.Главное звено патогенеза ДВС-синдрома- процесс внутрисосудисто го свертывания крови с преимущественным истощением резерва физиологических антикоагулянтов и блокадой микроциркуляции в органах (схема 8-2), поэтому основным методом патогенетической терапия является заместительная терапия в совокупности с внутривенными введениями гепарина.
Фазы:
ДВСсиндром  гиперкоагуляции, эу- и гипокоагуляции
гиперкоагуляции, эу- и гипокоагуляции
ТРОМБИНЕМИЯ
Коагулопатия |
|
Агрегация и |
|
|
|
деструкция |
|
||
потребления |
|
|
||
|
клеток крови |
|
||
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Депрессия антикоагулянтов (АТ III, белков
Си S, тромбоиодулина, плазминогена
Потребление факторов свертывания
Тромбоцитопатия и тромбоцитопения потребления
Протеолиз
Фибринация и блокада микроциркуляции
Геморрагический
синдром
Синдром острой кровопотери
|
Субсиндромы |
|
|
Синдром системной |
|||
|
|
|
|
|
|
воспалительной реакции |
|
|
Полиорганной недостаточности |
|
|
|
|||
|
|
|
|
|
|
Язвы |
|
Легкие |
Почки |
Печень |
Надпочеч |
Мозг |
ЖКТ |
Кровотечения |
|
ники |
|||||||
|
|
|
|
|
|
||
|
|
|
|
|
|
Вторичная |
|
|
|
|
|
Нарушение |
эндогенная |
||
|
|
|
|
барьерной функции |
септицемия |
||
Вторичный септический ДВС
Схема 8-2. Патогенез ДВС-синдрома (по З.С. Баркагану, 2005).
418
Клиническая картина. Клинические проявления острого и подострого ДВС-синдрома складываются из симптомов основного заболевания или воздействий, послуживших причиной его развития, и признаков гемокоагуляционного или смешанного шока, нарушений гемостаза, расстройств дыхания и кровообращения, угнетения центральной нервной системы, дистрофии и дисфункции органов - мишеней.
Нарушение гемокоагуляции первоначально проявляются наклонностью к тромбообразованию на фоне повышенной свертываемости крови, что легко обнаруживается у постели больного при заборе крови из вены, которая после прокола легко и быстро тромбируется, как и игла, которой набирают кровь. При этом нередко происходит и свертывание крови в пробирке с цитратом, что нужно контролировать, ибо такое свертывание, будучи незамеченным, искажает результаты всех коагуляциооных тестов.
Вфазах, при которых уже начинает преобладать гипокоагуляция, продолжает нарастать микротромбирование сосудов в органах - мишенях.
Впервую очередь прогрессирует дыхательная недостаточность
(одышка, цианоз, диспноэ, гипоксемия), а в ряде случаев и респираторный дистресс-синдром. Эти проявления сочетаются с нестабильной гемодинамикой. Характерен внешний облик больных -глубокая депрессия в сочетании с гипоксией и обширными геморрагиями.
На втором месте по частоте стоит почечная недостаточность со снижением диуреза вплоть до полной анурии, нарастающей азотемией и уремической интоксикацией. При одновременном поражении печени, что проявляется иктеричностью, нарастанием содержания в крови билирубина и печеночных ферментов, а также аммиачной интоксикацией головного мозга (печеночная энцефалопатия), тяжесть заболевания еще более возрастает. Одновременная дисфункция почек и печени нередки при ДВС-синдроме и обозначаются как острый гепаторенальный синдром.
Поражение слизистой оболочки желудка и кишечника проявляется при остром ДВС-синдроме тремя событиями:
а) образованием гипоксических (шоковых) обильно кровоточащих эрозий и язв;
б) диапедезной кровоточивостью слизистых оболочек; в) снижением барьерной функции слизистой оболочки кишечника, в
результате чего последняя становится проницаемой для микрофлоры кишечника.
Это ведет к развитию вторичного эндогенного сепсиса, трансформации многих видов асептического ДВС -синдрома в септическую форму заболевания с развитием соответствующих симптомов -ознобов, лихорадки, лейкоцитоза, очагов инфекции в различных органах. Нестабильность гемодинамики усугубляется при ДВС-синдроме кровоизлияниями в надпочечники.
419
Геморрагический синдром, возникающий при ДВС-синдроме, тем раньше, чем острее этот процесс, и достигающий максимальной выраженности в третьей его фазе, сочетается с глубокой общей гипокоагуляцией крови и тромбоцитопенией потребления.
Это четко проявляется полным или почти полным отсутствием сгустков в крови, вытекающей из ран, носа, матки, кишечника, а также в образцах, получаемых из вены больного.
Сочетание блокады микроциркуляции в органах с полиорганной недостаточностью и глубокой гипокоагуляцией крови с политопной кровоточивостью характерно только для ДВС-синдрома и не наблюдается ни при каких других геморрагических диатезах.
Распознавание острого и подострого ДВС-синдрома существенно облегчается тем, что при ряде видов патологии он является единственно возможной формой нарушения гемостаза. Так, например, при шоковых и терминальных состояниях, сепсисе и ожогах, остром внутрисосудистом гемолизе, при ряде форм акушерской патологии, промиелоцитарном лейкозе, укусах змей,ДВС является постоянным компонентом заболевания, его неотъемлемой частью. В подобных случаях тактически правильно считать ДВС свершившимся фактом и немедленно начинать его терапию.
Лабораторная диагностика ДВС-синдрома:
1.Обломки (фрагментированные) эритроцитов в мазках крови в сочетании с повышением содержания в плазме свободного гемоглобина.
2.Прогрессирующая тромбоцитопения потребления при
одновременном повышении содержания агрегатов тромбоцитов в циркулирующей крови является вторым закономерным проявлением острого и подострого ДВС-синдрома (колическтво тромбоцитов в крови не достигает у больных критически низкого уровня, оставаясь чаще всего в пределах 40-60 х109/л.).
3. Персистирующая тромбинемия, маркерами которой являются повышенноесодержание в плазме больных продуктов трансформации фибриногена в фибрин (фибринопептиды А и В, фибрин-мономеры, растворенный фибрин или фибрин-мономерные комплексы (РФМК120 мкг/мл и выше), Д-димер (повышение при ДВС-синдроме, в норме менее 0,5 мкг/мл), а также комплексы тромбин -антитромбин IIIи фрагменты протромбина 1+2. Повышение уровня в плазме крови всех этих маркеров активации свертывающей системы крови характерное, хотя и не патогномоничное проявление ДВС, поскольку оно наблюдается и при тромбофилиях.
4. Прогрессирующее на всем протяжении процесса снижение содержания и активности важнейших физиологических антикоагулянтов - в первую очередь протеина С (снижение, в норме 70-140%), антитромбинаIII (снижение при ДВС -синдроме, в норме 71-115 %)и ингибитора внешнего механизма свертывания при остром и подостром ДВС-синдроме.
420
