
хирургия 5 курс / книги / Savel'ev V.S. (red.) 80 lekcij po hirurgii (Litterra, 2008)(ru)(T)(K)(910s)(ISBN 9785982161190)
.pdf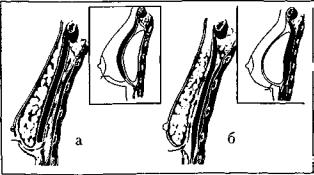
Современные возможности исполыпеонип полимеров я хирургии
Успех имплантации двухкомпонентных силиконовых эндопротезов зависит от строгого выполнения основных принципов:
•эндопротез должен быть покрыт достаточным слоем собственных тканей;
•ложе эндопротеза должно быть свободным;
шнеобходим тщательный гемостаз по ходу опера ции;
шследует дренировать ложе эндопротеза. Увеличивающую маммопластику выполняют под нар
козом или местной анестезией. Разрез может распола гаться в подмышечной впадине (по настоянию пациен тки), по краю ареолы (при малых размерах эндопротеза и железы), по ходу субмаммарной складки (наиболее предпочтительный доступ). Далее формируют ложе для эндопротеза. При достаточной выраженности ткани железы и подкожной клетчатки эндопротезы размеща ют ретромаммарно. При атрофичной молочной железе или микромастии и малой выраженности подкожной жировой клетчатки их устанавливают под грудной мыш цей (рис. 2). Ложе дренируют, рану зашивают двухряд ным косметическим швом. Осложнения после увеличи вающей маммопластики редки.
Рис. 2. Схема увеличивающей маммопластики с помощью эндопротезирования: а — субмускулярное формирование ложа; б — ретромаммарное формирование ложа
Увеличение голеней и ягодиц достигается эндопротезированием специальными имплантатами, анало гичными по структуре маммарным эндопротезам. Метод позволяет не только увеличить объем, но и значитель но улучшить форму голеней и ягодиц. Хирургические вмешательства, направленные на увеличение ягодиц и (или) голеней, выполняют как под общей анестезией, так и под местным обезболиванием. Операцию по уве личению голеней и (или) ягодиц проводят из специаль ных малозаметных доступов.
При увеличении ягодиц производят небольшой раз рез кожи, примерно 3—4 см в межъягодичной складке около копчика. После формирования ложа имплантаты
размещают под большими ягодичными мышцами в вер- хне-внешних квадрантах и накладывают двухрядный косметический шов.
Для увеличения голени поперечный разрез длиной 3—4 см проводят в области подколенной ямки, пере секают собственную фасцию икроножных мышц, между фасцией и мышцами формируют ложе, куда и разме щают имплантат. После восстановления целостнос ти фасции рану зашивают двухрядным косметическим швом. Сразу после операции надевают специальное компрессионное белье, которое необходимо носить в течение месяца.
Имплантацию эндопротезов яичек производят при монорхизме (наличие одного яичка) или анорхизме (отсутствие обоих яичек). Традиционный разрез через мошонку чреват возможными осложнениями (краевой некроз, воспаление, нагноение раны). Более благопри ятен по результатам и эстетическому эффекту разрез в области наружного пахового кольца, параллельный паховой складке, длиной 4 см. После гидравлической дермотензии мошонки и формирования в ней с помо щью тупфера ложа для имплантата мошонку вывора чивают в рану и ко дну ее подшивают эндопротез за специальный фиксатор. Далее имплантат вправляют в сформированную полость, рану зашивают наглухо с оставлением дренажа на 1 сутки.
Эндоэкспандеры — временные эндопротезы, пред назначенные для растяжения кожи и мягких тканей. Толчком к их созданию послужило клиническое осво ение двухкомпонентных имплантатов, в частности маммарных эндопротезов. Эндоэкспандеры значительно расширили возможности пластики местными тканями в случаях, когда их нехватка ограничивала возможности ликвидации рубцовых деформаций или послеопера ционных дефектов кожи. Эндоэкспандеры состоят из баллона для растяжения тканей и соединенного с ним с помощью силиконовой трубки клапана.
В настоящее время выпускаются различные по объ ему (от 4 до 1200 см3) и по форме (круглые, овальные, бобовидные и прямоугольные) экспандеры из сили кона.
При имплантации экспандера клапан необходимо установить строго под дерму, что исключает потерю его в тканях у тучных больных. Периодическое введе ние физиологического раствора в клапан увеличивает эндоэкспандер, обеспечивая тем самым дермотензию. Следует отметить, что отечественные силиконовые эндоэкспандеры не уступают зарубежным и отвеча ют всем требованиям международных стандартов. Российскими исследователями доказано, что дермотензия вызывает не только механическое растяжение
901
Общие вопросы хирургии
кожи, но также и, что принципиально важно, наблю дается ее истинный рост. Однако для этого требу ется время, исчисляемое месяцами. Форсирование процесса дермотензии может привести к ишемизации кожи над эндоэкспандером с возможным образовани ем пролежней.
При дермотензии эндоэкспандерами возможны три основных осложнения, наиболее частым из которых считается ухудшение кровообращения в результате введения большого количества растягивающего агента, проявляющееся побледнением кожи над экспандером. Как правило, побледнение уменьшается через 45— 50 минут. Если этого не отмечается, необходимо часть введенной жидкости удалить. В случаях нагноения ложа эндоэкспандера следует его дренировать и про мывать растворами антисептиков. При неэффективнос ти принятых мер эндоэкспандер необходимо удалить. Вторым показанием к удалению является появление над ним пролежня. Наложение швов в подобных случаях не эффективно.
Использование эндоэкспандеров допустимо в любых участках тела при условии наличия прочного (костного) основания для имплантата. В противном случае дермотензия окажется незначительной.
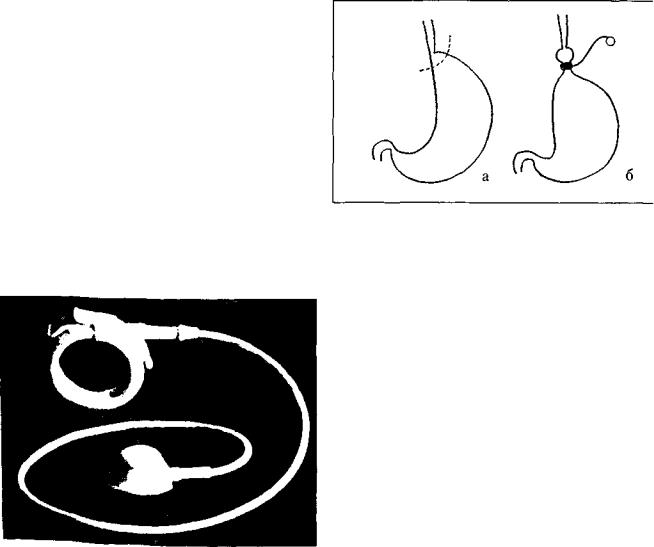
Регулируемый желудочный бандаж, предназна ченный для формирования «малого желудка» при ожирении, сконструирован по принципу эндоэкспан дера. В отличие от эндоэкспандера основная емкость бандажа представлена не сферическим баллоном, а полой силиконовой манжетой, соединенной по при нципу эндоэкспандера с помощью силиконовой трубки с клапаном, позволяющим вводить и откачивать жид кость (рис. 3).
Рис. 3. 1'сгулируе.мий желудочным бандаж с; клапаном
Устанавливают бандаж лапароскопически, проводя его вокруг желудка в зоне пищеводно-желудочного перехода и закрыв с помощью специального запирательного устройства. При этом проксимальней бан дажа формируется так называемый «малый желудок» [рис. 4). Клапан устанавливают в подкожной жировой клетчатке, как при эндоэкспандерах. Из осложнений наиболее часто встречаются сужение переходного отверстия, устраняемое лапароскопически, а также миграция бандажа вдоль стенки желудка и резкое расширение «малого желудка», что нередко вынуждает проводить повторное хирургическое вмешательство. Кустановлению оптимального диаметра манжетки при бегают через 1 месяц под рентгенологическим контро лем.
Рис. 4. Схема создания «малого желудка» установлением бандажа: а — до операции (пунктиром обозначена зона нало жения бандажа); б — после операции (желудок окольцован бандажом, от которого отходит трубка к клапану)
Внутрижелудочный силиконовый баллон также относится к числу временных эндопротезов. Он предна значен для снижения веса пациентов, страдающих ожи рением. Внутрижелудочный баллон представляет собой по сути экспандер из полидиметилсилоксана с той лишь разницей, что клапан установлен в стенке самого баллона. Комплект снабжен специальными катетерами для введения баллона в желудок и наполнения его жидкостью. Баллон вводят в желудок эндоскопически и устанавливают в проксимальных его отделах (рис. 5). После наполнения физиологическим раствором бал лон принимает сферическую форму, частично запол няя желудок и вызывая тем самым чувство сытости. Эластичность стенки баллона позволяет регулировать объем вводимой жидкости в пределах 400—700 мл. По достижении желаемого объема катетер удаляют, кла пан, герметизируя баллон, удерживает в нем введенный физиологический раствор.
902
Современные возможности испольловония полимеров в хирургии
Рис. 5. Схема размещения внутрижелудочного баллона после его установки и удаления системы силиконовых трубок (на баллоне виден пнутристеночный клапан)
Сроки пребывания баллона в желудке не долж ны превышать шести месяцев. После истечения этого срока или раньше баллон следует удалить, так как позже возникает риск утечки раствора из баллона, воз никновения пролежней и перфорации желудка.
Противопоказаниями к установлению внутрижелу дочного баллона являются:
•наличие острых язв желудка или двенадцатиперс тной кишки;
•проведенные ранее операции на желудке;
•планирование беременности в ближайшие 12 ме сяцев;
•аллергия на силикон.
При необходимости повторно второй внутрижелудочный баллон можно установить через 1 месяц\ после удаления первого при условии, если он оказалсяя эффективным.
Внедрение в практику эндоэкспандеров и бандажей\ для желудка с их клапанным механизмом и возможнос тью перемещений жидкости через связывающую трубку в основной тензионный баллон послужило прототипомА сконструированных позже более сложных в техничес ком плане функционально управляемых имплантатов искусственного сфинктера мочевого пузыря и фаллопротезов.
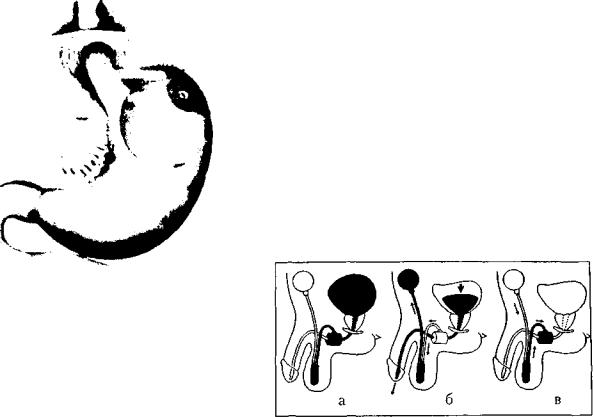
Искусственный сфинктер мочевого пузыря состо ит из последовательно соединенных между собой тру
бок полой манжетки (собственно сфинктер), рсч<;рвузра, регулирующего давление и сфинктере и снабженной клапаном помпы. Все составляющие эндопротез детали изготовлены из силикона. Принцип работы эндопротеза заключается в пережатии мочеиспускательного канала манжеткой сфинктера при ее заполнении жидкостью (рис. б). Опорожнение мочевого пузыря происходит при ослаблении манжетки путем надавливания на помпу. В результате жидкость из манжетки перетекает в резер вуар. После опорожнения мочевого пузыря жидкость самостоятельно перетекает из резервуара в манжетку, которая вновь пережимает мочеиспускательный канал.
Показаниями к имплантации искусственного сфинк тера у мужчин является частичное или полное недержа ние мочи: 1) после операций на предстательной железе; 2) при неврологических заболеваниях; 3) после травмы спинного мозга или тазовых костей.
Рис. 6. Схема работы искусственного сфинктера мочевого пузыря: а — мочеиспускательный канал пережат заполнен ной жидкостью манжеткой сфинктера; б— опорожнение мочевого пузыря после надавливания на помпу и перехода жидкости из манжетки в резервуар; в — пережатие мочеис пускательного канала после опорожнения мочевого пузыря самостоятельным перетеканием жидкости из резервуара в манжетку
Имплантацию манжетки сфинктера выполня ют через малый разрез на промежности. Резервуар устанавливают под прямую мышцу живота из разреза в области паха, а помпу имплантируют в мошонку. Возможные осложнения — развитие инфекции, пролежни кожи над манжеткой сфинктера встречаются редко. Эффективность искусственного сфинктера достигает 90%.
Двухцилиндровый надувной эндопротез полового члена сконструирован по принципу трехкомпонентного искусственного сфинктера мочевого пузыря, имеет аналогичный резервуар, помпу. Разница заключается лишь в рабочей части, вместо манжетки-сфинктера пред ставленной двумя полыми цилиндрическими емкостями (рис. 7). Надувные фаллолротезы обладают регулиру-
903

Общие вопросы хирургии
Рис. 7. Двухцилиндровый надувной эндопротез полового члена: а — общий вид фаллопротеза (видны цилиндрические емкости, помпа и резервуар); б — схема размещения трех составляющих эндопротеза в организме
емой переменной жидкостью, позволяющей имитиро вать физиологическое состояние полового члена как в покое, так и при эрекции. Ввиду отсутствия постоянного давления на ткани случаи пролежней от эндопротезов наблюдаются крайне редко. Эрекция наступает за счет перемещения жидкости из резервуара в размещенные
вкавернозных телах цилиндры при нажатии на нахо дящуюся в мошонке помпу. Нажатием на ту же помпу жидкость поступает в резервуар, переводя половой член
всостояние покоя.
Основными показаниями для имплантации фалло протеза являются: васкулогенная эректильная дисфун кция, кавернозный фиброз, эректильная дисфункция при врожденных и посттравматических деформациях полового члена и другие. Протезирование полового члена обеспечивает восстановление половой функции в 95% случаев.
Из приведенных данных видно, что оболочечные силиконовые эндопротезы нашли широкое применение в самых разных областях хирургии и эндоскопии.
Что же касается плотных монолитных эндопротезов из силикона, то хотя за минувшие годы они не претер пели особых трансформаций, но не только не утратили своей значимости, а заняли достойное место в клини ческой практике. В настоящее время из плотного моно литного силикона изготавливают и широко применяют эндопротезы назальные, ушной раковины, эндопротезы для коррекции скул, угла нижней челюсти, подбород ка, эндопротезы, заменяющие межфаланговые суставы кисти, имплантаты для коррекции объема и контуров голени, а также фаллопротезы.
К числу монолитных силиконовых эндопротезов также относятся изготовленные индивидуально эндо протезы для коррекции дефектов переносицы, свода и лицевого отдела черепа, эндопротезы для коррекции дефектов при воронкообразной деформации грудной
клетки (I и II степенях) и синдроме Поланда, характе ризующиеся большим объемом и массивностью.
Принципы имплантации монолитных эндопроте зов идентичны таковым при двухкомпонентных эндопротезах с той лишь разницей, что ложе эндопротеза должно точно соответствовать размерам и контурам имплантата. Кроме того, при монолитных эндопротезах особо важно, чтобы они были покрыты достаточным слоем собствен ных тканей. В противном случае в силу их жесткости возможность образования пролежней покровных тканей и обнажения эндопротеза с необходимостью его уда ления достаточно велика. Притом, чем больше объем имплантата, тем реальней возможность возникновения этого осложнения в ситуациях недостатка массы покров ных тканей. Наиболее уязвимы в этом плане назальные и аурикулярные эндопротезы, которые после имплантации оказываются буквально под дермой. Не случайно многие хирурги при имплантационной пластике носа и ушей отдают предпочтение аутохрящу.
В то же время на лице успешно используются имп лантаты для коррекции скул, угла нижней челюсти и подбородка, в зонах имплантации которых достаточно покровных тканей. Эндопротезы для коррекции скул устанавливают трансконъюнктивальным доступом, хотя возможна их имплантация, как и эндопротезов угла ниж ней челюсти, через ротовую полость. Эндопротезы подбо родка, используемые при микрогении, можно импланти ровать через доступ в подчелюстной области, но чаще их устанавливают через полость рта, пересекая слизистую и формируя ложе впереди угла нижней челюсти.
Монолитные имплантаты голеней используют при небольшом по протяженности эстетическом дефекте голени, поскольку длина имплантатов не превышает 15 см, а также в случаях, когда по ходу операции необхо димо моделирование эндопротеза. Двухкомпонентные силиконовые эндопротезы лишены этой возможности.
Технически имплантация монолитных эндопротезов легче выполнима в силу их жесткости, позволяющей установить их в узкое субфасциальное ложе без особых усилий.
Монолитные фаллопротезы имеют свои преиму щества и недостатки. В силу простоты конструкции операция их имплантации не представляет трудностей и малотравматична. Однако, в отличие от мягких надув ных эндопротезов, они не слишком удобны для пациен тов, поскольку из-за жесткости пенис постоянно нахо дится в эрегированном состоянии. Этот недостаток в
настоящее время преодолен созданием эндопротезов с « пластической памятью, достигаемой введенными в имп лантаты металлическими стержнями, что позволяет при необходимости сохранять придаваемое пенису положе-
904
Современные возможности использования папимеров о хирургии
ние. Несмотря на усовершенствования, при монолитных эндопротезах вероятность развития пролежней больше, чем при надувных.
Монолитные индивидуально изготавливаемые эндопротезы из силикона, предназначенные для лик видации объемных и контурных дефектов лица и туло вища, являются большим достижением химии поли меров. Одна (задняя) поверхность индивидуальных эндопротезов идеально повторяет рельеф основания ложа имллантата, другая — перспективные контуры покровов. Имплантаты изготавливают перфорирован ными для облегчения веса и возможности прорастания перфорационных отверстий соединительной тканью, обеспечивающей лучшую фиксацию эндопротеза.
Индивидуальные эндопротезы для коррекции пере носицы имплантируют трансназально. Коррекцию воронкообразной деформации грудной стенки прово дят у мужчин через поперечный разрез в области мече видного отростка грудины, у женщин— через разрез по субмаммарной складке.
Применительно к синдрому Поланда индивидуальные эндопротезы особенно ценны, так как помимо коррекции объема и контуров грудной клетки они ликвидируют фло тацию грудной стенки в случаях обширных дефектов ребер и сохраняют во времени первичную форму, поскольку не подвержены, подобно оболочечным двухкомпонентным эндопротезам, констриктивному фиброзу.
У женщин при синдроме Поланда применение инди видуальных эндопротезов показано в случаях выражен ности порока, когда с помощью маммарного имплантата ликвидация всего дефекта не представляется возмож ной. Таких пациентов оперируют в 2 этапа. Первым этапом имплантируют индивидуальный монолитный эндопротез (доступ на уровне субмаммарной складки контрлатеральной железы), вторым через 6 месяцев — маммарный (тем же доступом). Важно предусмотреть, чтобы между двумя имплантатами была бы масса полно ценной кровоснабжаемой ткани для изоляции эндопро тезов друг от друга за счет формирования вокруг них автономных соединительнотканных капсул.
У мужчин индивидуальные монолитные эндопро тезы имплантируют через разрез по передней аксиллярной линии. При индивидуальных монолитных эндо протезах дренирование ложа, во избежание сером, обязательно.
Изделия из полипропилена
По чрезвычайной значимости и масштабности использования в хирургии полипропилен мало чем уступает силикону. Наибольшее признание на совре
менном этапе получили монофиламентные сетчатые эндопротезы из полипропилена (Марлекс), предложен ные Usher в 1958 году. Отличные качества и хорошие результаты клинического применения привели к тому, что большинство современных эндопротезов изготов лено на основе полипропилена.
Современная хирургия характеризуется широким внедрением в клиническую практику полипропилено вых сетчатых эндопротезов, значительно уменьшающих травматичность хирургических вмешательств, упроща ющих их и обеспечивающих лучшие непосредственные и стабильные отдаленные результаты.
Однослойные сетчатые эндопротезы из полипро пилена, предназначенные для ликвидации различных дефектов передней брюшной стенки после грыжесе чений и больших по объему онкологических операций, широко вошли в клиническую практику.
Тактика ликвидации дефекта брюшной стенки при грыжесечениях пересматривалась неоднократно. В то время как в 60-е годы в США имплантация сеток была далеко не традиционным способом лечения грыж, сегодня приблизительно 90% послеоперационных и вентральных грыж оперируют с использованием поли пропиленовых эндопротезов. Успехи аллопластики, обусловленные как механическим закрытием грыжево го дефекта, так и образованием рубцовой ткани вокруг сетки, особенно заметны в лечении больших и рециди вирующих послеоперационных грыж.
Большее распространение получили однослойные сетчатые эндопротезы, используемые в США в 60% аллопластики стенок пахового канала, в остальных 40% имплантируются различные эндопротезные «приспо собления» типа тампонов и комбинированных систем.
Хотя попытки применения алломатериалов для герниопластики имеют давнюю историю, планомерное использование их приняло масштабный характер после работ Лихтенштейна и коллег, сообщивших о методике пластики без натяжения применительно к косым и пря мым паховым грыжам. Частота рецидивов оказалась ниже, чем после методов аутопластики.
Если прошлые десятилетия можно считать эрой аутопластики в герниологии и поиска материалов для ликвидации дефектов брюшной стенки, то текущее десятилетие считается эрой аллопластики в герниоло гии и торжества полипропилена, обеспечившего ста бильно хорошие результаты.
Лечение послеоперационных вентральных грыж
имеет свои особенности:
•разрез кожи с полным иссечением старого кож ного рубца, лигатурных свищей и трофически измененных тканей;
905

Общие вопросы хирургии
ш иссечение кожно-жирового лоскута у тучных больных;
•тщательная хирургическая обработка краев гры жевого дефекта до обнажения неизмененных тка ней с ревизией передней брюшной стенки;
•разделение межкишечных спаек;
•закрытие грыжевых ворот без натяжения и без уменьшения объема брюшной полости.
Тактика ликвидации дефектов передней брюшной стенки должна быть дифференцированной с учетом раз меров грыжевого выпячивания, степени изменений тка ней брюшной стенки. При небольших дефектах прибега ют к аутопластике с укреплением брюшной стенки сет чатым имплантатом. В случаях больших дефектов (более 16 см) закрытие грыжевых ворот осуществляют сшива нием грыжевого мешка в виде дупликатуры, окончатель ную пластику дефекта завершают подшиванием сетча того эндопротеза. При тотальном удалении грыжевого мешка дефект ликвидируют подшиванием к его краям консервированной твердой мозговой оболочки (ТМО), которую подкрепляют сверху сетчатым эндопротезом. Предварительное укрытие грыжевым мешком и консерви рованной твердой мозговой оболочкой обязательно, т.к. соприкосновение сетчатого имплантата и стенки кишки может позже вызвать пролежни и кишечные свищи.
В настоящее время созданы двухкомпонентные — RECONICS (BARD) и многокомпонентные— PROCEED (Ethicon) эндопротезы, в которых сетчатый полипро пилен с одной или с двух сторон покрыт другими поли мерами, не вызывающими спаек или пролежней кишок (рис. 8). Поэтому при их использовании необходимость в предварительном закрытии дефекта брюшной стенки грыжевым мешком или ТМО отпадает.
При выполнении восстановительного этапа опера ций следует придерживаться следующих принципов:
•пластический материал фиксировать к здоровым участкам апоневроза на расстоянии 7—10 см и более от края дефекта;
•достичь плотного прилегания эндопротеза к под лежащим тканям наложением узловых или непре рывных швов по всей его поверхности;
ш фиксировать эндопротез некапиллярными нитями;
• дренировать рану через отдельные кожные разрезы. Рецидивы грыжи после имплантации сетчатых эндопротезов редки. Причины их возникновения заклю чаются в недостаточном перекрытии краев апоневротического дефекта эндопротезом, неполноценной фиксации эндопротеза к тканям и разрыве эндопротеза при низком его качестве. При учете указанных способс твующих факторов рецидивы грыжи после аллопласти
ки практически не возникают.
Не менее эффективны эндопротезы при пластике пахового канала. Ненатяжную операцию Лихтенштейна с использованием однослойного сетчатого эндопротеза можно считать золотым стандартом аллопластических методов. Тем не менее разработан ряд новых конструк ций, успешно используемых в клинической практике.
Конструкции из сетчатого полипропилена харак теризуются оригинальностью и большой надежностью. В США стало очень популярным использование поли пропиленовых «тампонов» для пластики задней стенки пахового канала. Этот метод прост в освоении, выпол няется и под местной анестезией, может использовать ся для пластики первичных и рецидивирующих грыж, но главным достоинством, как и других конструкций, является его надежность (рис. 9).
Рис. 8. Дпухкомпонентпый материал RECONICS |
Рис. 9. Полинроинлонопыс «тампоны» для пластики ааднеп |
на основе полипропилена |
стенки нахоного канала по PVTKOHV И Роббингу |
906

Современней: возможности использования полимеров в хирургии
Еще более совершенны двухъярусные приспособления из полипропилена (Проленовая герниосистема — PHS), совмещающие преимущества открытых методов без натя жения (размещение сетки спереди от мышцы) и лапароско пического доступа (размещение сетки сзади мышцы), обес печивая тем самым «двухслойную» пластику (рис. 10).
Рнс. 10. Проленовая герниосистема (PHS), состоящая из двух «лепестков» (круглого и удлиненного) и соединяющего их коннектора
Наряду с большой надежностью проленовая герни осистема способствует уменьшению послеоперацион ных болей и сокращению периода нетрудоспособности. Круглая часть системы располагается в преперитонеальном пространстве для закрытия задней стенки пахового канала. Удлиненная часть располагается спереди над внутренней косой мышцей, а коннектор заполняет гры жевые ворота.
Сетчатые эндопротезы позволяют ликвидировать обширные дефекты после тотальной резекции пере дней брюшной стенки по поводу онкологических забо леваний, успешно выполнить хирургическое лечение недержания мочи, заднюю фиксацию матки при ее опу щении и ликвидировать ряд составляющих дефектов при врожденных урогенитальных пороках.
В борьбе с недержанием мочи имплантируют специальную петлю, представляющую собой сетча тую ленту, снабженную одной или двумя большими иглами. Петлю имплантируют через доступ в области промежности и фиксируют к лонным костям, что позво ляет частично пережать мочеиспускательный канал и тем самым противостоять непроизвольному выделению мочи. Методика проста, но показана лишь при легкой степени недержания мочи.
Заднюю фиксацию матки при ее опущении или выпадении выполняют также с помощью лентовидного сетчатого эндопротеза, которым опоясывают шейку матки, проводят через широкие связки матки и фикси руют к мысу крестца. Эндопротез на всем протяжении укрывают париетальной брюшиной.
Восстановление целостности тазового кольца при диастазе лобковых костей производят с помощью проленового сетчатого эндопротеза, фиксируемого к лоб ковым костям и к мышцам передней брюшной стенки. Далее, в случаях опущения матки, к имплантированной сетке с помощью полипропиленовых нитей подшивают круглые связки матки (передняя фиксация матки).
Сетчатые эндопротезы не только ознаменовали новую эру в герниологии, онкологии и реконструктивно-вос- становительной хирургии, но показали высокую эффек тивность и перспективность в пластических операциях при инволюционных изменениях лица, шеи и молоч ной железы. С этой целью применяют более нежные эндопротезы «Випро», состоящие из полипропилена и рассасывающейся нити викрил в равных соотношени ях. Использование сетчатых эндопротезов позволяет из малых щадящих разрезов добиться в эстетической хирургии стабильных хороших результатов.
Изделия из политетрафторэтилена
К новому поколению эндопротезов, предназначенных для ликвидации дефектов брюшной стенки, относит ся MycroMesh — пленка из политетрафторэтилена
фирмы Gore, имеющая текстурированную поверхность и поры, прорастающие фибробластами и коллагеном, обес печивающим лучшую фиксацию в тканях. Однако она, как и сетчатые эндопротезы, нуждается в надежной изоля ции от кишечника с помощью аутоили алломатериалов.
Второй имплантат фирмы Gore — DualMesh также из политетрафторэтилена на одной поверхности, слу жащей барьером для тканевого прорастания и спайкообразования, имеет поры 3 мкм, на другой стороне имеет поры 17—22 мкм, обеспечивающие прорастание фибробластов и коллагена (рис. 11).
*f>*!k?\rh
Рис. 11. Пленочный политетрафторэтиленовый эндопротез DualMesh: а — общин вид имплантата; б — схематическое изображение сложно-норнстой структуры имплантата
907
Общие вопросы хирургии
Этот эндопротез позволяет ликвидировать обшир ные дефекты брюшной стенки без предварительной изолирующей кишечник аутоили аллотрансплантации, имитирующей брюшину. DualMech расширил воз можности лапароскопических методов герниопластики.
Отвечая всем требованиям, предъявляемым к поли мерам, предназначенным для имплантации в орга низм, политетрафторэтилен наряду с этим обладает выраженным специфичным свойством — тромборезистентностью, обозначившим еще одну область при менения — сердечно-сосудистую хирургию.
Протезы кровеносных сосудов из политет рафторэтилена обеспечивают лучшие отдаленные результаты и не только при протезировании аорты и магистральных сосудов, что немаловажно. Из поли тетрафторэтилена изготовлены сердечно-сосудистые заплаты для ликвидации дефектов перегородок серд ца и сосудов.
Эндопротезы ребер из политетрафторэтилена
наряду с достаточной прочностью характеризуются эластичностью, что позволяет с их помощью успеш но ликвидировать дефекты костного каркаса грудной стенки, в том числе хрящевых ее отделов.
Таким образом, политетрафторэтилен занимает достойное место в арсенале современных полимерных материалов, предназначенных для различных по назна чению имплантатов.
Изделия из углеродсодержащей композиции
полиамида-12 — «Остек»
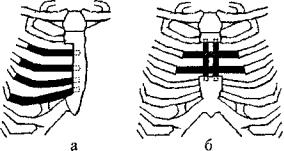
Касаясь полимерных имплантатов, нельзя не отметить углеродсодержащую композицию из поли амида-12, которую используют для эндопротезирования свода черепа, длинных трубчатых костей, тазобедренного и коленного суставов, из нее также изготавливают прекрасные имплантаты ребер и гру дины. По данным медико-биологических исследова ний, вокруг созданных эндопротезов, в отличие от традиционных, формируется более тонкая капсула с гладкой поверхностью, с параллельно располо женными коллагеновыми волокнами и фибробластами. Формирование нежной капсулы вокруг углеродсодержащих имплантатов «Остек» предотвращает образование ригидной грудной стенки и обеспечи вает полноценную ее функцию даже после обширных резекций, требующих восстановления шести и более ребер {рис. 12).
Рис. 12. Схематические варианты восстановления костного каркаса грудной стенки углеродсодержащи.ми эндопротезами «Остек»: а — ликвидация дефекта ребер; б — ликвидация дефекта грудины
Внедрение в практику указанных эндопротезов поз волило разработать оригинальные оперативные вме шательства ликвидации обширных дефектов костного каркаса грудной стенки при двусторонних комбиниро ванных резекциях ребер и грудины.
Изделия из гидрооксиэтилметакрилата
Гидрооксиэтилметакрилат — это гидрогель с губчатой структурой, набухающий в водной среде. Полимер завершает перечень наиболее часто исполь зуемых в хирургии имплантационных синтетических материалов. Изготавливаемый из него в прошлом широкий круг эндопротезов значительно сократился, однако эндовазальные эмболы в настоящее время являются лучшим окклюзирующим средством для остановки профузных кровотечений, сопровождаю щихся нарушением свертывающей системы крови. Выбор полимера был не случайным, поскольку тра диционные материалы подвергались биодеструкции или не противостояли последующей реканализации сосуда. Поэтому, помимо известных общих требова ний, предъявляемых к имплантатам, он должен был, как эмболизирующее средство, обладать специфи ческими качествами, такими как гемосовместимость, пористость, способность усиливать тромбообразование, увеличивать объем при контакте с кровью, удер живать лекарственные вещества.
Разработаны сферические и цилиндрические эмбо лы. Оба варианта имеют губчатую структуру, способс твующую внедрению в поры форменных элементов и их агрегации. После введения эмболов повышает ся агрегация тромбоцитов, происходит дезактивация
908
Современные возможности использования полимеров а хирургии
антисвортывающей и активация свертывающей систем крови. Гиперкоагуляция возрастает до 3—5 суток, а за тем ослабевает и нормализуется на 10—15-й день.
Введенные в сосуд эмболы набухают, обеспечивая стойкий обтурирующий эффект. Со временем тромб прорастает соединительной тканью, проникающей в поры эмбола, исключая тем самым реканализацию сосуда.
С накоплением опыта выявилось благотворное влияние эмболизации на течение хронического вос палительного процесса в легких, проявляющееся в уменьшении отека в зоне воспаления и количества отделяемой мокроты, в улучшении цитологических ее показателей.
Созданное второе поколение рентгенконтрастных биологически активных гидрогелевых эмболов с тром бином, метотрексатом, значительно расширяет возмож ности метода. Десорбция иммобилизованных препа ратов происходит в течение 4—5 дней, обеспечивая необходимый лечебный эффект.
Гидрогелевые эмболы успешно применены у тысяч больных с целью остановки кровотечений из бронхи альных артерий или уменьшения кровенаполнения в бассейнах внутренней подвздошной, глубокой артерии бедра, при гемангиомах печени, почечной артерии, при операциях удаления почки по поводу опухоли, при локальных формах поражения стоп врожденными артериовенозными свищами, а также при миоматозных узлах матки с целью их инволюции. С помощью эмбо лизации удается достичь сморщивания селезенки, что заменяет спленэктомию, необходимую при лечении ряда гематологических заболеваний.
Прогрессивное развитие химии полимеров позво лило создать целое направление в хирургии, глав ным содержанием которого явилось применение син тетических материалов, повышающих эффективность хирургической помощи.
В рамках одной лекции невозможно охватить все направления применения полимерных изделий в хирур гии. Остались незатронутыми такие глобальные из них, как перевязочные, шовные, инъекционные и гелевые полимерные материалы. Каждое направление как по масштабности, так и по специфичности функциональ ных возможностей достойно отдельной самостоятель ной лекции.
В целом достижения полимерной химии наряду с созданием нового поколения эндопротезов значи тельно расширили возможности различных разде лов хирургии и смежных областей, способствовали улучшению результатов оперативных вмешательств, выдвинули массу проблем, нуждающихся в дальнейшем
разрешении. Задача состоит в том, чтобы в большом современном потоке новых разработок и предложений, шире внедряя их в клиническую практику, обеспечи вать в то же время жесткий контроль за качеством и соответствием их международным стандартам, не обольщаясь только благоприятными непосредственны ми результатами.
Литература
1.Адамян А.А. Атлас пластических операций на грудной стенке с использованием эндопротезов. М.: Мир искусст ва, 1994, 159 с.
2.Адамян А.А., Зураев Г.Ц., Ромашов Ю.В. Синдром Поланда. М.: ГОЭТАР-Медиа, 2004, 168 с.
3.Адамян А.А., Калал Я. Эмболы из гидрогеля — новое эффективное средство борьбы с кровотечениями. М.: Наука и человечество «Знание», 1987, с. 12—21.
4.Адамян А.А., Насонова В.А., Ромашов Ю.В. Местные и системные аутоиммунные реакции у пациентов с силико новыми эндопротезами молочных желез / Анналы эстети ческой, пластической и реконструктивной хирургии. 2001, № 1, с. 55—61.
5.Адамян А.А., Светухин A.M., Скуба Н.Д. и др. Полиакриламидный маммарный синдром: клиника, диагностика, лечение / Анналы эстетической, пластической и реконс труктивной хирургии. 2001, № 4, с. 20—32.
6.Белоконев В.И., Федорина Т.А., Ковалева3.И. и др. Патогенез и хирургическое лечение послеоперационных вентральных грыж. Самара, ГП «Перспектива», 2005, 206 с.
7.Вильяме Д.Ф., Роуф Р. Имплантаты в хирургии (перевод с английского). М.: Медицина, 1978, 552 с.
8.Воронков М.Г., Зелчан Г.И., Лукевиц Э.Я. Кремний и жизнь. Рига, «Зинатне», 1978, 588 с.
9.Грубник В.В., Лосев А.А., Баязитов Н.Р., Парфенов Р.С. Современные методы лечения брюшныхгрыж. К.: Здоровья, 2001, 280 с.
10.Платэ Н.А., Шумаков В.И. и др. Энциклопедия полимеров. М.: Советская энциклопедия, 1974, т. 2, с. 924—936.
11.Покровский А.В., Зотиков А.Е., Юдин В.И. Неспецифический аортоартериит. М.: ИРИСЪ, 2002. 224 с.
12.Решетов И.В., Чиссов В.И. Пластическая реконструк тивная микрохирургия в онкологии. М.: 000 РИФ «Строй материалы», 2001, 200 с.
13.Современные подходы к разработке и клиническому при менению эффективных перевязочных средств, шовных материалов и полимерных имплантатов. М„ Материалы V Международной конференции, 2006, 235 с.
14.Amid P.K., Shulman A.3., Lichtenstein I.L. Selecting synthetic mesh for the repair of groin hernia. Postgraduate Gen. Surg. 1992, p. 150—155.
909
Общие вопросы хирургии
15.Bellon J.M., Contreros LA., Bujan J. et al. Tissue response to polypropyten» meshes used in the repair at abdominal wall defects. Biomaterials. 1998, v. 19, p. 669—675.
16.Daniel Horak, Eldar Guseinov, Arnold Adamyan et at. Poly (2-Hyd- 18. roxyethyl Methacritat) Particles for Management of Hemorrhage
of Complicated Origin: Treatment of Hemobilia. Journal of Biomedical Materials Research. 1996, v. 33, p. 193—197.
Toniato A., Pagetta C, Bernante P. et al. Incisional hernia treatment with progressive pneumonoperitoneum and retromuscular prosthethic hernioptasty. Landenbecs Ard. Surg. 2002, v. 387, № 5—6, p. 246—248.
910
