
хирургия 5 курс / книги / Savel'ev V.S. (red.) 80 lekcij po hirurgii (Litterra, 2008)(ru)(T)(K)(910s)(ISBN 9785982161190)
.pdfНекрлкпюмив: ее возможности и место в гнойной хирургии
операции, причиной смерти послужила полиорганная недостаточность, в т.ч. тяжелая дыхательная недоста точность. Двое больных умерли на 5-й и 7-й день после операции от тяжелой дыхательной недостаточности, обусловленной двухсторонней пневмонией.
Накопленный опыт позволил сформулировать пока зания к некрэктомии при гангрене легкого:
а высокий риск проведения радикальных операций (лоб-, пульмонэктомии) ввиду тяжести состояния больного, выраженной гнойной интоксикации и дыхательной недостаточности;
• наличие свободных или формирующихся легочных секвестров;
• прогрессирование деструкции легкого, нараста ние интоксикации;
в неэффективность комплексного интенсивного лечения, в т.ч. бронхологической санации, пунк ций и дренирования полостей распада в легком.
Таким образом, интраоперационные и этапные некрэктомии при сформированной торакоабсцессостоме являются методом выбора при лечении гангрены легкого, гангренозных абсцессов, когда консервативное лечение бесперспективно, а риск радикальных опера ций чрезвычайно высок. Следует отметить, что техни ческое выполнение торакоабсцессостомии и этапных некрэктомии не столь сложное, непродолжительное по времени. Больные легко переносят эту операцию.
Естественно, что после некрэктомии речь чаще всего идет о клиническом выздоровлении больных. Сухие остаточные полости могут трансформироваться в кистоподобные образования (ложные кисты). Больные с остаточными сухими полостями в легком подлежат динамическому наблюдению, сухие полости чаще руб цуются, а показания к оперативному лечению могут возникнуть в случае обострения нагноительного про цесса в оставшейся полости.
Торакостому закрывают в различные сроки после операции с помощью ушивания грудной стенки, мышеч ной пластики или торакопластики. В ряде случаев, при небольших полостях деструкции в легких полость : выполняется грануляциями, и стома закрывается само-
. стоятельно за счет образования рубцовой ткани.
У 8 больных торакостома самостоятельно закрылась до выписки из стационара за счет выполнения грану- * ляциями и рубцевания. Закрытие торакостомы, в том
•' |
числе с ушиванием свищей и миопластикой полости, |
I |
выполнено у 17 больных. Выписано с незакрытой тора- |
,' |
костомой, гранулирующей раной небольших размеров |
/ |
19 больных. У них имелась сухая остаточная полость, |
i |
стенки которой покрыты грануляциями с наличием |
i |
мелких бронхиальных свищей. 12 из них поступили |
/ |
|
повторно в плановом порядке, и им для закрытия стомы выполнена мышечная пластика полости. У 4 выписан ных больных полость и стома закрылись самостоятель но в сроки до 6 месяцев.
При больших полостях после полного очищения полости от некротических тканей приходится выпол нять различные модификации торакопластики, допол ненные, при необходимости, резекцией 1—4 ребер.
Некрэктомия с использованием торакоабсцессостомы в современных условиях является основным мето дом лечения гангрены легкого и гангренозных абсцес сов. Внедрение этого оригинального метода лечения привело к снижению летальности с 50,4 до 6,9% среди контингента больных наиболее тяжелой группы гнойнодеструктивных заболеваний легких.
Острый панкреатит в своей первооснове явля ется деструктивным процессом, который может пос ледовательно, с различной степенью интенсивности, пройти все стадии воспаления от острого отека ткани поджелудочной железы до жирового, геморрагическо го панкреонекроза, гнойного панкреатита. На раннем этапе деструктивного панкреатита характер патоло гических изменений представлен обширными зонами некроза поджелудочной железы и жировой клетчатки,
всочетании с участками сохранившейся ткани железы,
аместами и полным ее некрозом. Проводимые клини- ко-биохимические исследования уже в 1—3-е сутки от начала заболевания обнаруживают различные призна ки эндогенной интоксикации, степень выраженности которой определяется характером патоморфологических изменений в поджелудочной железе и окружающих ее тканях.
При прогрессировании воспалительного и деструк тивного процессов в поджелудочной железе и парапанкреатической клетчатке, протекающих с гнойным расплавлением и секвестрацией обширных участков некротизированных тканей, когда отсутствуют условия для свободного отхождения секвестров, эвакуации детрита и гноя, отмечается развитие целого ряда гной но-септических осложнений, являющихся основной причиной неудовлетворительных результатов лечения.
Данный факт потребовал пересмотра вопроса о сроках развития, характере и роли постнекротических осложнений острого деструктивного панкреатита в раз витии ранней эндогенной интоксикации и прогрессиру ющей полиорганной недостаточности, а следовательно, и пересмотра вопроса о времени и тактике хирургичес кого вмешательства на ранних этапах развития забо левания. Более чем 20-летний опыт (1980—2001 гг.), охватывающий 572 больных с острым деструктивным панкреатитом (11% всех больных с острым панкре-
741
Хирургическая инфекция
атитом), позволил выработать дифференцированную тактику лечения, в основе которой лежат различные варианты некрэктомии, дезинтоксикационной и анти бактериальной терапии.
Возможности хирургического вмешательства при деструктивных формах острого панкреатита бывают крайне ограничены и зависят от характера местных патологических изменений в поджелудочной железе и парапанкреатической клетчатке. Четкое отграничение очагов деструкции от жизнеспособных тканей насту пает к 10—12-му дню от начала заболевания. В более ранние сроки некротические очаги еще тесно связаны со здоровой тканью, граница, разделяющая их, не опре деляется, а сосуды в зонах некроза остаются нетромбированными. Попытки полной интраоперационной некрэктомии при этом бывают крайне затруднительны, сопровождаются значительным кровотечением, нару шением целостности формирующейся ограничитель ной капсулы, повреждением жизнеспособных тканей и распространением некроза.
В этой связи становится понятным, что однократное оперативное вмешательство не позволяет осуществить достаточно полное удаление некротизированных тка ней, купировать воспалительный процесс и окончатель но санировать брюшную полость, зону поджелудочной железы, парапанкреатической и забрюшинной клетчат ки. Следовательно, возникает необходимость поиска хирургических методов лечения острого деструктив ного панкреатита, позволяющих в послеоперационном периоде осуществлять адекватный контроль за течени ем патологических изменений в поджелудочной железе и парапанкреатической клетчатке с целью своевремен ной и полной некрэктомии — удаления секвестров, эвакуации тканевого детрита и гноя.
На основании вышеизложенного, начиная с 1988 года, в лечении больных отграниченным острым деструктив ным панкреатитом нами используются этапные некрэкто мии, эндоскопический контроль за динамикой морфоло гических изменений в поджелудочной железе и парапан креатической клетчатке. Создание оментобурсостомы позволяет своевременно и адекватно выполнять некрэктомию, удалять секвестры, детрит и гной с использова нием механических и физических (ультразвук) методов некрэктомии. План ведения больных строится индиви дуально, но общим и необходимым условием является
выполнение регулярных, начиная со 2—3-го дня после операции, с интервалом 24—48 часов, этапных эндоскопических ревизий и некрсеквестрэктомий, санаций поджелудочной железы, парапанкреатичес кой клетчатки, сальниковой сумки. Динамический эндоскопический контроль, этапные некрсеквестрэкто
мий служат эффективным средством профилактики раз вития гнойно-септических осложнений.
Особенностями такой хирургической тактики лече ния панкреонекроза являлось выполнение ранних и отсроченных оперативных вмешательств только у боль ных с тяжелым течением заболевания, при неэффек тивности проведения всего комплекса консервативной терапии или в случаях раннего вторичного инфици рования. Основными этапами хирургического вмеша тельства были: некрэктомия поджелудочной железы, люмботомия и формирование оментобурсостомы, с пос ледующим проведением этапных некрэктомии, эндоско пических санаций в послеоперационном периоде.
Подобная тактика хирургического лечения деструк тивного панкреатита возможна лишь в случаях изоли рованного инфицированного некроза поджелудочной железы или в случаях распространенного некроза желе зы с некрозом только парапанкреатической клетчатки.
Хирургические вмешательства, различные варианты некрэктомии при лечении распространенного некро за поджелудочной железы рассматриваются, с одной стороны, как метод хирургической детоксикации при тяжелой степени ранней эндогенной интоксикации (при асептическом некрозе), а с другой — как метод профи лактики тяжелых гнойно-септических осложнений.
Оперативные вмешательства на ранних этапах разви тия заболевания, показанием к которым являлись распро страненные формы панкреонекроза с тяжелой степенью эндогенной интоксикации и нарастающей, некорригирующейся полиорганной недостаточностью, носят более рас ширенный характер, что заключается в широком вскрытии сальниковой сумки, мобилизации поперечно-ободочной кишки и поджелудочной железы, широкой некрэктомии, а в ряде случаев и в дистальной резекции поджелудочной железы. Выбор метода завершения операции носит строго дифференцированный характер. Наряду с наложением оментобурсопанкреатостомы, которая в случаях распро страненных форм панкреонекроза с обширными зонами некроза в парапанкреатической и забрюшинной клетчатке оказывалась неспособной создать адекватные условия для контроля за динамикой патоморфологических измене ний в поджелудочной железе и окружающих ее клетчаточных пространствах, начала использоваться лапаростомия
сэтапными некрэктомиями, санациями брюшной полости
исальниковой сумки.
Одновременно с внедрением расширенных опера тивных вмешательств, обширных некрэктомии у боль ных с распространенными формами панкреонекроза широко используются, в случаях ограниченных форм заболевания, малоинвазивные методы, такие как пунк ция и дренирование отграниченных жидкостных обра-
742
Некрэктомия: ее возможности и место в гнойной хирургии
зований под УЗИ-контролем и формирование оментобурсостомы.
Наложение лапаростомы с этапными некрэктомиями производят при распространении некротического процесса не только на парапанкреатическую, но и на забрюшинную и тазовую клетчатку, с одновременным некрозом и пропитыванием кровью или гноем брыжеек поперечно-ободочной и тонкой кишок, что сопровожда ется нарушением целостности сальниковой сумки.
При субтотальном и тотальном панкреонекрозе, распространении некроза на парапанкреатическую и забрюшинную клетчатку, ранние и отсроченные (2—5— 7 суток) оперативные вмешательства включают:
•широкое рассечение желудочно-ободочной связки;
•мобилизация поперечно-ободочной кишки (то тальная, правого или левого фланга, в зависимос ти от локализации процесса);
•мобилизация двенадцатиперстной кишки по Кохеру, в случаях локализации процесса в области головки поджелудочной железы;
•мобилизация поджелудочной железы по верхнему и нижнему краю;
•некрэктомия поджелудочной железы, парапанкреатической и забрюшинной клетчатки;
•люмботомия (левосторонняя, правосторонняя или двухсторонняя, в зависимости от локализации процесса);
• оментобурсостомия в случаях изолированно го асептического или инфицированного некроза парапанкреатической клетчатки;
•лапаростомия, в случаях распространенного про цесса, с некрозом брыжейки поперечно-ободоч ной кишки и обширными зонами некроза в парапанкреатической и забрюшинной клетчатке;
•дренирование забрюшинного пространства, саль никовой сумки и брюшной полости;
•этапные послеоперационные некрэктомии и санации сальниковой сумки и брюшной полости, забрюшинного пространства.
В случаях ограниченных форм панкреонекроза предпочтение следует отдавать закрытым малоин-
вазивным методам лечения, в то время как тяжелые
распространенные формы панкреонекроза требуют выполнения ранних расширенных некрэктомии и создания условий для адекватного дренирования и проведения в послеоперационном периоде этапных санаций.
При этапных санациях чаще выполняют механи ческую некрэктомию, удаляя свободно лежащие или легко отделяемые участки мертвых тканей пинцетом, щипцами, иногда ложечкой. Достаточно эффективной является физическая (ультразвуковая) некрэктомия с использованием гибких волноводов. Химическую некрэктомию при панкреонекрозе не применяют из-за риска геморрагических осложнений.
Дифференцированное применение в комплексном лечении больных панкреонекрозом и постнекротичес кими осложнениями малоинвазивных вмешательств и расширенных операций в виде формирования оментобурсопанкреатостомы или наложения лапаростомы с проведением расширенных интраоперационных и затем этапных некрэктомии и санаций брюшной полости в послеоперационном периоде позволяет значительно сократить число послеоперационных осложнений и уменьшить послеоперационную летальность: у больных с легкой степенью тяжести — до 0%, у больных со сред ней степенью тяжести, при отсроченных операциях — до 14,2%; у больных с распространенным панкрео некрозом и тяжелым течением заболевания, при отсро ченных операциях — до 16,2%.
Улучшение результатов лечения является следс твием не только обоснованного выбора тактики хирур гического лечения, но и результатом использования широкого комплекса лечебно-реанимационных мероп риятий, включающих в себя: использование препаратов производных соматостатина, антибиотиков широкого спектра действия и методов экстракорпоральной детоксикации.
743
ХИРУРГИЯ ОСТРОГО АБСЦЕССА И ГАНГРЕНЫ ЛЕГКОГО
Е.Г. Григорьев
Хирургия нагноительных заболеваний легких и плев ры прошла долгий и непростой путь, который и сегодня далеко не завершен. В течение многих веков врачи пыта лись найти наиболее целесообразные способы лече ния легочных нагноений. Гиппократ выяснил основные клинические проявления этой патологии и предложил рациональные способы их лечения. При эмпиеме плев ры вскрывал грудную полость ножом или раскаленным железным прутом, следуя своему принципу: ubi pus, ibi incision — где гной, там разрез. После вскрытия гной ника он вводил в плевральную полость бронзовые дре нажные трубки. Наследие Гиппократа было почти забыто в средние века, и несчастные больные с легочными нагноениями были обречены на медленное мучительное умирание. И только на рубеже XIX—XX столетий лечение легочных нагноений получило прочную научную основу и стало стремительно совершенствоваться.
Абсцесс и гангрену легких как отдельные нозо логические формы выделил Р. Лаэннек в 1819 году. Зауэрбрух предложил объединить эти заболевания под общим названием «легочные нагноения». Первые све дения о патогенезе гангрены легкого опубликованы в 1871 г. Л. Траубе. Г. Сокольский (1838) в работе «Учение о грудных болезнях, преподанное в 1837 г. в отде лении врачебных наук императорского Московского университета слушателям 3, 4 и 5-го курсов» привел подробное клиническое описание гангрены легкого. Первое сообщение об оперативном лечении гангрены относится к 1889 г., когда Н.Г. Фрайберг описал пневмо томию, выполненную К.К. Рейером. Первая обобщаю щая работа, в которой описаны 26 случаев пневмотомии у больных гангреной легких, опубликована в 1894 г. М.Б. Фабрикантом. В 1924 г. на XVI съезде Российских хирургов И.И. Греков сообщил о 20-летнем опыте Обуховской больницы в лечении больных гангреной легкого — все пациенты погибли. Щадящую миниинвазивную методику дренирования патологических полос тей легкого впервые применил Дэвид в 1783 г. Затем метод трансторакального дренирования полостей при туберкулезе активно применял В. Мональди (1938 г.).
С введением в клиническую практику антибиотиков распространенность бактериальных деструкции легко го не уменьшилась, но улучшились результаты лечения и прогноз. Однако при распространенных легочных нагноениях, особенно гангрене легкого, вызванных
ассоциациями микроорганизмов, высокая летальность до сих пор сохраняется.
Определение понятий. Абсцесс легкого — огра ниченная грануляционным валом и зоной перифокальной инфильтрации внутрилегочная полость, образо вавшаяся в результате распада некротизированных участков легочной ткани и содержащая гной. Гангрена легкого — прогрессирующий некроз значительного участка легочной ткани, доли, двух долей или чаще всего легкого, без демаркации; полости деструкции при гангрене легкого всегда содержат инфицированные девитализированные ткани (секвестры).
Классификация острых легочных нагноений
С учетом опыта нашей клиники и на основании ранее известных классификаций, нами предложена классифи кационная схема, причем мы не настаиваем на ее бес спорности, но полагаем, что в практическом отношении она достаточно удобна.
Этиология:
•постпневмонические;
•посттравматические;
•аспирационные;
•обтурационные;
•гематогенные.
Острый абсцесс:
•единичный;
•множественные (односторонние или двухсторон
ние).
Гангрена легкого:
•клиническая характеристика:
—ограниченная (гангренозный абсцесс);
—распространенная;
•морфологическая характеристика:
—колликвационный некроз — «влажная» ганг рена;
—коагуляционный некроз — «сухая» гангрена;
—колликвационно-коагуляционный некроз —
смешанный тип.
Осложнения:
• эмпиема плевры: с бронхоплевральным сообщени ем; без бронхоплеврального сообщения;
744

Хирургия острого абсцесса и гангрены легиого
т легочное кровотечение;
•аспирационное воспаление противоположного легкого;
•легочный сепсис.
ЭТИОЛОГИЯ И патогенез
Предрасполагающие факторы легочных нагноений хорошо известны: алкоголизм, наркомания, эпилепсия, черепно-мозговая травма, цереброваскулярные рас стройства, кома, передозировка седативных средств, общая анестезия. Кроме того, к ним могут быть отне сены стенозирующие заболевания пищевода, иммунодефицитные состояния. Воспалительные заболевания периодонта также способствуют развитию легочного нагноения.
Респираторный тракт имеет достаточно локальных и системных механизмов, поддерживающих стериль ность терминальных бронхиол и легочной паренхимы. Возбудитель контаминирует легкое либо путем вдыха ния аэрозоля из мелких частиц, либо после аспирации орофарингеального секрета. Механическая задержка на уровне верхних отделов в комбинации с мукоцилиарным транспортом предупреждает проникновение в бронхи олы большинства частиц, попавших в бронхиальное дерево. Аспирация орофарингеального содержимого предупреждается кашлем и надгортанным рефлексом. Локальное присутствие иммуноглобулинов (особенно IgA), комплемента, гликопротеинов (фибронектина) в секрете предупреждает колонизацию слизистых оболо чек вирулентными микроорганизмами. Если инфекци онный агент достигает альвеолярного уровня, активи руются клеточные и гуморальные механизмы, призван ные элиминировать патогенные микроорганизмы. Они включают неспецифическую антибактериальную актив ность сурфактанта, опсонизацию иммуноглобулинами, прямой лизис при активации комплемента, фагоцитоз альвеолярными макрофагами.
Недостаточность того или иного фактора защи ты ассоциируется с особенностями воспалительных изменений респираторного тракта и типичными воз будителями. К примеру, нарушения сознания или рас стройства глотания изменяют функцию надгортанника и делают возможной чрезмерную аспирацию ротоглоточного секрета в нижние дыхательные пути. Кишечные грамотрицательные бактерии колонизируют ротоглот ку вследствие подавления нормальной микрофлоры при массивной антибиотикотерапии или вследствие изменения гликопротеина эпителиальной поверхности при тяжелых сопутствующих заболеваниях. Некоторые микроорганизмы этой группы могут выделять протеазы,
разрушающие IgA. Миксовирусы, особенно вирус инф люэнцы, способны внедряться и разрушать цилиарные клетки бронхиального тракта и нарушать бактерицид ную активность фагоцитов, способствуя, таким образом, развитию поствирусной пиогенной пневмонии.
Для пациентов с аспленией, гипоглобулинемией или дисглобулинемиями различного генеза обычными являются инфекции, вызванные инкапсулированными бактериями, такими как 5. pneumoniae, H. influenzae.
Гранулоцитопении приводят к уменьшению количес тва привлекаемых в инфицированный очаг полиморфонуклеарных лейкоцитов, облегчая тем самым раз витие грамотрицательной бактериальной пневмонии. Недостаточность клеточно-опосредованных иммунных механизмов при азотемии, кахексии, использовании глюкокортикостероидов, трансплантации органов, ВИЧинфекция предрасполагают к деструктивным пневмо ниям, вызванным внутриклеточными патогенами, таки ми как Legionella pneumophila, Pneumocystis carnii и к эндемическим микозам.
В этиологии острых легочных нагноений, несом ненно, лидирующую роль играют строгие неспорообразующие анаэробные микроорганизмы (60—70%). В настоящее время известно более 350 видов возбу дителей этой группы, способных вызывать легочную деструкцию. Из гнойных очагов наиболее часто выде ляются Bacteroides, Peptostreptococcus, Fusobacterium, Peptococcus, т.е. флора, обычно колонизирующая назофарингеальную область.
Микробный пейзаж у больных легочными нагноени ями, полученный с помощью технологии анаэробного культивирования, представлен в таблице 1.
Только у 32% больных возбудитель выделен в моно культуре. У остальных пациентов наблюдали ассоциа-
Таблица i. Частота высеваемостн микроорганизмов из очага легочного нагноения (собственные данные за 2004-2006 гг.; п образцов = 381, п видов = 45)
Микроорганизм |
% |
Микроорганизм |
% |
Анаэробы |
|
Аэробы |
|
Bacteroides spp. |
47 |
Pseudomonas |
41 |
|
|
aeruginosa |
|
Bacteroides ovatus |
14 |
Candida spp. |
32 |
Peptostreptococcus |
13 |
Klebsiella pneumonia |
31 |
spp. |
|
|
|
Bacteroides distasonis |
12 |
Streptococcus |
25 |
|
|
pyogenes |
|
|
|
|
|
Fusobacterium spp. |
9 |
Streptococcus |
22 |
|
|
viridans |
|
|
|
|
|
Bacteroides frag/lis |
9 |
Proteus mirabilis |
19 |
Bacteroides vulgatus |
9 |
Entcrococcus taecium |
18 |
|
|
|
|
745

Хирургическая инфекция
Окончание табл. 1
Микроорганизм |
% |
Микроорганизм |
% |
Анаэробы |
|
Аэробы |
|
Pcptococcus spp. |
8 |
Acinetobacter spp. |
16 |
Bacteroides |
3 |
Entcrococcus avium |
15 |
thetaiotaomicron |
|
|
|
|
|
|
|
|
|
Entcrococcus faccalis |
15 |
|
|
Escherichia coli |
13 |
|
|
Staphylococcus |
12 |
|
|
aureus |
|
|
|
Scrratia marcescens |
11 |
|
|
Enterobactcr |
9 |
|
|
aerogencs |
|
|
|
Staphylococcus |
9 |
|
|
epidcrmidis |
|
|
|
Klebsiella oxytoca |
6 |
|
|
Citrobacter frcundii |
6 |
|
|
Streptococcus |
|
|
|
pneumoniae |
|
ции из 2—3 и более микроорганизмов. В 10% случаев посев оказался без роста. Большая часть выделенных
анаэробных микроорганизмов продемонстрировала высокую универсальную антибиотикорезистентность.
Этиопатогенез гангрены легкого можно представить в виде схемы (рис. 1).
Клиника и диагностика
С 1988 по 2006 годы в Иркутском областном цен тре хирургической инфекции наблюдались 857 боль ных с абсцессом (597) и гангреной (260) легких. В основном заболевание носило распространенный характер и, как правило, сопровождалось осложне ниями. Подавляющее большинство пациентов перед госпитализацией уже получали безуспешное лечение длительностью от 4 до 30 дней в терапевтических стационарах с диагнозами «Пневмония», «0РВИ» и др. Большинство составили мужчины — 525 (67%). Чаще всего страдали лица трудоспособного возраста — (44,3 ± 7,9 лет). Более чем две трети пациентов были социально неблагополучными без постоянной работы, злоупотребляющие алкоголем, табакокурением. По этой причине доминировал аспирационный механизм
Состояние с нарушением |
|
Транслокация |
|
сознания |
|
||
|
орофарингеального секрета, |
||
• Алкоголизм |
Снижение надгортанного |
||
колонизированного |
|||
• Наркомания |
рефлекса |
||
ассоциированной микробной |
|||
• Эпилепсия |
|
||
|
флорой в |
||
• Черепно-мозговая травма |
|
||
|
трахеобронхиальное дерево |
||
• Цереброваскулярные |
|
||
Острая пневмония |
|
||
расстройства |
|
||
• Кома и др. |
|
|
|
Нарушение регионарного |
Гиповентиляция |
Нарушение мукоцилиарного |
|
кровообращения (рефлекс |
|||
дистелектазы |
транспорта и |
||
Эйлера—Лилиестранда) |
|||
Массивная микробная |
«перистальтики» |
||
Гиперкоагуляция |
|||
контаминация бронхиоло |
периферических бронхов |
||
Диссеминированное |
|||
альвеолярного комплекса. |
Депрессия туссогенных зон |
||
свертывание крови |
|||
|
Затруднение экспекторации |
||
Тромбоз сосудов |
|
||
|
Разрушение сурфактанта |
||
|
Продукты деградации |
||
|
|
||
|
и некроза клеток органов: |
|
|
Некроз бронхиоло |
протеазы, гидролазы, |
|
|
альвеолярных структур |
ферменты окислительных |
|
|
(коагуляционный, |
систем и другие биологически |
|
|
активные вещества |
Фоновые заболевания и |
||
колликвационный) |
|||
|
состояния: ХОБЛ, туберкулез, |
||
|
|
||
|
|
рак легкого, табакокурение, |
|
|
|
иммунодефицитные состояния |
|
|
Гангрена легкого: |
|
|
|
«сухая» |
|
|
|
«влажная» |
|
Рис. 1. Схема патогенеза гангрены легкого (броихогеинып каскад)
746
л |
Хирур/ия oiniposo пбсцеаа и юнцигны пшною |
|
разитип деструкции в легком, мри котором наиболее часто поражаются задние сегменты.
Классическое течение острого абсцесса легкого (до и после опорожнения гнойника в бронхиальное дерево) наблюдалось лишь в 20—25% случаев. При гангрене граница между этими периодами была неотчетливой.
Деструктивный инфекционный процесс в легких должен быть заподозрен при недомогании больного, ознобе, фебрильной или гектической температуре тела, сопровождающейся проливными потами, болями в груд ной клетке, связанными с дыханием. Могут беспокоить затруднение дыхания, одышка, непродуктивный кашель в начале заболевания или откашливание гнойной мок роты позднее. Экспекторация зловонной мокроты при гангрене легкого значительная, иногда с тканевыми секвестрами, причем причина этого не только распад легочной паренхимы, но и эмпиема плевры, реализую щаяся через множество бронхоплевральных свищей.
Рентгенологическое исследование остается основным методом подтверждения диагноза ост
рой бактериальной деструкции легких (ОБДЛ).
Характерно одностороннее полисегментарное, долевое или тотальное затемнение с нечеткими границами. Иногда, еще до прорыва гноя в бронхи, на фоне массив ного инфильтрата возникают множественные просвет ления, связанные со скоплением газа в гнойном суб страте, вызванные анаэробной флорой. Нередко можно наблюдать «провисание» косой или горизонтальной междолевых щелей. Во втором периоде заболевания на фоне инфильтрата начинает определяться полость с уровнем жидкости в случае формирования острого эбсцессэ. При гангрене легкого, по мере прогрессиро- ;ания распада, мелкие полости сливаются между собой, образуя более крупные, с уровнями жидкости.
Последние десятилетия характеризуются активным (недрением методов цифрового медицинского изобра жения в диагностику легочных нагноений. Лидирующую оль, несомненно, играет компьютерная томография КТ), обладающая высокими диагностическими харакеристиками. Она, с одной стороны, оказывает неоцеимую помощь при дифференциальной диагностике олостных образований легких. С другой, под контроем КТ можно провести биопсию солидных образований ггких, дренирование гнойных полостей при внутриле- >чном расположении и «трудной» траектории доступа образованию.
Позднее место в диагностическом арсенале легоч- )й хирургии заняла ультрасонографическая диа-
гвтика. Несмотря на то что воздухсодержащие ткани )едставляют собой среду, плохо проводящую ультра- щ метод все чаще используется в дифференциаль
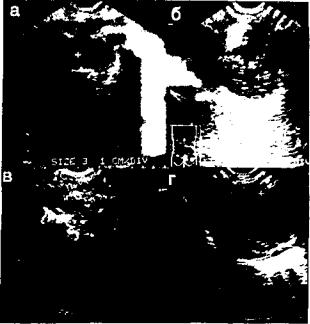
ной диагностике и лечении гнойно-воспалительных заболеваний грудной стенки, плевральной полости, средостения, субплеврально расположенных образова ний легкого. Приборы последнего поколения, исполь зующие цифровые технологии формирования и обра ботки ультразвукового луча, еще более увеличивают чувствительность и специфичность метода при легоч ной патологии (рис. 2).
Рис. 2. Ультрасонографическая диагностика нагноительных легочных заболеваний: а — абсцесс верхней доли правого лег кого; б — периферический рак с полостью распада: в — фибриноторакс; г — ограниченная эмпиема плевры
Перечень обязательных инструментальных исследо ваний включает бронхоскопию, которая дает возмож ность оценить выраженность и характер эндобронхита, провести забор материала для бактериологического и цитологического исследований. Помимо диагностичес ких задач, эндоскопические методы играют важную роль в лечебном алгоритме. Бронхоскопия позволяет выполнять многократную санацию трахеобронхиального дерева (ТБД), селективную микротрахеостомию, трансбронхиальное дренирование (деблокирование) полости гнойника, окклюзию свищнесущего бронха и эндоскопическую остановку легочного кровотечения.
Весьма ценным диагностическим методом при ОБДЛ, особенно осложненной легочным кровотечением, пред ставляется бронхиальная артериография. Изменения регионарного кровотока при легочных нагноениях не
747
Хирургическая инфекция
однотипны. При остром абсцессе легкого развивается гиперваскуляризация легочной ткани со значительным увеличением периферических ветвей и интенсивной паренхиматозной фазой контрастирования (рис. 3 а). Для гангрены легкого свойственен гиповаскулярный вариант кровоснабжения патологической зоны {рис. 3 б).
Рис. 3. Бронхиальная артсриографня при ОБДЛ: а — острый абсцесс легкого. Характеризуется умеренной гиперплазией правого межрсбернобронхиалыюго ствола (1), периферичес кой гиперваскуляризацией, насыщенной паренхиматозной фазой контрастирования (2); б — для гангрены легкого харак терна пшоваскулярная зона в бассейне межреберно-бронхи- ального ствола
Диагностическая манипуляция при этом исследова нии часто трансформируется в лечебную. Для остановки легочного кровотечения в большинстве случаев эффек тивен эндоваскулярный гемостаз. Необратимое пре кращение регионарного кровотока достигается введе нием через катетер нерассасывающегося материала — мелкопористого поролона или тефлонового велюра.
Важную характеристику функционального состоя ния пораженного легкого можно получить с помощью радионуклидного исследования, которое позволяет оценить перфузию легких путем внутривенного введе ния микросфер, альбумина, меченных 99гпТс. Имеется прямое соответствие объема пораженной легочной ткани зонам пониженного накопления радиофармпре парата.
Бактериологическое исследование должно быть по возможности проведено до начала антибиотикотерапии. Нужно отдавать предпочтение результатам, полученным при заборе материала непосредственно из гнойного очага во время пункции и дренирования по Мональди или при бронхоальвеолярном лаваже. Рутинное исследование мокроты, вследствие контами нации микрофлорой ротоглотки, может дать неверное представление о возбудителях гнойного процесса в легком, особенно при анаэробном его характере. Без
использования методик культивирования анаэробов наблюдается высокая частота «стерильных» посевов, маскирующих облигатную неспорообразующую флору.
Лечение
Основой успешного лечения рассматриваемой патологии служит своевременное дренирование внутрилегочного гнойника, выявление и адекватная коррекция осложнений, вызванных его течением.
Несомненно, что эффективное решение этих задач воз можно только в условиях специализированного отделе ния, имеющего современное оснащение и коллективный опыт лечения данной категории больных.
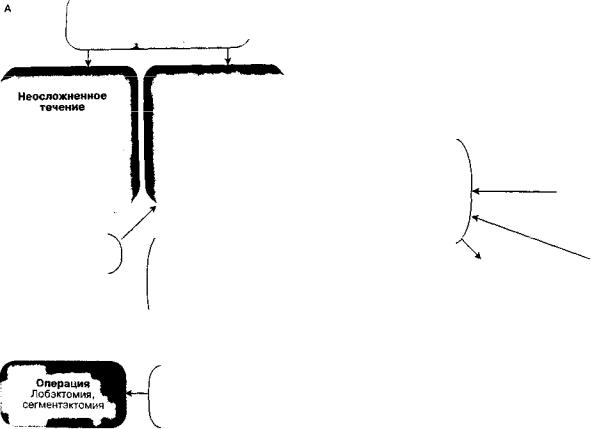
Острый абсцесс в большинстве случаев удается купировать консервативными и парахирургическими мероприятиями. При гангрене легкого консервативное лечение рассматривается в качестве предоперацион ной подготовки, целью которого является максималь ная санация полостей распада и плевральной полости при сопутствующей эмпиеме плевры, лечение пневмогенного сепсиса. У всех без исключения пациентов с распространенной гангреной легкого необходимо проводить профилактику жизнеугрожающих ослож нений — профузного легочного кровотечения, рас пространения процесса на контрлатеральное легкое. Последовательность лечебных мероприятий при ОБДЛ представлена на рис. 4.
Консервативные методы лечения. Прежде всего, речь должна идти об антибактериальной терапии,
которая проводится с учетом выделенных возбудителей и их чувствительности к антибактериальным препара там. Но, учитывая продолжительность бактериологи ческого исследования, лечение необходимо начинать с эмпирической схемы с учетом известной резистен тности микрофлоры к антибиотикам. Поскольку при чиной ОБДЛ являются ассоциации анаэробно-аэроб ных микроорганизмов, то представляются целесооб разными следующие схемы антибактериальной тера пии: монотерапия амоксиклавом либо цефалоспорины 3-го поколения для парентерального введения, допол ненные клиндамицином. При непереносимости пре паратов пенициллинового ряда возможно введение фторхинолонов в сочетании с метронидазолом либо клиндамицином. Препаратами резерва служат карбапенемы. Целесообразнее проводить антибактериальную терапию путем введения препаратов в региональное артериальное русло. Абсолютно необходима профилак тика системных микозов антигрибковыми препаратами (флуконазол, микосист, дифлюкан, вориконазол, амфотерицин В).
748
ОСТРЫЙ АБСЦЕСС Лечение в условиях отделения
грудной хирургии
Расположен в пределах
1 -2 сегментов Умеренное перифокальное воспаление
Консервативное
лечение
ВЫЗДОРОВЛЕНИЕ "*
' . 1 •
Осложненное
течение
Размеры в пределах доли или более Выраженное перифокальное воспаление, интоксикация Наличие осложнения (эмпиема плевры, кровотечение и др.)
Парахирургические методы лечения
•Микротрахеостомия
•Дренирование
по Мональди
•ЗОБ
•ЭРИТ
•ЭОБА
Хронизация процесса Формирование остаточной полости 4—8 недель
Рис. 4. Алгоритм лечения ОБДЛ
ГАНГРЕНА ЛЕГКОГО лечение в условиях ПИТиР гнойно-септического центра
IНеосложненное 1 течение
Парахирургические методы лечения
•Микротрахеостомия
•Дренирование
по Мональди
•ЭОБ
•ЭРИТ
•ЭОБА
Стабилизация:
санация гнойной полости, эмпиемы плевры,купирование системных
воспалительных
проявлений 3—6 недель
ОтсрЬченн,
операция
Лобэктомия>я, Щ JiyfllAlCондктоми1МИя^Н
Г |
Осложненное |
|
течение |
|
|
t Инфекционно- |
, |
|
токсический шок |
I |
|
• ИВЛ, ингаляция |
] |
|
кислорода |
|
|
•Инотропная поддержка
•Антибиотикотерапия
•Инфузионная терапия
Прогрессирующий |
|
|
Лечебное |
[ |
|
кровотечение |
|
процесс |
|
||
|
|
Лаваж бронхов |
|
|
|
|
|
|
|
|
охлажденным |
|
|
|
изотоническим |
|
|
|
раствором |
|
|
|
Эндоскопическая |
|
|
|
окклюзия бронхов; |
|
|
|
Эндоваскулярный |
|
|
|
гемостаз |
Неотложная |
|
. |
Неэффективный ^ |
операция |
|
"" |
гемостаз |

Хирургическая инфекция
Парахирургические мероприятия включают в себя дренирование внутренних полостей по Мональди и дренирование плевральной полости при парапневмонической эмпиеме.
Всем без исключения пациентам целесообразно проводить пролонгированную катетеризацию дре нирующего бронха, в варианте микроконикостомии.
Для лаважа, проводимого 1—3 раза в сутки, использу ется изотонический раствор хлорида натрия с добав лением антибактериальных препаратов, протеолитических ферментов, бронхолитиков и муколитиков.
При бронхоплевральных свищах оптимально соче тать катетеризацию бронха с одновременной его окклю зией. Причем дистальный конец микроконикостомы заводят за окклюдер, что позволяет проводить ирри гацию лекарственными препаратами патологического
Рис. 5. Мнкроконикостомия: а — схема проведения: 1 — микроконикостомический катетер; б — гигантский абсцесс 6-го сегмента до наложения микроконикостомы; в — после нало жения коникостомы и санации полости гнойника, обмечает ся редукция полости; 1 — катетер, установленный в бронх; 2 — тень катетера в устье бронхиальной артерии для прове дения ЭРИТ
очага. Создание эффекта «двойного» дренирования полости профилактирует, с одной стороны, контамина цию контрлатерального легкого, с другой, — фатальные последствия вероятного профузного кровотечения.
При блокированных гнойниках приведенную мето дику можно дополнить бужированием соответствующе го бронха струной, по которой затем в гнойную полость внедряется катетер (рис. 5).
Хирургическое лечение. Показаниями к неотлож ному хирургическому лечению острых бактериальных деструкции легких является:
•кровотечение, осложнившее острый абсцесс лег кого, при неэффективности парахирургических методов гемостаза;
•распространенная гангрена легкого.
Внастоящее время при гангрене легкого наибо лее признано выполнение радикального анатомичес
кого иссечения некротических тканей — лобэктомии либо пневмонэктомии под эндотрахеальным наркозом с раздельной интубацией бронхов. В хирургическом арсенале также остаются дренирующие операции, такие как пневмотомия или торакоабсцессотомия (Гостищев В.К. и соавт., 2001) с последующим формированием плевростомы и продолжительной санацией гнойной полости. Эти виды операций исторически предшество вали резекционным способам и исчерпывающе описаны в классическом руководстве А. Вира, Г. Брауна и Г. Кюм меля (1930).
Тактику лечения пациентов с ограниченной гангре ной легкого (гангренозный абсцесс), принятую в нашей клинике, демонстрирует следующий клинический при мер.
| Пациент А., 42 лет, поступил в Областной центр хирур- I гической инфекции 31.01.02 через 4 недели с начала
Iзаболевания, которое связывает с переохлаждением и зло-
!употреблением алкоголем. Переведен из терапевтического
отделения ЦРБ. При поступлении предъявлял жалобы на слабость, кашель с отделением незначительного количес тва слизисто-гнойной мокроты, повышение температуры
i тела до 38°С.
Общее состояние тяжелое, что обусловлено эндогенной интоксикацией. В сознании, адекватен. Кожный покров бледный. Грудная клетка симметричная, правая половина (немного отстает в акте дыхания. Частота дыхательных ; движений 25 в минуту. При аускультации дыхание справа i ослаблено, слева — жесткое. Тоны сердца ясные, сокраще- | ния ритмичные. АД 110/70 мм рт. ст., ЧСС 98 в мин. Живот | мягкий, безболезненный. Печень плотная, по краю ребер-
| ной дуги, селезенка не увеличена. Диурез адекватный.
| На рентгенограмме грудной клетки верхняя доля спра- •] ва представлена полостью с неровными внутренними кон-
. турами, тканевыми секвестрами {рис. 6).
-; Произведено дренирование полости в 3 межреберье по среднеключичной линии, выделилось до 100 мл гноя с t секвестрами, при исследовании которого выявлен гемо-
i литическии стрептококк. При вакуум-аспирации развился
•Рис. 6. Рентгенограммы грудной клетки пациента А.:
а— до дренирования; б — после дренирования
750
