
AA_2012_04-045-050
.pdf
4. Гнойные заболевания костей, суставов и околосуставных тканей
ботке ее долотом она крошится. Однако на месте перенесенного остеомиелита длительное время, даже годами, могут выявляться микроабсцессы и очаги скрытой инфекции. Эти оча- ги при определенных условиях дают обострение или рецидив заболевания даже спустя много лет.
У детей грудного и детского возраста и взрослых морфология остеомиелита различна в связи с неодинаковой структурой кости (рис. 126). У грудных детей (рис. 126, А) процесс ид¸т из метафиза и распространяется по направлению к эпифизу, поднадкостнично и в соседний сустав. У детей более старшего возраста процесс из метафиза распространяется по костно-мозговому каналу в направлении диафиза. Гнойное воспаление охватывает сосуды компактной кости и, тромбируя их, приводит к некрозам и секвестрации. Гнойный процесс распространяется и поднадкостнично. Обычно эпифиз и соседний сустав не вовлекаются в процесс, т.к. охраняются сосудистым барьером хрящевой зоны роста (см. рис. 126, Б). У взрослых процесс локализуется в диафизе, вызывает образование ограниченного в периосте и мягких тканях абсцесса. Через анастомозы между разветвлениями питающих сосудов субхондральных участков эпифиза нередко вовлекается в процесс и соседний сустав (см. рис. 126, В).
À |
Á |
 |
Рис. 126. Распространение остеомиелита в различных возрастах (по Lennert, Dtsch, 1964)
При длительно протекающем остеомиелите со свищами и частыми обострениями происходят значительные изменения и в окружающих мягких тканях. Свищи часто имеют извитые ходы, которые сообщаются с полостями, расположенными в окружающих мышцах. Стенки свищей и их разветвлений покрыты грануляциями, продуцирующими раневой секрет, который, скапливаясь в полостях и не имея достаточного оттока, периодически вызывает обострение воспалительного процесса в мягких тканях. В пе-
191

Клиническая хирургия
риод ремиссии грануляции рубцуются, свищи закрываются. Чередование периодов обострения и ремиссии приводит к рубцовому перерождению и атрофии мышц, подкожножировой клетчатки. В плотных рубцовых тканях иногда откладываются соли извести и развивается оссифицирующий миозит.
Клиническая картина
Клиника остеомиелита зависит от вирулентности микрофлоры, возраста больного, реактивности организма, локализации остеомиелитического очага, сопутствующих заболеваний и предшествующего лечения.
Токсическая (молниеносная) форма остеомиелита по клинике подобна септи- ческому шоку. Заболевание протекает настолько быстро, что местные признаки не успевают развиться. Начало внезапное. Сознание помрачено или отсутствует, постоянная гипертермия 40°С и выше, ознобы, проливной пот, неоднократная рвота, судороги, падение артериального давления вплоть до коллапса. Лицо гиперемировано, на коже сыпь или петехии. Частый пульс слабого наполнения, дыхание частое, поверхностное. Высокие показатели лейкоцитоза периферической крови, СОЭ, анемия. Больные погибают в первые 2–3 дня от сердечно-сосудистой недостаточности вследствие интоксикации.
При септикопиемической форме нарушения общего состояния развиваются одновременно с местными изменениями. Септические явления выражены достаточно ярко, но без признаков тяж¸лой интоксикации. Местные изменения развиваются быстро. В течение первых двух суток нелокализованная боль в конечности становится локальной, может появляться болевая контрактура. При этой форме часто наблюдается метастазирование гнойных очагов в другие кости, а также во внутренние органы.
Начало внезапное. Высокая температура (39–40°С), сознание заторможено, ознобы, сильные боли в пораж¸нной конечности, возможны рвота, понос. Известны случаи скарлатиноподобной сыпи. При исследованиях крови определяются лейкоцитоз, сдвиг формулы белой крови влево, токсическая зернистость нейтрофилов, ускоренная СОЭ, анемия. Отмечаются нарушения белкового обмена: снижение общего белка, увеличе- ние С-реактивного белка, снижение α1- è β2-глобулинов, диспротеинемия как следствие нарушения белковообразующей функции печени и ретикулоэндотелиальной системы.
Нарушения водно-солевого обмена: обезвоживание, гемоконцентрация, гипокалиемия, гипернатриемия, метаболический ацидоз. Повышенная фосфатная активность нейтрофилов.
Развивается токсическая нефропатия, которая проявляется протеинурией, лейкоцитурией, цилиндрурией.
Местные признаки заболевания: в начале нелокализованная, затем локальная болезненность в конечности, часто в одном из крупных суставов; больной кричит от боли, не спит. Припухлость мягких тканей конечности в зоне поражения. Активные движения отсутствуют, пассивные – резко ограничены; малейшие движения вызывают сильные боли. В течение нескольких дней от¸к переходит на соседние области и может достигнуть значительных размеров. При локализации очага на бедре он может распро-
192

4. Гнойные заболевания костей, суставов и околосуставных тканей
страняться на переднюю брюшную стенку, а при остеомиелите плеча – на грудную клетку. В результате застойных явлений в конечности кожа напряжена, лоснится, хорошо выражена подкожная венозная сеть. С появлением от¸ка формируется очаг гиперемии кожи, сначала небольшой, но быстро увеличивающийся. От¸к свидетельствует о наличии поднадкостничного абсцесса, а гиперемия кожи возникает после прорыва абсцесса в мягкие ткани. Иногда уда¸тся определить участок глубокой флюктуации. У многих больных в этот период развивается сопутствующий артрит соседних суставов. Серозный реактивный выпот в суставе часто инфицируется и превращается в гнойный, развивается гнойный артрит. У взрослых больных воспалительный процесс чаще распространяется по диафизу, а у детей – в сторону эпифиза.
При неблагоприятном течении держится постоянная высокая температура, напоминающая тифозную. Общее состояние становится тяж¸лым: головная боль, недомогание, боли во вс¸м теле, жажда, потеря аппетита. Появляются гнойные метастатические очаги в л¸гких, почках, сердце и других органах. Часто развиваются стафилококковая деструкция л¸гких, гнойный плеврит, перикардит, медиастинит, менингит, сердечнососудистая недостаточность (тахикардия, расширение границ сердца, систолический шум на верхушке). В 10–14% случаев встречается множественное поражение костей.
Местная форма остеомиелита отличается от первых двух преобладанием в клинической картине локальных изменений со слабо выраженной интоксикацией. Да и местные проявления выражены более благоприятно, чем при септикопиемической форме.
Клиника местной формы чрезвычайно вариабельна, но начало всегда острое: субфебрильная температура, головные боли, плохой сон и боли в конечности. После назначе- ния антибиотиков явления интоксикации быстро проходят, и на первый план выступают местные явления. Боли в конечности носят распростран¸нный характер, появляется припухлость мягких тканей в зоне очага, где определяется локальная болезненность. Вскоре появляется ограничение движений в ближайших суставах. В анализах крови отмечаются умеренный лейкоцитоз со сдвигом формулы белой крови влево, ускорение СОЭ.
Местная форма остеомиелита встречается наиболее часто. В настоящее время в связи с применением антибиотиков широкого спектра действия местная форма стала преобладающей. Резко сократилось количество септикопиемических форм. Уменьшилось число осложнений. Остеомиелит стал протекать атипично, без нарушения общего состояния, при нормальной или субфебрильной температуре. Менее активно проявляются и местные изменения. Лечение антибактериальными препаратами, начатое на ранних этапах заболевания, может привести к купированию и обратному развитию процесса с восстановлением структуры кости, особенно у детей.
Однако появились атипичные, вялотекущие антибиотические остеомиелиты.
Для них характерны подострое или скрытое начало, вялое течение. Температура тела может быть нормальной. Локальная болезненность и от¸к мягких тканей часто отсутствуют. Редко развиваются свищи. Изменения костной ткани рентгенологически незна- чительны: смазанность структуры, чередование участков остеосклероза и остеопороза, небольшие полости с малозаметной зоной остеосклероза, пятнистость костной структуры.
193

Клиническая хирургия
Остеомиелит коротких и плоских костей встречается редко и имеет некоторые особенности: воспалительный процесс протекает диффузно, без тенденции к отграничению; общая интоксикация бывает значительной, очаги обычно множественные, с вовлечением в воспалительный процесс суставов. Клинически преобладают симптомы артрита.
Для эффективного лечения необходим ранний диагноз. Ранней диагностикой острого гематогенного остеомиелита следует считать диагноз, установленный в первые двое суток болезни (Галкин и др., 2002). Классические и ясно выраженные симптомы появляются в период, когда о раннем, даже своевременном лечении не может быть и речи. Чтобы лечение антибиотиками было эффективным, его следует начинать в первые 24– 48 ч. А в этот период для постановки диагноза врач имеет только общие и еще неопределенные местные симптомы.
Заболевание начинается остро, следовательно, больной обращается к врачу уже в первые сутки с жалобами на внезапно возникшую («как гром среди ясного неба») резкую боль в конечности без определ¸нной локализации. Она обусловлена повышением внутрикостного давления. Интенсивность боли ни с чем не сравнима («как зубная боль, увеличенная во сто крат»). Активные движения в конечности невозможны из-за болей, пассивные – вызывают резкое усиление болей, до крика.
Анамнез позволяет установить некоторые предрасполагающие факторы: ушиб конечности, после которого боли уже давно прошли, и если бы врач не спросил, пациент не вспомнил бы про эпизод травмы; переохлаждение конечности или недавно перенес¸нные ангина, гнойный фарингит, гайморит; нагноительные процессы кожи (фурункулы, панариции, инфицированные раны, микротравмы с явлениями инфицирования).
При осмотре выявляются признаки общей интоксикации: вялость, адинамичность, заторможенность, липкий пот, бледность кожных покровов и слизистых, учащенное дыхание, тахикардия до 110–120 уд./мин. Тоны сердца приглушены, возможен систолический шум на верхушке. Нередко имеют место увеличение печени, селез¸нки, болезненность в области почек и даже положительный симптом Пастернацкого.
Положение пораж¸нной конечности вынужденное – полусогнутое. Больной руками охраняет, просит е¸ не трогать, но конечность нужно освободить от одежды и осмотреть. От¸чность локальная, с пальпаторно определяемой повышенной локальной температурой, иногда визуализируется гиперемия кожи с выраженным сосудистым рисунком. Л¸гкое поколачивание по пяточной области стопы выявляет очаг наибольшей болезненности по ходу бедра или голени. При заинтересованности сустава больной укажет и на резкую боль в нем. Регионарные лимфатические узлы увеличены, при пальпации болезненны.
Диагноз доказывается на основании рентгенологического исследования. Однако рентгенологический диагноз для острого остеомиелита является поздним диагнозом, поскольку ч¸ткие признаки заболевания появляются лишь к концу второй недели. Лечение ни в коем случае нельзя начинать только на основании положительных рентгенологических данных. Рентгенологическая диагностика остеомиелита преимущественно необходима, чтобы наблюдать за эволюцией процесса, оценить эффект лечения и выявить излечение или на-
194

4. Гнойные заболевания костей, суставов и околосуставных тканей
ступившую хронификацию. При рано начатом эффективном лечении антибиотиками острый остеомиелит может остаться недоказанным рентгенологически ввиду обратного развития процесса и излечения.
При рентгенологическом диагнозе острого остеомиелита заслуживают внимания изменения не только костей, но и мягких тканей, так как они, в отличие от костных изменений, появляются рано. Речь идет о гомогенном уплотнении мягких тканей в непосредственной близости к кости. Характерно также локализованное уплотнение в области planum popliteum, обусловленное воспалительным отеком. Когда нет отека, обычно видны междумышечные пространства. Ранние изменения костей скрыты, нередко их ретроспективно принимают за положительные. Обычно они выражаются в неясно ограниченном остеопорозе до степени остеолиза. Структура канальцев слегка размазанная, выглядит как стертая ластиком. Надкостничные наслоения появляются позднее. Но и эти «ранние» рентгеновские симптомы с клинической точки зрения являются поздними. Динамика рентгенологи- ческого исследования при остром остеомиелите закономерна. Рентгенологические изображения характерны для определенных сроков развития остеомиелита.
Для первых дней свойственны уплотненные затемнения мягких параоссальных тканей и исчезающее разграничение мышечных групп planum popliteum на снимке в профиль, увеличение объ¸ма мышц.
Для первой недели характерны ограниченный и диффузный остеопороз в виде линейного просветления в очаге поражения (чаще всего метафизе), смазанность рисунка кости за сч¸т исчезновения костных перекладин (рис. 127).
Êконцу второй недели уже видны тонкие периостальные наслоения, набухание и отслойка надкостницы за сч¸т субпериостального абсцесса.
Êначалу второго месяца обрисовываются секвестры.
Спустя месяцы при хронификации процесса развиваются гиперостоз и остеосклероз.
Позднее (через месяцы и годы) появляются нарушения в эпифизах, изменения в суставах, деформация и нарушение роста кости.
Для диагностики также применяют радиоизотопное исследование с радиофармпрепаратами, содержащими радиоактивный стронций, талий, технеций.
Для уточнения локализации, распространения процесса, формы и размера секвестра, полости, а также топографических соотношений возможно применение различ- ных видов томографии (рентгеновская, компьютерная, магнитно-резонансная) (рис. 128).
Одним из современных методов диагностики остеомиелита на ранней стадии (в первые 48 ч) является чрескожное полярографическое измерение напряжения кислорода в тканях. В симметричных точках на здоровой конечности значения этого показателя в среднем в 2 раза выше, чем на пораж¸нной.
При дифференциальном диагнозе острого остеомиелита следует помнить о ряде остро начинающихся заболеваний (флегмона, тромбофлебит, периартикулярный абсцесс, острый суставной ревматизм, гнойный артрит).
Лечение острого гематогенного остеомиелита является комплексным. Основные компоненты его следующие:
195
Клиническая хирургия
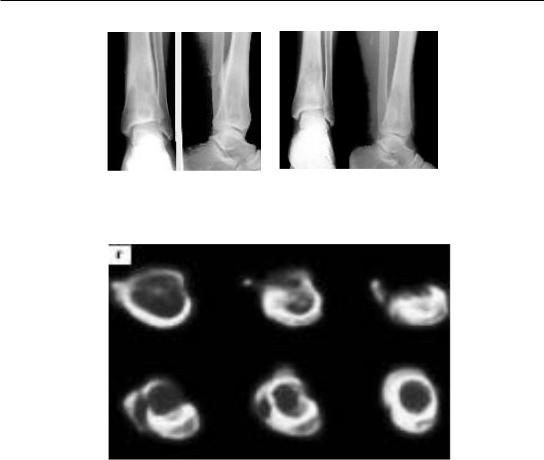
Рис. 127. Рентгенологическое исследование.
Острый гематогенный остеомиелит правой большеберцовой кости
Рис. 128. Серия компьютерных томограмм левого бедра больного острым остеомиелитом. В зоне деструкции виден внекостный секвестр 3 × 2 мм (среднее изображение в верхнем ряду),
не определяющийся на рентгенограммах. Ассимилирующийся слоистый периостит
1.Иммобилизация.
2.Антибактериальная терапия.
3.Хирургические операции.
4.Детоксикация и иммуностимуляция.
Иммобилизация. Независимо от лечения антибиотиками и соответствующими оперативными методами и дренажами, иммобилизация все еще имеет большое значе- ние. Легче всего и надежнее всего ее осуществляют применением гипсовых шин и повязок. Необходимо иммобилизовать оба соседних сустава в физиологическом положении. Иммобилизацию следует продолжить при благоприятном развитии болезни на 3– 4 недели после того, как будут преодолены острые воспалительные явления. Новая нагрузка конечности допустима только на основании оценки рентгенологических данных, иначе возможно развитие осложнений (в частности, спонтанный перелом!).
Антибактериальная терапия. В современном мире, учитывая большое разнообразие антибактериальных препаратов, взгляды на терапию несколько изменились. Однако
196

4. Гнойные заболевания костей, суставов и околосуставных тканей
несомненно, что антибиотики следует применять своевременно, через несколько часов от начала заболевания при предполагаемом диагнозе в высоких дозах и непрерывно.
Эмпирическую терапию начинают еще при неопределенной микрофлоре и чувствительности возбудителя к препаратам, считая apriori, что таковым является стафилококк. После получения результатов бактериологического исследования проводится селективное лечение антибиотиками.
Антибактериальноелечениеначинаюттолькопослевзятияпробтканидлякультуральных исследований (кровь на гемокультуру, пунктат поднадкостничных абсцессов, абсцессов мягких тканей, суставов, костных очагов, экссудат из дренажей).
При остром гематогенном остеомиелите внутривенное введение антибиотиков против выделенных возбудителей показано в течение 4–6 недель.
Основным возбудителем гематогенного остеомиелита является S. aureus, значительно реже – представители Streptococcus spp. и Enterobacteriaceae. Учитывая такой спектр возбудителей и их внебольничное происхождение, основными препаратами должны стать оксациллин (от 12 г в сутки) или цефазолин (4–8 г в сутки) с гентамицином. В ряде случаев эффективным оказывается назначение линкозаминов (линкомицин, клиндамицин) с аминогликозидами (гентамицин, тобрамицин).
Лечение, направленное против S. аureus, или эмпирическое лечение, при отсутствии четкого ответа культуральных исследований включает нафциллин (2 г через 4 ч) или цефазолин (2 г через 8 ч). При грамотрицательной инфекции применяют цефалоспорины III поколения (цефтриаксон 1 г через 12 ч) или аминогликозиды (гентамицин 1 мг/кг через 8 ч). Если позволяет чувствительность возбудителя, назначают ципрофлоксацин, 750 мг внутрь через 12 ч.
При лечении больных с обострениями хронического гематогенного остеомиелита следует иметь в виду, что в 75% наблюдений возбудителем оказывается метициллинрезистентный St. aureus (MRSA). В этих случаях назначают ванкомицин, линезолид или рифампицин. Необходимо еще раз подчеркнуть, что антибактериальная терапия при остеомиелитах должна проводиться длительно, не менее 3–6 недель. Критерием отмены препарата должно являться не нивелирование признаков синдрома системной воспалительной реакции, а только динамика местного процесса с бактериологической верификацией эффективности лечения (эрадикация возбудителя).
Больные с посттравматическим остеомиелитом имеют несколько иной спектр возбудителей, в котором уже появляются анаэробы и синегнойная палочка. Исходя из этого, средствами первого ряда являются амоксациллин/клавуланат, комбинация фторхинолонов с линкозамидами (ципрофлоксацин или офлоксацин + линкомицин или клиндамицин). В случае резистентности добавляются ванкомицин или рифампицин с цефалоспоринами III поколения или фторхинолоном. При исходно тяжелом состоянии больного, синхронных гнойных процессах в других областях тела («септическая пневмония», перикардит и т.д.) должен ставиться вопрос о назначении карбапенемов в виде монотерапии или цефалоспоринов IV поколения (цефепим) с ванкомицином и метронидазолом в виде комбинации.
Решающим фактором (при соблюдении остальных требований), определяющим исход лечения, является раннее целенаправленное назначение антибиотиков в первые
197

Клиническая хирургия
48 ч. У большинства больных раннее лечение начинается с бескритического применения антибиотиков при невыясненных фебрильных состояниях. Его нельзя назвать целесообразным, оно недостаточно интенсивно и системно для острого остеомиелита. Если лечение начать до 3-го дня от начала заболевания, излечения можно достичь в 90% случаев, а до 7-го дня – примерно в 50% случаев. Если лечение предпринимают пo истечении одной недели, нужно ожидать хронификации процесса.
Хирургические операции. Несмотря на то что при лечении острого гематогенного остеомиелита применяют преимущественно консервативные методы, могут возникнуть показания для проведения оперативных вмешательств бoльших или меньших размеров.
Классический постулат Ubi pus, ubi evacuat ни в коем случае не может быть нарушен применением антибиотиков.
Хирургическое вмешательство необходимо, если:
1)в течение 48 ч отмечается слабая реакция на проводимое лечение (например, из-за резистентности возбудителя к антибиотикам);
2)не дренированы гнойный очаг (субпериостальный абсцесс, абсцесс мягких тканей, костно-мозговая флегмона) или септический артрит.
Цель оперативного лечения при остром остеомиелите – не радикальная санация,
àудаление гноя, некротизированных тканей, уменьшение давления в костно-мозговом канале и обеспечение оттока гнойных масс и условий для местного применения антибиотиков (продолжительный промывной дренаж антибиотиками и Редон-дренаж).
При остром остеомиелите классически проводят следующие операции:
– удаление нежизнеспособных участков кости;
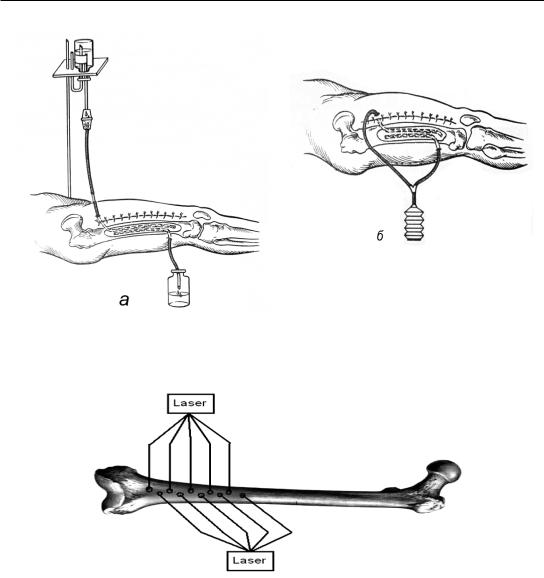
– механическую остеоперфорацию: в очаге поражения производится разрез мягких тканей и дрелью (или спицей Киршнера) наносятся 5–7 отверстий в кости для декомпрессии костно-мозгового канала с последующим проточно-вакуумным дренированием параоссальных пространств (рис. 129);
– введение в костно-мозговой канал антибиотиков широкого спектра действия;
– чрескостное промывание остеомиелитического очага растворами антисептиков. Все эти манипуляции заканчиваются продолжительным промывным дренажем ан-
тибиотиками или Peдон-дренажем.
Из современных методик широко применяется чрескожная лазерная остеоперфорация, разработанная в Челябинске не так давно и уже хорошо себя зарекомендовавшая (рис. 130).
Для этих целей используется инфракрасное лазерное излучение низкой интенсивности, которое не вызывает выраженных термических повреждений мягких тканей и костей, является щадящим и обеспечивает положительный лечебный эффект, не вызывая каких-либо тяжелых осложнений. Эта методика способствует быстрому снижению и нормализации внутрикостного давления при остром гематогенном остеомиелите, обеспечивая воздействие на основной патогенетический механизм его развития; стимулирует репаративный остеогенез за сч¸т улучшения капиллярного кровотока, нормализации оксигенации тканей. Морфологически это проявляется сокращением экссудативной фазы воспаления и быстрым переходом в
198
4. Гнойные заболевания костей, суставов и околосуставных тканей
Рис. 129. Дренирование костной полости: а – проточно-аспирационное; б – вакуумное (Редон-дренаж)
Рис. 130. Схема лазерной остеоперфорации
продуктивную фазу с формированием полноценной грануляционной, а затем и зрелой костной ткани.
Âтех случаях, когда лечение антибиотиками не приводит к обратному развитию,
àпроцесс продолжает осложняться, оперативное вмешательство становится неизбежным, и тогда сочетание антибиотического лечения с хирургическим увеличивает процент выздоровлений и уменьшает процесс хронификации.
Детоксикация и иммуностимуляция. Заместительное и стимулирующее лечение – существенный компонент комплексного лечения. Заместительное лечение инфузиями в
199

Клиническая хирургия
сочетании с форсированным диурезом позволяет корригировать нарушения водно-элек- тролитного баланса, компенсировать гипопротеинемию, поддерживать нормальный циркуляторный объем, повысить защитные силы организма, обогатить его витаминами и др. При необходимости используются и методики экстракорпоральной детоксикации.
Современные рекомендации по заместительной и стимулирующей терапии были сформулированы в 2004 г. на заседании Российской Ассоциации специалистов по хирургическим инфекциям (РАСХИ). Согласно рекомендациям комплексное лечение должно включать в себя следующие основные направления:
1)инфузионную терапию;
2)использование вазопрессоров;
3)инотропную терапию;
4)применение кортикостероидов;
5)рекомбинантный человеческий активированный протеин С (rhAPC);
6)искусственную вентиляцию легких;
7)седацию, обезболивание и нейромышечную блокаду при сепсисе;
8)контроль уровня глюкозы;
9)замещение функции почек;
10)терапию бикарбонатами;
11)профилактику тромбоза глубоких вен;
12)профилактику стрессорных язв.
Комплексная терапия в большинстве случае приводит к купированию острого процесса и излечению больного. Однако если воспаление в кости не купируется в тече- ние месяца с момента начала (а не установления диагноза) заболевания, то формируется свищ с гнойным отделяемым, т.е. процесс переходит в хроническую стадию. Частота перехода острого гематогенного остеомиелита в хронический колеблется от 5,5 до 40%.
Несмотря на многообразие методов консервативного и оперативного лечения и арсенал мощных современных антибактериальных средств, до сих пор имеют место летальные исходы при лечении острого гематогенного остеомиелита (в среднем до 1,4%).
Клиническое течение гематогенного остеомиелита у детей разнообразно и зависит от вирулентности возбудителя, возраста ребенка, степени его сопротивляемости, а также от локализации процесса. Остеомиелит может протекать в виде тяжелого сепсиса или в виде пиемической формы с образованием множественных очагов в других костях и органах, в виде локализованной формы с одним очагом или в виде атипических и стертых форм.
Начинается острый остеомиелит внезапно. Продолжительность продромального периода – несколько часов, основные симптомы – усталость, общая слабость, головные боли, бессонница, отсутствие аппетита, боли при надавливании на кость. Вскоре у ребенка в пораженной конечности появляются спонтанные боли, которые приобретают сверлящий или стреляющий характер. Через несколько часов после начала заболевания боль нередко бывает такой сильной, что лишает ребенка сна, заставляет его громко кри- чать; малейшее движение больной конечности, колебания пола и кровати усиливают боли. Ребенок тщательно оберегает конечность от всякого движения, он неподвижен в
200
