
AA_2012_04-045-050
.pdf
3. Хирургические заболевания легких и плевры
Эмпиема плевры обусловлена преимущественно заболеваниями легких. При пневмониях, особенно стафилококковой деструкции легких, часто имеют место микроабсцессы, расположенные субвисцерально; в случае их прорыва развивается инфицирование висцеральной плевры.
До лечения антибиотиками крупозная пневмония осложнялась эмпиемой плевры у 22% больных. С применением антибиотиков доля таких больных снизилась до 1%. Но в настоящее время с увеличением антибиотикоустойчивых штаммов микробов частота эмпием плевры вновь возрастает (примерно 5%). Гнойная эмпиема может возникнуть с началом пневмонии (парапневмоническая) или после перенесенной пневмонии, приобретая характер самостоятельного заболевания (метапневмоническая эмпиема плевры).
При абсцессах легких эмпиема плевры развивается у 8–10% больных, а при гангрене – у 50–90%. Возможно развитие эмпиемы плевры при нагноившихся кистах, эхинококкозе и распадающемся раке легких, инфицировании спонтанного пневмоторакса.
Инфицирование плевры из тканей грудной стенки происходит при остеомиелите ребер, грудины, позвоночника, флегмоне грудной клетки, гнойных ранах, а также при наличии гнойного медиастинита, перикардита.
Проникающие ранения грудной клетки, нередкие в быту, но особенно частые в периоды войн, также являются причиной гнойных плевритов. По данным И.С. Колесникова, в годы Великой Отечественной войны такие ранения осложнялись эмпиемой плевры у 14% пострадавших. Военным врачам важно знать, что частота эмпием плевры зависит как от тяжести ранения, так и от времени оказания квалифицированной хирургической помощи: при малом гемотораксе эмпиема наблюдалась лишь у 3% раненых, при среднем – у 21,2%, а при большом – у 34,7%. При оказании квалифицированной хирургической помощи в первые 6 ч после ранения эмпиема развивалась у 26,4% пострадавших, а через 48 ч и более – у 41,5%. Эти данные указывают на важность организации квалифицированной помощи в первые часы после ранения.
Частота эмпием, возникающих после операций на органах грудной клетки, зависит от характера заболевания. Так, после торакотомии по поводу заболевания негнойного характера (кисты, буллезная эмфизема и др.) эмпиема развивается в 2–3% вмешательств, по поводу абсцессов легких – в 10%, а по поводу гангрены легкого – в 50–90% случаев.
Причиной эмпиемы плевры могут быть и острые воспалительные заболевания органов брюшной полости – чаще всего поддиафрагмальные абсцессы, остаточные полости после резекции печени. Причинами поддиафрагмального абсцесса являются острые аппендициты, холециститы, прободные язвы, панкреатиты и др. Инфекция попадает в плевральную полость по лимфатическим сосудам, через «микрощели» диафрагмы, реже – при прорыве последней.
Изменения в плевре нарастают остро, вначале появляется серозный, затем сероз- но-фибринозный, гнойный или гнилостный экссудат.
Клиника. Клинические проявления эмпиемы обусловлены многими факторами: причинами, распространенностью, длительностью течения, состоянием иммунных сил, реактивностью организма и т.д. Существуют различные классификации эмпием.
161

Клиническая хирургия
Наиболее известной является классификация по определяющему фактору, которую предложил Б.Э. Линберг (по характеру экссудата, этиологии, течению, распространенности).
I. Этиология.
Неспецифические эмпиемы:
–гнойные;
–гнилостные;
–анаэробные.
Специфические эмпиемы:
–туберкулезные;
–грибковые;
–сифилитические.
Смешанные эмпиемы.
II. Патогенез.
Первичные эмпиемы. Вторичные эмпиемы.
III. Клиническое течение.
Острые эмпиемы (до 3 месяцев). Хронические эмпиемы (свыше 3 месяцев).
IV. Деструкция легкого.
Эмпиема плевры без деструкции легкого (простая). Эмпиема плевры с деструкцией легкого. Пиопневмоторакс.
V. Сообщение с внешней средой.
Закрытые эмпиемы. Открытые эмпиемы:
–с бронхоплевральным свищом;
–с плеврокожным свищом;
–с бронхоплеврокожным свищом;
–решетчатым легким;
–с другими полыми органами.
VI. Распространенность.
Отграниченные эмпиемы:
–верхушечные;
–парамедиастинальные;
–наддиафрагмальные;
–междолевые;
–пристеночные.
Распространенные эмпиемы:
–тотальные;
–субтотальные.
162
3. Хирургические заболевания легких и плевры
Деление эмпием плевры на простую (без деструкции легких) и с деструкцией легкого важно. При отсутствии деструкции легкого эффективна санация плевральной полости. Наличие гнойно-деструктивного процесса легкого, нередко с бронхоплевральным свищом, усугубляет течение заболевания и усложняет лечение больного: кроме санаций плевральной полости, необходимы более сложные вмешательства.
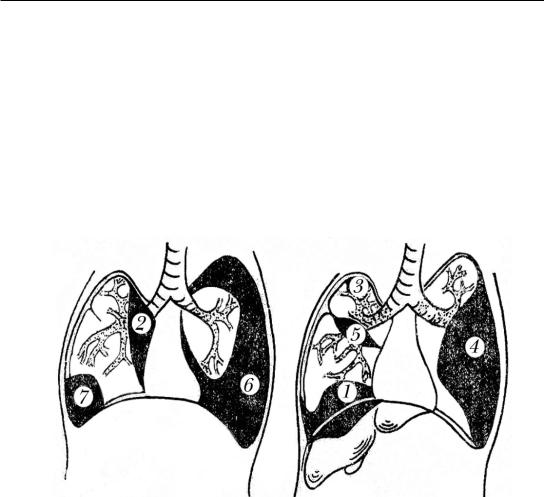
При тотальной эмпиеме рентгенологически легочная ткань не определяется, при субтотальной – определяется только верхушка легкого. По Г.И. Лукомскому, при отграниченной эмпиеме в процесс вовлекается одна стенка полости плевры, при распространенной – 2 стенки и более. При тотальной эмпиеме вся плевральная полость охвачена патологическим процессом. Локализация и распространенность эмпиемы плевры представлена на рис. 102.
Рис. 102. Схема расположения гнойных плевритов: 1 – наддиафрагмальный; 2 – медиастинальный; 3 – апекальный; 4 – паракостальный; 5 – междолевой; 6 – тотальный;
7 – осумкованный плеврит в синусе
Различают 3 степени коллапса легкого: при I степени легочная ткань спадается в пределах плаща, при II степени – в пределах ствола легкого, при III степени – вплоть до ядра.
Острая эмпиема плевры часто возникает при простудных заболеваниях: трахеобронхитах, пневмонии, катаральных явлениях верхних дыхательных путей. Примерно у 10% пациентов эти явления даже на фоне лечения не проходят. На сто-роне заболевания появляются резкие боли, которые усиливаются при кашле, глубоком дыхании, физической нагрузке. Возможны боли в животе вследствие раздражения диафрагмы с иррадиацией по чревному нерву.
Появляется кашель, сухой или с мокротой, что зависит от характера поражения легкого, наличия бронхоплеврального свища.
Одышка разной степени выраженности, особенно про тотальной эмпиеме или пиопневмотораксе, когда имеется коллапс легкого. Дыхательная недостаточность обус-
163

Клиническая хирургия
ловлена скоплением жидкости в плевральной полости, сдавлением легкого, гнойно-де- структивным процессом в нем, бронхоспастическим компонентом.
Положение больного из-за боли и одышки вынужденное – полусидячее. При отграниченных плевритах боль и одышка выражены в меньшей степени, обычно больные лежат на стороне поражения, т.к. уменьшаются дыхательная экскурсия и боли.
Объективно при осмотре определяются одышка, цианоз, бледность; ограничение дыхательной экскурсии грудной клетки на стороне поражения; при значительном скоплении гноя – сглаженность межреберных промежутков, местный отек кожи и подкожной клет- чатки (пастозность, поэтому кожная складка толще, чем на симметричном участке здоровой половины груди). В запущенных стадиях возможна гиперемия.
При пальпации определяется болезненность, при перкуссии – притупление. Верхняя граница тупости соответствует линии Эллиса – Дамуазо, а над зоной тупости – тимпани- ческий звук вследствие сдавления части легкого (признак Шкоды). При наличии в плевральной полости даже минимального количества воздуха (ранение, пиопневмоторакс) определяется горизонтальная линия притупления, а над ней – тимпанит с металлическим оттенком. При аускультации определяют отсутствие или значительное ослабление везикулярного дыхания над скоплением жидкости. Над зоной поджатого легкого – бронхиальное дыхание с разнокалиберными влажными хрипами. Если полость в легком дренируется через бронх, то выслушивается амфорическое дыхание. Очень характерно усиление бронхофонии над жидкостью.
При отграниченных эмпиемах объективные симптомы скудны, неярко выражены, а притупление определяется лишь на уровне локализации скопления гноя. Необходима сравнительная перкуссия легких. При апекальном расположении эмпиемы иногда наблюдаются отечность надключичной области и плеча, плексит. Для пристеночных эмпием плевры характерны выраженные боли, ограничение дыхательных экскурсий на стороне поражения, сглаженность межреберных промежутков, локальная отечность грудной стенки, укорочение перкуторного звука с ослаблением дыхания над областью эмпиемы. При базальных плевритах боли локализуются в нижних отделах грудной клетки и подреберье с иррадиацией в область шеи и плеча вследствие раздражения диафрагмального нерва.
Признаки гнойной интоксикации имеют разную степень выраженности (от легкой до септических форм), в зависимости от распространенности патологического процесса, его причин, особенностей микрофлоры и реактивности организма больного: высокая температура тела, недомогание, снижение аппетита. Температура 38–40°С становится ремитирующей, может быть гектической с суточными колебаниями до 3°С, сопровождается резким ознобом, потливостью, иногда рвотой. Гнойная интоксикация может вызвать нервно-психические расстройства: головную боль, раздражительность, бессонницу, быструю утомляемость вплоть до психозов.
Вследствие гнойной интоксикации нарушается функция миокарда, печени, по- чек; имеют место большие потери белка с гноем, потери электролитов, снижение онкотического давления крови и ОЦК.
Понижаются защитные силы и реактивность организма. Дистрофия миокарда сопровождается неприятными ощущениями в области сердца, тахикардией, акроциано-
164

3. Хирургические заболевания легких и плевры
зом, снижением АД. Границы сердца могут быть несколько расширены, появляется глухость тонов сердца, на верхушке – систолический шум, иногда экстрасистолия. Возможна и легочно-сердечная недостаточность с гипертензией в малом круге кровообращения: акцент II тона на легочной артерии, гипертрофия правого желудочка.
Нарушаются функции печени. Печень увеличивается, появляется иктеричность кожи и склер, снижается содержание общего белка, альбуминов, протромбина, повышаются значения фибриногена, трансаминаз.
Токсическая нефропатия проявляется появлением белка в моче, лейкоцитов, микрогематурией, цилиндрурией, анурией.
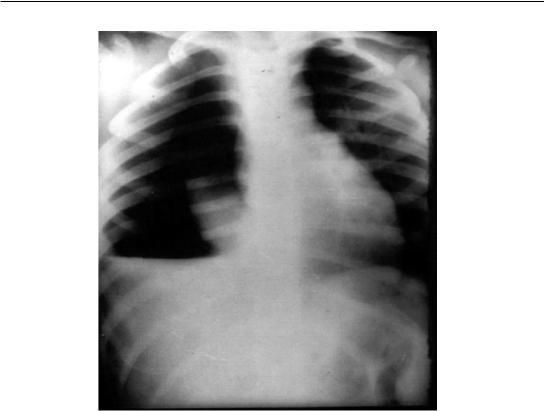
Важно знать клинику особой формы острой эмпиемы плевры – пиопневмоторакса, возникающего при прорыве гнойного или гангренозного абсцесса. При этом происходит не только инфицирование плевральной полости содержимым гнойника, но и сдавление легкого воздухом и гноем и развитие инфекционно-токсического шока. Клиническая картина пиопневмоторакса зависит от распространенности и характера гнойного процесса в легком и плевральной полости, а также от бронхоплевральных сообщений. Тяжесть состояния больных усугубляется при напряженном пневмотораксе вследствие нарастания внутриплеврального давления, сдавления и коллапса легкого и резкого смещения средостения (рис. 103). Прорыв абсцессов легкого нередко происходит во время кашля: возникают сильные боли, одышка, бледность кожных покровов, липкий пот, цианоз. Развивается острая сердечнососудистая и дыхательная недостаточность: падает АД, нарастают тахикардия, одышка, удушье, цианоз. Больной принимает вынужденное положение: сидит, опираясь руками о край кровати. Грудная клетка на стороне процесса ограничена в акте дыхания, межреберные промежутки расширены, голосовое дрожание ослаблено, при перкуссии выявляется коробочный звук, аускультативно – бронхиальное дыхание с амфорическим оттенком. Требуются плевральная пункция и дренирование плевральной полости, противошоковые мероприятия, ингаляция кислорода в палате интенсивной терапии. Без оказания немедленной врачебной помощи больной умирает.
Клинические проявления эмпиемы плевры зависят от продолжительности заболевания. При длительности свыше 2 месяцев развивается хроническая эмпиема. Ю.Л. Шевченко (2000) выделяет даже 3 вида эмпием: острую (1 месяц), подострую (до 2 месяцев) и хроническую (до 3 месяцев). Острая эмпиема переходит в хроническую примерно у 10% больных. При этом очень часто имеет место сообщение гнойных полостей плевры с окружающей средой через дренажную трубку или бронхиальный свищ. Основными условиями развития хронической эмпиемы плевры являются неполное расправление легкого, формирование стойкой остаточной полости и поддержание инфекции в ее стенках. Причинами могут быть несвоевременное и неадекватное лечение острой эмпиемы, деструктивные изменения в легком, плевре и грудной стенке.
Патоморфологические изменения развиваются при этом не только в поверхностных слоях плевры, как при острой эмпиеме, а во всех ее слоях, тканях легкого и в грудной стенке. За счет фиброзных наложений, развития грануляционной и соединительной ткани плевра утолщается и в виде панциря сдавливает легкое, формируя «мешок», наполненный гноем. Признаки гнойной интоксикации уменьшаются, но она становится постоянной.
165
Клиническая хирургия
Рис. 103. Напряженный пиопневмоторакс справа
Выделяют три периода изменений в плевре и легком. Выраженность изменений в легком является критерием при выборе способа операции по поводу хронической эмпиемы плевры.
Первый период характеризуется образованием грануляционного вала и длится около 6 месяцев. Легкое сдавлено утолщенной плеврой с фибринозными наложениями, но интерстициальная ткань его не страдает.
Во втором периоде (до 1 года) в стенках эмпиемы начинает созревать соединительная ткань и образуются мелкие гнойники. Толщина фиброзных шварт на париетальной плевре достигает 3–4 см, на висцеральной плевре фиброзные наслоения уплотняются, межреберные мышцы прорастают соединительной тканью, а промежутки суживаются, диафрагма уплощается. Уменьшается объем плевральной полости. Легкое сдавлено, в него начинает прорастать молодая соединительная ткань по междолевым пространствам. Но в этом периоде легкое еще не теряет способности расправляться после ликвидации сдавливающей плевры.
В третьем периоде (более года) в фиброзно измененных тканях плевры и грудной стенки наблюдаются обызвествления. Изменения в легком характеризуются развитием глубоких необратимых склеротических процессов – плеврогенным циррозом легких. Дыхательные движения грудной клетки ограничены.
166

3. Хирургические заболевания легких и плевры
Величина и форма хронических эмпием весьма разнообразны, чаще всего их объем достигает от 200 до 300 мл. Хронические эмпиемы могут быть множественными, многокамерными.
Клиническая картина хронической эмпиемы зависит от величины гнойной полости, периодов обострений или ремиссий, наличия или отсутствия бронхоплеврального и плеврокожного свищей, воспалительно-деструктивных процессов в легких (бронхит, хроническая пневмония, бронхоэктазы и т.п.). Вне обострения обычно состояние больного удовлетворительное, боли уменьшаются или не беспокоят, в покое нет признаков дыхательной недостаточности, отсутствует гнойная интоксикация, но имеется остаточ- ная полость с небольшим количеством гноя. Нагноительный процесс всегда прогрессирует и при неблагоприятных факторах сопровождается обострением – повышением температуры, ознобами, усилением болей и признаками гнойной интоксикации. Лабораторные показатели при этом характерны для острой эмпиемы плевры.
При длительном течении заболевания состояние пациента ухудшается: нарастают недомогание, одышка, слабость, сердцебиение, снижается аппетит. Усиливаются боли в груди при физической нагрузке, кашель при патологии легких. Вследствие склероти- ческих изменений тканей грудной клетки боли могут иррадиировать в руку, лопатку, живот. Нарастает бледность кожных покровов, реже – цианоз. Грудная клетка отстает в акте дыхания, имеют место отечность и инфильтрация кожи и подкожной клетчатки над полостью гнойника, притупление при перкуссии в ее нижних отделах, тимпанит над уровнем жидкости. Дыхание над жидкостью не выслушивается, хрипы – при наличии изменений в легких. В запущенных случаях возможны деформация грудной клетки и сужение межреберных промежутков, надплечья опущены. Прогрессируют признаки хронической дыхательной недостаточности и гнойной интоксикации, развиваются истощение больного и анемия, амилоидоз внутренних органов. Лишь радикальное своевременное оперативное лечение может привести к выздоровлению.
Диагностика эмпиемы плевры базируется на выяснении жалоб, анамнезе и объективных признаках, описанных выше.
Лабораторные исследования выявляют лейкоцитоз (до 20·109/л) со сдвигом лейкоцитарной формулы влево, высокие СОЭ и лейкоцитарный индекс интоксикации. Биохимические исследования выявляют нарушения функции печени и почек (гипопротеинемия, высокий уровень трансаминаз, фосфатаз, фибриногена, креатинина, мочевины, из-за распада тканей гиперкалиемия). В анализе мочи определяются протеинурия, цилиндрурия.
Обычной бактериоскопией мазков гноя из плевральной полости и мокроты определяют групповую принадлежность микроорганизмов: стафило- и стрептококки, грамположительные или грамотрицательные палочки, анаэробы – пептококки, пептострептококки, бактероиды, фузобактерии и др. Обязателен бактериологический анализ для идентификации возбудителя и определения его чувствительности к антибиотикам. Однако для верификации анаэробных возбудителей требуются сложные длительные (около 10 дней) исследования, поэтому рекомендуются экспресс-методы (газожидкостная хроматография).
167
Клиническая хирургия
Исследования экссудата, мокроты на микобактерии туберкулеза, мицелии грибка, наличие атипичных клеток имеют дифференциально-диагностическое значение.
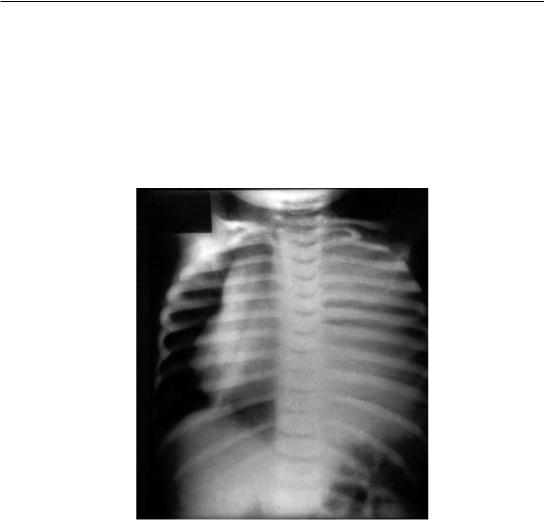
Из специальных методов наиболее значима полипозиционная рентгеноскопия (графия), позволяющая определить локализацию, количество жидкости, степень коллапса легкого и смещение органов средостения (рис. 104). С помощью этого метода решают вопрос о целесообразности плевральной пункции или дренирования плевральной полости для декомпрессии, намечают точку плевральной пункции при отграниченной эмпиеме.
Рис. 104. Рентгенограмма. Эмпиема плевры слева
Динамическая рентгенография в стандартных проекциях позволяет оценить эффективность и адекватность проводимого лечения. При деструктивных процессах в легких более информативна томография после дренирования плевральной полости и эвакуации гноя.
Ценным способом исследования является плеврография в трех проекциях (фистулоплеврография), при которой определяются локализация и размеры полости, характер ее стенок, взаимоотношения с бронхами при бронхоплевральных свищах. При наличии последних необходима фибробронхоскопия, при которой определяется выраженность воспалительного процесса в трахее и бронхах для адекватного лечения. Особенно информативна хромобронхоскопия: метиленовая синь вводится в полость эмпиемы, чтобы определить, какие бронхи сообщаются с полостью эмпиемы при деструкции легоч-
168

3. Хирургические заболевания легких и плевры
ной ткани, что важно для временной эндобронхиальной окклюзии их. Бронхоскопия позволяет дифференцировать эмпиему и центральный рак легкого, т.к. последний может осложниться эмпиемой плевры при инфицировании ракового плеврита.
Бронхографию выполнять в острый период нецелесообразно, чтобы не ухудшить состояние больного. При хронической эмпиеме она важна, т.к. позволяет определить состояние бронхиального дерева, причины хронического течения эмпиемы, локализацию и состояние бронхоплевральных свищей.
Ангиопульмонография применяется реже, когда другими методами исследования не удается определить состояние легкого. При сохранении всех трех фаз контрастирования сосудов (артериальной, капиллярной и венозной) отсутствуют необратимые склеротические изменения. В случае плеврогенного цирроза легкого отсутствует капиллярная фаза, контрастное вещество задерживается в легких более 10 с. Гипертензия в легочных сосудах, выявляемая тензометрией, также свидетельствует о необратимых изменениях в легких.
Особенности легочного кровообращения и вентиляции можно определить с помощью вентиляционного и перфузионного сканирования (см. лекцию «Абсцесс и гангрена легких»).
В практической деятельности чаще всего, кроме рентгеноскопии (графии), для подтверждения диагноза эмпиемы плевры применяют УЗИ и плевральную пункцию. УЗИ позволяет получить более детальное представление о характере изменений плевры и полости, тканей грудной клетки, легких, средостения, а в трудных случаях – выполнить плевральную пункцию под контролем этого исследования.
Плевральная пункция достоверно верифицирует диагноз эмпиемы плевры по характеру экссудата. Она выполняется при наличии жидкости в плевральной полости. Бактериологическим исследованием уточняется и вид возбудителя, определяется чувствительность к антибиотикам для этиотропного лечения.
Целесообразна торакоскопия, имеющая не только диагностическое, но и лечебное значение. Она позволяет более точно определить распространенность эмпиемы, ее причину, наличие осложнений. При этом осуществляют санацию полости, ее ультразвуковую кавитацию; при необходимости дифференциального диагноза с опухолью плевры (мезотелиомой) производят биопсию.
Дифференциальную диагностику эмпиемы плевры приходится проводить с названными выше заболеваниями, а также с пневмонией, ателектазом, абсцессами, кистами легких, опухолями и кистами средостения, диафрагмальными грыжами.
Трудности диагностики пневмонии могут возникнуть при осложнении ее эмпиемой. Наиболее информативными методами исследования являются многоосевая рентгеноскопия, томография легких и плевральная пункция. Ателектаз легкого, как и эмпиема, может сопровождаться выпотом в плевральной полости. Необходима бронхоскопия, а при абсцессе легкого – бронхография. Эмпиему плевры иногда следует отличать от неспецифических и паразитарных кист легкого, особенно при их субплевральной локализации. Кисты чаще множественные, с ровными, тонкими стенками, иногда с обызвествлением. Но при нагноении кист может развиться эмпиема плевры.
169

Клиническая хирургия
При парамедиастинальных эмпиемах возникает необходимость дифференциальной диагностики с кистами и опухолями средостения; основные методы исследования – полипозиционная рентгеноскопия и томография, иногда и пневмомедиастинография.
Диафрагмальные грыжи могут симулировать пристеночную и наддиафрагмальную эмпиемы плевры, т.к. при обзорной рентгенографии выявляются полости с горизонтальным уровнем. Установить точный диагноз помогает контрастное исследование желудочно-кишечного тракта.
Дифференциальная диагностика пиопневмоторакса проводится с инфарктом миокарда, ТЭЛА, приступом бронхиальной астмы, иногда с «острым животом» (прободная язва). Необходимы рентгенологическое исследование грудной и брюшной полостей, ЭКГ.
Лечение больных эмпиемами плевры заключается в полноценной эвакуации гноя из плевральной полости и ее санации; необходимы мероприятия, направленные на детоксикацию, улучшение деятельности дыхательной и сердечно-сосудистой систем, функции печени, почек, а также иммунной системы.
Острую эмпиему плевры удается излечить у большинства больных (90%) методами этиотропной антибактериальной терапии, используя плевральные пункции или дренирование плевральной полости и коррекцию нарушенных функций.
Антибактериальная терапия должна проводиться с учетом данных бактериологического исследования. До получения последних (примерно неделя) необходимо применять двух- , трехкомпонентную комбинацию антибактериальных препаратов: обязательно метронидазол с цефалоспоринами, линкомицином, левомицетином, клиндамицином. При вирусной этиологии эмпием с антибактериальными препаратами назначают и противовирусные.
Для коррекции выявленных расстройств вследствие интоксикации и обезвоживания проводят инфузионную терапию. Целесообразна катетеризация подключичной вены. Суть терапии та же, что и при абсцессах и гангрене легких. Используют 10–20%-ные растворы глюкозы с инсулином, аспаркам, альбумин, нативную плазму, аминокислотные смеси, гемотрансфузию. С целью детоксикации проводят форсирование диуреза введением маннита, лазикса с обязательным контролем диуреза и электролитных показателей. Эффективен и плазмаферез.
Необходима кислородотерапия, лучше гипербарическая оксигенация. Однако она противопоказана при напряженном пиопневмотораксе и легочном кровотечении.
Важна иммуномодулирующая терапия. Для пассивной иммунизации назначают гипериммунную плазму (антистафилококковую, антипротейную, антисинегнойную), для активной – соответствующий анатоксин. Нарушения клеточного звена иммунитета корригируются назначением нуклеината натрия, левамизола, тимолина, Т-активина.
Необходимы полноценное питание, витаминотерапия, дыхательная гимнастика, адекватное обезболивание.
Решающую роль играют эвакуация гноя и санация гнойной полости. Санация полости эмпиемы плевральными пункциями эффективна лишь при острых ограниченных эмпиемах небольшого объема (до 300 мл).
Плевральная пункция осуществляется в перевязочной, через точку, намечаемую нередко с помощью УЗИ или рентгенологического исследования, по верхнему краю ребра,
170
