
AA_2012_04-045-050
.pdf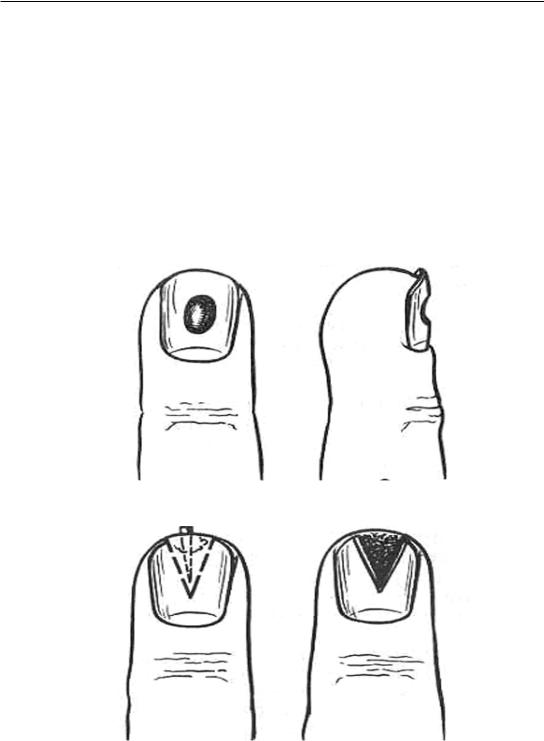
2. Гнойные заболевания мягких тканей, кисти и пальцев кисти
ность обрабатывают антисептиками или раствором антибиотиков, накладывают повязку с мазью Вишневского. В последующем перевязки делать нужно редко, что способствует луч- шему заживлению раневой поверхности и правильному формированию ногтя.
Если же процесс под ногтем ограничен, то над гноем в ногтевой пластине скальпелем или бормашиной проделывают отверстие (рис. 38), подногтевое пространство очищают от гноя, промывая раствором антибиотиков, и на сутки накладывают повязку с этими растворами. Обычно через 3–5 дней наступает выздоровление. Наличие инородного тела (занозы) при подногтевом панариции диктует целесообразность клиновидной резекции дистальной части ногтевой пластины (рис. 39).
Таким образом, гнойные процессы пальцев и кисти являются частыми заболеваниями. Течение их обусловлено анатомическими особенностями. Своевременное обращение больных за медицинской помощью, знание и умение врача способствуют луч- шим результатам лечения, предупреждению осложнений и инвалидности.
Рис. 38. Фенестрация ногтевой пластины
Рис. 39. Клиновидное иссечение ногтевой пластины
91

Клиническая хирургия
Êглубоким панарициям относятся тендовагиниты, костный и суставной панариции и пандактилиты. В большинстве случаев глубокие панариции являются осложнением поверхностных панарициев при несвоевременном и неправильном лечении последних. Пациенты с этой патологией должны лечиться в гнойном отделении хирурги- ческого стационара.
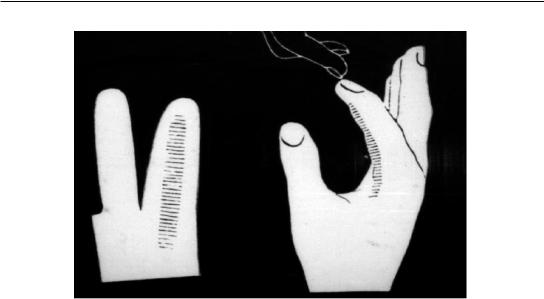
Êнаиболее тяжелой форме глубокого панариция относится тендовагинит, при котором страдает не только функция пальца и кисти, но и общее состояние больного. При тендовагините (сухожильном панариции) имеет место воспаление сухожильного влагалища и сухожилия (рис. 40), которое вовлекается в процесс вторично. Встречается реже других форм панарициев, является, как правило, осложнением подкожного панариция. Гной распространяется на вс¸ синовиальное влагалище с нарушением питания сухожилия и его быстрым омертвением. При тендовагините I и V пальцев гной распространяется на лучевую и локтевую синовиальные сумки с развитием V-образной флегмоны (см. рис. 20, А).
Рис. 40. Тендовагинит
Клинические проявления выражены, характерны. Интенсивные пульсирующие боли по всему пальцу, усиливаются при движении. Палец находится в положении легкого сгибания, разгибание его усиливает боль или совершенно невозможно из-за резкой боли (рис. 41), этот симптом считается одним из кардинальных признаков сухожильного панариция. Имеет место равномерное опухание всего пальца с преобладанием отеч- ности на тыльной стороне, сглажены межфаланговые борозды. Палец приобретает вид сосиски. Кожа нормальной окраски, в запущенных случаях становится синюшной. При пальпации пуговчатым зондом определяется болезненность по ходу сухожильного влагалища. Выражены признаки интоксикации: высокая температура тела, головная боль, слабость, нарушен сон, снижен аппетит. Часты проявления лимфангита, лимфаденита. Повышается лейкоцитоз со сдвигом влево, ускорено СОЭ. Возможно тяжелое септическое состояние.
92
2. Гнойные заболевания мягких тканей, кисти и пальцев кисти
Рис. 41. Разгибание пальца
При несвоевременном и неправильном лечении сухожильные панариции II, III и IV пальцев могут осложняться некрозом сухожилия с длительно незаживающими свищами, развитием межпальцевой (комиссуральной) флегмоны и флегмоны тыла кисти, распространением инфекции на кость и суставы с развитием костного, суставного панариция вплоть до пандактилита, а также нарушением функции пальца и кисти.
При тендовагините I пальца в процесс вовлекается лучевая синовиальная сумка, боли локализуются не только в пальце, но и в кисти. Движения в пальце ограничены, резко болезненны. Отек и гиперемия захватывают I палец, кисть и даже предплечье. Гнойный тенобурсит лучевой сумки может осложниться флегмоной пространства Пирогова, тенара, V-образной флегмоной, а также гнойным артритом лучезапястного сустава, очень трудно поддающимся лечению.
При тендовагините V пальца развивается тенобурсит локтевой сумки, сопровождающийся отеком и гиперемией не только пальца, но кисти и предплечья. Осложнения те же.
При тендовагинитах I и V пальцев всегда тяжелое общее состояние (нередко септическое), лимфангит, лимфаденит.
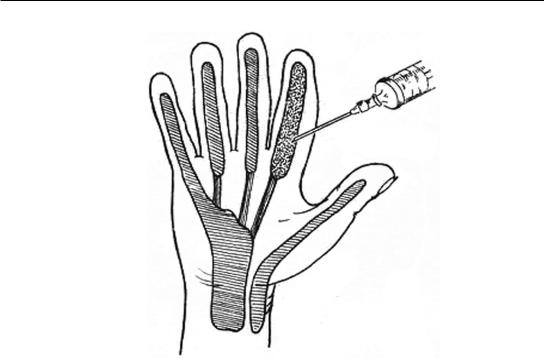
Лечение тендовагинитов комплексное: иммобилизация, антибиотикотерапия, луч- ше с регионарным введением, ранняя операция, поскольку быстро наступает некроз сухожилия, при котором даже ликвидация гнойного процесса не восстановит функции пальца. Иногда в серозной фазе воспаления применяют пункцию сухожильного влагалища с эвакуацией экссудата и введением раствора антибиотика. Точка для пункции находится на середине основной фаланги пальца со стороны ладони (рис. 42). Тонкой иглой под углом 45–50 градусов прокалывают кожу, клетчатку и фиброзное влагалище. Наличие в шприце экссудата или гноя подтверждает диагноз. Однако отрицательный результат при соответствующей клинической картине не исключает тендовагинита.
93
Клиническая хирургия
Рис. 42. Пункция сухожильного влагалища
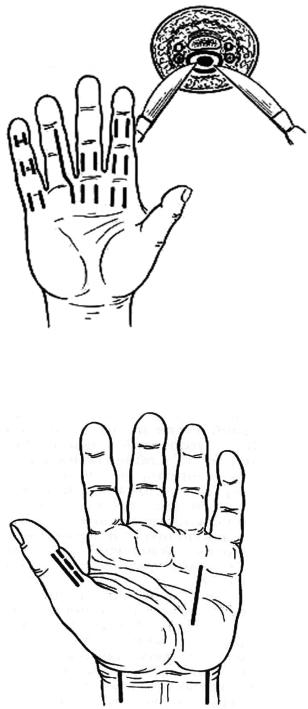
Операция. Парные боковые разрезы фаланг выполняются чаще по Клаппу (всех фаланг соответствующего пальца и дистального отдела ладони), реже – по Фишману (основной фаланги и дистального отдела ладони) с обязательным вскрытием и дренированием синовиального влагалища (рис. 43). Фиброзное влагалище определяется по его бледно-жел- тому, сероватому цвету. Омертвевшие сухожилия иссекаются.
При гнойном тендовагините I пальца с синовиальной сумкой переднебоковые разрезы выполняют в области основной фаланги, а синовиальную сумку вскрывают в дистальном отделе предплечья разрезом, как при вскрытии флегмоны пространства Пирогова (по Фишману). При локтевом тенобурсите выполняются аналогичные парные разрезы основной фаланги V пальца, а на ладони локтевую синовиальную сумку вскрывают разрезом по наружному краю гипотенара (рис. 44).
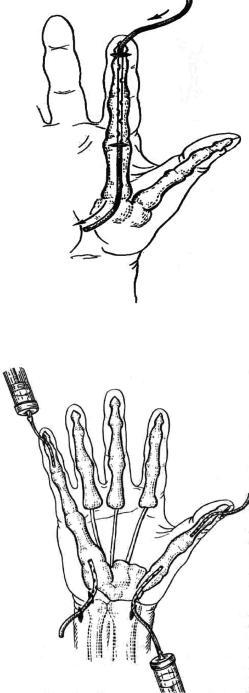
При операциях на ранней стадии гнойного тендовагинита II–IV пальца можно использовать продольное дренирование сухожильного влагалища пальца из небольших поперечных разрезов у основания ногтевой фаланги и на ладони в области проксимального конца влагалища (рис. 45). Для дренирования применяют хлорвиниловые трубки диаметром 1,5–2 мм с множественными боковыми отверстиями или мочеточниковый катетер. Трубка с помощью проводника вводится через проксимальный разрез сухожильного влагалища, выводится через дистальный разрез. В процессе и после операции через дренажи синовиальное влагалище промывается растворами антисептиков, протеолитических ферментов.
Целесообразно проводить проточно-промывное дренирование и при гнойных тендовагинитах I и V пальцев методом М.И. Лыткина (рис. 46). Разрезы выполняют по бо-
94
2. Гнойные заболевания мягких тканей, кисти и пальцев кисти
Рис. 43. Разрезы, применяемые при тендовагинитах:
на II пальце – по Клаппу; на III пальце – по Рыжих – Фишману;
на IV – по Канавелу; на V – по Гартлю
Рис. 44. Вскрытие тенобурсита лучевой и локтевой сумок по Фишману
95
Клиническая хирургия
Рис. 45. Промывное дренирование сухожильного влагалища при тендовагините
Рис. 46. Проточно-промывное дренирование при тендовагините I и V пальцев
96

2. Гнойные заболевания мягких тканей, кисти и пальцев кисти
кам средних фаланг и внутренним краям лучевой и локтевой костей. Через проксимальные и дистальные разрезы в синовиальные сумки и влагалища вводят дренажные трубки с боковыми отверстиями на глубину 2–3 см. Трубки фиксируют к коже. Осуществляют многократное активное промывание. Эффективность дренирования любых гнойных процессов повышается, если применить активную аспирацию с помощью специальных устройств, а также длительное промывание растворами дегмина, диоксидина, дегмицида, фурагина и др.
При тендовагинитах I и V пальцев могут развиться флегмона предплечья, гнойный артрит лучезапястного сустава, флегмона тенара или гипотенара, что потребует выполнения соответствующих разрезов. Следует помнить, что для правильного выполнения разрезов и дренирования необходимо хорошее обезболивание.
Лечение после операции – по общим принципам лечения больных с гнойными заболеваниями. Иммобилизация до полного стихания острых воспалительных явлений. При тендовагинитах обязательно систематическое выполнение ранних движений, сна- чала пассивных, а затем и активных. Продолжительность периода нетрудоспособности – 1,5–2 месяца. Однако нередко теряется функциональная полноценность пальцев из-за некроза сухожилий, контрактур, анкилозов. В случае контрактуры I пальца его иногда приходится ампутировать.
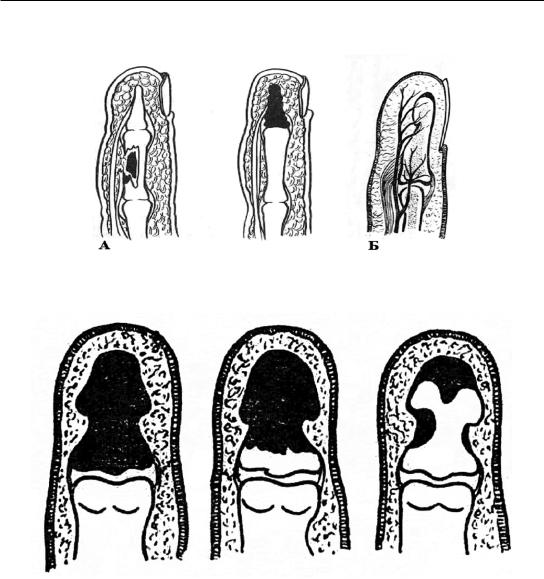
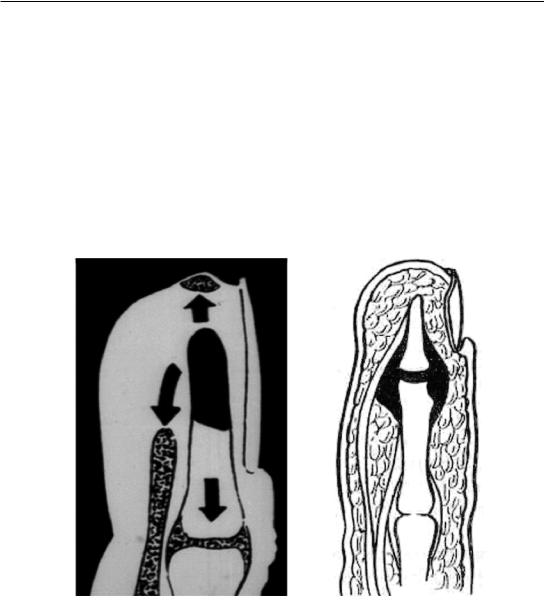
Костный панариций – это гнойный процесс костей пальцев, или остеомиелит пальцев (рис. 47, А). Чаще встречается костный панариций ногтевой фаланги, что обусловлено как наибольшей частотой микротравм, так и особенностями кровоснабжения из конечных артерий, способствующими ранней секвестрации. Кость концевой фаланги состоит из трех частей – головки, диафиза и эпифиза; она покрыта надкостницей, в которой различают два слоя: наружный – богатый сосудами, и внутренний – бедный ими. Кроме того, проксимальный метаэпифиз имеет отдельную артериальную веточку, что улучшает его питание (рис. 47, Б). Врач должен помнить, что это имеет большое практическое значение. Чаще поражается диафиз кости; нужно бережно относиться к эпифизарной части, которая обусловливает регенерацию кости.
Костное вещество может расплавляться или подвергаться секвестрации (рис. 48). При тотальном некрозе иногда все три фаланги последовательно вовлекаются в процесс.
Следует помнить, что всякий панариций, особенно подкожный, длительность те- чения которого превышает 10–15 дней, приводит к поражению кости.
Костный панариций развивается при неправильно леченном подкожном панариции, когда выполнялись «экономные» разрезы, не обеспечивающие адекватного оттока гноя, способствующие переходу инфекции на кость. Пораженная фаланга пальца увеличивается в размерах, принимает вид колбы, веретена и т.д. Клиника напоминает клинику подкожного панариция, но более выражена. При обследовании пуговчатым зондом определяется болезненность всей окружности фаланги. Кожа напряжена, складки ее сглажены, кожа блестящая, розового или красного с цианотичным оттенком цвета. Движения в суставе возможны, но резко ограничены из-за боли. При несвоевременном лечении возможно самостоятельное вскрытие гнойника с образованием длительно незаживающих свищей. При этом зондом можно прощупать обнаженную кость. Повышается температура тела до 39–40°С, оз-
97
Клиническая хирургия
À |
|
Á |
|
|
|
||
|
|
||
|
|
|
|
|
|
|
|
Рис. 47. Гнойный процесс костей пальцев: А – костный панариций средней и ногтевой фаланги; Б – кровоснабжение ногтевой фаланги
Рис. 48. Секвестры при костном панариции
ноб, нарастает слабость. При подозрениях необходимо сделать рентгенограмму в двух проекциях не только заболевшего пальца, но и такого же пальца здоровой руки. Четко деструктивные изменения видны обычно через 10–14 дней с момента заболевания.
Лечение хирургическое. Хорошее обезболивание одним из перечисленных способов. При костном панариции производят широкое вскрытие с пересечением всех поперечных волокон и иссечением омертвевшей клетчатки, но без манипуляций на кости, за исключением свободно лежащих секвестров, которые удаляют. Должна быть проявлена максимальная бережливость к метафизу, т.к. этот участок закрывает путь проникновения инфекции в сустав и далее, а также является источником регенерации кости.
98
2. Гнойные заболевания мягких тканей, кисти и пальцев кисти
Лишь в особо тяжелых случаях возникает необходимость в ампутации или экзартикуляции отдельных фаланг и даже пальцев.
При наличии деструкции кости без секвестрации хорошие результаты дает применение рентгенотерапии с регионарным введением антибиотиков. Рентгенотерапия показана и после удаления секвестров, поскольку способствует регенерации. Для лече- ния требуется не менее 6–8 недель. Костный панариций может осложниться суставным и тендовагинитом (рис. 49, А).
Суставной панариций – гнойный артрит межфаланговых (см. рис. 49, Б) и пяс- тно-фаланговых суставов пальцев. Инфекция в сустав попадает различными путями:
–путем инфицирования суставов при различных повреждениях;
–вследствие осложнений (подкожного, сухожильного и костного панарициев);
–редко метастатическим (гематогенным) путем (гонорея).
À |
Á |
|
Рис. 49. Костный панариций: А – осложнения костного панариция; Б – суставной панариций
Клиникасуставногопанарицияхарактерна.Вначалебольнезначительная,появляетсятолько при движениях в суставе, затем усиливается, а движения становятся невозможными. Область сустава опухает, появляется краснота. При давлении на палец по длине – резкая боль в области сустава. Палец слегка согнут, принимает веретенообразную форму. При разрушении боковых связок появляется ненормальная подвижность в суставе, при разрушении суставных хрящей – крепитация. Различают две формы суставного панариция: с поражением мягких тканей сустава и с поражением хрящей и деструкцией костей (остеоартрит). Рентгенологические изменения выявляются к концу второй недели от начала заболевания.
99
Клиническая хирургия
Лечение при суставном панариции вначале может быть консервативным: пункция сустава с эвакуацией экссудата и введение 1–3 мл раствора новокаина с антибиотиками. Пункция выполняется под местной анестезией по боковой поверхности. Обязательны иммобилизация и регионарное введение антибиотиков, лечебная гимнастика.
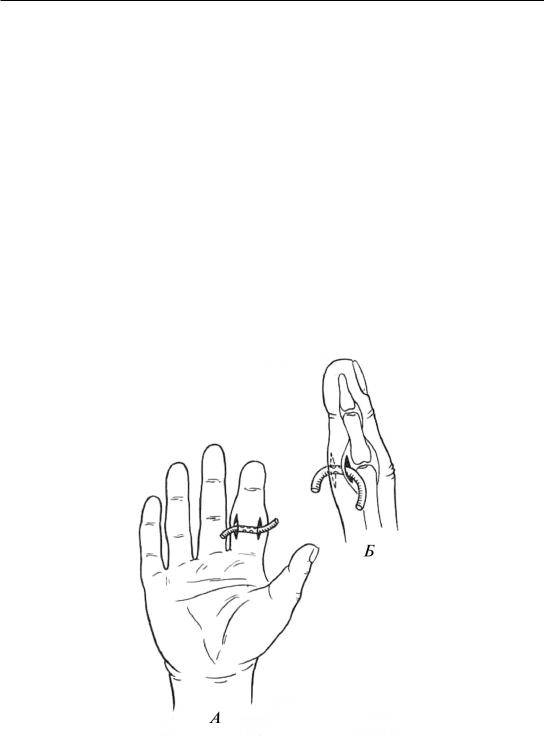
При гнойном суставном панариции выполняется операция – артротомия двумя боковыми разрезами длиной 1–2 см на тыле пораженного сустава. Вскрывается капсула сустава, полость его промывается раствором антисептиков и антибиотиков, не дренируется, к ней лишь подводятся резиновые турунды. Фиксируют палец в слегка согнутом положении. В.К. Гостищев (1996) рекомендует выполнять дренирование трубкой, не проводя ее через суставную щель (рис. 50). Однако это не всегда приводит к излечению, и при остеоартрозе приходится прибегать к резекции сустава. После нее рана промывается раствором антибиотиков, на палец накладывается гипсовая повязка (оставляют свободным кончик пальца). Повязку снимают через 10 дней и рекомендуют больному активные движения, объем которых постепенно увеличивается. Через 8 месяцев концы резецированных костей утолщаются, что подтверждается рентгенологическим исследованием. Кости принимают форму суставных поверхностей. Таким образом, целью резекции сустава является не анкилоз, а восстановление функции пальца.
Рис. 50. Дренирование при суставном панариции: А – прямая, Б – боковая проекции
100
