
AA_2012_04-045-050
.pdf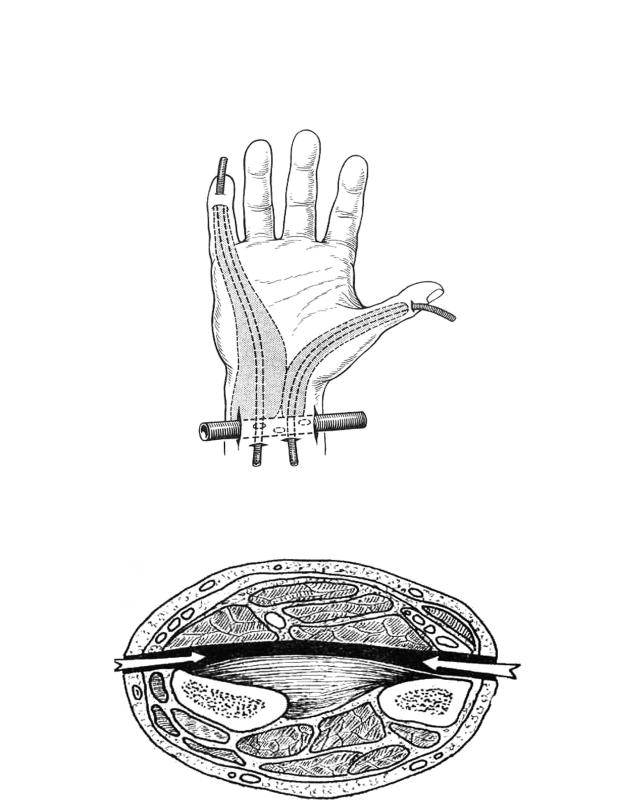
2. Гнойные заболевания мягких тканей, кисти и пальцев кисти
Рис. 62. Проточно-промывное дренирование V-образной флегмоны и пространства Пирогова
Рис. 63. Клетчаточное пространство предплечья Пирогова – Парона
111
Клиническая хирургия
стного) сустава, прогрессирующей флегмоной предплечья, вплоть до сепсиса, септикопиемии и гибели больного.
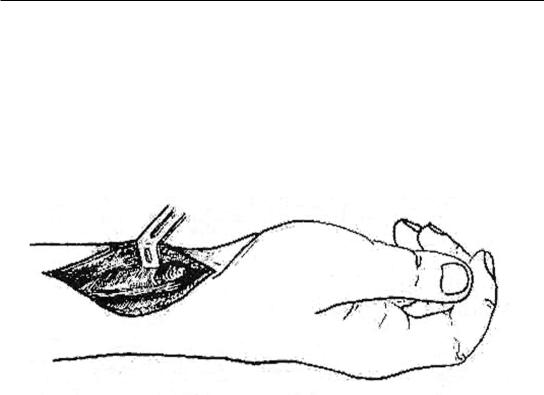
Лечение. Операции выполняют под наркозом. По способу Войно-Ясенецкого разрез делают на 2 см выше шиловидного отростка луча длиной 8 см, обнажают фасцию предплечья, рассекают ее, сосудистый пучок отодвигают кнутри, обнажают наружный край длинного сгибателя большого пальца (рис. 64). Эту мышцу отодвигают и тупым путем легко проникают в глубокое клетчаточное пространство предплечья. На локтевой стороне делается разрез длиной до 5–6 см по выступающему краю локтевой кости, в него вводится корнцанг из первого разреза, раны дренируют трубчатым дренажем.
Рис. 64. Разрез для вскрытия флегмоны пространства Пирогова – Парона
Следует еще раз подчеркнуть, что при всех гнойных процессах пальцев кисти необходимы иммобилизация до ликвидации гнойного процесса с ранними пассивными и активными движениями, регионарное введение растворов антибиотиков с учетом чувствительности к ним микрофлоры, противовоспалительное лечение, назначение витамина С, детоксикация, глубокая рентгенотерапия.
Однако задачей врача при лечении больных панарициями и флегмонами является не только сохранение пальцев и кисти, но и полноценное восстановление их функции, что важно для социальной и трудовой реабилитации. Вследствие длительной иммобилизации, послеоперационных рубцов (особенно при неправильно выполненных разрезах!) по ходу сухожилий и в области суставов развиваются контрактуры и анкилозы с ограничением или нарушением функции пальцев. Необходимо знать, что контрактура пальцев может привести даже к профессиональной непригодности (хирурги, музыканты и др.). Необходимо на всех этапах лечения осуществлять профилактику контрактур рациональной иммобилизацией пальцев и кисти в функционально выгодном положении с использованием съемной лонгеты, как можно раньше применять специальный комплекс лечебной физкультуры, физиотерапевтические методы лечения.
Восстановлению функций пальцев и кисти способствует комплекс физиологической реабилитации с использованием пассивной и активной гимнастики несколько раз в день, трудо- и физиотерапии, массажа.
112

2. Гнойные заболевания мягких тканей, кисти и пальцев кисти
Цель реабилитации – восстановление полного объема движений в суставах, поддержание тонуса сухожилий и мышц, улучшение и нормализация крово- и лимфооттока.
Ñпомощью лечебной гимнастики восстанавливаются утраченная подвижность, сила
èкоординация. Упражнения начинаются уже в момент перевязок в теплых ванночках, частота и объем как пассивных, так и активных движений постепенно увеличиваются. Целесообразно гимнастику выполнять не только больным пальцем, но всеми пальцами и кистью одновременно. Эффективно использовать мячи или поролоновую губку для сжимания и разжимания пальцев. Однако упражнения не должны вызывать боли, отека, нарушений крово- и лимфообращения.
Трудотерапия имеет большое значение на ранних стадиях реабилитации. Следует убедить больного в необходимости хотя бы с минимальным усилием работать пальцами
èкистью.
При ограничении движений вследствие рубцовых изменений эффективны массаж (самомассаж), различные тепловые процедуры, способствующие улучшению микроциркуляции, уменьшению отека (парафиновые аппликации, торфо- и грязелечение). Показаны электрофорезы с различными лекарственными препаратами (раствор новокаина, йодистого калия, лидазы и др.), фонофорез с гидрокортизоном, магнитотерапия, ультразвук и многое другое.
Таким образом, лечение больных с панарициями и флегмонами кисти является сложной и важной проблемой. Это обусловлено значимостью пальцев и кисти в повседневной и профессиональной деятельности человека.
Профилактика этих заболеваний очень важна. Главное ее условие – предупреждение микротравм, соблюдение мер предосторожности при выполнении любых видов работ, а также рациональное лечение микротравм, начиная с оказания само- и взаимопомощи. Большое значение имеет повышение санитарной грамотности населения, своевременное обращение пострадавших за медицинской помощью.
При микротравмах необходимо очистить поверхность от загрязнения путем промывания проточной водой с мылом или в теплой ванночке с 1%-ным лизолом. После этого кожу всего пальца и даже кисти следует обработать 2%-ной настойкой йода, быстрополимеризующимися многокомпонентными антисептическими средствами типа «Фуропласт», наложить лейкопластырную или спиртовую (40–70%-ную) повязку. Целесообразнее освободить больного от работы на 2–3 дня, нежели лечить его длительное время, иногда борясь не только за сохранение пальца или кисти, но и жизни.
2.3. Маститы
Мастит – это воспаление тканей молочной железы. Воспалительные процессы (абсцессы, фурункулы и т.д.), локализующиеся в коже, подкожной клетчатке, покрывающих молочную железу, называются парамаститом.
Мастит занимает в структуре послеродовых гнойно-воспалительных заболеваний одно из первых мест (до 2–3%). В разные годы отношение количества случаев лактаци-
113

Клиническая хирургия
онного мастита к числу родов колеблется от 3 до 18%. По образному выражению В.Ф. Войно-Ясенецкого (1956 г.), основоположника гнойной хирургии в России, грудница стара, как человеческий род; многие миллионы женщин болеют ею, и с незапамятных времен врачи изощрялись в е¸ лечении. Однако несмотря на хорошую осведомл¸н- ность женщин о характере заболевания, традиционна поздняя обращаемость больных за медицинской помощью, как правило, уже на стадии развившегося деструктивного процесса. Поздняя госпитализация обусловлена в некоторых случаях неоправданно длительным амбулаторным лечением.
Мастит может развиться у женщин и мужчин в любом возрасте. У новорожденных иногда отмечается опухание желез и даже выделение молокоподобного секрета из соска. Эти изменения рассматривают как влияние материнских гормонов. В период полового созревания у подростков обоего пола наблюдается так называемый юношеский мастит: грудные железы припухают, становятся плотнее, появляются болезненность, иногда гиперемия кожи, увеличиваются регионарные лимфатические узлы; из соска могут наблюдаться выделения, подобные молоку. Однако нагноение молочной железы как у новорожденных, так и в юношеском возрасте наблюдается крайне редко. Тепловые процедуры обычно купируют процесс. Мастит может возникнуть в результате травмы железы. И в этом случае он легко лечится физиопроцедурами, антибиотиками и, как правило, не требует оперативного вмешательства.
Самую большую группу (98%) составляют послеродовые маститы.
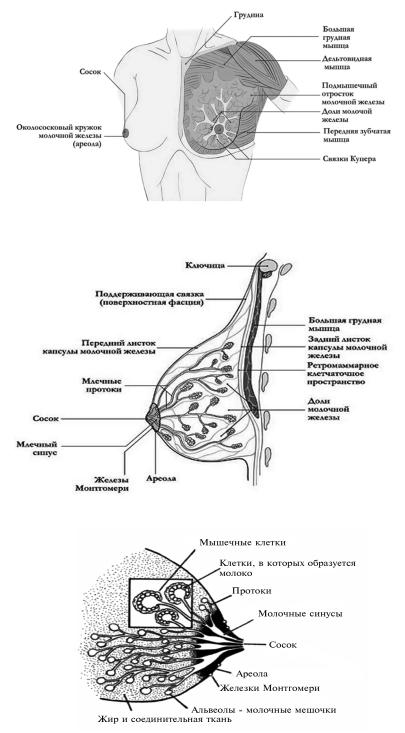
Прежде чем перейти к этиологии, клинике гнойного мастита, следует остановиться на анатомическом строении железы (рис. 65). Молочная железа является парным органом. Она имеет полусферическую форму, в центре расположен резко пигментированный сосок с околососочковой ареолой диаметром 4–5 см, которая во время беременности расширяется до 8 см (рис. 66, 67). Сосок и околососковый кружок покрыты нежной чувствительной кожей. При механическом раздражении сосок выпрямляется и становится тверже вследствие сокращения находящихся здесь гладких мышечных волокон. В сосок открываются выводные протоки молочной железы в количестве 15–20. У мужчин в норме молочная железа не развивается, а остается в зачаточном состоянии, сохраняя трубчатое строение, сосок лишь слегка выдается над кожей. У женщин это сложная альвеолярная железа. Альвеолы собираются в дольки, они выстланы однорядным железистым цилиндрическим эпителием. Несколько долек составляют долю. Вся железа состоит из 15–20 долей, каждая из них имеет свой выводной проток, который в радиальном направлении идет к соску, где и открывается отверстием. Доли железы окружены соединительнотканной стромой, пронизанной жировой тканью, объем которой меняется в зависимости от возраста женщины. Железа заключе- на в фасциальную капсулу, которая представляет собой расщепленные листки поверхностной фасции, и окружена жировой клетчаткой. Последняя более выражена по передней поверхности; незначительная жировая прослойка имеется позади железы (ретромаммарное пространство).
Уже со второго месяца беременности и во время кормления грудью альвеолы расширяются, ткани богаче снабжаются сосудами. Объем соединительной и жировой ткани уменьшается.
114
2. Гнойные заболевания мягких тканей, кисти и пальцев кисти
Рис. 65. Строение молочной железы
Рис. 66. Схема строения молочной железы
–
Рис. 67. Сагиттальный разрез молочной железы
115

Клиническая хирургия
Кровоснабжение железы осуществляется в основном за счет внутренней грудной, наружной грудной и межреберных артерий, которые входят в ткань железы в радиальном направлении, что следует учитывать при выполнении разрезов.
Лимфоотток от молочной железы осуществляется в подмышечные (37% оттока), подключичные, подлопаточные, парастернальные лимфоузлы, крайне редко – в предбрюшинную клетчатку (путь Героты).
Основная функция молочной железы – лактация, т.е. образование и выделение молока. В послеродовом периоде его объем составляет до 1,0–1,5 л в сутки.
Последствиями перенес¸нного мастита могут быть существенные нарушения функции молочной железы, грубые рубцы и дефекты, требующие в ряде случаев пластических операций. Нарушение лактации, обсеменение молока патогенной флорой сказываются на здоровье реб¸нка, способствуют развитию тяж¸лых заболеваний.
Этиология маститов. Возбудителями гнойных маститов являются гноеродные микробы, наиболее часто – золотистый стафилококк, который высеивается из гноя и молока в 97,4% случаев, причем в 94,5% случаев в монокультуре и в 2,9% – в ассоциациях. Некоторые авторы рассматривают послеродовой мастит как моноинфекционное поражение. Стрептококк обнаруживается в 1,5% наблюдений, кишечная палочка, протей, другие возбудители – в 1,1%. Реже мастит могут вызывать условно-патогенные грамотрицательные бактерии, преимущественно при значительном снижении иммунитета.
Патогенные стафилококки называют чумой XX века. К ним относят штаммы, которые обладают коагулазной активностью и способностью ферментировать маннит в анаэробных условиях, высокой выживаемостью, неприхотливостью. Они широко распространены в окружающей среде. Патогенный стафилококк всегда можно обнаружить на предметах ухода, в воздухе, на коже и слизистых, в верхних дыхательных путях даже здоровых людей. Но что особенно опасно, патогенный стафилококк постоянно обнаруживается в детских палатах, на предметах ухода, постельном белье родильниц. Среди медработников акушерских стационаров много бактерионосителей патогенного стафилококка. Несмотря на широкую иммунизацию беременных стафилококковым анатоксином, 41% женщин является носителем стафилококка, среди родильниц процент их повышается до 63. Патогенные стафилококки обнаружены при исследовании микрофлоры ротоглотки новорожденных: в первый день жизни – у 10–15%, на 3–4-й – у 70–75%, на 7-й день жизни – более чем у 90%. Исследование грудного молока показало, что оно не стерильно и содержит патогенные стафилококки у 30–40% женщин.
По данным экспертов ВОЗ, больничные стафилококки устойчивы к ряду антибиотиков, постоянно подвергаются эволюции и вырабатывают устойчивость к новым антибиотикам. В 100% случаев они невосприимчивы к пенициллину и стрептомицину. К сожалению, широкое и не всегда обоснованное применение антибиотиков приводит к подавлению жизнедеятельности сапрофитной флоры – активного конкурента патогенного стафилококка.
Непосредственным источником инфицирования молочной железы является реб¸нок, который переда¸т инфекцию матери при кормлении. Сам реб¸нок инфицируется от медицинского персонала, предметов ухода, белья. Возможна также перекр¸стная инфекция от
116
2. Гнойные заболевания мягких тканей, кисти и пальцев кисти
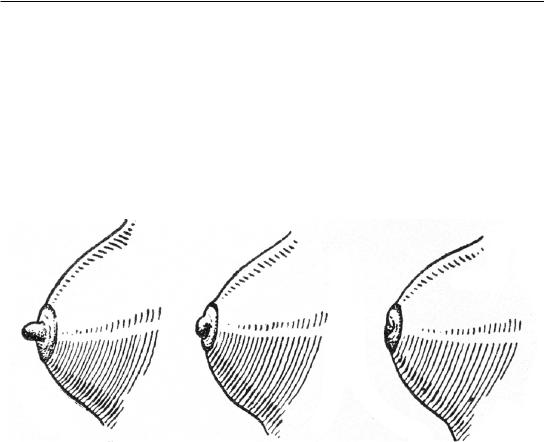
матери к реб¸нку и снова к матери. Входными воротами инфекции при мастите являются устья молочных протоков, трещины и ссадины сосков. Сосок молочной железы может иметь врожденные особенности и даже аномалии развития. Различают плоский, втянутый, тугоподвижный, недоразвитый соски (рис. 68). При плоском, втянутом и недоразвитом соске кормление бывает затруднительным, он быстро травмируется. Нормально развитый, но не подготовленный к кормлению сосок также легко мацерируется и травмируется при кормлении и одеждой, что приводит к образованию трещин. Другие причины возникновения трещин – несоблюдение техники прикладывания реб¸нка к груди, неумелое сцеживание избыточного молока, нарушение гигиены ухода за кожей и грудными железами, ношение белья из искусственного волокна или окрашенного химическими красителями.
Рис. 68. Формы сосков
Другой существенной причиной развития мастита являются задержка и застой молока в железе (85% больных). Задержка молока может быть связана с недостаточным опорожнением молочной железы при кормлении или неправильном сцеживании. Под действием микробов происходит створаживание молока и развитие молочно-кислого брожения, продукты которого разрыхляют и разрушают эпителий молочных ходов. Последние закупориваются, давление в них и альвеолах резко увеличивается. Микробная флора, как в термостате, начинает бурно размножаться. Высокое давление в альвеолах приводит к их разрыву, и инфицированное молоко проникает в окружающие ткани. Это вызывает сдавление венозных сосудов, отек стромы. Могут образовываться тромбы в венах. Молоко и продукты молочно-кислого брожения, попавшие через разрывы альвеол в ткани железы, вызывают пирогенную реакцию с повышением температуры тела до 39–40°С и потрясающим ознобом, так называемую молочную лихорадку.
Молочная железа после кормления остается увеличенной, имеет шаровидную форму, женщина ощущает в ней чувство тяжести. Железа напряженная, умеренно болезненная, горячая. Процесс кормления становится болезненным. Если железу удается своевременно тщательно опорожнить, напряжение уменьшается, температура норма-
117

Клиническая хирургия
лизуется, боли исчезают. Если опорожнить железу не удается, боли сохраняются, железа остается плотной, температура тела не снижается, т.е. наступает застой молока. При длительном лактостазе (более 3 суток), как правило, развивается острый мастит. Определить, когда задержка молока переходит в застой, бывает трудно. При наличии пере- численных выше симптомов следует думать о начинающемся мастите и начать соответствующее лечение.
Большое значение имеют состояние здоровья женщины, сопротивляемость е¸ организма, наличие сопутствующих заболеваний. Субинволюция матки, токсикоз беременных, кровотечение в родах, разрывы промежности, гнойные осложнения типа эндометрита, тромбофлебита тазовых вен, гнойничковые заболевания кожи, снижение защитных сил организма увеличивают возможность возникновения мастита.
Помимо перечисленных факторов, несомненно, играют роль санитарное состояние помещений, чистота белья кормящей матери, соблюдение правил личной гигиены.
Пути проникновения инфекции в молочную железу могут быть различными. Наиболее часто, как уже говорилось, инфекция проникает в ткань железы через млечные ходы. В этих случаях воспаление начинается с паренхимы железы, но очень быстро в процесс вовлекается межуточная соединительная ткань. При наличии трещин возбудители проникают вглубь железы по лимфатическим путям, расположенным в междольковой соединительной ткани, затем воспаление захватывает железистую ткань. Возможно инфицирование молочной железы и гематогенным путем из каких-либо гнойных очагов (тонзиллит, ринит, воспаление придаточных пазух носа и др.). В каждом конкретном случае определить пути проникновения инфекции бывает трудно.
Чаще маститом заболевают первородящие (75–85% случаев). Объясняется это тем, что у повторнородящих железа быстрее приспосабливается к функциональным изменениям, которые происходят при беременности и лактации. Женщина к повторным родам имеет уже большой опыт кормления реб¸нка, ухода за молочными железами.
Классификация маститов. По клиническому течению маститы подразделяются на острые и хронические. В зависимости от локализации очага воспаления различают поверхностный, интрамаммарный, субареолярный, ретромаммарный и тотальный (рис. 69) маститы. Воспалительный процесс протекает в 3 стадии: серозного воспаления, инфильтрации и нагноения. Различают 4 формы нагноения: 1) абсцедирующий; 2) инфильтративно-абсцедирующий; 3) флегмонозный, 4) гангренозный маститы.
Клиника лактационного мастита зависит от особенностей развития воспалительного процесса, путей инфицирования. Если причиной мастита является застой молока, начало его бывает бурным. При инфицировании гематогенным и лимфогенным путем клинические проявления развиваются постепенно.
Чаще всего наблюдаются абсцессы молочной железы (70–73% наблюдений). Они могут быть одиночными или множественными, склонными к слиянию и образованию многокамерных полостей, содержащих гной и тканевые секвестры. По локализации абсцессы преимущественно интрамаммарные. Флегмонозная форма гнойного мастита встречается у 15–17% больных, гангренозная – у 1,1–1,5%; причем нередко осложняется сепсисом.
118
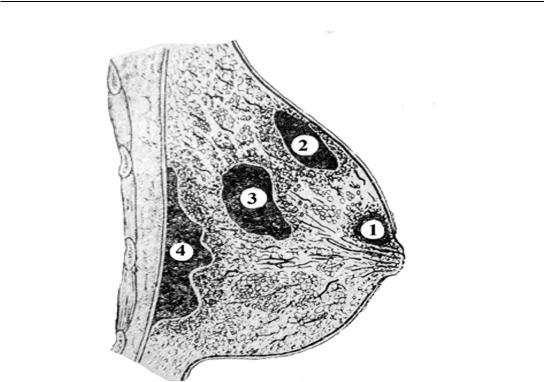
2. Гнойные заболевания мягких тканей, кисти и пальцев кисти
Рис. 69. Классификация маститов по локализации: 1 – субареолярный; 2 – поверхностный; 3 – интрамаммарный; 4 – ретромаммарный
Клиническая картина. При серозном воспалении ткань пораж¸нного отдела железы пропитана серозной жидкостью с отч¸тливой лейкоцитарной инфильтрацией вокруг сосудов, со временем развивается клеточная инфильтрация железистой ткани. Заболевание начинается с появления чувства тяжести, напряжения и покалывания в железе. Присоединяется распирающая постоянная боль, вечером появляется температура (37,2–37,5°С). На следующий день развивается озноб, температура тела повышается до 38–39°С, иногда до 40°С, боли в железе усиливаются. Последняя увеличена в размере, напряжена, болезненна, в ней пальпируется уплотнение без ч¸тких границ, неподвижное. Кожа железы блестящая, гиперемированная. Из-за болей затруднено кормление ребенка и сцеживание молока, что усугубляет застой. Как видно, эти симптомы очень похожи на симптомы острого застоя молока. Однако при застое в железе определяется подвижное образование, имеющее продолговатую форму, бугристую поверхность, четкие границы соответственно заинтересованным долям. Отека и гиперемии кожи нет. Функция железы не нарушена. После правильного сцеживания уплотнение исчезает. Отсутствуют при застое молока и реакции со стороны крови (СОЭ, количество лейкоцитов в норме, в то время как при серозном мастите отмечаются ускорение СОЭ, лейкоцитоз, эозинофилия).
Провести дифференциальную диагностику между острым застоем молока и серозной стадией воспаления трудно, да и принципиального значения это не имеет. Следует по-
119

Клиническая хирургия
мнить, что и острый застой молока, и серозная стадия мастита – это начало воспалительного процесса, поэтому нужно принимать активные меры лечения.
В некоторых случаях воспалительные изменения в железе купируются, уплотнение рассасывается.
При неблагоприятном течении заболевания стадия серозного воспаления переходит в стадию инфильтрации (рис. 70). Отмечается временное улучшение самочувствия, нормализуются показатели крови, температура снижается до субфебрильных цифр. Однако местно пальпируется болезненный инфильтрат с ч¸ткими контурами. Кажущееся улучшение состояния нестабильно. Это период неустойчивого равновесия между защитными силами организма и факторами агрессии стафилококка. Исход этой стадии зависит от активности и эффективности лечебных мероприятий.
При переходе в стадию гнойного воспаления общее состояние больной ухудшается. Температура тела вновь поднимается до 39–40°С, появляется озноб, температурная кривая приобретает гектический характер, усиливается интоксикация. Появляются слабость, жажда, ухудшается аппетит. Железа увеличивается в размере, плотная, напряженная, болезненная при пальпации. Кожа гиперемирована, горячая на ощупь, подкожные вены расширены (рис. 71). Кормление ребенка и сцеживание невозможны из-за сильных болей. Пальпируется уплотнение в железе без четких границ с гладкой поверхностью, над которым определяется флюктуация. Отек и гиперемия могут захватывать всю железу, регионарные лимфатические узлы увеличены. В анализе крови эозинофилия сменяется моноцитозом, отмечается лейкоцитоз до 10–15·109/л, СОЭ ускорена до 30–40 мм/ч.
Очаги нагноения в зоне инфильтрата появляются на 3–4-й день от начала заболевания, их может быть несколько, но они мелкие, как соты, и пока не произойдет их слияния, флюктуация не определяется. Это инфильтративно-абсцедирующая форма гнойного мастита. Местные проявления при ней те же, что и при абсцедирующей форме, только отсутствует симптом флюктуации. Очень часто (примерно у половины больных) инфильтрат занимает не менее двух квадрантов железы.
Флегмонозная форма гнойного мастита характеризуется тяжелым состоянием (температура тела 39–40°С, повторные ознобы). Молочная железа увеличена, кожа над ней с цианотичным оттенком, напоминает «лимонную корку», пастозна, при надавливании остается ямка, сосок чаще всего втянут, имеется лимфангоит, лимфаденит (рис. 72). Очаги флюктуации могут определяться в нескольких местах. В 60% случаев в процесс вовлечено 3– 4 квадранта железы. В анализах крови – сдвиг формулы влево, анемия, в анализах мочи – белок, лейкоциты, эритроциты, цилиндры, т.е. признаки интоксикации.
Гангренозная форма мастита наблюдается обычно в случае позднего обращения за медицинской помощью или же вследствие тромбоза сосудов железы. Состояние больных крайне тяжелое, выражены признаки интоксикации, апатии или возбуждения. Температура тела длительное время держится на уровне 39–40°С, тахикардия до 120 уд./мин, пульс слабого наполнения, артериальное давление снижено. Молочная железа увеличена, пастозна, отечна, кожа на ней сине-багрового или бледно-зеленого цвета, местами покрыта пузырями с темным геморрагическим содержимым, отмечаются участки некроза. В процесс вовлече- ны все квадранты железы (рис. 73). В анализах крови – лейкоциты до 20–25 тыс., резкий
120
