
Данилевський. Захворювання СОПР
.pdf
ними сріблясто-білими лусочками. При ексудативній формі на фоні набряклої, яскраво-червоної кайми губи з'являються пухирці, які швидко лопаються, утворюючи ерозії, кірки і тріщини (мал. 79, а, 6).
Диференціальна діагностика. Суху форму актинічного хейліту слід диференціювати від сухої форми ексфоліативного хейліту. Ексудативну форму відрізняють від контактного алергічного хейліту.
Лікування. Хворі повинні уникати сонячного опромінювання. Місцево призначають кортикостероїдні мазі та захисні креми "Щит". «Луч», усередину — вітаміни групи В (рибофлавін, піридоксин).
МЕТЕОРОЛОГІЧНИЙ ХЕЙЛЇТ
Метеорологічний хейліт (cheilitis meteorologica) — запальне захворювання губ, що зумовлюється метеорологічними чинниками (підвищена чи знижена вологість, вітер, холод, запиленість повітря, сонячне світло тощо).
Захворювання частіше трапляється у чоловіків, а також в осіб з ніжною шкірою або із захворюваннями, що супроводжуються підвищеною сухістю шкіри (себорея, нейродерміт, іхтіоз та ін.).
Клінічним проявом метеорологічного хейліту є застійна гіперемія червоної кайми губи, яка інфільтрована і покрита дрібними лусочками (мал. 80). Перебіг захворювання хронічний, не залежить від пори року. Малігнізація спостерігається рідко, проте на фоні метеорологічного хейліту можливий розвиток передракових захворювань.
Диференціальна діагностика. Проводять розмежування з сухою формою ексфоліативного і актинічного хейліту, з контактним алергічним хейлітом, а також з червоним вовчаком без клінічно вираженої атрофії.
Лікування. Передусім вживають заходів щодо усунення подразнювального кліматичного впливу. Доцільно призначити нікотинову кислоту, вітаміни групи В (рибофлавін, піридоксин, ціанокобаламін). Показане змащування губ фотозахисними мазями.
ХРОНІЧНА ТРІЩИНА ГУБИ
Хронічна тріщина губи (rhagas labii chronica) — обмежене запалення, при якому виникає щілиноподібної форми дефект епітелію й власної пластинки. У виникненні тріщини велике значення мають індивідуальна будова та хронічна травма губи. Метеорологічні чинники викликають сухість губи, втрату еластичності і появу тріщини; у виникненні ураження мають також значення гіповітамінози (недостатність ретинолу і вітамінів групи В). Мікробна флора підтримує існування тріщини і перешкоджає її загоєнню.
186
Мал. 80. Метеорологічний хейліт
Мал. 81. Хронічна тріщина нижньої губи
Клініка. На червоній каймі губи, як верхньої, так і нижньої, виникає одиночна лінійна тріщина, яка може мати різну глибину. Частіше вона локалізується в середній частині, інколи в кутах рота; може поширюватися на CO губи, але ніколи не спостерігається на шкірі (мал. 81). Тріщина, що виникла вперше, покрита кров'янистою кіркою, оточена гіперемійованою червоною каймою.
187
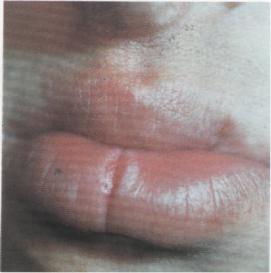
Мал. 82. Хронічна рецидивна тріщина нижньої губи із зроговілими краями
Часто тріщина тривало існує на одному місці: на деякий час загоюючись, вона знову рецидивує. її краї ущільнюються, грубішають і можуть зроговіти (мал. 82).
При гістологічному дослідженні виявляють різної глибини дефект епітелію і власної пластинки. Роговий шар часто потовщений і напливає на краї дефекту. В навколишній сполучній тканині відзначається круглоклітинна інфільтрація. В більш глибоких шарах власної пластинки спостерігається фіброз.
Діагностика хронічної тріщини губи не викликає труднощів. Лікування. Передусім слід усунути причину захворювання.
Застосовують мазі, які містять антибіотики, кортикостероїди, засоби, що стимулюють епітелізацію. Високий ефект дає тривале приймання ретинолу і вітамінів групи В та клейова пов'язка на основі біологічного клею. За відсутності ефекту проводять хірургічне видалення тріщини в межах здорових тканин. Інколи виникає потреба в реконструктивній операції губи.
ГЛАНДУЛЯРНИЙ ХЕЙЛІТ
Гландулярний хейліт (cheilitis glandularis) — захворювання, що зумовлене запаленням переміщених у червону кайму дрібних слинних залоз, їх гіпертрофією та гіперфункцією. Вперше цей термін ввів у медичну літературу Фолькманн (Volkmann, 1870), який описав гнійний гландулярний хейліт.
У 1926 p. Puente і Acevedo описали простий гландулярний хейліт. Захворювання пов'язане з природженою аномалією слинних залоз. Клінічно ця аномалія проявляється після статевого дозрівання, найчастіше у віці 40—60 років. Нижня губа
188
уражається в 2 рази частіше, ніж верхня. Характеризується гетеротопією в зону Клейна слизово-слинних залоз або їх вивідних проток, збільшенням кількості залоз губи, їх гіпертрофією і гіперфункцією, виділенням із розширених проток прозорого секрету. Може ускладнюватися серозним або гнійним запаленням. У виникненні запалення залоз важливого значення надають емоційно-психічному фактору, травмі губ, інфікуванню.
Запалення слинних залоз може бути серозним, гнійним, а у випадках затяжного хронічного перебігу — фіброзним і супроводжуватися зроговінням навколо вивідних проток. Серозне запалення клінічно проявляється припуханням губи, застійною гіперемією. Внаслідок виступання гіпертрофованих слинних залоз поверхня CO стає горбистою. Із розширених вивідних проток залоз виділяється світла рідина у вигляді прозорих крапель («симптом роси, або краплі»). Через те, що губа у хворих на гландулярний хейліт періодично змочується слиною, яка випаровується, червона кайма стає сухою, лущиться, на ній з'являються тріщини, ерозії.
При патогістологічному дослідженні виявляють різку гіперплазію залоз, розширення окремих їх ацинусів і вивідних проток. Навколо вивідних проток відзначається незначна запальна інфільтрація.
Гнійна форма гландулярного хейліту розвивається внаслідок проникнення в розширені вивідні протоки піогенної інфекції. Розрізняють обмежене гнійне запалення 1—2 залоз і дифузне, яке спостерігається частіше. Запалення характеризується припухлістю, збільшенням губи, здебільшого нижньої, червона кайма якої покрита щільно фіксованими жовто-зеленими або буро-чорними кірками. Навколо конусоподібних підвищень вивідних проток локалізуються ерозії, тріщини. При натискуванні на вивідні протоки із них витікає мутна, густа рідина — білковий секрет із гнійним ексудатом. Інколи ексудат закупорює вивідні протоки, що призводить до утворення абсцесів.
При патогістологічному дослідженні виявляють гіперплазію залоз; епітелій їх набряклий, ядра заокруглені, гіперхромні. В сполучнотканинній основі залозистих комплексів визначають набряк, дифузну лейкоцитарну інфільтрацію.
У разі тривалого існування серозного гландулярного хейліту можливий перехід його у фіброзну форму. Тривалий хронічний перебіг призводить до фіброзу сполучної тканини, при цьому вивідні протоки закриваються, а секрет, не знаходячи виходу, скупчується і розтягує порожнини проток, перетворюючи їх на кісти. Губа при цьому значно збільшується в розмірі; червона кайма застійно гіперемійована, поверхня її горбиста. Навколо вивідних проток виникає поясок помутніння епітелію внаслідок його кератинізації.
При патогістологічному дослідженні виявляють гіперпластичні процеси, що поєднані з атрофією залоз, кістозним роз-
189

ширенням їх і вивідних проток, а також масивним розростанням сполучнотканинних структур, інфільтрованих поліморфними клітинами.
Діагностика серозної і гнійної форм гландулярного хейліту не викликає труднощів, оскільки клінічна картина цих форм надто своєрідна. Однак їх слід відрізняти від вторинного гландулярного хейліту, причиною якого можуть бути різні запальні захворювання губ.
Диференціальна діагностика. Фіброзну форму диференціюють від гранулематозного макрохейліту Мішера і лімфедематозного хейліту.
Лікування хірургічне — видалення всієї зони Клейна з переміщеними залозами. Припустима глибока коагуляція тіл слинних залоз. За наявності серозної і гнійної форм перед хірургічним лікуванням слід домогтися усунення тріщин, ерозій, кірок.
ЛІМФЕДЕМАТОЗНИИ МАКРОХЕИЛІТ
Лімфедематоїний макрохейліт (macrocheilitis limphoedematosa) належить до групи захворювань, що пов'язані з порушенням лімфообігу. Клінічно проявляється безболісним збільшенням губ.
Перебіг хронічний з загостреннями. Після кожного загострення збільшується деформація губ, розвивається їх гігантизм (мал. 83).
Залежно від глибини ураження виділяють 3 стадії захворювання: ранню, розвинуту і пізню. При патогістологічному дослідженні в ранній стадії спостерігаються різко виражений набряк з розволокненням сполучної тканини, кістозне розширення лімфатичних судин, лімфоектазії; в пізній — глибокі дистрофічні зміни тканин губи внаслідок порушення лімфообігу (мал. 84).
Диференціальна діагностика. Проводять відмежування від набряку Квінке, гранулематозного макрохейліту Мішера, фіброзної форми гландулярного хейліту.
Лікування. В ранній стадії показані теплові процедури, парафінотерапія, спеціальні методи масажу, склерозуюча терапія; всередину — калію йодид. У розвинутій стадії високий ефект дає хірургічне видалення уражених тканин.
КОНТАКТНИЙ АЛЕРГІЧНИЙ ХЕЙЛІТ
Контактний алергічний хейліт (cheilitis allergica contactilis) — захворювання губ, яке розвивається унаслідок сенсибілізації тканин губи до різних хімічних речовин. Уперше клінічні прояви контактного хейліту 1925 р. описали Miller і Taussing.
190
Мал. 83. Лімфедематозний макрохейліт
Мал. 84. Патогістологічна картина при лімфедематозному макрохейліті:
/ — лімфангіектазії, частково виповнені лімфою; 2 — круглоклітинний інфільтрат у сполучній тканині. Мікрофотографія. Забарвлювання гематоксиліном і еозином. 36.: об. 20, ок. 10
Частіше хворіють жінки віком 20—60 років. Етіологічними чинниками алергічного контактного хейліту є хімічні речовини, які входять до складу губних помад, зубних паст, пластмаси зубних протезів тощо. Захворювання може мати професійний характер.
Патологічні зміни розвиваються за наявності схильності орга-
191
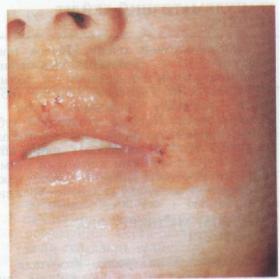
нізму до алергічних реакцій і сенсибілізації до різних хімічних речовин. Захворювання є проявом алергічної реакції сповільненого типу.
Клініка. Клінічна картина характеризується гіперемією і набряком червоної кайми губ, рідше процес поширюється на CO і шкіру. На цьому фоні з'являються дрібнолускате лущення, тріщини, а в разі тяжчого перебігу — пухирці й ерозії.
Диференціальна діагностика. Контактний алергічний хейліт диференціюють від сухої форми ексфоліативного і актинічного хейлітів. Гострий початок і причинний зв'язок контактного хейліту з хімічними речовинами є відправними точками в постановці діагнозу.
Лікування. Передусім усувають вплив хімічного чинника, який викликав захворювання. Місцево призначають кортикостероїдні мазі. Проводять десенсибілізуючу терапію.
ЕКЗЕМАТОЗНИЙ ХЕЙЛІТ
Екзематозний хейліт (cheilitis exzematosa) — хронічне алергічне захворювання червоної кайми і шкіри губ. Спостерігається у вигляді ізольованого ураження, а також як симптом екземи обличчя.
Алергенами бувають найрізноманітніші подразники, наприклад: мікроорганізми, харчові речовини, лікарські засоби, метали, матеріали протезних конструкцій, компоненти зубних паст.
Клініка. Захворювання може мати гострий або хронічний перебіг.
Для гострої екземи характерний поліморфізм елементів ураження: послідовно виникають почервоніння, дрібні пухирці, виповнені серозним ексудатом жовтуватого кольору. Пухирці зливаються між собою, лопаються і мокнуть. З'являються кільцеподібні лусочки і кірочки. Висипання супроводжуються свербежем і набряком губ. Екзематозний процес швидко поширюється на прилеглу до червоної кайми шкіру і кути рота.
З переходом гострого перебігу в хронічний зменшуються гіперемія, набряк і мокнуття. Мають місце хронічний набряк жовтувато-червоного кольору, гіперемія, сухе лущення; місцями спостерігаються тріщини, кров'янисті кірки. Захворювання триває роками, нерідко процес загострюється.
Диференціальна діагностика. її проводять з метою відмежування екзематозного хейліту від контактного алергічного і ексудативної форми актинічного хейліту.
Лікування грунтується на засадах лікування екземи шкіри. Проводять десенсибілізуючу терапію, вітамінотерапію. Місцево призначають кортикостероїдні мазі, при мокнутті показані аерозолі кортикостероїдів.
192
Мал. 85. Атонічний хейліт
АТОПІЧНИЙ ХЕЙЛІТ
Атонічний хейліт (cheilitis atopicalis) — симптом дерматиту або нейродерміту. Найчастіше трапляється у дітей і підлітків віком 7—17 років. У його етіології значна роль належить генетичним факторам, які створюють схильність до розвитку так званої атонічної алергії.
Клініка. При атонічному хейліті уражаються червона кайма губ і шкіра, причому найяскравіші прояви процесу відзначаються в ділянці кутів рота. Процес ніколи не переходить на CO, не уражається також та частина червоної кайми, яка безпосередньо прилягає до CO. Захворювання розпочинається із свербіння, згодом з'являються еритема і незначний набряк шкіри і червоної кайми губ. Після вщухання гострих запальних явиш виникає ліхенізація губ. Червона кайма інфільтрована, лущиться дрібними лусочками. Шкіра в ділянці кутів рота інфільтрована, внаслідок чого утворюються тріщини і кірки. Шкіра обличчя суха і лущиться (мал.85).
Диференціальна діагностика. Атонічний хейліт слід диференціювати від ексфоліативного і актинічного хейлітів, а також від стрептококової заїди.
Лікування. Показані десенсибілізуюча терапія, вітамінні, седативні препарати. При затяжному перебігу на 2—3 тиж призначають кортикостероїди усередину. Місцево з успіхом використовують кортикостероїдні мазі. Ефективно діють промені Буккі.
193
ГРАНУЛЕМАТОЗНИИ ХЕИЛІТ МІШЕРА
Гранулематозний хейліт Мішера (macrocheilitis granulomatosa) описаний 1945 p. G.Miescher. Характеризується макрохейліею — стійким запальним потовщенням губ, частіше нижньої.
Етіологія не з'ясована. Перебіг хронічний з загостренням. Після декількох рецидивів губи стійко збільшуються, ущільнюються. Нерідко стовщення губ супроводиться поширенням процесу на щоку. При патогістологічному дослідженні в сполучній тканині виявляють дрібні обмежені гранульоми, які утворені епітеліоїдними клітинами і лімфоцитами; нерідко трапляються гігантські клітини. Ознаки некрозу відсутні.
Лікування полягає у видаленні уражених тканин губи.
СИНДРОМ МЕЛЬКЕРСОНАРОЗЕНТАЛЯ
Синдром Мелькерсона—Розенталя — симптомокомплекс, який характеризується поєднанням рецидивного набряку губ, рецидивного одно-, рідше двобічного парезу лицевого нерва і складчастого язика.
Етіологія синдрому остаточно не з'ясована. Найімовірніше, він має інфекційно-алергічне походження; можливо, є наслідком вазомоторних розладів при нейродистрофічних порушеннях. Ряд авторів вважають захворювання конституціональним, спадковим.
Симптоми захворювання виникають не одночасно. Як набряк губи, так і парез лицевого нерва з'являються раптово, потім рецидивують. На червоній каймі губ можуть виникати тріщини. При пальпації визначають, що губи м'якої консистенції, без інфільтрату в глибині ураження. Гострий набряк через деякий час спадає, але рецидиви повторюються, і з кожним кризом відзначається потовщення губ.
Зміни язика спостерігаються лише в половині випадків (потовщення і наявність борозен на його поверхні).
Лікування. Успіх терапії синдрому Мелькерсона — Розенталя залежить від правильності виявлення генезу патологічних змін. Лікування захворювання проводять у двох напрямах — хірургічному і консервативному. При хірургічному лікуванні видаляють частину тканини губи, проте це не запобігає рецидивам макрохейлії. Кращі результати дає консервативне комбіноване лікування кортикостероїдами (преднізолон по 20—30 мг на день), антибіотиками широкого спектра дії (окситетрациклін по 800 000 ОД на день), синтетичними протималярійними препаратами (хінгамін по 0,25 г 2 рази на день) і десенсибілізуючими засобами (препарати кальцію, протигістамінні препарати) протягом 30—40 днів. Курс лікування повторюють через 3 міс.
РОЗДІЛ 9
Хвороби язика
Захворювання язика значною мірою пов'язані з його анатомічними особливостями, функцією і різноманітними зв'язками з органами і системами хворої людини. Серед захворювань СОПР вони складають велику групу.
У більшості випадків язик уражається при захворюваннях СОПР, які викликаються змішаною інфекцією. Збудниками захворювань найчастіше бувають стафілококи, стрептококи, фузоспірилярний симбіоз, дріжджолодібні гриби, віруси.
Зміни язика досить часто спостерігаються при системних захворюваннях організму, причому при деяких із ник такі зміни є обов'язковим симптомом загального захворювання. Недаремно вважають, що стан CO язика віддзеркалює низку загальних зрушень в організмі.
Великою групою представлені захворювання язика, які перебігають відособлено, без уражень CO інших відділів ротової порожнини: десквамативний глосит (географічний язик), чорний (волосатий) язик, складчастий язик, ромбоподібний глосит, нейрогенні захворювання язика. Саме ці захворювання будуть розглянуті в даному розділі.
ДЕСКВАМАТИВНИЙ ГЛОСИТ
Десквамативний глосит (географічний язик — glossitis desquamatica) — запально-дистрофічне захворювання
195
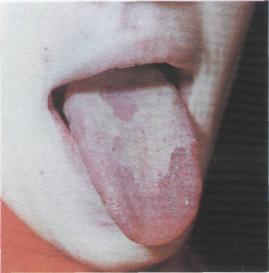
власної пластинки язика, яке супроводиться характерними змінами зовнішнього вигляду спинки І бічних поверхонь язика. Воно проявляється вогнищевим порушенням процесів зроговіння епітелію і дистрофічними змінами сосочків язика.
Десквамативний глосит є порівняно частим захворюванням. Трапляється переважно в дитячому віці, однак досить часто виявляється у дорослих, причому у жінок частіше, ніж у чоловіків.
Етіологія захворювання не з'ясована. Більшість дослідників вважають, шо його виникнення пов'язане з багатьма чинниками. Найчастіше десквамативний глосит спостерігається при захворюваннях травного каналу. Крім того, його можуть спричинити ендокринно-вегетативні розлади, інфекційні хвороби, колагенози. Існує думка, що десквамативний глосит є одним із проявів ексудативного діатезу, немала роль належить глистяній інвазії. Припускають також, що у виникненні десквамативного глоситу має значення спадковий чинник або порушення трофіки CO, що призводить до десквамації ниткоподібних сосочків язика.
Клініка. Десквамативний глосит здебільшого не супроводиться суб'єктивними відчуттями, його виявляють випадково при огляді порожнини рота. Лише у виняткових випадках хворі скаржаться на відчуття печіння в язиці, парестезії при негігієнічному утриманні порожнини рота, а також значному заселенні CO грибами у разі порушення мікробної рівноваги.
Ділянки десквамації епітелію мають вигляд гнізд червонуватого кольору, різних форми (кільця, напівкільця) і величини. Грибоподібні сосочки стовщені й збільшені. Навколо осередку ураження виявляється незначний кератоз, що постійно зумовлює утворення вузької білястої смужки.
Картина змін поверхні язика не має сталого характеру. Осередки десквамації безперервно поширюються і займають інші ділянки, а раніше десквамовані знову вкриваються ниткоподібними сосочками. Нерідко осередки збільшуються, зливаються між собою, охоплюючи значні поверхні язика. На місці новоепітелізованого осередку або поблизу його може знову утворитися десквамована ділянка, яка через кілька днів вкривається епітелієм. Таким чином, протягом багатьох років виникають рецидиви, утворюючи щоразу картину ураження з різноманітними фігурами, які дещо нагадують географічну карту. Це дало підставу назвати язик при десквамативному глоситі географічним (мал. 86).
При патогістологічному дослідженні виявляють стоншення епітелію в осередках десквамації, паракератоз і помірний гіперкератоз в зонах навколо ділянок стоншення. Явища запальної інфільтрації в підлеглій сполучній тканині незначні.
Диференціальна діагностика. Захворювання необхідно диференціювати від лейкоплакії, ЧПЛ, вторинного сифілісу.
Лікування. Десквамативний глосит не потребує особливого місцевого лікування. Доцільні санація порожнини рота, усунен-
Мал. 86. Десквамативний глосит
ня різних подразників, слабколужні полоскання, достатній гігієнічний догляд за ротовою порожниною. При відчутті печіння рекомендують аплікації на язик розчину цитралю, 5—10% зависі анестезину в олійному розчині токоферолу, 0,1% розчину мефенамінату натрію. Показана гіпосенсибілізуюча терапія. За потреби до лікування соматичних захворювань залучають відповідних фахівців.
ВОЛОСАТИЙ ЯЗИК
Волосатий язик (чорний; lingua villosa; nigra) — рідкісне захворювання язика, яке полягає у зроговінні ниткоподібних сосочків, що розрослися і набули коричневого або чорного забарвлення. Захворювання трапляється як у дітей, так і в дорослих.
Етіологія волосатого язика остаточно не з'ясована. Нерідко захворювання спостерігається після перенесених інфекційних хвороб, при порушеннях функції травного каналу і печінки. Виникнення волосатого язика пов'язують із застосуванням антибіотиків, які порушують мікробну рівновагу в ротовій порожнині, пригнічують розвиток кокових і паличкоподібних форм, що сприяє розвитку дріжджеподібних грибів. Цікавою є точка зору про можливість виникнення захворювання внаслідок конституціональних зрушень, які, впливаючи на трофіку, викликають порушення обміну речовин в епітелії язика. Останнім часом висловлюється думка про те, що у виникненні захворювання певну роль відіграє фізико-хімічний чинник (алкоголь, тютюн, лікарські речовини). Певно, ці речовини призводять до розвит-
196 |
197 |

Мал. 87. Чорний воло- |
Мал. 88. Ромбоподібний |
сатий язик |
глосит, гладенька форма |
ку органної сенсибілізації, яка проявляється гіперплазією ниткоподібних сосочків з наступним їх зроговінням.
Клініка. Зміни зовнішнього вигляду язика локалізуються переважно у задній і середній третині його спинки. Ниткоподібні сосочки стовщуються, подовжуються і роговіють, сягаючи іноді 2—3 см завдовжки. Змінена частина поверхні язика звичайно має овальну, рідше трикутну форму із різною інтенсивністю забарвлення — від коричневого до чорно-бурого або чорного. Біля вершини ниткоподібні сосочки темніші, ніж біля основи. Забарвлення сосочків виникає під впливом пігментів їжі і мікрофлори (хромогенні гриби). Змінені забарвлені ниткоподібні сосочки нагадують волосся, через що язик і називають «волосатим». Захворювання триває від кількох днів до кількох тижнів. Воно супроводиться незначною сухістю CO, у деяких хворих — порушенням смакових відчуттів (мал. 87).
Діагностика чорного язика не викликає труднощів, однак слід відрізняти справжній волосатий язик від удаваного (несправжнього). Несправжня форма характеризується лише темним забарвленням поверхні язика без вираженої гіперплазії сосочків.
Лікування. Проводять санацію порожнини рота. Рекомендують кератолізуючі засоби — змащування спинки язика 5—10% розчином саліцилового спирту, 5% розчином резорцину. Ефективні ін'єкції 0,5—1 мл 0,25% розчину кальцію хлориду в комбінації з 1—2% розчином новокаїну; кріодеструкція — зрошення рідким азотом протягом 15—20 с, що сприяє відторгненню гіперплазованих сосочків.
198
РОМБОПОДІБНИЙ ГЛОСИТ
Ромбоподібний глосит (glossitis rhombia mediana) — хронічний запальний процес характерних вигляду і локалізації.
Етіологія ромбоподібного глоситу не досить з'ясована. Більшість авторів вважають його природженим утвором — унаслідок складного ембріогенезу язика утворюється надлишковий шар епітелію, який, поступово розростаючись (під впливом подразників), зумовлює появу ромбоподібного глоситу. Ряд авторів відносять ромбоподібний глосит до хронічних кандидозів.
Клініка. У задній третині язика, суворо по середній лінії, попереду жолобчастих сосочків виявляють ділянку CO ромбоподібної чи овальної форми, розміром 0,5—2,5 см, червоного або синюватого кольору, чітко відмежовану від навколишньої CO язика. Змінена зона знаходиться на рівні поверхні CO, іноді дешо виступає над її рівнем, в рідкісних випадках — помітно. Поверхня її гладенька, у деяких випадках на ній є підвищення.
Розрізняють три форми ромбоподібного глоситу: гладеньку (плоску), горбисту і папіломатозну. При гладенькій формі зона ураження не виступає над рівнем CO, поверхня її рівна, лискуча, неначе лакована, червоного кольору, інколи з синюшним відтінком, у деяких випадках вкрита роговим шаром, не має сосочків (мал. 88).
При горбистій формі ділянка ураження складається із плоских горбиків різних розмірів, які знаходяться в одній площині й відділені один від одного чітко вираженими складками. І горбики, і складки не мають сосочків. Таке розміщення горбиків нагадує
199

Мал. 89. Ромбоподібний |
Мал. 90. Складчастий |
глосит, горбиста форма |
язик |
гранітну бруківку. Змінена ділянка стабільна, не збільшується в розмірах і не змінюється протягом усього життя (мал. 89).
При пагтіломатозній формі ромбоподібного глоситу спостерігаються найбільш виражені зміни. Вона характеризується папіломатозними розростаннями, шо виступають над рівнем CO язика. Вони мають широку основу, плоскі вершини, білясторожевий колір. Діаметр ділянки ураження досягає 3—5 см.
Усі три форми, особливо гладенька, перебігають здебільшого без суб'єктивних відчуттів. Більшість хворих можуть не знати про існування у них аномалії язика. Частина із них скаржиться на відчуття печіння і болю у язиці, сухості у порожнині рота. Такі скарги відзначаються переважно у випадках запального стану ураження.
При патогістологічному дослідженні гладенької форми виявляють помірне стовщення епітелію за рахунок шипуватих клітин. У сполучній тканині відзначаються незначна запальна інфільтрація, переважно лімфоїдними клітинами, фіброз. При горбистій і папіломатозній формах в епітелії спостерігаються виражений акантоз, гіперкератоз; у сполучній тканині — запальна інфільтрація, іноді фіброз. Проліферація фіброзної тканини призводить до появи пухлиноподібного підвищення над рівнем CO.
Ромбоподібний глосит має доброякісний перебіг. Клінічна і патогістологічна картини лишаються без змін протягом багатьох років. Лише горбиста і папіломатозна форми глоситу схильні до прогресування. І хоч малігнізація трапляється досить рідко, з огляду на її можливість хворі із цими формами повинні перебувати на диспансерному обліку.
200
Диференціальна діагностика. Необхідно відрізняти ромбоподібний глосит від папіломатозу язика і грибкових уражень.
Лікування. Плоска форма не потребує лікування; навпаки, будь-яке місцеве втручання протипоказане, бо може викликати прогресування процесу.
Горбиста і папіломатозна форми у разі схильності до прогресування й малігнізації підлягають рентгенотерапії та оперативному лікуванню.
СКЛАДЧАСТИЙ ЯЗИК
Складчастий язик (lingua plicata) за зовнішнім виглядом нагадує шкіру мошонки, через шо і дістав назву «мошонкового язика» (lingua scrotalis). Це природжена аномалія форми і розмірів язика, шо трапляється як у дітей, так і в дорослих. Часто складчастий язик супроводжується помірним збільшенням всього язика — макроглосією.
Для складчастого язика характерна наявність складок на його поверхні, розміщених здебільшого симетрично. Найбільшою є поздовжня складка, вона розміщена по середній лінії. Від неї по обидва боки до країв язика відходять поперечні, менш глибокі складки. На дні і бічних поверхнях розмішені сосочки, характерні для нормальної CO язика. Ця аномалія не викликає суб'єктивних розладів і утруднень. Лише в осіб з пониженою реактивністю організму CO складчастого язика стає чутливою до різних подразників, на ній виникають тріщини й ерозії, а в складках вегетує дріжджоподібний гриб. Це призводить до розвитку катарального запалення або кандидозного гло-
201
ситу. В таких випадках з'являється відчуття печіння і болю при дії термічних і хімічних подразників (мал. 90).
При негігієнічному триманні порожнини рота в складках язика можуть скупчуватися залишки розкладеної їжі, злущені клітини епітелію, що може стати причиною поганого запаху із рота (fetor ex ore).
Діагностика складчастого язика не викликає труднощів. Слід мати на увазі, що складчастий язик може бути одним із симптомів синдрому Мелькерсона — Розенталя. Треба також відрізняти складчастий язик від склерозуючого глоситу, який виникає при третинному сифілісі і характеризується значним ущільненням, на відміну від м'якої консистенції складчастого язика.
Лікування складчастий язик не потребує. Показані профілактика ускладнень, санація і старанна гігієна порожнини рота.
НЕВРОГЕННІ ЗАХВОРЮВАННЯ ЯЗИКА
Виділяють моторні й трофічні неврози, а також розлад чутливості. Моторні неврози язика виникають у більшості випадків при ураженнях під'язикового нерва і виражаються паралічами і парезами. Нейротрофічні розлади проявляються переважно картиною вогнищевої десквамації, яка спостерігається на різних ділянках спинки язика, а іноді по всій її поверхні. Найбільше практичне значення мають порушення чутливості язика, виявом яких є анестезія, неврити, невралгія, глосодинія й глосалгія.
Невралгія язикового нерва. Ізольовано трапляється рідко. Здебільшого спостерігається одночасне ураження язикового і мандибулярного нервів як прояв захворювання третьої гілки трійчастого нерва.
Клініка. Біль у язиці сильний, приступоподібний; локалізується переважно у передній і середній третинах язика. Виникає у відповідній половині язика від різних подразників — тактильних, механічних, хімічних, термічних. Больові приступи короткочасні, тривають 1—2 хв. Біль може з'являтися від дотику ложки, а також під час приймання їжі або розмови від рухів язика. Ця обставина змушує хворого обмежувати його рухи. Внаслідок відсутності механічного очищення язик вкритий значною кількістю сіруватого або буруватого нальоту.
Лікування невралгії становить значні труднощі і не завжди ефективне. Запропонована низка способів лікування — медикаментозні, фізичні, хірургічні, рефлекторні. Лікарські засоби рідко бувають ефективними, більш задовільні наслідки дає новокаїнова блокада язикового нерва. Фізичні способи лікування, а саме: поверхнева рентгенотерапія, діатермія шийних симпатичних вузлів, іоногальванізація діють ефективніше, але через деякий час виникає рецидив. Більш сталими є результати алкоголізації язикового нерва. Цей спосіб лікування полягає у введенні 0,5
мл 80% етилового спирту з 2 мл 0,5% розчину новокаїну за типом внутрішньоротової мандибулярної анестезії, не доводячи голку на 0,5 см до кістки (місце відгалуження язикового нерва).
Найефективнішим є хірургічне втручання — резекція язикового нерва. Однак операція супроводиться втратою чутливості спинки язика, внаслідок чого її застосовують рідко.
Глосалгія (glossalgia) — неврогенне захворювання язика, що характеризується парестезією (відчуттями поколювання, печіння, пощипування, свербежу), яка локалізується в передніх двох третинах його, іноді тільки в кінчику.
У переважній більшості випадків парестезії мають симетричний характер, але бувають й однобічними, асиметричними. Виникають вони спонтанно або після приймання подразливої їжі (гострої, пряної, кислої, солоної). Тривалість приступів різна: у одних хворих парестезія виникає часто, але триває кілька хвилин, у інших — неприємне відчуття в язиці зберігається постійно, перебігає болісно, посилюючись увечері й вщухаючи
уночі.
Захворювання спостерігається переважно у жінок середнього й похилого віку, чоловіки становлять 10% загальної кількості хворих. Етіологія глосалгії до кінця не з'ясована. Виникнення захворювання пов'язують з низкою причин. Останнім часом у розвитку глосалгії значне місце відводять органічним і функціональним порушенням різних відділів ЦНС. Зміни нервової системи нерідко супроводяться вісцеральною патологією, при цьому висока частота виявлення у хворих на глосалгію захворювань органів травлення пояснюється анатомічною близькістю ядра блукаючого нерва, що Іннервує травний канал, до ядра трійчастого нерва. Досить часто причиною глосалгії буває порушення функції статевих залоз у преклімактеричний і на початку клімактеричного періодів. Також причиною глосалгії можуть бути недостатність вітамінів групи В, наприклад пелагра і
пелагроїдний стан.
Захворювання може розвинутися у зв'язку зі змінами оклюзії, викликаними порушеннями в скронево-нижньощелеп- ному суглобі. Зміни в суглобі спричиняються до подразнення вушно-скроневого нерва (n.auriculotemporalis), яке потім передається рефлекторно на язиковий нерв, що й призводить до виникнення глосалгії. Явища глосалгії розвиваються також у хворих на цукровий діабет, причому біль у язиці супроводиться болем голови, у ділянці вуха і в порожнині рота. Однією з причин глосалгії є мікрогаіьваноструми, що виникають у ротовій порожнині за наявності протезів Із різних металів. Спостерігають декілька клінічних різновидів глосалгії.
Клініка. Глосалгія, як правило, не супроводиться видимими змінами язика. Звичайно СОГТР, навіть за наявності скарг на сухість, добре зволожена. Однако у деяких випадках є ознаки гїпосалівації: CO гіперемійована, блискуча; слина тягуча,
202 |
203 |
піниста. Інколи спостерігається набряк язика, який виявляють за наявністю на ньому відбитків зубів.
У клінічній картині глосалгії домінує переважно різко виражений больовий синдром. Біль відзначається сталістю, іноді на фоні постійних больових відчуттів виникають приступи особливо пекучого болю з іррадіацією у шоку, бічні відділи шиї. Це гнітюче діє на психіку хворих, у частини із них розвивається канцерофобія. Захворювання може тривати в одних випадках місяці, в інших — роки. Інколи без лікування настає ремісія, але через деякий час знову виникає загострення.
Диференціальна діагностика. Глосалгію необхідно диференціювати від невралгії язикового нерва, для якої характерний гострий приступоподібний біль на одному боці язика і однобічний наліт.
Лікування проводять з урахуванням чинників, які зумовили виникнення глосалгії. У зв'язку з цим проводять лікування виявленого основного захворювання. У разі недостатності вітамінів групи В добрий ефект дає вітамінотерапія. За наявності канцерофобії призначають психотерапію, седативні засоби.
При місцевому лікуванні необхідно усунути подразнювальні фактори, до яких належать гострі краї зубів, протезів, неповноцінні пломби, протези із різнорідних металів. Глосодинію, пов'язану зі змінами у скронево-нижньощелепному суглобі, слід лікувати, застосовуючи відповідні конструкції протезів, які підвищують прикус.
Для місцевого лікування явно вираженої глосалгії показане застосування новокаїнових блокад за типом мандибулярної анестезії. При зменшенні слиновиділення призначають 3% розчин калію йодиду, 1% розчин пілокарпіну всередину. Добрі наслідки одержані при застосуванні електрофорезу іонів натрію, ультразвуку, діадинамічних струмів Бернара на ділянку язика, дарсонвалізації, електросну.
РОЗДІЛ 10
Передпухлинні захворювання й пухлини слизової оболонки порожнини рота і червоної кайми губ
ПЕРЕДРАКОВІ ЗАХВОРЮВАННЯ СЛИЗОВОЇ ОБОЛОНКИ РОТА І ЧЕРВОНОЇ КАЙМИ ГУБ
Процеси, що передують розвитку пухлини, називають передпухлинними, а відносно раку — передраковими. Останні відрізняються від раку відсутністю однієї чи кількох ознак, які дають право діагностувати рак.
Розвитку раку сприяють насамперед травми, особливо хронічні. Нерідко раку передують хронічні запальні захворювання, які супроводжуються ерозіями і виразками, проліферативні процеси, доброякісні пухлини.
Залежно від частоти переходу в рак розрізняють облігатні і факультативні передпухлинні процеси. Облігатні передраки без лікування обов'язково через різні проміжки часу призводять до розвитку раку. Факультативні передраки — це такі процеси, які не завжди спричинюють рак. До облігатних передраків належать: хвороба Боуена, бородавчастий передрак червоної кайми губ, абразивний преканцерозний хейліт Манганотті, обмежений передраковий гіперкератоз червоної кайми губ. До факультативних передраків відносять: лейкоплакію ерозивну і верукозну, папіломатоз, ерозивно-виразкову і гіперкератозну форми червоного плескатого лишаю та червоного вовчака, хронічні тріщини губ, шкірний ріг (фіброкератому Унни), кератоакантому, постпроменевий стоматит. Нижче будуть розглянуті
205
