
Семионкин Е.И. - Колопроктология
.pdfRzGMU.Info
5.Токсическая дилатация встречается реже, чем при ЯК. Она проявляется резким ухудшением состояния, лихорадкой выше 380, отсутствием перистальтики, вздутием живота, уменьшением дефекации. Для диагностики проводится обзорная рентгенография органов брюшной полости и УЗИ, которые выявляют значительное увеличение диаметра толстой кишки до 8 – 14 см и более (норма около 6 см).
6.Кровотечения в зависимости от локализации процесса могут проявляться рвотой кофейной гущей, меленой или алой кровью из прямой кишки, с развитием общих симптомов, характерных для кровотечения. Могут быть интенсивными. Причина их – изъязвление стенки пораженного органа с арозией крупного сосуда.
7.При развитии злокачественной опухоли на фоне болезни Крона к основному заболевания присоединяются симптомы рака.
8.Внекишечные осложнения болезни Крона – это поражение кожи, костей, суставов, глаз, печени. Они проявляются перианальными язвами, экземой, фурункулезом, пиодермией, артритами, склерозирующим сакроилеитом, холангитом, пиелонефритом и др.
18.4. Диагностика
Программа обследования больных БК:
1.Общий анализ крови, мочи.
2.Биохимический анализ крови с определением общего белка, фракций, печеночных проб, железа, натрия, калия, кальция, креатинина, мочевины.
3.УЗИ органов брюшной полости, включая ободочную кишку, согласно ее проекции на переднюю брюшную стенку.
4.Фиброэзофагогастродуоденоскопия (ФЭГДС).
5.Пальцевое исследование прямой кишки, аноскопия, ректороманоскопия, фиброколоноскопия с биопсией и гистологическим исследованием биоптатов.
6.Ирригоскопия.
7.Иммунологический анализ крови с определением иммуноглобулинов, иммунных комплексов, количества В- и Т- лимфоцитов, ревматоидного фактора, волчаночных клеток.
8.Копрологический анализ с макроскопической оценкой. Копрограмма, бактериологическое исследование, исследование на простейшие.
RzGMU.Info
Основным методом диагностики БК является эндоскопия. ФЭГДС позволяет выявить поражение верхних отделов желудочнокишечного тракта. Жесткая ректороманоскопия при БК выявляет болезнь только при поражении прямой кишки, что бывает примерно у 50 % больных. Фиброколоноскопия позволяет определить локализацию процесса, размеры поражения, наличие стриктур взятие биопсии, проведение лечебных мероприятий. Чувствительность метода около 96 %. В настоящее время используются фиброколоноскопы с ультразвуковыми датчиками, что улучшает диагностику. Следует отметить необходимость осторожного проведения ФКС в острой стадии заболевания, в виду опасности перфорации кишки. Исследование должно проводиться опытным врачом эндоскопистом. Слизистая оболочка при осмотре имеет вид “булыжной мостовой”, Это объясняется тем, что в результате прогрессирования воспалительного процесса в подслизистом слое интактные островки слизистой оболочки приподнимаются в виде бугорков. Среди выступающих бугорков в стенке кишки обнаруживаются множественные язвы и трещины щелевидно-линейной формы. Одной из характерных особенностей БК является прерывистость, регионарность поражения, а также более редкое выявление форм, когда поражается вся толстая кишка. Поражение прямой кишки отмечается у 50 % больных в отличие от ЯК. При осмотре видно чередование здоровых участков слизистой с участками поражения. Язвы не являются обширными, сливными, как при неспецифическом язвенном колите. Характерно наличие сегментарных сужений кишки.
Ирригография. Основными рентгенологическими признаками БК является сегментарность поражения с вовлечением в процесс отдельных сегментов желудочно-кишечного тракта, наличие неизмененных участков кишки между пораженными сегментами, Контур кишки волнистый или неровный, язвы продольные, могут быть псевдодивертикулы, представляющие собой и глубокие язвы. При сужении кишки наблюдается симптом шнура (рис. 46).
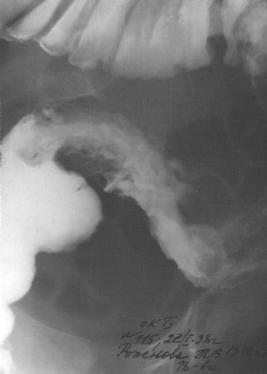
RzGMU.Info
Рис. 46. Прицельная рентгенограмма сигмовидной кишки. Болезнь Крона – гранулематозный колит. Гистологическое подтверждение диагноза. Видна деформация сигмовидной кишки с неровными контурами,
сужение просвета на ограниченном участке
Иногда для диагностики воспалительных заболеваний толстой кишки применяют селективную ангиографию брыжеечных артерий. При БК выявляются изменения не только интрамуральной части сосудов, как при ЯК, но и брыжеечной их части.
УЗ диагностика может диагносцировать ранние стадии БК: видна утолщенная стенка кишки (симптом пораженного полого органа). Однако этот метод является ориентировочным и требует уточнения другими методами, так как утолщение стенки кишки может быть и при других болезнях кишечника (рак, язвенный колит).
Гистологическое исследование биоптата является важным в диагностике. Выявляется микроскопически картина неспецифического воспаления с распространением на всю стенку кишки. На фоне воспалительно-клеточного инфильтрата (лимфоциты, плазматические клетки, гистиоциты, эозинофилы) характерными являются саркоидоподобные клетки.
Лабораторные исследования выявляют анемию, ускорение СОЭ, сдвиг формулы лейкоцитов влево, диспротеинемию, гипопротеинемию, дефицит витаминов, микроэлементов.
RzGMU.Info
БК необходимо дифференцировать с заболеваниями, протекающими с болями в животе, диареей, с примесью крови и слизи. Но в первую очередь следует дифференцировать с язвенным колитом, туберкулезом кишечника, раком, амебиазом, дизентерией, псевдомембранозным и ишемическим колитом
18.5. Лечение
Современная концепция лечения предполагает использование кортикостероидов, особенно при тяжелых формах болезни. При легких формах назначают 30 – 40 мг преднизолона ежедневно в течение недели, с постепенным снижением до 20 мг к 4 неделе лечения. Затем постепенно в течение 2 – 4 месяцев доза снижается до полной отмены. При умеренно выраженной активности назначают 40 – 60 мг преднизолона по этой же схеме. При тяжелых формах болезни проводят внутривенное введение гидрокортизона (начальная доза 100 мг 3 раза в день в течение 5 дней), с последующим заменой преднизолоном внутрь по 40 – 60 мг в сутки, с постепенным снижением дозы при достижении эффекта. Альтернативным методом является применение аминосалицилатов: сульфасалазина (2,0 – 6,0 г в сутки), месалазина (до 2,4 г в сутки). Однако, целесообразно в ряде случаев сочетание в лечении гормонотерапии и аминосалицилатов. Обязательно назначение метронидазола (1,5 – 2,0 г в сутки внутрь или метрагила внутривенно). При наличии сопутствующей инфекции, что часто имеет место при дисбактериозе, назначают фторхинолоны (ципрофлоксацин по 500мг два раза в день). Азатиоприн (из расчета 2 – 2,5 мг на кг, курс не менее 4 недель) рекомендуется применять вместе со стероидами при отсутствии ремиссии заболевания. Перспективным считается применение интерлейкинов, спирулины.
Назначается механически и химически щадящая диета с повышенным содержанием белков, витаминов, ограниченным количеством грубой клетчатки, молока. Не рекомендуется употребление большого количества сахара, так как это может привести к обострению болезни. Дефицит железа, витаминов, фолиевой кислоты, микроэлементов корригируется соответствующими препаратами.
В тяжелых случаях целесообразно применение парэнтерального питания, нутритивной поддержки, инфузионной терапии с введением достаточного количества жидкостей и калия. Препараты крови применяются при анемии и кровотечении.
RzGMU.Info
Лечение включает также десенсибилизирующую и седативную терапию. После уменьшения остроты процесса назначается ГБО. Проводятся работы по применению низкоинтенсивного лазерного излучения, озонотерапии.
Показания к хирургическому лечению БК. Абсолютные показания:
1.Полная кишечная непроходимость, обусловленная стриктурами.
2.Осложнения – перфорация, абсцессы, внутренние свищи, острая токсическая дилатация (не поддающаяся консервативной терапии, в том числе эндоскопическому устранению ее), повторные профузные кровотечения, злокачественные опухоли на фоне основного заболевания.
Относительными показаниями к хирургическому вмешательству являются отсутствие эффекта от адекватной медикаментозной терапии при тяжелых формах болезни, а также такие осложнения, как стриктуры, свищи.
Принципы оперативного лечения БК:
1.Ограниченная резекция патологического очага.
2.Избегать наложения обходных анастомозов.
3.При толстокишечной локализации поэтапное хирургическое лечение в настоящее время не применяется.
Оперативное лечение выполняется на фоне интенсивной комплексной медикаментозной терапии. Целесообразно хирургическое лечение проводить в специализированных отделениях, где имеются специалисты по этой патологии.
Прогноз. Течение БК намного тяжелее, чем язвенного колита. У большинства больных прогноз в целом благоприятен, хотя у ряда больных болезнь может быстро прогрессировать и проводимое лечение быть неэффективным. Общая смертность больных БК в 2 раза выше, чем в общей популяции, особенно у лиц молодого возраста. Для улучшения результатов лечения больных требуется тщательное медицинское наблюдение и обследование, комплексное лечение. Необходимо создание Национального фонда для больных с
неспецифическими заболеваниями кишечника.
RzGMU.Info
ГЛАВА 19. СИНДРОМ РАЗДРАЖЕННОГО КИШЕЧНИКА (СРК)
СРК (син. колика кишечная слизистая – colica mucosa) – функциональное нарушение толстой кишки без патоморфологических изменений в кишечной стенке. По современным данным встречается у 20 – 30 % населения, в основном в цивилизованных странах, где употребляются рафинированные продукты питания с малым содержанием клетчатки. Чаще бывает у женщин.
19.1. Этиология и патогенез
Этиология и патогенез заболевания до конца не ясны. Придается большое значение нервному стрессу, психическим и психосоматическим факторам, характеру питания (употребление рафинированной пищи с малым содержанием клетчатки), неупорядоченному употреблению лекарственных препаратов и т.д. Определенное значение отводится регуляторным нарушениям диффузной эндокринной системы толстой кишки.
19.2. Клиника
Основные симптомы заболевания боли в животе, в том числе и диффузные (могут исчезать после стула), запоры и поносы или их чередование, метеоризм, чувство распирания в животе, гастроколический синдром. Все эти проявления интенсифицируются нервным фактором, а у ряда женщин также менструальным циклом. Более чем у двух третей больных СРК сочетается с патологией внутренних органов, преимущественно функционального характера: дискинезией желчного пузыря, нейроциркуляторной дистонией, астенизацией нервной системы, альго и дисменореей у женщин и т.д.
19.3. Диагностика
Диагностика СРК основывается на клинике. Общий вид больного при осмотре чаще хороший и не соответствует обилию соматических жалоб. При пальпации брюшной стенки может быть болезненность по ходу кишечника, спазм его. Следует обращать особое внимание на нервно-психический статус больного.
RzGMU.Info
Применение ректороманоскопии, фиброколоноскопии, ирригографии (в том числе и для определения несостоятельности баугиниевой заслонки) позволяет исключить другие заболевания кишечника. Нередко больные плохо переносят эти процедуры и даже пальцевое исследование прямой кишки из-за спазма кишечника и болей. Подготовку к ирригографии и колоноскопии целесообразно проводить без приема касторового масла внутрь и очистительных клизм, такими препаратами, как фортранс, нервофлукс.
19.4. Лечение
Лечение СРК представляет трудную задачу. Назначается диета, содержащая пектины, пищевые волокна, крупы (гречневая, овсяная), обильное питье до 1,5 – 2 л жидкости в сутки. В зависимости от характера психопатологических синдромов применяются транквилизаторы, антидепрессанты, психостимуляторы растительного происхождения; назначаются эубиотики, полиферментные препараты, адсорбенты газов кишечника (эспумизан), спазмолитики, поливитамины, имодиум. При гастроколическом синдроме используют антихолинэргические средства (бускопан, метацин, платифиллин, беладонну). Перспективным в лечении считается применение антагонистов серотониновых рецепторов. Возможно применение кишечных промываний лекарственными препаратами, в частности изотоническим раствором хлорида натрия. Учитывая, что почти у всех больных с СРК имеются нарушения баланса кишечной микрофлоры, проводится коррекция дисбиоза, в том числе пробиотиками, в частности ацидофильным лактобациллином (Халиф И.Л., Бугаев Д.В., 1998). Целесообразна коррекция сопутствующих заболеваний, а также физиотерапевтическое и санаторно-курортное лечение. Лечение СРК желательно осуществлять совместно с психоневрологом.
RzGMU.Info
ГЛАВА 20. ДИСБИОЗ КИШЕЧНИКА
Дисбиоз кишечника (другое название дисбактериоз – dysbakteriosis) –изменение состава нормальной микрофлоры кишечника не является самостоятельным нозологическим заболеванием. Он сопровождает многие болезни человека, может иметь клинические последствия и усугублять течение основного заболевания.
По данным литературы, распределение микробов в желудочно-кишечном тракте неравномерно: в желудке и тонкой кишке сравнительно мало микробов (до 10 в третьей и четвертой степени на один мл содержимого). Желудок практически стерилен, благодаря секреции соляной кислоты. В тонкой кишке появляются лактобациллы, стрептококки, бактероиды и эубактерии. Количество бактерий резко возрастает в толстой кишке, так в одном грамме содержимого слепой кишки содержится свыше 2 млрд микроорганизмов. Состав микрофлоры толстой кишки многообразен. Анаэробные бактерии (бифидобактерии, бактероиды, споровые формы) составляют более 90 % общего количества микробов; аэробные (кишечная палочка, лактобациллы и др.) – 1 – 4 %; остаточная микрофлора стафилококки, клостридии, протей и дрожеподобные грибы – 0,01 – 0,001 % общего количества микробов.
Микроорганизы, содержащиеся в различных отделах желудочно-кишечного тракта находятся в состоянии постоянного взаимодействия между собой и макроорганизмом. При определенных условиях возможна миграция микрофлоры из одних отделов кишечника в другие и микрофлора становится чужеродной (аллохтонной) для данного отдела ЖКТ.
Причин, способствующих дисбиозу много: это и гипо и ахлоргидрия желудка, хронические заболевания органов пищеварительного тракта, операции (резекция желудка, кишечника), иммунодефицит. Дисбиотические нарушения в ЖКТ наступают и после лечения антибактериальными препаратами больных с различными инфекционно – воспалительными заболеваниями, особенно при бесконтрольном их применении и самолечении.
RzGMU.Info
20.1. Клиника
Клиническая картина характеризуется болями в животе, поносами. У ряда больных может быть стул с примесью слизи и крови, анемия, снижение веса.
20.2. Диагностика
Проводится посев кала на флору с лабораторным выявлением дисбиоза кишечника. Необходимо учитывать, что под маской дисбиоза могут скрываться многие болезни кишечника, в том числе и опухолевые заболевания.
20.3. Лечение
Лечение дисбиоза кишечника заключается в нормализации его микрофлоры. На первом этапе лечения при необходимости по показаниям проводится противомикробная и антибактериальная терапия (специфические фаги, аминосалицилаты, метронидазол, интетрикс, эрсефур, бактиспорин, споробактерин, биоспорин и т.д.). Лишь после этого проводится второй этап лечения бифидо – и лактосодержащими препаратами (бифидумбактерин, бифидумбактерин форте, бифилиз, бифиформ, линекс и т.д.) для восстановления собственной (аутохтонной) флоры. Лечение проводится на фоне приема стимуляторов роста микроорганизмов и пищевых добавок (лактулоза, хилак-форте, пищевые волокна).
RzGMU.Info
ГЛАВА 21. ИШЕМИЧЕСКИЙ КОЛИТ. COLITIS ISCHAEMICA
В основе заболевания чаще лежит сегментарное поражение толстой кишки, вследствие органического или функционального изменения состояния сосудов.
21.1. Этиология и патогенез
Наиболее часто дефицит кровоснабжения в кишечной стенке возникает вследствие атеросклеротического поражения сосудов брыжейки, реже диабетической ангиопатии, узелкового периартериита.
Причиной развития ишемического колита может быть также спазм сосудов, недостаточность кровообращения при сердечной слабости, гипотензивномсиндроме, интеркуррентных заболеваниях.
Наиболее часто дефицит кровоснабжения наблюдается в дуге Риолана (анастамоз между ветвями средней и левой ободочных артерий), вследствие чего страдает кровоснабжение левого изгиба и нисходящей ободочной кишки. Заболевание встречается наиболее часто в возрасте старше 50 – 60 лет, несколько чаще у женщин.
Нарушение артериального кровообращения в стенке кишки приводит к частичному или полному некрозу ее стенки (от изъязвлений слизистой оболочки до полного некроза).
21.2. Клиника
Выделяют три формы болезни: 1) транзиторный ишемический колит (заканчивается спонтанно выздоровлением); 2) хронический персистирующий колит (возможно развитие стриктуры и кишечной непроходимости); 3) гангренозный ишемический колит (приводящий к гангрене кишки).
Убольных появляются проходящие непостоянные боли, чаще
влевой половине живота, по типу абдоминальной жабы. В ряде случаев боли могут иметь определенный ритм: покой – прием пищи
– боли – покой. Иногда, особенно после приема обильной пищи, может возникать понос с кровью. Пальпаторно выявляется болезненность левой половины живота. При развитии стриктуры наблюдается клиника хронической обтурационной непроходимости кишечника.
При тяжелых формах нарушения кровообращения может
