
гематология
.pdf-RF>0,8;
-количество бластов в периферической крови на 8-й день, после 7-
дневной преднизолоновой профазы, не превышает 1000 в 1 мкл;
-отсутствуют транслокации t(9; 22) или/и BCR-ABL рекомбинации;
-полная ремиссия на 33-й день лечения.
Для отнесения пациента в группу среднего риска необходимо наличие у
него всех 4 критериев.
Группа высокого риска (HR.G) отличается:
-наличием бластов в периферической крови на 8-й день после 7-дневной преднизолоновой профазы более 1000 в 1 мкл;
-наличием транслокации t(9; 22) или/и BCR-ABL рекомбинации;
-отсутствием полной ремиссии на 33-й день лечения.
Присутствие хотя бы одного из вышеперечисленных критериев относит пациента в группу высокого риска.
Пациенты с медиастинальной опухолью всегда причисляются к группе среднего риска, даже тогда, когда фактор риска <0,8. Если медиастинальная опухоль на 33-й день полностью не исчезла, но уменьшилась на 30% от исход-
ной величины, то терапия продолжается согласно фазе 2 протокола 1. Если че-
рез неделю после протокола 1 при компьютерной томографии обнаруживается остаточная медиастинальная опухоль, то она удаляется и исследуется на нали-
чие лейкозных инфильтратов. В случае, когда остаточные лейкозные инфильт-
раты не устанавливаются, терапия по группе среднего риска доводится до кон-
ца. Если же лейкозные инфильтраты имеют место, то продолжение терапии ве-
дется согласно терапевтическому протоколу группы высокого риска, где пер-
вый блок HR - 1 упраздняется. Если медиастинальная опухоль на 33-й день ос-
тается и составляет более 30% первоначального объема, то пациент причисля-
ется к группе высокого риска.
Терапевтические протоколы. Дозировка медикаментов осуществляется в соответствии с площадью поверхности тела пациента. У грудных детей назна-
чаемая доза уменьшается в первые 6 месяцев жизни до 2/3, с 7 до 12 месяцев до
3/4 дозы, рассчитанной на поверхность тела. Каждый раз перед началом нового этапа лечения вновь определяется площадь поверхности тела и рассчитываются соответственно дозы препаратов. При интралюмбальных инъекциях и при об-
лучении головы дозировка осуществляется в соответствии с возрастом.
Терапия больных со стандартным и средним факторами риска следующая.
Программа ALL-BFM-2000. Протокол I (рис. 10).
Первая фаза. Преднизолон назначается из расчета 60мг/м2 внутрь с 1-го по 28-й день, затем снижение дозы каждые 3 дня. При внутривенном введении преднизолона доза его увеличивается в 3 раза. У пациента с высокой начальной массой лейкозных клеток и/или выраженной органомегалией начальную дозу необходимо назначать из расчета 20 мг/м 2, до снижения уровня лейкоцитов в периферической крови ниже 20-10 9/л, чтобы избежать острого синдрома рас-
пада бластов.
В зависимости от клинического ответа на терапию (уменьшение органов),
лабораторных показателей (уменьшение числа лейкоцитов, содержания моче-
вой кислоты, мочевины, креатинина, калия) дозу преднизолона нужно быстро увеличивать до окончательной (60 мг/м2) не позднее 5-го дня терапии. Накопленная суммарная доза преднизолона в первые 7 дней не должна превысить 210 мг/м2.

Рис. 10. Протокол I программы ALL-BFM-2000.
Метотрексат интралюмбально назначается в дни 0/1, 15, 29-й. Возрастные дозы: <1года - 6 мг; >1 года < 2 лет - 8 мг; >2 лет <3 лет - 10 мг; >3 лет - 12 мг.
При начальном поражении ЦНС метотрексат интралюмбально вводится дополнительно на 8 и 21-й день, в этом случае во время всех пункций (кроме первой - диагностической в 0/1 день) интралюмбально вводятся 3 медикамента соответственно возрасту.
|
|
|
Таблица 20 |
|
|
|
|
Возраст |
Метотрексат |
Цитозар |
Преднизолон |
|
|
|
|
< 1 года |
6 мг |
16 мг |
4мг |
|
|
|
|
> 1 <2 лет |
8 мг |
20 мг |
бмг |
|
|
|
|
> 2 <3 лет |
10 мг |
26 мг |
8мг |
|
|
|
|
> 3 лет |
12 мг |
30 мг |
10 мг |
|
|
|
|
Винкристин - вводится в дозе 1,5 мг/м2 внутривенно (макс. доза 2 мг) на
8, 15, 22, 29-й день.
Рубомицин - вводится из расчета 30 мг/м2 внутривенно капельно в тече-
ние 1 часа на 8, 15,22, 29-й день. Перед первым введением рубомицина делают-
ся ЭКГ и эхография сердца.
L-Аспарагиназа (L-ASP) - вводится в дозе 5000 ед/м2 внутривенно ка-
пельно в течение 1 часа на 12, 15, 18, 21, 24, 27, 30 и 33-й день. Возможны тя-
желая аллергическая реакция, гипергликемия и нарушение свертывания крови.
Необходимо проводить лабораторный контроль свертывания крови (фибрино-
ген, ATIII, плазминоген), уровня сахара. При развитии анафилаксии возможна замена на эрвиназу.
Вторая фаза. Условия для начала фазы 2 протокола I следующие: полная ремиссия в костном мозге, менее 5 % бластов в миелограмме; при начальном поражении ЦНС - полная ремиссия в ЦНС; при медиастинальной опухоли -
уменьшение размеров опухоли до 30% ее начальной величины; удовлетвори-
тельное общее состояние; отсутствие тяжелой инфекции; креатинин в пределах возрастной нормы; лейкоциты более 2-10 9/л; гранулоциты - более 0,5-10 9/л;
тромбоциты больше 50-10 9/л.
Циклофосфан (ЦФ) - вводится в дозе 1000 мг/м2 внутривенно капельно в течение часа на 36-й и 64-й день лечения. Контроль диуреза и профилактика цистита проводятся следующим образом: гидратация 3000 мл/м2 за 24 часа;
фуросемид из расчета 0,5 мг/кг внутривенно на 6 и 12-й час после циклофосфа-
на; месна (урометоксан) - 400мг/м2 внутривенно на 0,4 и 8 часу от начала инфу-
зии циклофосфана.
6-Меркаптопурин (6-МП) - 60 мг/м2 в сутки внутрь, 36-63-й дни лечения.
Общая кумулятивная доза 6-МП должна составить 1680 мг/м2 (28-60 мг/м2).
Цитозар (ARA-C) - 75 мг/м2 в сутки внутривенно в виде 4-дневных бло-
ков: 38, 39,40, 41-й день; 45, 46, 47, 48-й день; 52, 53, 54, 55-й день и 59, 60, 61, 62-й день. После начала ARA-C блок желательно не прерывать. Если начало
ARA-C блока откладывается или он прерывается, одновременно прекращается
прием 6-МП. Выпавшее лечение 6-МП нужно подтянуть до общей плановой кумулятивной дозы, равной 1680 мг/м2.
Метотрексат интралюмбально вводится в соответствующей возрасту дозе
(фаза 1) в начале второго (45-й день) и четвертого (59-й день) блоков цитозара.
Пациенты с начальным поражением ЦНС получают вместе с метотрексатом цитозар и преднизолон интралюмбально.
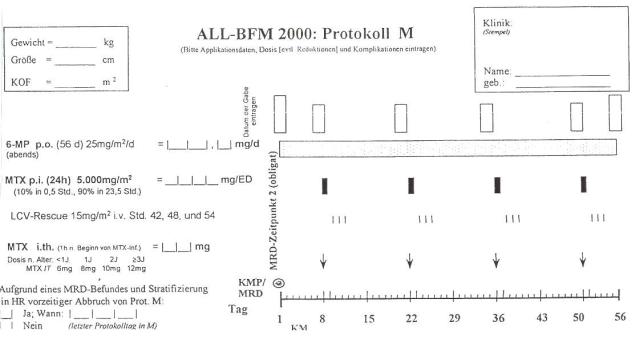
Программа ALL-BFM-2000. Протокол М (рис. 11).
Начинается через 2 недели после завершения протокола 1. Основные ус-
ловия для начала этого протокола: отсутствие инфекций; лейкоциты больше
1,5-10 9/л; гранулоциты больше 0,5-10 9/л; тромбоциты больше 50-10 9/л.
Рис. 11. Протокол М программы ALL-BFM-2000.
6-Меркаптопурин назначается из расчета 25 мг/м2 в течение 8 недель c 1-
го по 56-й день протокола.
Метотрексат назначается в дозе 5 г/м2 1/10 общей дозы вводится в тече-
ние 30 мин; 9/10 общей дозы вводятся в течение 23,5 ч путем длительной ин-
фузии. Его назначают на 8, 22, 36, 50-й день от начала протокола М.

Лейковорин дается из расчета 15 мг/м2 внутривенно струйно или внутрь в таблетках на 42, 48 и 54-й час от начала введения МТХ. Расчет дозы лейково-
рина осуществляется по специальной таблице в зависимости от уровня МТХ в сыворотке крови. Если на 54-й час уровень МТХ в сыворотке более 0,25
ммоль/л, то требуются дополнительные введения лейковорина, рассчитанные по таблице. (Норма МТХ в сыворотке крови составляет 0,2 ммоль/л.)
МТХ интралюмбально вводится через 2 часа от начала внутривенной ин-
фузии МТХ в возрастной дозировке.
Программа ALL-BFM-2000. Протокол II (рис. 12).
Рис. 12. Протокол II программы ALL-BFM-2000.
Первая фаза. Проводится через 2 недели после протокола М. Условия для начала протокола II следующие: продолжающаяся полная ремиссия; хорошее
общее состояние больного; отсутствие инфекций; лейкоциты больше 2,5-10 9/л;
гранулоциты больше 1-10 9/л; тромбоциты больше 100-10 9/л.
Дексаметазон 10 мг/м2 внутрь с 1-го по 22-й день от начала протокола,
затем дозу уменьшают каждые 3 дня на 1/3 до полной отмены.
Винкристин 1,5 мг/м2 - 4 внутривенных введения 8, 15, 22, 29-й день с интервалом в 1 неделю (макс. доза 2 мг).
Доксарубомицин (DОХ) 30 мг/м2 инфузия в течение 1 часа 8, 15, 22, 29-й
день. Перед 1-м и 3-м назначением необходимо провести ЭКГ и эхокардиогра-
фическое исследования: при признаках снижения сократительной функции миокарда следует прекратить дальнейшее применение ADR.
L-Аспарагиназа 10000 ЕД/м2 - инфузия в течение 1 часа на 8, II, 15, 18-й
день.
Вторая фаза. Условия для начала 2-й фазы протокола II: отсутствие ин-
фекций; нормальный возрастной уровень креатинина в сыворотке крови; лей-
коциты больше 2-10 9/л; гранулоциты больше 0,5-10 9/л; тромбоциты больше
50-10 9/л.
Циклофосфан 1000 мг/м2, инфузия в течение 1 часа на 36-й день от начала протокола. Контроль диуреза и профилактика цистита такие же, как и в прото-
коле 1.
6-Тиогуанин (6-TG) 60 мг/м2 внутрь в 36-49-й дни, всего 14 дней.
Цитозар (ARA-C) 75 мг/м2 внутривенно ежедневно двумя блоками через
4 дня; 38, 39, 40, 41, 45, 46, 47, 48-й дни. Желательно не прерывать блока ARA- C. Если же нужно перенести или прервать блок ARA-C, то следует прекратить и прием 6-TG. Выпавшие назначения 6-TG нужно подтянуть до плановой сум-
марной дозы 840 мг/м2.
МТХ интралюмбально вводится в возрастных дозировках на 38 и 45-й
день от начала протокола.
Облучение головы. При хорошем клиническом состоянии облучение го-
ловы начинается с 38 дня протокола II. Доза облучения зависит от возраста и от изначального вовлечения ЦНС.
|
|
Таблица 21 |
|
|
|
Возраст |
Без вовлечения ЦНС |
С вовлечением ЦНС |
До года |
Не проводится |
Не проводится |
От 1 года до 2 лет |
12 Гр |
18 Гр |
Старше 2 лет |
18 Гр |
24 Гр |
|
|
|
Поддерживающая терапия. Поддерживающая терапия проводится в те-
чение 2 лет (общая длительность XT 2,5 года от начала лечения) двумя препа-
ратами. 6-Меркаптопурин 50 мг/м2 внутрь, ежедневно. Метотрексат 20 мг/м2
внутрь 1 раз в неделю. В день приема метотрексата необходимо контролиро-
вать общий анализ крови и регулировать дозу поддерживающей терапии в за-
висимости от уровня лейкоцитов.
Таблица 22
Уровень лейкоцитов |
Доза 6-МП/МТХ |
Менее 1·10 9/л |
0% |
1-2·10 9/л |
50% |
2-3·10 9/л |
100% |
Более 3·10 9/л |
150% |
Больные HRG после 33-го дня от начала XT-лечения ведутся по рецидив-
ным протоколам лечения ОЛЛ.
Осложнение цитостатической терапии можно разделить на специфиче-
ские и неспецифические. Некоторые цитостатические препараты вызывают ха-
рактерные осложнения: винкристин – нейротоксичность (невриты, параличи,
атаксия, слепота), синдром неадекватной секреции антидиуретического гормо-
на, алопецию; рубомицин – кардиотоксичность (кардиомиопатия-тахикардия,
трофические изменения ЭКГ, одышка, падение артериального давления); аспа-
рагиназа – аллергические реакции вплоть до анафилактического шока, пораже-
ния печени (липидоз), поджелудочной железы, в том числе кетоацидоз; цикло-
фосфан – геморрагический цистит, токсический гепатит, синдром неадекват-
ной секреции антидиуретического гормона.
Неспецифические осложнения цитостатической терапии могут быть ин-
фекционные и неинфекционные. Неинфекционные осложнения объединяют термином цитостатическая болезнь. Важнейшими признаками ее являются уг-
нетение нормального кроветворения (тяжелые гранулоцитопении, тромбоци-
топении и анемии), поражения желудочно-кишечного тракта (стоматит, вы-
званный как цитостатиком, так и грибами, вирусами, бактериями), цитотокси-
ческая энтеропатия (с преобладанием явлений энтерита или колита), пораже-
ния печени (токсико-аллергический гепатит, гепатодистрофия), сердца (кар-
диомиопатия), легких (цитостатическая пневмопатия, пневмоцистная пневмо-
ния), почек (интерстициальные поражения, обтурация канальцев мочевой ки-
слотой), нервной системы (энцефалопатия, проявляющаяся в виде синдрома апатии, возможно также развитие отека мозга), повышенный риск развития злокачественных опухолей.
Для профилактики синдрома лизиса опухоли в момент начала интенсив-
ной цитостатической терапии проводят жидкостную терапию (суточный объем водной нагрузки с учетом выпиваемой жидкости достигает полутора возрас-
тных потребностей) в сочетании с аллопуринолом (суточная доза 10 мг/кг,
разделенная на три приема внутрь) и назначением бикарбоната натрия, ибо мо-
чевая кислота лучше растворяется в щелочной среде.
Отдаленными последствиями облучения черепа могут быть трудности в учебе, эндокринопатии, включая гипотиреоз, задержку роста, а облучения яи-
чек – нефертильность, которая может потребовать в перспективе даже назначе-
ния тестостерона.
Симптоматическая терапия. Гемотрансфузии применяют при агрануло-
цитозе, сочетающемся с тромбоцитопенией. В этих случаях кровь переливают ежедневно. Оптимально подбирать донора по антигенной системе HLA
Детям с анемией и Hb менее 70 г/л и гематокритом ниже 30% переливают эритроцитную массу (приблизительно 4 мл на 1 кг массы тела). При глубокой тромбоцитопении (менее 10 х 109/л) и наличии геморрагического синдрома пе-
реливают тромбоцитную массу. Детям с промиелоцитарным лейкозом, учиты-
вая их склонность к ДВС-синдрому, вместе с цитостатической терапией назна-
чают переливания свежезамороженной плазмы, гепарин (200 ЕД/кг в сутки,
разделенные на 4 инъекции; по показаниям дозу увеличивают).
Инфекционные осложнения типичны для больных ОЛ. Оптимально в стационаре следует помещать детей в отдельные боксы или палаты при строжайшем соблюдении правил асептики и антисептики. Любое повышение температуры тела рассматривают как признак инфекции. Антибиотики до выделения возбудителя назначают исходя из установленного факта широкого распространения у больных условно-патогенной флоры. Профилактическое назначение системных антибиотиков не рекомендуется.
Новые методы лечения больных ОЛ, прежде всего, касаются различных аспектов трансплантации костного мозга, что особенно важно для больных ОнЛЛ, у которых часто в процессе лечения возникает аплазия костного мозга.
Трансплантируют аллогенный костный мозг с удаленными Т-лимфоцитами или очищенный аутологичный костный мозг. Аллогенный костный мозг,
совместимый по основным HLA-антигенам, пересаживают сразу по достиже-
нии первой ремиссии. Аутогенный костный мозг больного забирают сразу по достижении ремиссии, обрабатывают его моноклональными антителами с им-
муноцитотоксинами (например, с рицином) и фармакологическими препарата-
ми (например, гидропероксициклофосфамидом) и вводят больному.
