
Zabolevania_parodonta_-_Danilevsky_N_F
.pdfредних и всех поверхностей премоляров и моляров нижней челюсти наиболее удобное положение врача — перед больным.
При удалении зубного камня с язычной поверхности нижних центральных зубов врачу удобнее находиться позади больного, голова которого несколько запрокинута назад.
Впроцессе работы врач соблюдает определенную последовательность.
1.Анализ рентгенограмм: оценка локализации, консистенции, количества поддесневого зубного камня, его топографо-анатомических связей с пародонтальными карманами, степени деструкции костной ткани альвеолы. Определе ние объема работы в одно посещение.
2. Антисептическая обработка полости рта не раздражающими препарата ми с помощью шприца или распыляющего устройства стоматологической установки. Особенно тщательно обрабатывают предполагаемую область вме шательства и межзубные промежутки.
3. Обезболивание: анестетики и разновидность анестезии выбирают инди видуально в зависимости от общего состояния больного, переносимости, характера и объема вмешательств.
4. Обработка десневого края и пришеечной области зубов йодсодержащим раствором. Кроме того, что интенсивно окрашенный зубной камень хорошо обозрим, он становится менее плотным, дополнительно дезинфицируется опе рационное поле, определяются его границы и интенсивность воспаления. Раствор состоит из 12 г йодида цинка, 40 г кристаллического йода, 40 г дистил лированной воды и 80 г глицерина.
Если зубные отложения довольно прочные, предварительно на участок их удаления можно положить аппликации с протеолитическими ферментами на 7—10 мин. После аппликации зубные отложения менее стойко фиксированы
кзубам (рис. 233).
Инструмент во время удаления следует прочно зафиксировать в руке в по ложении писчего пера. Рабочая рука врача устанавливается на челюстях или зубах больного, а ее движения с инструментом дополнительно ограничивают ся пальцами левой руки. Если зубы подвижны, их следует удерживать пальца ми, противодействуя направлению силы давления рабочего инструмента, или фиксировать вдоль оси (рис. 234, 235).
Удалять зубной камень начинают с пришеечной области зуба, постепенно продвигаясь к верхушке. Для этого под камень подводят соответствующий ин струмент и скользящими движениями отделяют его от твердых тканей зуба вверх или в стороны. Чтобы легче отколоть камень от зуба, иногда инструмент используют в качестве рычага, а точкой опоры служит палец (рис. 236). Снятие камня чередуют с антисептическим промыванием межзубных промежутков и пародонтальных карманов. При этом можно использовать аппарат для ваку- ум-кюретажа, с помощью которого удаляют из пародонтальных карманов мельчайшие частички зубного камня.
Зубной камень необходимо удалить со всех поверхностей зуба до тех пор, пока они не станут гладкими. При этом вместе с камнем снимаются поверхно-
'7* |
259 |
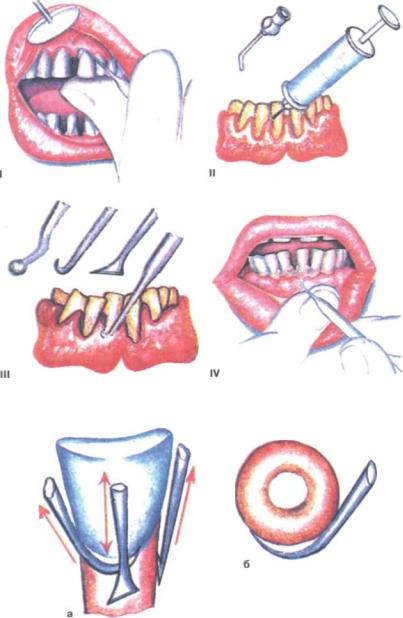
Рис. 233. Начальные этапы удаления зубного камня:
I - фиксация зуба; II - промывание пародонтальных карманов; III - положение инструмента: IV — удаление зубного камня экскаватором; V - удаление зубного камня различными крючка ми: а - направление движения инструмента; б - соотношение кривизны кюретки и зуба
260
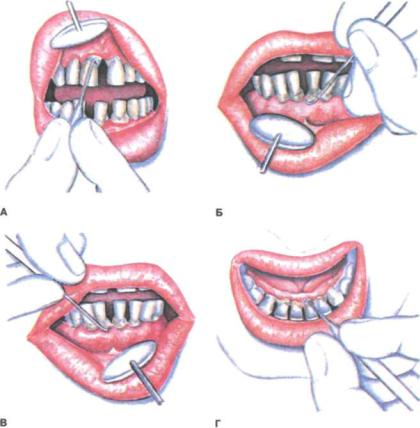
Рис. 234. Расположение инструментов при удалении зубного камня с медиальной поверхности^ (А), |Т(Б),Т| (В) и с язычной поверхности рГ(Г)
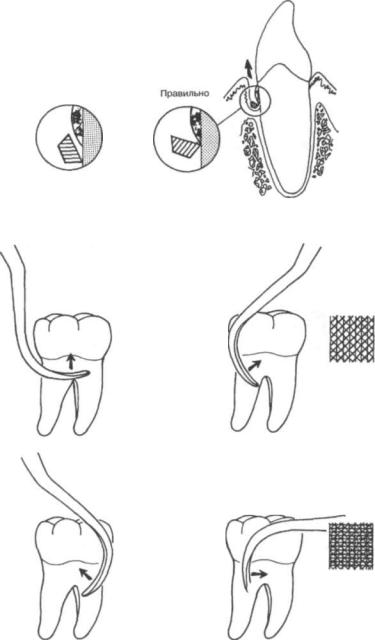
стные слои пораженного цемента или даже дентина корня зуба (рис. 237). После удаления камня необходимо провести полирование твердых тканей зуба с помощью щеточек, резиновых чашечек и др., используя специальные пасты. Например, применяют пасту следующего состава: 10 г пемзы, 10 г глицерина, 5 капель 3% настойки йода. Можно использовать зубной порошок, мел, поро шок фосфат-цемента и др. В настоящее время имеется много разновидностей профилактических паст для удаления зубных отложений и полирования поверхности корня. Полированные поверхности коронки, шейки и корня зуба необходимо покрыть фторсодержащим лаком или аппликациями реминерализующих растворов: 10% глюконата кальция, 2% натрия фторида.
Удалять камень следует очень осторожно, не травмируя дно и стенки пародонтального кармана, а также слизистую оболочку десны. Несоблюдение этого
261
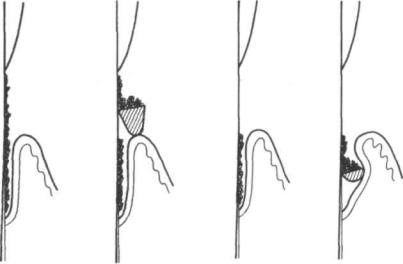
Рис. 235. Схема удаления наддесневоРис. 236. Схема использования кюретго камня серповидным крючком ки для удаления поддесневого камня
и обработки поверхности корня
правила сопровождается обильным кровотечением, маскирующим операци онное поле, затрудняющим дальнейшее выполнение манипуляций, и вызыва ет обострение дистрофически-воспалительного процесса в пародонте.
Возникшее кровотечение можно остановить при помощи 3% раствора пе рекиси водорода, гемостатической губки и других кровоостанавливающих средств.
После удаления зубных отложений проводят ревизию пародонтальных кар манов, удаляют обломки камня, тщательно промывают карманы.
В зависимости от состояния пародонта на участок десны накладывают за щитную пародонтальную медикаментозную повязку, которая может быть твер деющей, нетвердеющей или на клеевой основе (рис. 238).
Существует также химический метод удаления зубных отложений, однако его на практике применяют редко, он сохраняет лишь свое историческое зна чение. Для этих целей рекомендовали в основном невысокие концентрации (18—20%) органических кислот, которыми обрабатывали поверхность зубного камня. Возможно применение и официнальных препаратов, которые, размяг чая зубные отложения, облегчают их удаление инструментами или при помощи ультразвука.
Все большее распространение получает удаление зубных отложений с по мощью ультразвука. Его осуществляют специальными аппаратами, которые могут быть самостоятельными или входить в комплект универсальных стомато логических установок. К аппаратам прилагаются наборы соответствующих
262
Неправильно
1ч!ч
№
Рис. 237. Рекомендуемая схема обработки поверхности корня кюреткой
263
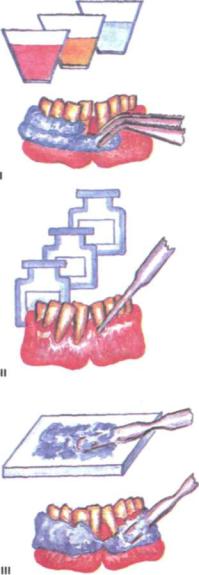
Рис. 238. Завершающие этапы удале ния зубного камня:
I - остановка кровотечения аппликациями; II - введение лечебных препаратов в пародонтальный карман; III - наложение лечеб ной повязки
крючков, рабочая часть которых по лукруглая, соответственно кривизне поверхности зуба, как и крючков для механического удаления зубного кам ня (рис. 239).
В аппаратах использован магнитострикционный способ образования высокочастотных колебаний, кото рые передаются наконечнику-держа телю через воду. В воде под действием ультразвуковых колебаний возникает кавитация, что и разрушает зубной камень. Явление кавитации дает воз можность без изменения силы давле ния на наконечник хорошо очистить поверхность зуба, которая как бы полируется. Ультразвуком зубной ка мень удаляется бескровно, безболез ненно, даже с поверхностей, малодо ступных для обычного инструмента рия. Преимуществом метода является также то, что после удаления зубного камня почти не требуется полировки зуба (рис. 240).
При удалении зубных отложений следует соблюдать некоторые профи лактические меры. Для предупрежде ния травмы глаз от попадания кусоч ков зубного камня врач должен рабо тать в защитных очках. Учитывая возможность нарушения целостнос ти слизистой оболочки во время уда ления зубного камня и появления крови в слюне больного, врач должен пользоваться марлевой маской, кото рую меняет через каждые 2 ч, и рези новыми перчатками. Такие меры поз воляют исключить заражение врача ВИЧ (вирусом иммунодефицита человека).
Аномалии зубов и челюстей
являются довольно сильными раз дражителями тканей пародонта, осо бенно в детском возрасте. Лечение
264
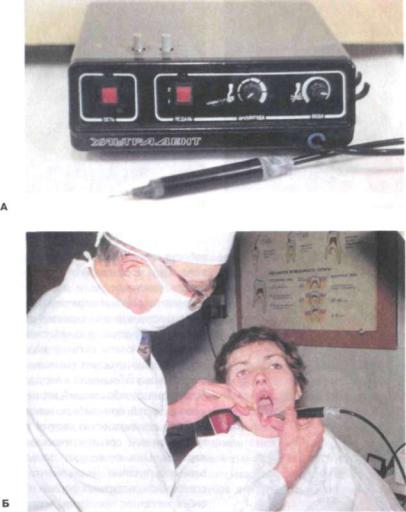
Рис. 239. Удаление зубного камня ультразвуком:
А — аппарат «Ультрастом»; Б — проведение процедуры
большинства из них связано с изготовлением съемных и несъемных ортодонтических аппаратов, искусственных коронок и др. Нередко неправильно изготовленный, плохо припасованный ортодонтическии аппарат может быть дополнительной травмой для пародонта и вызывать патологический процесс — от поверхностного воспаления до глубоких дистрофически-воспалительных изменений (генерализованный пародонтит). Поэтому врач-пародонтолог,
265
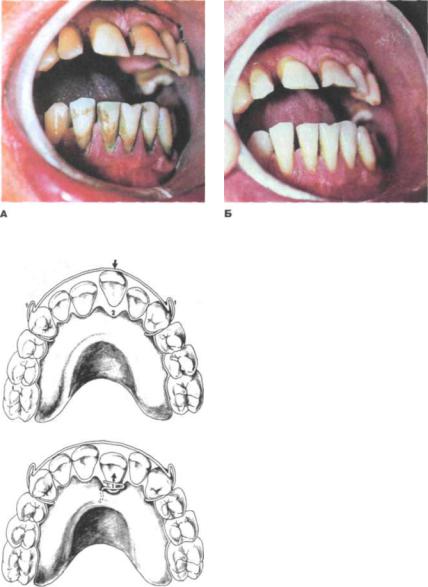
Рис. 240. Отложения зубного камня (А) и зубы после его удаления (Б)
Рис. 2 4 1 . Пример использования съемных ортодонтических аппаратов для устранения возникающих при гене рализованном пародонтите аномалий положения зубов
работая в содружестве с ортодонтом, обязан при необходимости корректи ровать изготовление и применение ортодонтических аппаратов. Необхо димо постоянно регулировать поло жение и силу лечебного действия ап парата, соблюдать гигиену полости рта, что предупреждает развитие вос палительных изменений в пародонте. При наличии заболеваний пародонта у таких детей при выборе методики лечения преимущество следует отда вать съемным ортодонтическим ап паратам. Они позволяют использо вать весь арсенал медикаментозных средств при различных формах и спо собах введения: орошения, апплика ции, взвеси, пасты, физические мето ды и др., а также выполнить необхо димую коррекцию в процессе лечения (рис. 241).
При подвижности зубов, особен но выраженной при обострившемся течении генерализо ванного пародонтита I, II и III степени, нередко на рушаются контактные и артикуля ционные соотношения, образуются
266
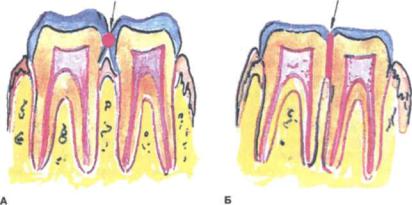
Рис. 242. Точечный (А) и плоскостной (Б) контактные пункты
диастема, тремы и другие аномалии положения зубов. В этих случаях необходи мы четкие и продуманные ортодонтические мероприятия, выбор которых опре деляется совместно с ортодонтом. Обычно применяют съемные ортодонтичес кие аппараты, но окончательный выбор тактики ортодонтического лечения за висит от индивидуальных особенностей аномалии положения зубов и прикуса, возраста больного, характера течения и степени развития генерализованного пародонтита.
Важным звеном лечения воспалительных заболеваний пародонта (папиллит, гингивит), а также и генерализованного пародонтита является качествен ное и рациональное лечение кариозных полостей. Особое внимание нужно уделять пломбированию кариеса контактных поверхностей (полости II, III, IV класса) с полным восстановлением анатомической формы, функции зуба
иконтактного пункта. При пломбировании смежных кариозных полостей
убольных с заболеваниями пародонта необходимо учитывать состояние десневых сосочков, наличие и степень резорбции межальвеолярной перегородки, то- пографо-анатомические особенности зубов и соотношение тканей в межзуб ном треугольнике.
Контактный пункт. Зубной ряд после прорезывания благодаря контакт ному расположению зубов образует единую динамическую систему. В зависи мости от группы зубов (моляры, премоляры, резцы) контактные соотношения зубов после прорезывания могут быть точечные и плоскостные (линейные).
Впроцессе жизни вследствие функциональных микродвижений зубов посте пенно происходят их пришлифовывание и преобразование точечных контак тов в плоскостные (рис. 242).
При развитии патологического процесса в пародонте изменяются топогра- фо-анатомические взаимоотношения между экватором коронки зуба, десной и альвеолярным краем. Пломбирование кариозных полостей на контактных
267
поверхностях требует рационального выбора формы контактного пункта. При наличии воспалительного процесса в десне (чаще катарального гингиви та) и сохранении физиологических параметров межзубного пространства, целостности межальвеолярной перегородки у детей и подростков в постоян ных зубах чаще создают точечный и реже — плоскостной контактный пункт.
При значительной атрофии десневых сосочков следует создавать плоскост ной контактный пункт. Поверхность соприкосновения должна быть не только в вестибулярном направлении, но и по вертикали коронки зуба. Создание
такого контактного пункта уменьшает |
межзубной промежуток, приводит |
к относительно удовлетворительному |
топографическому соотношению |
с резорбированными межальвеолярными перегородками и атрофированным десневым краем. Это в свою очередь исключает возможность образования ретенционного пункта, который обычно способствует развитию глубоких ко стных карманов и усугубляет течение воспалительного процесса. При широких межзубных промежутках, наличии физиологических трем и диастемы (обус ловленных у детей ростом челюстей) восстанавливать контактный пункт не ре комендуется. С целью создания относительно физиологических условий для десны и межальвеолярных перегородок рекомендуется в таких случаях плом бировать кариозные полости таким образом, чтобы межзубной промежуток был широко открыт и напоминал форму конуса, основание которого обраще но к окклюзионной поверхности (Н.Ф.Данилевский, 1964). Это создает удов летворительные условия для самоочищения, предотвращает травмирование межзубных тканей пломбировочным материалом (рис. 243) .
При атрофии сосочка, генерализованном пародонтите с образованием пародонтальных и особенно костных карманов создание контактного пункта также не показано.
Устраняя местные раздражающие факторы, следует также удалить корни разрушенных зубов, заменить неполноценные пломбы, вызывающие перегруз ку тканей пародонта, некачественные протезы или ортодонтические аппараты. Весьма существенными в комплексном лечении заболеваний пародонта явля ются устранение травматической окклюзии, временное шинирование и другие ортопедические вмешательства.
Шинирование зубов. При развившихся степенях генерализованного пародонтита, особенно в период обострения, когда патологическая подвиж ность зубов становится одним из ведущих симптомов, возникает необходи мость (для повышения эффективности лечения) провести стабилизацию зуб ного ряда или группы подвижных зубов. Это достигается временным или постоянным их шинированием. Шинирование предусматривает соединение функционально ориентированных групп зубов в единый блок, способный про тивостоять различным направлениям жевательного давления во время приема пищи (рис. 244). С его помощью уменьшается подвижность зубов с пора женным пародонтом, улучшаются окклюзионные взаимоотношения путем предварительного устранения травматической окклюзии и последующей фиксации зубов в наиболее благоприятном положении. Шина позволяет более
268
