
Zabolevania_parodonta_-_Danilevsky_N_F
.pdf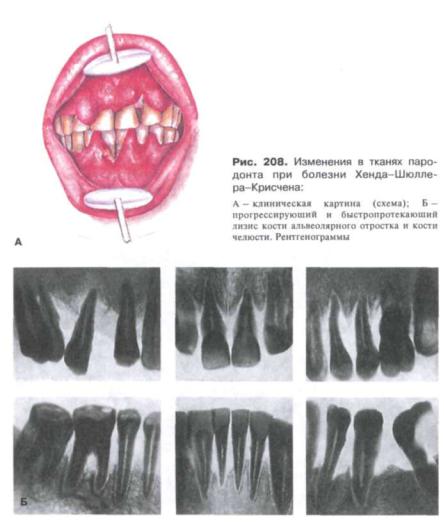
При локализации эозинофильной гранулемы в челюстных костях заболева нию присуши некоторые возрастные особенности. У детей грудного возраста на десневых валиках появляются участки некроза серовато-зеленого цвета. После снятия либо отторжения налета обнажаются длительно незаживающие эрозивные или язвенные поверхности. В дальнейшем на этих участках прежде временно прорезываются молочные зубы, которые вскоре становятся подвиж ными. Выраженные изменения тканей пародонта отмечаются в молочном при кусе: острое воспаление десен, появление подвижности зубов, значительное обнажение их шеек и корней. При прогрессировании заболевания возможна потеря многих зубов, а у детей раннего возраста — «секвестрация» зачатков по стоянных зубов (рис. 209).
229

Рис. 209. Состояние пародонта при эозинофильной гранулеме:
А - клиническая картина; Б - высота альвео лярного отростка и кости челюсти снижена. Большинство временных (молочных) зубов отсутствуют. Ортопантомограмма
В постоянном прикусе в области поражения десна становится синюшной, отечной, выявляются пародонтальные карманы без гнойных выделений, с пышными грануляциями. Вследствие деструкции кости образуются костные карманы, зубы становятся подвижными. После удаления зубов из лунки разра стаются грануляции, образования кости не отмечается.
Рентгенологически выявляют одиночные очаги деструкции кости альвео лярного отростка и тела челюсти с нечеткими контурами без признаков скле роза. В отличие от генерализованного пародонтита дефект кости располагается в теле челюсти.
Решающим в диагностике является морфологическое исследование пунктата гранулемы. Основным ее клеточным компонентом являются гистиоциты,
230
в различном количестве встречаются эозинофилы, реже — лимфоциты, плазмоциты, нейтрофильные гранулоииты, многоядерные гигантские клетки.
Течение эозинофильной гранулемы доброкачественное, прогноз благопри ятный. Лечение в большинстве случаев оперативное (кюретаж дефекта или частичная резекция кости). При множественном поражении используют цито статики в комбинации с кортикостероидными препаратами.
ПАРОДОНТАЛЬНЫЕ ПРОЯВЛЕНИЯ, СОПРОВОЖДАЮЩИЕ НАРУШЕНИЯ ОБМЕНА
Нарушения обмена вешеств часто сопровождаются дистрофически-воспа лительными проявлениями в тканях пародонта. К таким идиопатическим поражениям относятся болезнь Ниманна—Пика, болезнь Гоше, синдром Папийона—Лефевра.
Болезнь Ниманна-Пика (A.Niemann, 1914; L.Pick, 1922), - синонимы липоидоз фосфатидный, сфингомиелиновый липоидоз, гистиоцитоз липоидный — заболевание, обусловленное наследственным нарушением обмена липидов (сфинголипидов), при котором происходит накопление сфингомиелина в печени, головном мозге, селезенке, надпочечных железах, почках, лим фатических узлах, коже и мононуклеарных клетках крови.
Это наследственное заболевание с аутосомно-рецессивным типом наследования, встречается редко, преимущественно у детей раннего возраста (от 2 мес до 3 лет). Развитие заболевания связывают с недостаточностью в тканях специфического фермента — сфингомиелиназы.
Клинические проявления болезни Ниманна—Пика появляются в грудном возрасте, реже — у более старших детей. Ведушими симптомами являются гепато- и спленомегалия, отказ от пищи, периодическая рвота, резкое похуде ние. Периферические лимфатические узлы могут быть увеличены. Часто воз никают признаки нарушения пирамидной системы в результате поражения центральной нервной системы. В крови отмечается гипохромная анемия, тромбоцитопения, лейкопения.
Рентгенологически в костях отмечается разрежение костной ткани. При поражении альвеолярного отростка изменяются ткани пародонта в целом. Возникают пролиферативные процессы в деснах, разрушается связочный аппарат молочных зубов, появляется преждевременная их подвижность.
Прогноз неблагоприятный, выживание после пятилетнего возраста крайне редкое.
Специфического лечения не разработано, в основном проводится симпто матическая терапия — переливания крови и плазмы.
Болезнь Гоше (PC.E.Gaucher, 1882) — наследственная болезнь, характе ризующаяся накоплением глюкоцереброзидов в клетках системы фагоцитиру ющих мононуклеаров; относится к болезням накопления липидов — сфинголипоидозам.
Заболевание встречается редко, носит врожденный характер и наследуется по аутосомно-рецессивному типу. Его развитие обусловлено наследственным
231
дефицитом гидролитического фермента глкжоцереброзидазы-К-глюкози- дазы. Различают две формы заболевания: острую, или злокачественную, и хро ническую.
Злокачественная форма проявляется в первые месяцы жизни ребенка. Отмечается прогрессирующее увеличение селезенки и печени, отставание в физическом и психическом развитии, поражение центральной нервной сис темы. В крови — гипохромная анемия, лейкопения, тромбоцитопения. Про гноз неблагоприятный, смерть наступает на 1—2-м году жизни.
Хроническая форма протекает значительно доброкачественнее. В большин стве случаев она проявляется в юношеском возрасте или у взрослых. Физичес кое и психическое развитие больных не страдает. Размеры печени и селезенки увеличиваются постепенно, в процесс вовлекаются лимфатические узлы.
В ряде случаев костные поражения могут быть наиболее ранними симпто мами и преобладать во всей клинической картине болезни. В длинных трубча тых костях выявляются характерные веретенообразные или булавовидные вздутия с истончением коркового слоя. Такого типа поражения выявляются и в других костях скелета. В челюстных костях, особенно нижней, выявляются очаговые или диффузные участки остеопороза с истончением компактной пла стинки. В этих участках наблюдаются пролиферативные изменения десен, образование пародонтальных карманов, патологическая подвижность зубов.
Окончательный диагноз ставят на основании обнаружения в пунктатах се лезенки или костного мозга клеток Гоше — округлой формы, крупные, с экс центричным ядром, в цитоплазме содержится гемосидерин и глюкоиереброзиды. Прогноз благоприятный.
Лечение. В основном симптоматическое, основной метод лечения хрониче ской формы — спленэктомия.
Синдром Папийона-Лефевра (M.M.Papillon, P.Lefevre, 1924) - симптомокомплекс, характеризующийся прогрессирующим лизисом альвеолярной кости и выраженным ороговением ладоней и подошв.
Это врожденное заболевание, наследуется по аутосомно-рецессивному ти пу, представляющее сложный симптомокомплекс нейроэндокринных и обменных нарушений.
Болезнь развивается в раннем детском возрасте. После прорезывания мо лочных зубов в 2,5—3 года развиваются выраженные воспалительные проявле ния в пародонте, первоначально в виде гингивита. Быстро возникает подвиж ность молочных зубов, образуются пародонтальные карманы с умеренной или обильной экссудацией, нередко появляются абсцессы. Рентгенологически к этому периоду уже отчетливо констатируются изменения кости альвеолярно го отростка челюсти в виде деструкции по типу вертикальной атрофии.
В результате быстрого прогрессирования заболевания, выраженного лизи са межальвеолярных перегородок зубы выпадают. Поражается костная ткань в области зачатков постоянных зубов, но сами зачатки не вовлекаются в пато логический процесс. Характерно, что патологический процесс локализуется только в альвеолярном отростке. Не наблюдается изменений в беззубой челю сти. Иногда отмечаются остеопороз, атрофия, остеолиз фаланг, подвывих
232

межфаланговых суставов и деформи рующий артроз.
После потери молочных зубов клинически патологический процесс затихает — воспалительные проявле ния в пародонте прекращаются, дес на становится гладкой, блестящей.
После прорезывания постоянных зубов дистрофически-воспалитель ный процесс в пародонте рециди вирует. Появляется резко выражен ное воспаление десен, образуются пародонтальные карманы с обиль ным гнойным отделяемым. Зубы
становятся подвижными (рис. 210). |
Р и с 2 1 0 С и н д р о м Папийона-Лефев- |
Изменения в альвеолярной кости ха- |
р а . Генерализованный пародонтит |
растеризуются выраженной резорб |
|
цией. Прогрессирование процесса приводит к образованию множественных глубоких костных карманов. Подвижность зубов увеличивается и они постепенно в течение 3—4 лет выпадают. Дистрофически-воспалительные изменения в пародонте прогрессируют до полного лизиса кости альвеоляр ного отростка. После этого заболевание прекращается и поражения кости че люсти не отмечается.
Одновременно с изменениями в полости рта развивается кератодермия ла доней и подошв: кожа становится толстой, сухой с выраженным шелушением и образованием трещин (рис. 211). Кожа на разгибательных поверхностях лок тевых и коленных суставов заметно ороговевает. Отмечается изменение ног тей — они становятся неровными, тусклыми. Возможно увеличение лимфати ческих узлов, нарушение функции щитовидной железы.
Лечение заболевания и дистрофически-воспалительных проявлений в па родонте симптоматическое, поскольку даже хирургические методы (кюретаж, радикальные операции на пародонте) не приводят к стабилизации патологиче ского процесса. Показано рациональное протезирование в основном съемны ми протезами.
Пародонтальный синдром при сахарном диабете у детей. Харак терны набухший, ярко окрашенный, с цианотичным оттенком десквамированный десневой край, легко кровоточащий при прикосновении, пародонтальные карманы с обилием гнойно-кровянистого содержимого и сочных грануляций наподобие ягод малины, выбухающих за пределы кармана, значительная подвижность и смещение зубов по вертикальной оси. Зубы покрыты обильным мягким налетом, имеются отложения над- и поддесневого зубного камня (рис. 212,213).
Отличительной особенностью рентгенологических изменений костной ткани является воронко- и кратеровидный тип деструкции костной ткани аль веолярного отростка, не распространяющийся на тело челюсти (рис. 214).
233

Рис. 2 1 1 . Синдром Папийона-Лефевра. Кератодермия стопы
Многие эндокринологи и терапевты дистрофически-воспалительные изменения в тканях пародонта рассматривают как ранний диагностический признак развития сахарного диабета у детей.
Пародонтальный синдром при болезни Иценко-Кушинга характе ризуется множественным поражением желез внутренней секреции с первич ным поражением гипофизарного аппарата и вовлечением в процесс надпочеч ников, половых желез и поджелудочной железы.
У больных наблюдаются ожирение, подкожные кровоизлияния, наруше ние функции половых желез, гипофизарный диабет, психические расстройст ва и др. Обнаруживается резкая гиперемия, отечность десен и кровоизлияния
вних; подвижность и смешение зубов, разрастание межзубных сосочков, пародонтальные карманы с гнойным отделяемым (рис. 215).
На рентгенограммах челюстей выявляются очаги остеопороза губчатого вещества и деструкции альвеолярного отростка. Процесс не обязательно начи нается с вершин межальвеолярных перегородок. Он может локализоваться
восновании или теле нижней челюсти, альвеолярной части ее. Остеопороз можно выявить и в других костях скелета человека.
ПАРОДОНТАЛЬНЫЕ ПРОЯВЛЕНИЯ ПРИ ВРОЖДЕННЫХ ЗАБОЛЕВАНИЯХ
Наиболее часто поражения пародонта встречаются при болезни Дауна, акаталазии, десмодонтозе.
Болезнь Дауна (J.L.H.Down, 1866) - хромосомное заболевание, одна из форм олигофрении, при которой отсталость умственного развития сочетается со своеобразным обликом больного. В основе заболевания лежит аномалия
234
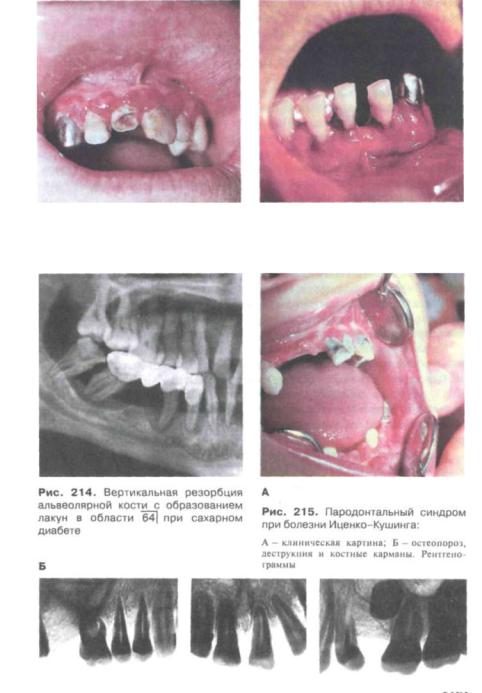
Рис. 212. Пародонтальный синдром |
Рис. 213. Пародонтальный синдром |
при сахарном диабете. Разрастание |
при сахарном диабете у взрослых. |
грануляций («ягоды малины») |
Изменение положения зубов |
235
хромосомного набора — в клетках больных имеется по 47 хромосом, так назы ваемая трисомия по 21-й хромосоме.
Клиническая картина данного синдрома складывается из сочетания умственной отсталости, характерной формы черепа и лица — «монголоидизм», специфических изменений кистей рук и стоп, изменений в нервной системе и др.
В полости рта выявляется увеличенный, складчатый язык, и микродонтия. Вследствие постоянно открытого рта слизистая оболочка пересыхает, на ней возможно образование трешин. Поражения пародонта наблюдаются более чем у 90% больных и выражаются в развитии гингивитов и генерализованного па родонтита. Дистрофически-воспалительный процесс сравнительно быстро прогрессирует с образованием глубоких костных пародонтальных карманов. Однако резорбция альвеолярной кости до полной потери зубов может продол жаться сравнительно долго.
Рентгенологическая картина соответствует характерным проявлениям ге нерализованного пародонтита.
Лечение дистрофически-воспалительных поражений (гингивитов, генера лизованного пародонтита) проводится по традиционной схеме комплексного лечения и при соответствующем диспансерном наблюдении за больными дает хороший эффект и длительную стабилизацию процесса.
Акаталазия — наследственная аномалия обмена, связанная с отсутствием фермента каталазы в крови и тканях. Впервые описана S.Takahara в 1948 г. как заболевание, наследуемое по аутосомно-рецессивному типу.
Каталаза участвует в процессах разрушения перекиси водорода и других перекисных соединений, которые образуются в результате тканевого метаболиз ма. В свете представлений о роли перекисных соединений в патогенезе заболе ваний пародонта понятна значительная тяжесть поражений пародонта при акаталазии. Отсутствие проявлений заболевания в крови объясняется тем, что функции каталазы компенсируются другими ферментами, например глутатионредуктазой.
Поражения тканей пародонта развиваются в раннем детском возрасте и до вольно быстро прогрессируют. Основная клиническая симптоматика выража ется в развитии катарального гингивита, который завершается язвенно-некро тическим или гангренозным процессом. Вследствие поражения и резорбции костной ткани челюстей возникают глубокие костные карманы. Патологичес кая подвижность зубов быстро нарастает, и они постепенно выпадают. Пора жение носит генерализованный характер. Выпадение зубов не приостанавли вает патологический процесс, поэтому в дальнейшем возможно развитие не кроза челюстей и слизистой оболочки полости рта.
Прогноз акаталазии благоприятный, с наступлением половой зрелости па тологический процесс в пародонте постепенно прекращается.
Патогенетической терапии акаталазии не существует. Лечение дистрофиче ски-воспалительного процесса в пародонте симптоматическое, к хирургичес ким методам следует относиться осторожно ввиду возможного развития некро тических осложнений.
236
Десмодонтоз. Это редкое заболевание, встречается у детей и в юношес ком возрасте. В литературе известно под разными названиями: «десмодонтоз», «глубокая цементопатия», «периодонтолизис», «периодонтоз».
Десмодонтоз определяют как заболевание первично-дистрофической при роды, при котором основной патологический процесс локализуется в периодонте и заканчивается его полным разрушением. По мере развития заболева ния наслаивается воспаление, приводящее к быстрому прогрессированию и клинически выраженному сходству с генерализованным пародонтитом.
Поданным B.Gottlieb (1928), первичные изменения происходят в цементе в результате его разрушения как элемента, связывающего периодонт с зубом, наступает гибель периодонтальной связки. По мнению B.Orban (1956), заболе вание начинается сфибринолиза периодонтальной связки, в дальнейшем про исходит развитие пародонтального кармана, присоединяется воспаление де сен.
Поражение пародонта может быть ограниченным и диффузным. Ограни ченное поражение тканей пародонта отмечается в области центральных резцов и первых моляров. В этих участках отмечаются глубокие костные карманы, смешение или повороты зубов, изменение их положения при наличии доста точного места в зубном ряду челюсти и патологическая подвижность. Болевые ощущения и воспалительные изменения нехарактерны. Вторичное наслоение воспаления делает клинику заболевания похожей на генерализованный пародонтит. На рентгенограммах вокруг пораженных зубов отмечается резорбция костной ткани, имеющая характерную воронкообразную форму. После выпа дения зубов патологический процесс приостанавливается.
Дети с проявлениями десмодонтоза склонны к частым обшим заболевани ям ввиду сниженной сопротивляемости организма. У них часто отмечаются гнойничковые заболевания кожи, фурункулез, пневмонии.
Лечение проводится комплексно, как и генерализованного пародонтита; в литературе (A.Carranza, 1990) отмечается эффективность применения хирур гических методов.
ПРОДУКТИВНЫЕ ПРОЦЕССЫ, ПАРОДОНТОМЫ
К группе доброкачественных продуктивных процессов в тканях пародонта относятся опухоли и опухолеподобные образования: фиброма, фиброматоз де сен, липома, эпулид.
Фиброма — одиночная опухоль, состоящая из зрелых элементов соедини тельной ткани, кровеносных и лимфатических сосудов. Развивается медленно. Различают мелкие (ограниченные) и массивные (крупные) фибромы. На десне обычно наблюдаются плотные фибромы. Опухоль подвижная, не спаянная с подлежащими тканями, безболезненная при пальпации, с четкими закруг ленными границами (рис. 216, 217). При ущемлении ее между зубами возмож ны кровоточивость, изъязвление и другие признаки вторичного воспаления. Лечение хирургическое.
237
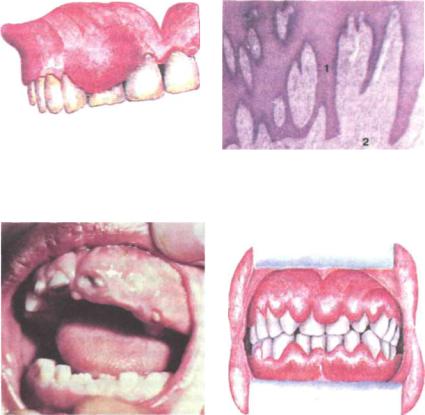
Рис. 216. Фиброма а области 21 |1 зубов
Рис. 217. Фиброма, х 90:
1 — выраженная пролиферация эпителия;
2 — зрелая соединительная ткань
Рис. 218. Ограниченный фиброматоз |
Рис. 219. Диффузный фиброматоз |
десен |
десен |
Симметричные фибромы располагаются на десне симметрично — на вестибулярной и язычной (нёбной) поверхностях верхней и нижней челюстей. Опухоль плотной консистенции, вытянутая, растет медленно, но причиняет неудобства при жевании, так как нередко травмируется и воспаляется.
Фиброматоз десен характеризуется ограниченной или диффузной гипертрофией десневых сосочков, десневого края и альвеолярной десны (рис. 218). Этиология заболевания неясна. Встречается у подростков и лиц молодого возраста, преимущественно у девушек, в период полового созрева ния, у детей раннего возраста при болезни Дауна, возможно возникновение под влиянием медикаментозного лечения. Предполагается взаимосвязь с эн докринной патологией, наследственной предрасположенностью.
Фиброматоз десен развивается на верхней и нижней челюстях. Разрастания десен могут достигать различной величины: при I степени покрывают 1/3 коронки, при II — 1/2 и при III — всю коронковую часть зуба. Располагаются
238
