
- •1. Понятие об анализаторах. Общий план строения: варианты локализации и морфологии периферических рецепторов, чувствительного и ассоциативных нейронов, корковых представительств.
- •2. Вспомогательный аппарат глаза. Фиксация глазного яблока. Мышцы глаза, их иннервация и кровоснабжение. Слёзная железа, её иннервация и кровоснабжение.
- •3. Оболочки глазного яблока. Сетчатая оболочка, её микроскопическое строения. Проводящий путь зрительного анализатора.
- •4. Сосудистая оболочка глаза, её производные. Строение цилиарного тела, ражужной оболочки. Камеры глаза. Система циркуляции водянистой влаги. Аккомадационный аппарат глаза.
- •5. Строение периферической части анализатора слуха. Кортиев орган. Проводящие пути слухового анализатора.
- •6. Барабанная полость, её стенки, сообщения, функциональная морфология. Иннервация мышц барабанной полости.
- •7. Вестибулярный аппарат. Локализация и строение периферических рецепторных образований. Проводящие пути вестибулярного анализатора.
- •8. Кровоснабжение органа слуха и равновесия. Источники эндо- и перилимфы.
- •11. Сердце, его макро- и микроморфология. Типы предсердных и желудочковых кардиомиоцитов.
- •12. Строение околосердечной сумки. Иннервация и кровоснабжение сердца.
- •13. Функциональная морфология сердечной автоматии. Структура проводящей системы сердца, цитология клеток -водителей ритма и проводящих кардиомиоцитов.
- •14. Средостение. Органы средостения, их кровоснабжение и иннервация.
- •15. Кровоснабжение и иннервация мягких тканей головы и шеи.
- •17. Кровоснабжение пояса верхних конечностей и свободных верхних конечностей, направление лимфооттока.
- •18. Кровоснабжение пояса нижних конечностей и свободных нижних конечностей, направление лимфоотока.
- •24. Кровоснабжение стенок грудной и брюшной полостей. Понятие о сосудистых анастомозах. Анастомозы между системами верхней и нижней полых вен. Направление лимфооттока от стенок полостей.
- •26. Кровоснабжение спинного и головного мозга. Артериальный круг головного мозга. Венозный отток от спинного и головного мозга.
- •28. Лимфатическая система, её анатомические части, особенности строения лимфатических сосудов. Пути оттока лимфа от органов висцеры и сомы.
- •29. Общий план строения пищеварительной системы. Отделы пищеварительного тракта, строение его стенки, взаимоотношения с брюшиной.
- •30. Язык, его макро- и микроморфология. Мышцы языка. Кровоснабжение и иннервация языка. Направление лимфооттока. Вкусовой анализатор.
- •31. Ротовая полость. Особенности строения стенки ротовой полости. Зубы. Кровоснабжение и иннервация стенок ротовой полости.
- •32. Глотка, её части, лимфоэпительальное кольцо. Микроскопическое строение миндалин. Иннервация и кровоснабжение глотки. Акт глотания.
- •33. Слюнные железы, их топография, макро- и микроморфология. Иннервация и кровоснабжение слюнных желёз.
- •34. Пищевод, его положение и отделы. Макро- и микроморфология. Кровоснабжение и иннервация.
- •35. Желудок, его положение и фиксирующий аппарат. Макро- и микроскопическое строение. Кровоснабжение и иннервация. Направление лимфооттока.
- •36. Тонкая кишка, её отделы и топография, отношение к брюшине. Особенности строения слизистой оболочки. Кровоснабжение и иннервация тонкой кишки. Гистофизиология ворсинки.
- •37. Толстая кишка. Макро- и микроморфология. Кровоснабжение и иннервация. Направление лимфооттока. Червеобразный отросток.
- •39. Поджелудочная железа. Её положение в брюшной полости. Отношение к брюшине. Морфология поджелудочной железы. Островковый аппарат и его функциональное значение. Кровоснабжение и иннервация.
- •40. Организация кровоснабжения пищеварительного тракта.
- •42. Эпифиз. Строение, функции, кровоснабжение и иннервация.
- •43. Гипофиз. Его строение и функции. Источники развития разных долей гипофиза. Особенности кровоснабжения в нём. Связи гипофиза с гипоталамусом.
- •44. Щитовидная и паращитовидная железы. Их расположение, макро- и микроскопическое строение, кровоснабжение и иннервация. Цитология гормонообразования.
- •46. Органы кроветворения и иммунной защиты. Принцип структурной организации, кровоснабжения и иннервации. Клеточные взаимодействия в органах кроветворения и иммунной защиты.
- •47. Центральные и периферические лимфоидные органы. Тимус, его строение и функциональное значение.
- •48. Костный мозг. Виды костного мозга. Локализация во взрослом организме. Кроветворение в костном мозге. Особенности сосудистой системы костного мозга. Кроветворный компартмент.
- •49. Макро- и микроморфология лимфатического узла. Морфологическое обеспечение его функций.
- •50. Селезёнка, её строение, положение, функции и особенности кровообращения.
- •51. Общий план строения органов дыхательной системы. Цитологические характеристики эпителиев органов дыхательной системы. Акты дыхания.
- •52. Воздухоносные пути, их классификация. Носовая полость, глотка. Особенности их строения. Обонятельный анализатор. Источники кровоснабжения. Иннервация, направление лимфооттока.
- •53. Респираторный отдел. Структурно-функциональная единица лёгкого, её морфология. Компоненты аэрогематического барьера.
- •54. Гортань, её топография, строение, функции, иннервация и кровоснабжение, направление лимфооттока. Аппарат и механизм голосообразования.
- •55. Трахея, бронхи. Их макро- и микроскопическое строение. Кровоснабжение и иннервация. Направление лимфооттока.
- •56. Листки плевры, полость плевры. Кровоснабжения и иннервация плевры. Направление лимфооттока.
- •57. Почка, её положение, фиксирующий аппарат. Макро- и микроморфология. Типы нефронов. Гистофизиология и цитологические характеристики эпителиев различных отделов нефрона.
- •58. Эндокринная функция почек. Кровоснабжение и иннервация почки.
- •59. Макро- и микроскопическое строение мочевыносящих путей. Их топография, источники кровоснабжения и иннервации.
- •69. Кожа, её строение и функции. Производные кожи. Производные кожи. Кровоснабжение и иннервация кожи.
- •66. Яичник, его топография, макро- и микроморфология. Процесс овогенеза.
- •Проводящие пути кожного анализатора
- •Молочные железы
36. Тонкая кишка, её отделы и топография, отношение к брюшине. Особенности строения слизистой оболочки. Кровоснабжение и иннервация тонкой кишки. Гистофизиология ворсинки.
Тонкая кишка состоит из трёх отделов: двенадцатиперстной, тощей, подвздошной. Тощая кишка и подвздошная кишка, имеющие брыжейку, объединяют в брыжеечную часть тонкой кишки. Двенадцатиперстная кишка имеет 4 части: верхняя, нисходящая, горизонтальная, восходящая. Брыжеечная часть тонкой кишки прикрыта спереди большим сальником. Все отделы тонкой кишки расположены интраперитонеально (кроме ДПК).
Микроморфология:
1) Слизистая оболочка: однослойный цилиндрический каемчатый эпителий, между каёмчатыми клетками могут располагаться бокаловидные; собственная пластинка – РВСТ; мышечная пластинка – внутренний циркулярный и наружный продольный слои ГМК, которые проникают в ворсинки.
Элементы рельефа слизистой оболочки: кишечные крипты, кишечные ворсинки.
Кишечные вороники – выпячивания слизистой оболочки в просвет кишки, образованные собственной пластинкой, содержат кровеносные и лимфатические сосуды и покрыты эпителием. Ворсинки увеличивают поверхность слизистой оболочки, участвуют в переваривании и всасывании веществ. У основания ворсинок расположены кишечные крипты (Либеркюновы железы), которые представляют собой трубчатые углубления в слизистой. Крипты выстланы тем же эпителием, что и ворсинки. Клеточный состав крипт: каёмчатые эпителиоциты, бокаловидные клетки, эндокриноциты, клетки Панета (находятся на дне крипт, секретируют дипептидазы), недифференцированные эпителиоциты.
2) Подслизистая оболочка: РВСТ, в 12-перстной кишке – Бруннеровы железы (сложные трубчатые, слизистые).
3) Мышечная оболочка: внутренний циркулярный и наружный продольный слои ГМК.
4) Серозная оболочка (за исключением 12-перстной кишки).
Кровоснабжение: двенадцатиперстная кишка - aa. pancreaticoduodenales superiores (a. gastroduodenalis – a. hepatica communis), aa. pancreaticoduodenales inferiores (a. mesenterica superior – tr. coeliacus); брыжеечная часть тонкой кишки: аа. jejunales, аа. ileales, a. ileocolica (a. mesenterica superior). Отток крови по одноименным венам в v. portae.
Иннервация: волокнами из plexus mesentericus superior (содержит симпатические волокна из чревного сплетения и парасимпатические – из блуждающих нервов).
37. Толстая кишка. Макро- и микроморфология. Кровоснабжение и иннервация. Направление лимфооттока. Червеобразный отросток.
Толстая кишка состоит из следующих отделов: слепая кишка (с аппендиксом), восходящая ободочная кишка, поперечная ободочная кишка, нисходящая ободочная кишка, сигмовидная кишка, прямая кишка.
При переходе из восходящей кишки в поперечную образуется правый изгиб (flexura coli dextra). При переходе из поперечной кишки в нисходящую образуется левый изгиб ободочной кишки (flexura coli sinistra).
Продольные мышечные пучки образуют во всех частях толстой кишки (за исключением прямой
кишки) три ленты ободочной кишки (taenia coli). Различают свободную ленту (taenia libera), брыжеечную ленту (taenia mesocolica) и сальниковую ленту (taenia omentalis).
В пространствах между лентами в стенке толстой кишки имеются последовательно
расположенные выпячивания – гаустры ободочной кишки (haustra coli). Они отделены друг от
друга поперечными бороздами.
Слепая кишка (caecum). От заднемедиальной стенки слепой кишки на месте ее соединения с
ободочной кишкой отходит червеобразный отросток (appendix vermiformis), который сообщается с
просветом слепой кишки с помощью отверстия червеобразного отростка (ostium appendicus
vermiformis). Слизистая оболочка червеобразного отростка имеет кишечные железы (крипты). Собственная пластинка слизистой оболочки без резкой границы (вследствие слабого развития мышечной пластинки слизистой оболочки) переходит в подслизистую основу. В собственной пластинке и в подслизистой основе располагаются многочисленные крупные местами сливающиеся скопления лимфоидной ткани. Мышечная оболочка имеет два слоя: внутренний — циркулярный (круговой) и наружный — продольный. Снаружи отросток обычно покрыт серозной оболочкой, которая образует и собственную брыжейку отростка.
Прямая кишка (rectum) расположена в полости малого таза. Прямая кишка имеет три части: надампулярную, ампулу (ampulla recti), анальный (заднепроходной) канал (canalis analis), который заканчивается анальным отверстием (anus); два изгиба: крестцовый изгиб, промежностный изгиб.
Микроморфология:
1. Слизистая оболочка: ворсинок нет, имеются лишь крипты. По сравнению с криптами тонкой кишки, они глубже, шире, многочисленней. Эпителий – однослойный цилиндрический каёмчатый эпителий. Клеточный состав практически такой же, как и в тонкой кишке, но доля бокаловидных клеток значительно выше, каёмка у эпителиоцитов более тонкая.
2. Собственная пластинка слизистой: тонкие соединительнотканные прослойки между криптами.
3. Мышечная пластинка: внутренний слой циркулярный, наружный – продольный.
4. Подслизистая оболочка: РВСТ, в которой располагаются адипоциты, сосудистые и нервные сплетения.
5. Мышечная оболочка: внутренний циркулярный и наружный продольный (в виде трёх лент).
6. Серозная оболочка: образует выпячивания в виде сальниковых отростков.
Кровоснабжение: ободочная кишка снабжается кровью из двух сосудистых магистралей: верхней брыжеечной артерии (a. mesenterica superior) и нижней брыжеечной артерии (a. mesenterica inferior). Отток крови осуществляется по одноименным венам в v. porta. Из среднего и нижнего отделов прямой кишки отток венозной крови происходит в v. iliaca interna (в систему нижней полой вены).
Слепая кишка: a. ileocolica из a. mesenterica superior
Восходящая ободочная кишка: a. colica dextra из a. mesenterica superior
Поперечно-ободочная кишка: из анастомоза между a. colica media (a. mesenterica superior) и a. colica sinistra (a. mesenterica inferior) (дуга Риолана)
Нисходящая ободочная кишка: a. colica sinistra из a. mesenterica inferior
Сигмовидная ободочная кишка: aa. sigmoideae из a. mesenterica inferior
Часть сигмовидной и верхний отдел прямой: a. rectalis superior (a. mesenterica inferior).
Иннервация: все отделы толстой кишки иннервируются ветвями верхнего и нижнего брыжеечных сплеьений, а также ветвями чревного сплетения.
Лимфооток: лимфатические сосуды толстой кишки впадают в узлы, расположенные по питающим ее артериям. Эти узлы по их принадлежности к различным отделам толстой кишки делят на 3 группы: узлы слепой кишки и червеобразного отростка; узлы ободочной кишки; узлы прямой кишки.
38. Печень, её отношение к брюшине, связки печени. Морфологическое обеспечение функций печени. Понятие о структурно-функциональное единице печени. Особенности кровоснабжения печени. Понятие о порто-кавальных анастомозах.
Самая крупная из пищеварительных желез организма. Расположена печень непосредственно под диафрагмой, в верхней части брюшной полости справа, так что лишь сравнительно небольшая часть органа заходит у взрослого влево от средней линии. Передневерхняя поверхность (диафрагмальная) выпукла соответственно вогнутости диафрагмы, к которой она прилежит; задненижняя поверхность (висцеральная) несет на себе ряд вдавлений от брюшных внутренностей, к которым она прилежит. Печень покрыта фиброзной оболочкой (Глиссоновой капсулой).
Печень с ее фиброзной капсулой брюшина покрывает мезоперитонеально (за исключением ворот и поверхности, прилежащей к диафрагме (area nuda)). При переходе брюшины с диафрагмы на печень и с печени на окружающие органы листки брюшины образуют связочный аппарат печени.
lif. falciforme (серповидная связка) разделяет левую и правую доли печени, которая в верхней части печени переходит в lig. coronarium (венечную связку). Венечная связка по бокам имеет утолщения левую и правую треугольные связки (lig. triangulare sinistrum et dextrum). В свободном нижнем конце серповидной связки находится круглая связка печени (lig. teres hepatis). Серповидная связка переходит на висцеральную поверхность и продолжается в венозную связку (ligamentum venosum). От печени также отходят lig. hepatogastricum et lig. hepatoduodenale, образующие малый сальник.
Анатомически у печени выделяют две большие доли – левую и правую, границей между ними служит серповидная связка.
На висцеральной поверхности печени в пределах её правой доли выделяют две малые доли – квадратную и хвостатую.
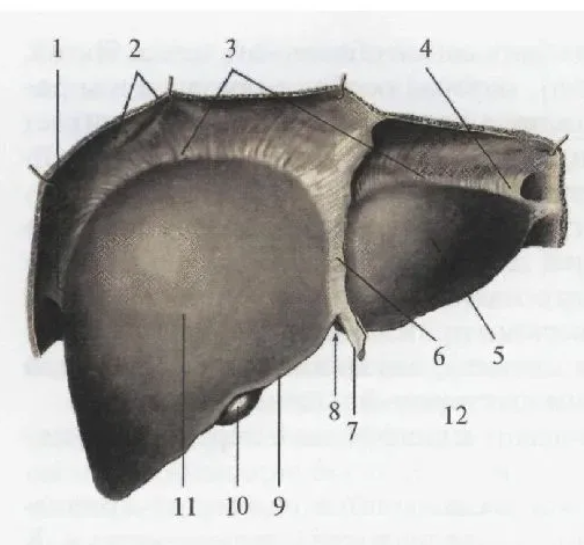

На висцеральной поверхности можно увидеть: нижнюю полую вену, желчный пузырь, ворота печени (входят: воротная вена, собственная печеночная артерия, нервы; выходят: лимфатические сосуды и общий печёночный проток).
Структурно-функциональная единица печени – печёночная долька. Выделяют классическую печёночную дольку, портальную дольку и печёночный ацинус.

Классическая печёночная долька имеет призматическую форму. Её формируют печёночные балки, которые радиально сходятся от периферии к центру. Каждая балка сформирована двумя рядами гепатоцитов. Между двумя рядами гепатоцитов, составляющих одну печёночную балку, расположены желчные капилляры – начальные отделы желчевыводящих путей, которые впадают в вокругдольковые желчные протоки. Между балками располагаются кровеносные сосуды (синусоидные капилляры), которые впадают в центральную вену, находящуюся в центре дольки. Между дольками проходят междольковые желчный проток, артерия и вена (печеночная триада).
У гепатоцитов, образующих печёночные балки, выделяют две стороны: васкулярную, которая обращена к кровеносному капилляру (в пространство Диссе), здесь происходит двусторонний обмен веществами между кровью и гепатоцитами; билиарную, которая обращена к желчному капилляру, здесь имеет место только односторонний поток веществ – компонентов желчи из гепатоцитов в желчные капилляры.


![]()
![]()
![]()

Синусоидные капилляры выстилают звёздчатые макрофаги (клетки Купфера), а в пространстве Диссе находятся перисинусоидальные липоциты (клетки Ито), которые накапливают липиды и жирорастворимые витамины, синтезируют основное вещество соединительной ткани в небольшом количестве.
 Кровоснабжение:
a. hepatica propria (v. porta) (1)
a. lobares (v. lobares) (2)
a. segmentalis (v. segmentalis) (3)
a. interlobularis (v. interlobularis) (4)
a. perilobularis (v. perilobularis) (5)
синусоидные капилляры
(6)
v. centralis (7)
v. sublobularis (8)
v. hepatica (9)
v. cava inferior
Кровоснабжение:
a. hepatica propria (v. porta) (1)
a. lobares (v. lobares) (2)
a. segmentalis (v. segmentalis) (3)
a. interlobularis (v. interlobularis) (4)
a. perilobularis (v. perilobularis) (5)
синусоидные капилляры
(6)
v. centralis (7)
v. sublobularis (8)
v. hepatica (9)
v. cava inferior
Особенностью кровоснабжения печени является то, что кровь к ней приносится двумя сосудами: воротной веной (несет венозную кровь от всех непарных органов брюшной полости – кишечника, селезенки, желудка, поджелудочной железы) и собственной печеночной артерией, несущими кровь в общие печеночные синусоидные капилляры. Из синусоидных капилляров, в свою очередь, кровь поступает в центральную вену дольки печени, являющуюся притоком бассейна нижней полой вены. Благодаря такой системе осуществляется принцип функционального раздвоения кровотока, когда по артерии в печень поступает богатая кислородом кровь, необходимая для обеспечения жизнедеятельности гепатоцитов и для их функциональной «работы», а по воротной вене поступают вещества, которые всосались в кровь в стенках желудочно-кишечного тракта, нуждающиеся в переработке печеночными клетками.
Желчевыводящие пути: желчный капилляр вокругдольковый желчный проток междольковый желчный проток правый и левый печёночные протоки общий печёночный проток + пузырный проток желчный пузырь.
Порто-кавальные анастомозы начинают функционировать при нарушении оттока крови по воротной вене (например, при циррозе печени):
1. В области брюшного отдела пищевода и кардиальной части желудка: vv. oesophageales (v. hemiazygos) и v. gastrica sinistra.
2. В стенке прямой кишки: v. rectalis superior (v. mesenterica inferior – v. porta hepatis), v. rectalis media (v. iliaca interna), v. rectalis inferior (v. pudenda interna - v. iliaca interna – v. iliaca communis – v. cava inferior).
3. На передней брюшной стенке: vv. paraumbilicales (v. porta), v. epigastrica superior (v. thoracica interna- v. subclavia – v. brachiocephalica – v. cava superior).
