
УЧЕБНИК ВНУТРЕННИЕ БОЛЕЗНИ
.pdf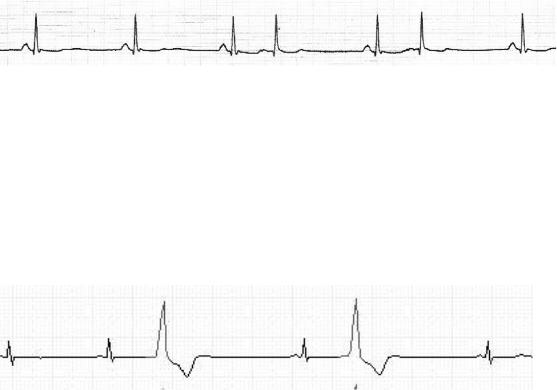
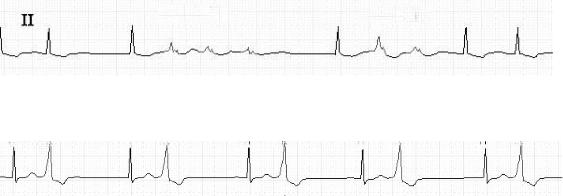
Рис.5-3.Групповые желудочковые экстрасистолы(триплет и куплет)(V= 25 мм/сек).
Рис.5-4.Аллоритмия по типу бигемении (V= 50 мм/сек).
Экстрасистолы могут быть одиночными, парными (две подряд) и групповыми (три-четыре подряд) (рис. 5-3 – 5-4).
Более серьезные опасения вызывают желудочковые экстрасистолы. Если частые, особенно политопные, предсердные экстрасистолы могут предвещать мерцательную аритмию, то желудочковые сопряжены с опасностью фатальной фибрилляции желудочков, правда, не всегда и не у всех. По B.Lown градация желудочковых экстрасистол сообразно с увеличением весомого риска внезапной смерти выглядит следующим образом:
-редкие монотопные экстрасистолы (менее 30 за час);
-частые монотопные экстрасистолы (более 30 за час);
-политопные экстрасистолы;
-«повторные» формы экстрасистолии - парные, групповые, включая короткие эпизоды тахикардии;
-ранние экстрасистолы типа «R на Т».
Наибольшую опасность заключают три последние группы, получившие название "экстрасистол высоких градаций".
Классификация желудочковых аритмий по J.T. Bigger, 1984г. представлена в табл. 5-1.
Таблица 5-1
Классификация желудочковых аритмий по J.T. Bigger, 1984г.
Показатель |
Доброкачественные |
Потенциально |
Злокачественные |
||
|
|
злокачественные |
|
|
|
Риск внезапной |
Низкий |
Средний |
|
Высокий |
|
сердечной |
|
|
|
|
|
смерти |
|
|
|
|
|
Клиническая |
Сердцебиения |
Сердцебиения |
Сердцебиения + |
||
картина |
|
|
|
Синкопэ |
|
|
|
|
|
|
|
Органическое |
Нет |
Есть |
|
Есть |
|
поражение |
|
|
|
|
|
сердца |
|
|
|
|
|
Желудочковая |
Редкая или средняя |
Средняя |
или |
Средняя |
или |
экстасистолия |
|
частая |
|
частая |
|
|
|
|
|
|
265 |
