
оперативная урология Лопаткин
.pdf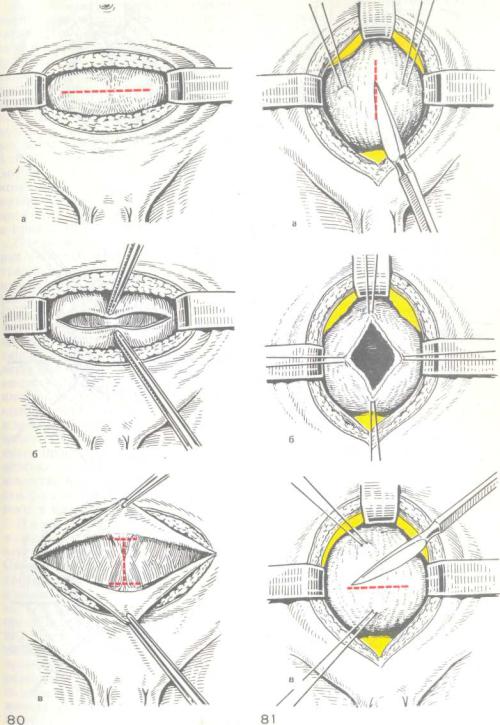
ОПЕРАТИВНЫЕ ДОСТУПЫ К ГЛОЧЬИУГЛУ nrjoirru
medwedi.ru
190 |
ОПЕРАЦИИ НА МОЧЕВОМ ПУЗЫРЕ |
|
ОПЕРАТИВНЫЕ ДОСТУПЫ К МОЧЕВОМУ ПУЗЫРЮ |
191 |
|
|
|
|
Подготовка к операции опреде-
ляется общим состоянием больного, характером патологического процесса и объемом оперативного вмешательства. Премедикация выполняется по общим правилам. Перед операцией устанавливают постоянный катетер (лучше прямо на операционном столе), промывают мочевой пузырь и наполняют его 250 — 300 мл жидкости (раствор ,фурацилина 1 : 5000, 2 — 3 % раствор борной кислоты и др.). Некоторые авторы рекомендуют наполнять мочевой пузырь газом. Больному на операционном столе придается положение с приподнятым тазом.
Обезболивание общее, перидуральная анестезия или местная инфильтрационная анестезия, для выполнения которой используют 0,25 — 0,5% раствор новокаина или тримекаина. Обязательным условием успешного выполнения местной инфильтрационной анестезии является соблюдение принципа послойности и футлярности введения анестезирующего вещества. Если предполагается вмешательство на задней и боковых стенках мочевого пузыря, а также в зоне его шейки и устьев мочеточников, то в дополнение к изложенному предварительно вводят паравезикально 100 мл анестезирующего вещества путем пункции промежности под контролем пальца, введенного в прямую кишку.
Нижнесрединный доступ к передней стенке мочев о г о пузыр я . Техника операции. Строго по средней линии между лобком и пупком рассекаются кожа и подкожная клетчатка до апоневроза. Отслаивать клетчатку от апоневроза в стороны от средней линии не следует. Также по средней линии рассекается апоневроз (рис. 79, а), прямые и пирамидальные мышцы разводят тупо (рис. 79, б), после чего обнажается поперечная фасция живота (рис. 79, в). Фасцию рассекают в поперечном направлении
ближе к лобку и тупо отслаивают предпузырную клетчатку вместе с переходной складкой брюшины кверху, обнажая переднюю стенку мочевого пузыря, которую легко распознать по своеобразному рисунку перекрещивающихся в разных направлениях мышечных волокон. При необходимости ревизии брюшной полости или выполнении вмешательства на внутрибрюшинной части мочевого пузыря целесообразно разрез продлить кверху и слева от пупка и произвести нижнюю срединную лапаротомию.
Поперечный и дугообразный разрезы после рассечения кожи и подкожной клетчатки предусматривают и. рассечение апоневроза по линии разреза кожи с последующим разведением в стороны (или пересечением) прямых мышц живота (рис. 80).
Техника цистотомии (sectio alta).
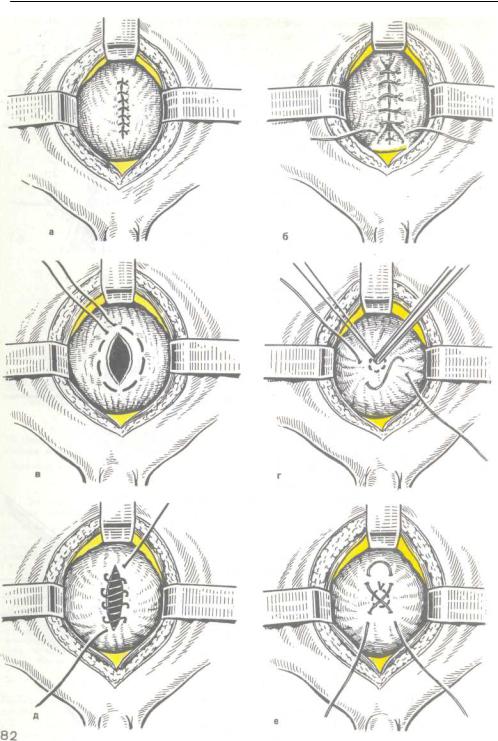
Рассекать стенку пузыря по передней ее поверхности следует как можно выше, причем производить рассечение продольно, поперечно или в других более редко применяемых направлениях, наложив заранее две нити-держалки по сторонам от предполагаемого разреза. Перед рассечением стенки мочевого пузыря необходимо эвакуировать по уретральному катетеру из его полости жидкость. Иногда для удобства последующей работы накладывают дополнительно еще две держалки (рис. 81). При наличии троакара-расширителя цистотомия осуществляется путем пункции передней пузырной стенки и расширения отверстия браншами инструмента после удаления жидкости. Заканчивается операция наложением на рану мочевого пузыря двухрядных швов, для чего применяют различные швы (рис. 82). В качестве шовного материала используют рассасывающиеся нити (кетгут и др.). Первый ряд швов накладывают через все слои стенки мочевого пузы-
medwedi.ru
192 |
ОПЕРАЦИИ НА МОЧЕВОМ ПУЗЫРЕ |
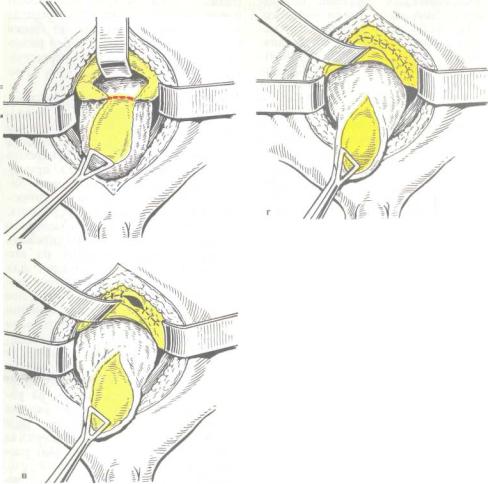
83. Этапы экстраперитонизации мочевого пу-
зыря. Объяснение в тексте.
ря с проколом слизистой оболочки у края разреза. Переднюю брюшную стенку зашивают послойно. Предпузырное пространство дренируют. После глухого ушивания раны пузыря производят проверку швов на герметичность.
Особенности дистотомии при невозможности предварительного наполнения мочевого пузыря. В одних случаях (травма уретры, стриктура уретры и др.) используют скопившуюся в мочевом пузыре мочу; в других — выполняют операцию на «пустом» мочевом пузыре, когда выделение и обнажение передней его стенки требуют применения специальных технических приемов. При наличии ранее наложенного надлобкового мочепузырного свища после удаления цистостомической трубки и иссечения кожно-мышечного рубца вводят желобоватый зонд в свищевой ход и рассекают его книзу. Дальнейшее выделение мочевого пузыря при наличии больших сращений его с окружающими тканями может быть облегчено путем введения в полость пузыря пальца или инструмента типа лопаточки Буяль-
ОПЕРАТИВНЫЕ ДОСТУПЫ К МОЧЕВОМУ ПУЗЫРЮ |
193 |
||
|
|
|
|
ского, ретрактора Юнга и др. Если свищевого хода на передней брюшной стенке нет, а малая вместимость мочевого пузыря не позволяет заполнить его жидкостью, то целесообразно при проходимой для инструментов уретре ввести в пузырь изогнутый буж типа Гюйона или металлический катетер и, выпячивая переднюю стенку мочевого пузыря клювом инструмента, выполнять мобилизацию органа.
Большие рубцовые сращения
вполости малого таза вследствие патологического процесса или предшествующих операций вынуждают иногда хирурга во избежание повреждений органов брюшной полости рассечь париетальную брюшину
вобласти переходной складки, отодвинуть кверху и отгородить петли кишок салфетками или тампонами и только тогда продолжать дальнейшую осторожную мобилизацию мочевого пузыря.
Среди технических приемов, облегчающих обширные хирургические вмешательства на мочевом пузыре, связанные с необходимостью его полной мобилизации, следует особое внимание уделить экстраперитонизации.
Техника экстраперитонизации.
После обнажения передней стенки мочевого пузыря вначале тупо продолжают отслаивать околопузырную клетчатку по боковым его поверхностям до того места на верхушке пузыря, где брюшинный листок плотно соединен с мышечным слоем. Затем брюшину в области переходной складки рассекают поперечным разрезом (рис. 83, а) и, потягивая мочевой пузырь книзу инструментом или держалками, постепенно надсекают брюшину далее по бокам и сзади с тем, чтобы на верхушке мочевого пузыря остался овальный участок брюшинного листка, а в переходной складке брюшины образовался соответствующий ему дефект (рис. 83,6). Дефект
/Оперативная уроления
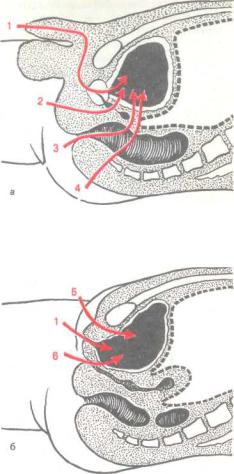
84. Схема более редких доступов к мочевому пузырю.
1 — трансуретрапьный; 2 — трансперинеапьный; 3 — транеректапьный; 4 — транссакрапьный; 5 — инфрасимфизарный; 6 — трансвагинальный.
в брюшине зашивают узловыми швами или непрерывным швом, используя кетгут (рис. 83, в, г). Дальнейшая мобилизация задней и боковых поверхностей мочевого пузыря продолжается тупым путем с поэтапной перевязкой и пересечением кровеносных сосудов и тщательным гемостазом.
Другие доступы к мочевому пузырю используются реже. Промеж-
medwedi.ru

194
ностный, трансректальный, трансса- |
3.2. СПОСОБЫ ОТВЕДЕНИЯ |
||||||||||||
кральный, инфра- и, транссимфи- |
МОЧИ ИЗ МОЧЕВОГО |
|
|||||||||||
зарный могут оказаться полезными |
ПУЗЫРЯ |
|
|
|
|||||||||
при хирургической обработке соче- |
|
|
|
|
|
||||||||
танных |
повреждений |
мочевого |
Нередко в поликлинических или |
||||||||||
пузыря (при повреждении одновре- |
|||||||||||||
менно с пузырем прямой кишки, |
госпитальных |
условиях |
возникает |
||||||||||
крестца, костей таза, внутренних по- |
необходимость отведения мочи |
||||||||||||
ловых органов мужчины), а также |
с диагностической или |
лечебной |
|||||||||||
для |
ликвидации |
промежностных, |
целью. При задержке мочи вначале |
||||||||||
мочепузырно-прямокишечных и дру- |
прибегают к консервативным меро- |
||||||||||||
гих свищей. |
|
|
|
|
|
приятиям — катетеризации, исполь- |
|||||||
Трансвагинальный доступ к моче- |
зуя чаще всего мягкие или металли- |
||||||||||||
вому пузырю применяют во время |
ческие катетеры. Если этим путем |
||||||||||||
операций по закрытию пузырно- |
эвакуировать мочу невозможно, то |
||||||||||||
влагалищных и пузырно-уретраль- |
прибегают к оперативным методам. |
||||||||||||
но-влагалищных свищей у женщин |
Чаще других применяются капил- |
||||||||||||
(рис. 84). |
|
|
|
|
|
лярная надлобковая пункция, троа- |
|||||||
И наконец, обширные операции |
карная цистостомия и эпицистосто- |
||||||||||||
на мочевом пузыре и внутренних |
мия. |
|
|
|
|
||||||||
половых |
органах |
требуют |
иногда |
Надлобковая |
капилляр- |
||||||||
сочетания двух или более доступов |
н а я пункция. |
Показания: приме- |
|||||||||||
(например, передний нижнесре- |
няется для эвакуации мочи из моче- |
||||||||||||
динный или поперечный с промеж- |
вого пузыря при невозможности или |
||||||||||||
ностным |
или трансвагинальным у |
наличии противопоказаний к катете- |
|||||||||||
женщин и т. д.). |
|
|
|
|
ризации, при травме уретры, ожогах |
||||||||
Возможные осложнения: |
нагное |
||||||||||||
наружных половых органов, а также |
|||||||||||||
ние раны, расхождение ее краев, |
для получения мочи с целью клини- |
||||||||||||
образование |
мочепузырного |
свища, |
ческого |
и бактериологического ис- |
|||||||||
остеита лобковых костей, мочевого |
следования. |
|
|
|
|||||||||
затека, перитонита. |
Возникновение |
|
|
являются |
|||||||||
перечисленных осложнений |
можно |
Противопоказаниями |
|||||||||||
малая вместимость пузыря, острые |
|||||||||||||
снизить |
до |
минимума |
правильной |
||||||||||
предоперационной |
|
подготовкой |
цистит и парацистит, тампонада мо- |
||||||||||
и |
послеоперационным |
ведением |
чевого пузыря кровяными сгустка- |
||||||||||
больного, а также соблюдением бе- |
ми, наличие новообразований моче- |
||||||||||||
зупречной |
техники |
оперативного |
вого пузыря, большие рубцы |
||||||||||
вмешательства. |
|
|
|
|
и паховые грыжи, обезображиваю- |
||||||||
К наиболее частым ошибкам при |
щие брюшную стенку с возможным |
||||||||||||
наложении |
надлобкового |
мочепу- |
смещением мочевого пузыря (во из- |
||||||||||
зырного |
свища после |
цистотомии |
бежание повреждения брюшины |
||||||||||
следует |
отнести |
низкую установку |
и кишечника). Пункция мочевого |
||||||||||
цистостомической трубки. |
|
пузыря |
может |
быть |
технически |
||||||||
СПОСОБЫ ОТВЕДЕНИЯ МОЧИ ИЗ МОЧЕВОГО ПУЗЫРЯ |
195 |
|
|
|
|
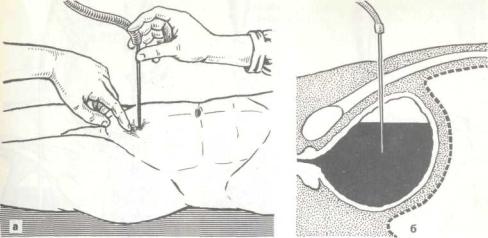
85. Надпобковая капиплярная пункция мочевого пузыря.
а — техника вкопа игпы; 6 ~-схема пункции.
игла длиной 15 — 20 см и диаметром просвета около 1 мм. Иглу вкалывают по средней линии вертикально на 2 — 3 см выше лобка (рис. 85). На павильон иглы заранее надевают стерильную мягкую трубку для регулирования скорости эвакуации мочи. После выведения мочи иглу извлекают, а место вкола обрабатывают антисептическим раствором и накладывают клеоловую повязку. При показаниях надлобковую капиллярную пункцию мочевого пузыря можно повторять до 3 — 4 раз в сутки на протяжении 5 — 7 дней.
Троакарная эпицисто- с т о м и я используется преимущественно в виде надлобкового ее варианта. Предложено большое количество всевозможных устройств для осуществления данного метода временного или постоянного отведения мочи. По принципу применения все троакары можно подразделить на 2 типа: 1) троакары, через тубус которых после прокола мочевого пузыря вводится в его полость дренажная трубка, а тубус удаляется (рис. 86), и 2) троакары, в которых
дренажная трубка находится поверх колющего мандрена-стилета и остается в мочевом пузыре после прокола и удаления последнего (рис. 87).
Показания к троакарной эпицистостомии в последние годы по мере накопления опыта неуклонно расширяются. Троакарную эпицистостомию следует выполнять при острой или хронической задержке мочи, когда отсутствуют показания
кревизии мочевого пузыря, причем она может быть методом выбора как для длительного дренирования пузыря, так и в виде временного отведения мочи в процессе подготовки
крадикальному хирургическому вмешательству.
Противопоказания для троакар-
ной эпицистостомии те же, что и для капиллярной пункции. Подготовка к операции, положение больного на операционном столе, степень наполнения мочевого пузыря мочой или дезинфицирующим раствором по уретральному катетеру такие же, как и при выполнении капиллярной надлобковой пункции.
Техника. Перед вколом троакара
вкожу, подкожную клетчатку, под апоневроз и в предпузырную клетчатку вводят 20 — 30 мл 0,5% раствора новокаина (тримекаина, кси-
medwedi.ru
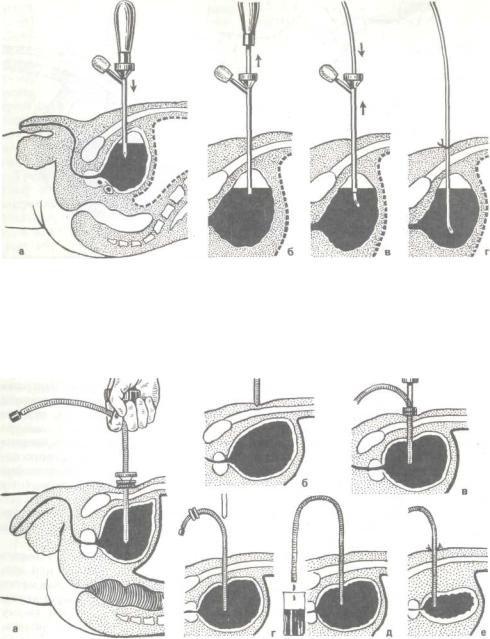
86. Схема этапов троакарнои эпицистостомии. |
ОПЕРАЦИИ НА МОЧЕВОМ ПУЗЫРЕ |
а — положение троакара после вкопа; б — извлечение мандрена; в — введение дренажной трубки и удаление тубуса троакара; г — трубка установлена и зафиксирована к коже.
87. Этапы троакарнои эпицистостомии по
И. П. Шевцову и А. Г. Панину.
а—в — прокол передней брюшной стенки и введение дренажа-троакара в мочевой пузырь; г— извлечение мандрена из дренажной трубки; д — эвакуация жид-
кости из мочевого пузыря; е — фиксация дренажной трубки.
СПОСОБЫ ОТВЕДЕНИЯ МОЧИ ИЗ МОЧЕВОГО ПУЗЫРЯ |
197 |
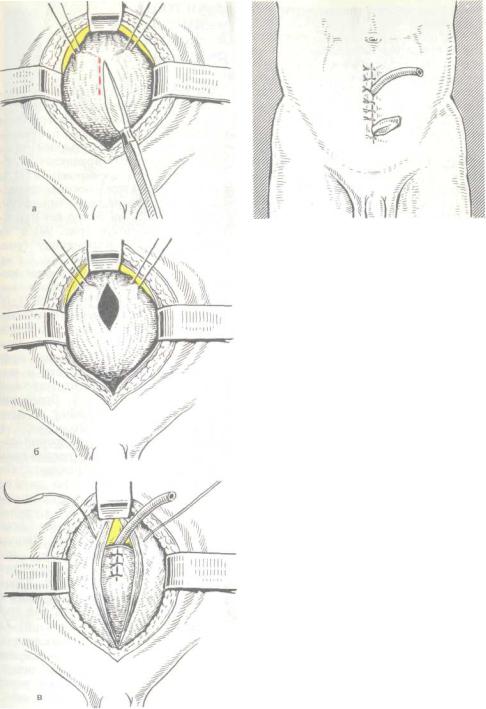
88. Этапы эпицистостомии.
а — пиния разреза стенки мочевого пузыря; 6 — пузырь рассечен; в — установлена дренажная трубка, этапы зашивания раны пузыря и прямых мышц с апоневрозом; г — кожа зашита, в предпузырном пространстве оставпен резиновый выпускник.
локаина), кожу на месте предполагаемого вкола рассекают скальпелем на протяжении 1 — 1,5 см. После удаления тубуса троакара (в первом варианте) или мандрена-стилета (во втором варианте) дренажную трубку фиксируют шелковым швом к коже. В качестве дренирующего материала лучше всего использовать градуированные трубки из полихлорвинила или любого другого синтетического материала.
Осложнения: перфорация брюшной полости и ранение органов брюшной полости, повреждение вен предпузырной клетчатки с последующим возникновением паравезикальной гематомы, образование мочевых затеков и тазовых флегмон. Профилактика осложнений заключается в безукоризненном соблюдении правил техники выполнения вмешательства.
Из более редких вариантов выполнения троакарной цистостомии можно назвать трансуретральную троакароцистоетомию и инфрасимфизарную цистостомию, применяе-
medwedi.ru
^ ^ ведения мочи на различные сроки, в том числе и после операций на мочевом пузыре, предстательной железе и уретре. Предоперационная подготовка обычная и зависит от намеченного метода обезболивания.
Техника операции. Доступ и техни-
ческие особенности цистотомии изложены ранее. Основной задачей операции является наложение мочепузырного свища, поэтому рассечение стенки мочевого пузыря должно быть минимальным, если не показана ревизия его полости. В мочевой пузырь вводят дренажную трубку, чтобы она не достигала шейки мочевого пузыря. Трубку фиксируют к стенке пузыря кетгутом, рану пузыря зашивают до трубки двухрядными кетгутовыми узловыми швами, расположив трубку как ложно ближе к верхушке мочевого гузыря (рис. 88). Область стомы одшивают к прямым мышцам апоневрозу. Рану передней брюшой стенки послойно ушивают до зубки с оставлением в нижнем углу на 1—2 дня резинового выпускни-.
В послеоперационном периоде обходимо тщательно наблюдать оттоком мочи по дренажной /бке. Полость мочевого пузыря жно промывать дезинфицирую-м
раствором с первого дня после рации. Эффективность дрениро-ия полости мочевого пузыря по-гается при применении вакуум-)сов различных модификаций, ромежностная цисто- м и я используется сравнитель-едко и в основном в процессе (ия обширных сочетанных потений мочевого пузыря, ы, прямой кишки и при ожогах ней брюшной стенки, когда щаяся ожоговая поверхность щяет или делает невозможным (ение эпицистостомии.
ОКОЛОПУЗЫРНОГО
ПРОСТРАНСТВА
Хирургическое лечение многих заболеваний и повреждений мочевого пузыря сопровождается вскрытием его полости и возможным поступлением мочи в околопузырное пространство, поэтому возникает необходимость в его дренировании. Для этого используются способы дренирования через переднюю брюшную стенку (рис. 89), на бедро по Буяльскому —Мак-Уортеру (рис. 90) и на промежность по Куприянову (рис. 91).
Показания к различным видам дре-
нирования. При сравнительно небольших по объему операциях достаточно после наложения эпицистостомы установить сбоку от мочевого пузыря (с одной или с двух сторон) или в предпузырном пространстве дренажную трубку и вывести ее рядом с цистостомической трубкой в рану. Рану брюшной стенки зашивают послойно до дренажей, которые фиксируют к кожным швам. Срок дренирования определяется по прекращении выделения мочи или раневого содержимого по дренажу, но должен быть около 7 дней, за исключением небольших выпускников, которые удаляют из предпузырного пространства через 2 — 3 дня. Иногда бывает целесообразно трубки при таком дренировании вывести через контрапертуры в правой и левой подвздошных областях, обеспечив тем самым прямолинейный ход дренирующего канала (см. рис. 89,3).
При обширных повреждениях, а также в случаях, когда поврежденную стенку пузыря ушить невозможно, выведение дренажей через переднюю брюшную стенку не обеспечивает достаточного дренирования ОКОЛОПуЗЬфНОГП ппл
