
оперативная урология Лопаткин
.pdf70 |
ОПЕРАЦИИ НА ПОЧКАХ |
зажимы и соответствующий шовный материал — хромированный кетгут на атравматических иглах или нерассасывающиеся лигатуры (перлон, капрон или обычный тонкий шелк).
При нефрэктомии по поводу пионефроза весьма вероятно ранение брюшины, в случае которого следует ввести в брюшную полость влажные марлевые тампоны, а ушивать брюшину (с предварительным введением в брюшную полость антибиотиков) уже после удаления почки, так как возможность ревизии последней через брюшную полость позволяет лучше ориентироваться в ходе операции. Не является исключительной редкостью и ранение толстой кишки, которая своими забрюшинно расположенными участками (справа — угол восходящей и ободочной кишки; слева — двенадцатиперстная кишка или селезеночный угол ободочной кишки) может оказаться интимно спаянной с почкой и окружающей ее инфильтрированной паранефральной клетчаткой. Еще раз подчеркнем, что для профилактики подобных осложнений главным является выделение почки в правильном слое, строго по фиброзной ее капсуле и лучше всего — острым путем.
Весьма удобным приемом при выделении увеличенной почки при пионефрозе или инфицированном гидронефрозе является пункция ее после обнажения с аспирацией содержимого, что приводит к уменьшению размеров почки, облегчает ее выделение, а также снижает опасность развития бактериемического шока и сепсиса вследствие попадания бактерий в кровь.
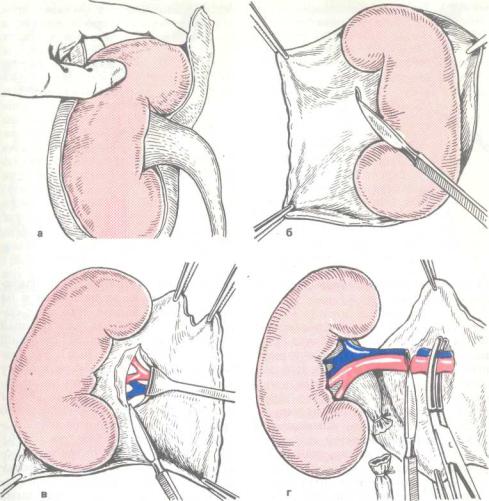
С. П. Федоров предложил для таких случаев субкапсулярную нефрэктомию, при которой рассекается фиброзная капсула почки и ткань ее как бы «вылущивается» из капсулы, что удается сравнительно легко (рис. 29, а). Для пересечения сосуди-
стой ножки почки снятую с нее кап- ^У сулу рассекают спереди и сзади в области ножки, т. е' центральнее почечных ворот (рис. 29, б, в), и получают доступ к сосудистой ножке, которую лигируют и пересекают, и таким образом почку удаляют, оставляя в ране ее фиброзную капсулу (рис. 29, г). В последнее время субкапсулярную нефрэктомию по Федорову применяют реже, так как возросшие технические возможности позволяют, как правило, удалить почку с фиброзной капсулой, а оставление последней в ране сопряжено с длительным последующим ее «выгнаиванием», т. е. поддерживает гнойный процесс в почечном ложе и гнойную интоксикацию организма вплоть до развития септического состояния.
При пионефрозе на почве обструкции (камень, стриктура) тазового отдела мочеточника необходимо удаление не только почки, но
имочеточника на всем протяжении (тотальная нефроуретерэктомия). Эту операцию целесообразно выполнять из двух разрезов или доступов. Вначале удаляют почку и верхнюю половину мочеточника из люмботомического доступа, к концу остающейся культи мочеточника прикрепляют кетгутовой лигатурой марлевую салфетку в виде «шапочки», после чего люмботомическую рану ушивают, оставляя в ней для дренирования 2 — 3 целлофановоили резиново-марлевых тампона
ирезиновую или полимерную трубку. Если состояние больного позволяет продолжать операцию, то его поворачивают на спину и косым по Пирогову или дугообразным разрезом в подвздошной области обнажают тазовый отдел мочеточника. Его поиски облегчает ориентировка на марлевую салфетку, оставленную на культе мочеточника. Мочеточник выделяют вплоть до мочевого пузыря, около которого его лигируют кетгутом, пересекают между 2 лига-
medwedi.ru
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ПОЧЕК |
71 |
29. Субкапсупярная нефрэктомия по Федорову.
Объяснение в тексте.
турами и удаляют. Рану ушивают
идренируют обычным образом. Нефростомия по поводу пио-
нефроза открытым способом также сопряжена с большими техническими трудностями, в связи с воспалительными и Рубцовыми изменениями вокруг почки, однако меньшими, чем при нефрэктомии, поскольку необходимо выделить только нижний сегмент, заднюю поверхность почки
и лоханку (техника нефростомии описана выше, в разделе «Острый пиелонефрит»). Тем не менее и при таком частичном выделении почки необходимо соблюдать те же предосторожности, что и при нефрэктомии по поводу пионефроза.
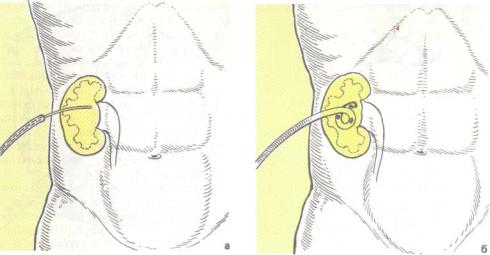
4j^e скожная п у н к ц и о н - н а я неф ростомия производится следующим образом. Больной лежит на животе. Ориентируясь на прощупываемую увеличенную почку, на данные предшествующего рентгенологического исследования, а при возможности — под контро-
72
30. Троакарная чрескожная нефростомия.
Объяснение в тексте.
лем телеэкрана или ультрасонографа вначале проводят пробную пункцию почки, вкалывая длинную иглу под тупым углом к коже в углу между XII ребром и длинными мышцами спины. Кожу в месте вкола иглы предварительно анестезируют 0,25 — 0,5% раствором новокаина (в виде «лимонной корки») и делают
вэтом месте надсечку скальпелем длиной до 0,5 см. Продвигая иглу вглубь, одновременно оттягивают поршень подсоединенного к ней шприца. При попадании иглы
воколопочечную клетчатку отмечается покачивание наружного конца иглы в такт дыхательным движениям диафрагмы и почки (как при паранефральной блокаде). При дальнейшем продвижении иглы в случае попадания ее в почку
вшприце появляется гной. В противном случае пробную пункцию иглой можно повторить несколько раз (3 — 4 раза), каждый раз слегка меняя направление иглы, вводя ее под небольшим углом (10—15°)
вразные стороны. После попадания иглы в почку отмечают ее направле-
ОПЕРАЦИИ НА ПОЧКАХ
ние и глубину стояния, иглу извлекают и в том же направлении и на ту же глубину вводят троакар с обтуратором имеющим заостренный конец (просвет троакара шириной до 0,5-0,7 см) (рис. 30,а). Убедив-
шись в попадании троакара в почку по выделению из нее гноя после извлечения обтуратора, тотчас вводят по нему в почку полиэтиленовую дренажную трубку до появления выделения гноя из трубки (рис. 30,6). При возможности контроля с помощью телеэкрана тут же производят антеградную рентгенопиелоскопию для подтверждения попадания трубки в почку и правильности ее стояния в ней. Трубку прочно фиксируют к коже 2 толстыми шелковыми лигатурами, которыми прошивают кожу.
Особенности послеоперационного ведения определяются наличием
истепенью гнойной интоксикации
исостоянием раны, где после удаления почки по поводу пионефроза неизбежно остаются окружающие воспалительно измененные ткани
икоторую можно рассматривать как гнойную рану. Поэтому в послеоперационном периоде необходимы и общие дезинтоксикационные
medwedi.ru
|
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ПОЧЕК |
|
|
|
|
|
|
73 |
|
мероприятия, перечисленные выше, |
ного наблюдения за раной, в случае |
||||||||
в разделе предоперационной подго- |
кровотечения — комплексной гемо- |
||||||||
товки, и внимательное наблюдение |
статической терапии и гемотрансфу- |
||||||||
за послеоперационной раной, ее |
зий, а при их неэффективности — ре- |
||||||||
адекватьюе дренирование (первые |
люмботомии и лигирования крово- |
||||||||
48 ч — резйновоили целлофаново- |
точащих сосудов путем их прошива- |
||||||||
марлевыми тампонами, оставленны- |
ния. Профилактикой такого ослож- |
||||||||
ми при операции, затем — резиновы- |
нения служит общая и местная |
||||||||
ми выпускниками — трубками и по- |
антибактериальная терапия, которая |
||||||||
лосками), промывание раны пере- |
одновременно |
призвана |
предотвра- |
||||||
кисью водорода, растворами анти- |
тить другое грозное осложнение — |
||||||||
септиков (диоксидин и др.). ороше- |
хрониосепсис, о чем уже сказано |
||||||||
ние ее растворами |
антибиотиков |
в предыдущем разделе. |
|
|
|||||
(канамицин и др.). Одновременно |
Результаты оперативного лечения |
||||||||
проводят мощную общую антибак- |
и прогноз. Ближайшие и отдаленные |
||||||||
териальную терапию; в течение |
результаты |
операций |
|
по поводу |
|||||
первых 7 — 10 дней цепорин, гента- |
пионефроза, как правило, вполне |
||||||||
мицин или другие антибиотики вну- |
удовлетворительные, |
прогноз |
при |
||||||
тримышечно, раствор |
диоксидина |
непораженной |
оставшейся |
почке |
|||||
внутривенно и т. п. Затем, при спо- |
вполне благоприятен. Тем не менее |
||||||||
койном течении послеоперационно- |
больные, перенесшие операции по |
||||||||
го периода, переходят на прием ан- |
поводу пионефроза, должны нахо- |
||||||||
тибиотиков (олететрин, левомице- |
диться под диспансерным наблюде- |
||||||||
тин, эритромицин и др.) в сочетании |
нием уролога: после нефросто- |
||||||||
с химиопрепаратами (бисептол, гра- |
мии — для ухода за нефростомиче- |
||||||||
мурин и др.) внутрь. В последние |
ским дренажем и решения вопроса |
||||||||
годы с успехом применяют иммуно- |
о возможности и сроках повторной |
||||||||
стимулирующую терапию (левами- |
операции (нефрэктомии); после не- |
||||||||
зол, декарис и т. п.). |
|
фрэктомии |
— |
для своевременного |
|||||
|
Швы снимают относительно позд- |
распознавания |
заболеваний |
един- |
|||||
но, на 12 —15-й день, активизиро- |
ственной |
оставшейся |
|
почки |
(см. |
||||
вать "больного следует как можно |
«Хронический пиелонефрит»). |
|
|||||||
раньше: при отсутствии признаков |
Паранефрит — воспаление около- |
||||||||
послеоперационного |
кровотечения |
почечной жировой клетчатки (пара- |
|||||||
уже на следующий день после опе- |
нефрия) — может быть острым |
||||||||
рации больному можно разрешить |
и хроническим, первичным и вто- |
||||||||
вставать и ходить. |
|
ричным (по отношению к почке). |
|||||||
|
Главная задача при ведении па- |
Первичным |
называют |
паранефрит, |
|||||
циента после нефрэктомии по пово- |
развившийся без поражения почки, |
||||||||
ду пионефроза — вышеперечислен- |
вследствие попадания инфекции |
||||||||
ными методами не дать оставшей- |
в паранефрий из какого-либо отда- |
||||||||
ся гнойной ране стать источником |
ленного воспалительного очага |
||||||||
септического состояния (хронио- |
в организме (кожный фурункул, тон- |
||||||||
сепсис). |
|
зиллит и т. п.). Вторичным считают |
|||||||
|
Возможные осложнения и их про- |
паранефрит, i сопутствующий вос- |
|||||||
филактика. В ближайшем послеопе- |
палительному |
процессу |
в |
почке |
|||||
рационном периоде не исключается |
(пиелонефрит, пионефроз). В по- |
||||||||
возможность кровотечения из раны, |
следние |
годы |
частота |
первичного |
|||||
так как продолжающийся в ней |
паранефрита |
значительно уменьши- |
|||||||
гнойно-воспалительный процесс мо- |
лась. |
|
|
|
|
|
|
||
жет привести к эрозии сосудов в по- |
Острый паранефрит. Ост- |
||||||||
чечном ложе. Это требует присталь- |
рый паранефрит, как и паранефрит |
||||||||
74 |
ОПЕРАЦИИ НА ПОЧКАХ |
вообще, в последние годы чаще бывает вторичным, т. е. развивается как следствие заболевания почки, откуда инфекция попадает в паранефрий гематогенно, лимфогенно или контактным путем. После операций на почке острый паранефрит может быть следствием нагноения околопочечных гематом или мочевых затеков. Нагноение гематомы может быть также причиной паранефрита после травмы почки. По локализации различают задний, "передний, верхний, нижний и тотальный паранефрит.
Острый паранефрит в своем течении проходит 2 основных стадии — серозную и гнойную. Его клинические проявления характерны: выбухание в подреберье и поясничной области, сглаженность талии, боли при сгибании и разгибании в тазобедренном суставе (псоас-симптом). При бимануальной пальпации прощупывается околопочечный воспалительный инфильтрат, плотный и болезненный. Температура тела повышена, нередко гектического типа. Диагноз подтверждают рентгеновским исследованием, при котором на обзорных снимках выявляется стертость контуров почки и поясничной мышцы, а на экскреторных урограммах (в случае вторичного паранефрита) — изменения в почке.
Лечение острого паранефрита в серозной стадии — мощная антибактериальная терапия, в гнойной стадии — оперативное вмешательство.
Показания к оперативному лече-
нию. Показанием к оперативному лечению служит острый гнойный паранефрит любой локализации. Признаками гнойной стадии острого паранефрита служат высокая лихорадка с большими размахами температуры тела (от 35 °С до 40 °С) и ознобами, изменения в белой крови, характерные для гнойного процесса, длительность заболевания (свыше3 — 5 дней), неподдающегося
консервативной терапии, нарастание симптомов гнойной ^интоксикации (тошнота, рвота, потеря аппетита, общая слабость, адинамия, анемизация и т. п.). В последние годы для выявления гнойной полости в паранефрии (абсцесс, флегмона) может быть применено ультразвуковое сканирование.
Противопоказаний к оперативно-
му вмешательству по поводу острого гнойного паранефрита, по существу, нет, так как показания к такой операции приближаются к витальным, а люмботомия (иногда лишь на небольшом протяжении) — не столь травматичная операция, чтобы даже серьезные интеркуррентные заболевания могли расцениваться как противопоказания к ней. Наоборот, прогрессирование гнойного процесса в паранефрии ухудшает течение любого сопутствующего заболевания, особенно такого, как сахарный диабет, развивается печеночно-почечная недостаточность и т. д. Противопоказания могут возникнуть только к наркозу, и в этом случае операция должна быть выполнена под одним из видов местной анестезии.
Виды методов оперативного лече-
ния. При первичном остром паранефрите показана только одна операция — люмботомия, но размеры и локализация разреза могут быть различными в зависимости от локализации и обширности паранефрального гнойника. При переднем и нижнем паранефрите можно использовать лишь переднюю часть люмботомического доступа по Федорову, а при заднем и верхнем паранефрите — его заднюю часть. При флегмоне забрюшинного пространства требуется более широкий доступ (разрез длиной не менее 20 см), чем при абцессе паранефрия, при котором в случае точного дооперационного определения локализации абсцесса разрез может быть ограни-
чен10 — 15 см.
medwedi.ru
|
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ПОЧЕК |
|
|
|
|
|
75 |
|||||||
|
При |
вторичном остром |
гнойном |
операции, удаляют через 48 — 72 ч, |
||||||||||
паранефрите, кроме люмботомии, |
предварительно |
ежедневно слегка |
||||||||||||
должна, как правило, быть выполне- |
подтягивая их, на их место, вводят |
|||||||||||||
на одна из операций на почке (не- |
широкие и длинные резиновые по- |
|||||||||||||
фроили пиелолитотомия, нефро- |
лоски, а дренажные трубки оста- |
|||||||||||||
стомия либо нефрэктомия), харак- |
вляют в ране. При перевязках через |
|||||||||||||
тер которой зависит от вида пора- |
эти трубки промывают рану раство- |
|||||||||||||
жения почки и которые описаны |
ром перекиси водорода или какого- |
|||||||||||||
в соответствующих разделах. Если |
либо антисептика (диоксидин) и от- |
|||||||||||||
сопутствующие |
заболевания |
явля- |
сасывают содержимое из раны. |
|||||||||||
ются противопоказанием к рас- |
Швы снимают относительно поздно |
|||||||||||||
ширению |
операции |
или |
состояние |
(на 14—16-й день). В течение всего |
||||||||||
больного на операционном столе не |
ближайшего послеоперационного пе- |
|||||||||||||
позволяет закончить операцию ра- |
риода (14 — 21 день) проводят ин- |
|||||||||||||
дикально, то ее следует ограничить |
тенсивную антибактериальную тера- |
|||||||||||||
люмботомией, эвакуацией гнойного |
пию, а при показаниях — и дезин- |
|||||||||||||
содержимого и дренированием па- |
токсикационную. К ранней активи- |
|||||||||||||
ранефрия. |
|
предоперационной |
зации |
больного |
противопоказаний |
|||||||||
|
Особенности |
нет. На следующий день после опе- |
||||||||||||
подготовки — те же, что и при |
рации больной может садиться |
|||||||||||||
гнойных |
процессах |
в |
почке |
(см. |
и вставать. |
|
|
|
||||||
«Острый пиелонефрит» и «Пионе- |
возможные осложнения и их про- |
|||||||||||||
фроз»). |
|
оперативных |
вмеша- |
филактика аналогичны описанным |
||||||||||
|
Техника |
в разделе «Пионефроз». Это про- |
||||||||||||
тельств. Люмботомия по поводу |
должение |
гнойно-воспалительного |
||||||||||||
острого |
гнойного |
паранефрита |
процесса в ране, что может приве- |
|||||||||||
имеет некоторые особенности. По- |
сти к септическому состоянию (хро- |
|||||||||||||
сле рассечения всех слоев брюшной |
ниосепсис). Профилактикой подоб- |
|||||||||||||
стенки и позадипочечной фасции, |
ных |
осложнений служат |
вскрытие |
|||||||||||
следует |
обратить |
внимание на |
всех без исключения гнойных очагов |
|||||||||||
вскрытие всех имеющихся в паране- |
во время операции, адекватное дре- |
|||||||||||||
фрии гнойных полостей, широко |
нирование раны, интенсивная мест- |
|||||||||||||
раскрыть все отделы паранефраль- |
ная |
и |
общая |
антибактериальная |
||||||||||
ной клетчатки, не допуская оставле- |
терапия в послеоперационном пе- |
|||||||||||||
ния «карманов» с гнойным содер- |
риоде. |
|
|
|
|
|||||||||
жимым. Во всех отделах околопо- |
Результаты оперативного лечения |
|||||||||||||
чечной |
клетчатки |
должны |
быть |
и прогноз. В случае своевременного |
||||||||||
оставлены тампоны (резиновоили |
и правильно проведенного опера- |
|||||||||||||
целлофаново-марлевые) и дре- |
тивного вмешательства при первич- |
|||||||||||||
нажные трубки (не менее 3—4). При |
ном гнойном паранефрите резуль- |
|||||||||||||
ушивании раны задняя ее часть, где |
таты его вполне удовлетвори- |
|||||||||||||
выведены |
тампоны |
и |
дренажные |
тельные и прогноз вполне благо- |
||||||||||
трубки, должна быть оставлена не- |
приятен. |
|
|
|
||||||||||
ушитой на протяжении около 10 см. |
Более сложно судить о результа- |
|||||||||||||
|
Техника операций на почке при |
тах лечения и прогнозе при вторич- |
||||||||||||
вторичном остром |
паранефрите |
ном остром гнойном паранефрите, |
||||||||||||
описана в соответствующих разде- |
поскольку |
дальнейшее |
состояние |
|||||||||||
лах. |
|
|
послеоперационного |
околопочечной жировой капсулы за- |
||||||||||
|
Особенности |
висит в основном от состояния по- |
||||||||||||
ведения заключаются в необходимо- |
чки, наличия в ней гнойно-воспали- |
|||||||||||||
сти длительного |
дренирования |
тельного процесса. Этот вопрос из- |
||||||||||||
раны. |
Тампоны, |
оставленные |
при |
ложен в соответствующих разделах |
||||||||||

76 |
ОПЕРАЦИИ НА ПОЧКАХ |
(«Острый пиелонефрит», «Пионефроз», «Почечнокаменная болезнь»).
Хронический паранефрит — это длительный инфильтрата вный воспалительный процесс в околопочечной жировой клетчатке с постепенным фиброзным ее перерождением (фибрознолипоматозный паранефрит). Хронический паранефрит, как правило,Тэывает вторичным, т. е. сопутствует хроническому воспалительному процессу в почке (хронический пиелонефрит) в активной фазе, (пионефроз) и как бы входит в комплекс единого патологического процесса в почке и ее жировой капсуле, но не является самостоятельным заболеванием.
клинически хронический паранефрит определяется в виде инфильтрата, прощупываемого при бимануальной пальпации в подреберье. Весьма характерны для него псоассимптом и сколиоз. Симптомом хронического паранефрита может быть артериальная гипертензия, вызванная сдавлением почки, как панцирем, воспалительно-склеротиче- ским паранефральным инфильтратом. Этот симптом особенно характерен для хронического паранефрита на почве перенесенной травмы почки, когда имбибиция жировой околопочечной клетчатки кровью постепенно замещается воспалительной инфильтрацией и соединительной тканью, превращая паранефральную клетчатку в своего рода плотную фиброзную капсулу, сдавливающую и ишемизирующую ткань почки (клинический аналог опытов Гольдблатта с наложением на почку целлофановой пленки).
При рентгенологическом исследовании — отсутствие контуров почки и поясничной мышцы, диффузное умеренно выраженное затемнение в этой области; те или иные изменения в почке (хронический калькулезный пиелонефрит, пионефроз).
Лечение хронического паранефрита, как правило, не является само-
стоятельной задачей, а входит в комплекс лечебных мероприятий по поводу основного почечного заболевания. В зависимости от характера последнего лечение хронического паранефрита может быть консервативным и оперативным.
Показания к оперативному лече-
нию чаще всего связаны с показаниями к оперативному вмешательству по поводу основного почечного заболевания. По ходу такой операции неизбежно возникает необходимость рассечения или иссечения (полного или частичного) воспалительного инфильтрата в околопочечной жировой клетчатке. В тех случаях, когда на первый план в клинической картине заболевания выходят симптомы хронического паранефрита, а почечное заболевание не требует оперативного вмешательства, показаниями к люмботомии и иссечению околопочечного инфильтрата могут быть: боли в области почки, лишающие больного трудоспособности; резкие боли при сгибании нижней конечности в тазобедренном суставе; нефрогенная артериальная гипертензия.
Противопоказания к операции по поводу хронического паранефрита обычные, связанные с высоким операционным риском и наркозным риском.
Виды методов оперативного лече-
ния. По поводу хронического паранефрита как такового может быть произведена только одна операция: люмботомия и иссечение измененной жировой капсулы с высвобождением почки из фиброзно-липома- тозных тканей (нефролиз). Вид операции на почке, как правило, одновременно выполняемой, зависит от характера почечного заболевания.
Предоперационная подготовка за-
висит в основном от характера заболевания послужившего причиной хронического паранефрита.
Техника операции по поводу хро-
нического паранефрита отличается
medwedi.ru
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ПОЧЕК |
77 |
некоторыми особенностями, связанными со значительным инфиль- тративно-воспалительным и рубцо- во-спаечным процессом в забрюшинном пространстве, который может распространиться и на ткани брюшной стенки. Поэтому уже при люмботомии, при рассечении всех мышечных слоев брюшной стенки и позадипочечной фасции следует соблюдать особую осторожность, так как анатомия этих тканей может быть значительно изменена, что затрудняет ориентировку в них. Главная задача при люмботомии и иссечении измененных паранефральных тканей — не поранить ткань почки и прилежащих к ней органов (см. «Пионефроз»). Ранение почки, даже в случае планируемой нефрэктомии, затрудняет дальнейшее выполнение операции в связи с кровотечением. Тем более это нежелательно в случае органосохраняющей операции на почке (пиелонефролитотомия, нефростомия и др.). В этом случае крайне нежелательно и ранение мочеточника, который нелегко дифференцировать в воспалительно-рубцо- вом инфильтрате, занимающем забрюшинное пространство. Выполнение нефролиза и уретеролиза в этих условиях требует особого внимания, осторожности и неторопливости; должно производиться острым путем. Главная задача при операции — найти нужный слой между фиброзной и жировой капсулами почки и выделять почку в этом слое. Следует стремиться к полному иссечению окружающих почку и мочеточник измененных тканей (нефроуретеролиз), т. е. к восстановлению нормальной анатомии органов и тканей забрюшинного пространства.
Для облегчения поисков мочеточника в воспалительно-рубцовом инфильтрате у женщин перед операцией может быть произведена катетеризация мочеточника катетером крупного калибра (№ 6 — 8) с оста-
влением его на время операции. У мужчин цистоскопия для катетеризации мочеточников нежелательна в связи с опасностью острых воспалительных осложнений со стороны половых органов (простатит, эпидидимит, эпидидимоорхит). За рубежом для этих целей предложен иллюминированный (т. е. светящийся) катетер, который еще больше облегчает поиски мочеточника.
Ранение париетальной брюшины не следует рассматривать как серьезное интраоперационное осложнение. Оно в известной мере является закономерным при такой операции, когда брюшина интимно спаяна с околопочечной жировой капсулой. Тактика при таком осложнении описана выше (см. «Пионефроз»). Там же сказано об опасностях ранения толстой кишки и нижней полой вены, что полностью относится к операциям по поводу хронического паранефрита. Операция заканчивается широким дренированием околопочечного пространства тампонами и дренажными трубками с ушиванием раны редкими швами и оставлением неушитой задней ее части (8 — 10 см), где выводят тампоны и трубки.
Послеоперационное ведение схоже с таковым после операции по поводу острого паранефрита (см. выше). Основными его элементами являются длительное дренирование и санирование раны, общее и местное антибактериальное лечение, при показаниях — дезинтоксикационная терапия. Противопоказаний к ранней активизации больного (вставание на следующий день после операции) нет.
В случае одновременного выполнения той или иной операции на почке к послеоперационному ведению делаются соответствующие дополнения (см. разделы, посвященные этим операциям).
Возможные осложнения и их про-
филактика. Послеоперационные ос-

78
ложнения у больных, подвергнутых |
влений разных авторов о природе |
|||||||||
только нефроуретеролизу, не отли- |
данного заболевания. Цо-видимому, |
|||||||||
чаются от общехирургических (ле- |
оно имеет полиэтиологическую при- |
|||||||||
гочные, тромбоэмболические и т. п.). |
роду. Но в основе его все же лежит |
|||||||||
Важной мерой их профилактики яв- |
неспецифический |
воспалительный |
||||||||
ляются раннее вставание, адекват- |
процесс, вызванный разными при- |
|||||||||
ная терапия, постоянный контроль |
чинами. |
|
|
|
|
|
|
|||
за состоянием всех органов и систем |
Забрюшинный фиброз — сравни- |
|||||||||
со стороны хирурга-уролога и ане- |
тельно редкое заболевание, имеет |
|||||||||
стезиолога-реаниматолога. |
|
чаще двусторонний характер, клини- |
||||||||
Результаты оперативного лечения |
чески проявляется болями в области |
|||||||||
и прогноз. Как и при остром гной- |
почек, атаками острого пиелонефри- |
|||||||||
ном паранефрите, результаты опера- |
та на почве обструкции мочеточни- |
|||||||||
тивного лечения и прогноз хрониче- |
ков; при двустороннем заболевании |
|||||||||
ского паранефрита зависят главным |
постепенно прогрессирует |
ХПН. |
||||||||
образом от основного почечного за- |
Диагноз |
ставят |
на |
основании |
||||||
болевания, послужившего источни- |
данных |
рентгенологического |
иссле- |
|||||||
ком паранефрита. Если кроме иссе- |
дования: по характерной картине |
|||||||||
чения паранефрального |
воспали- |
дилатации |
мочеточников |
выше |
||||||
тельно-склеротического инфильтра- |
уровня |
тазового кольца |
|
на |
экскре- |
|||||
та произведено санирование поч- |
торных урограммах и ретроградных |
|||||||||
ки (удаление камней, нефросто- |
||||||||||
мия и т. п. ) или нефрэктомия |
уретеропиелограммах. |
|
|
|
||||||
в случае ее гибели, то результаты |
Лечение зависит от стадии процес- |
|||||||||
са. В начальных стадиях, при незна- |
||||||||||
и прогноз вполне удовлетвори- |
||||||||||
тельны. Если операцию ограничили |
чительно |
выраженной |
обструкции |
|||||||
люмботомией и нефроуретеролизом |
мочеточника, применяют консерва- |
|||||||||
с оставлением патологического оча- |
тивную |
терапию: |
рассасывающие |
|||||||
га в почке, то наиболее вероятен ре- |
медикаментозные средства (лидаза, |
|||||||||
цидив паранефрита. Такие боль- |
экстракт алоэ, стекловидное тело), |
|||||||||
ные должны находиться под по- |
антибактериальное лечение, физио- |
|||||||||
стоянным диспансерным |
наблюде- |
терапию. При неэффективности кон- |
||||||||
нием уролога для выбора подходя- |
сервативного лечения, прогрессиро- |
|||||||||
щего момента для операции на |
вании |
ретенционных |
изменений |
|||||||
почке, а если таковая абсолютно |
верхних мочевых путей или выявле- |
|||||||||
противопоказана или не показана — |
нии болезни в далеко зашедшей ста- |
|||||||||
то для своевременного распознава- |
дии прибегают к оперативному вме- |
|||||||||
ния рецидива хронического паране- |
шательству. |
|
|
|
|
|||||
фрита и выбора момента для по- |
Показания к оперативному лече- |
|||||||||
вторного нефроуретеролиза. |
нию: значительное одноили дву- |
|||||||||
Забрюшинный фиброз — воспали- |
стороннее |
расширение |
мочеточни- |
|||||||
тельно-склеротический процесс в за- |
ков; частые атаки острого пиелоне- |
|||||||||
брюшинном пространстве с преиму- |
фрита; прогрессирование хрониче- |
|||||||||
щественной локализацией на уровне |
ского пиелонефрита с |
нарушением |
||||||||
тазового кольца и выше. Как само- |
функции почки; нарастание хрониче- |
|||||||||
стоятельное |
заболевание |
впервые |
ской почечной недостаточности; не- |
|||||||
детально описан Ormond (1948), в свя- |
фрогенная |
артериальная |
гипертен- |
|||||||
зи с чем получил его имя (болезнь |
зия. |
|
|
|
к |
радикаль- |
||||
Ормонда), наряду с другими много- |
Противопоказаниями |
|||||||||
численными |
наименованиями. Уже |
ному оперативному лечению, т. е. |
||||||||
эта многочисленность названий го- |
восстановлению тем или иным спо- |
|||||||||
ворит о неоднозначности предста- |
собом проходимости мочеточников, |
|||||||||
могут быть далеко зашедшая ХПН
medwedi.ru
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ПОЧЕК |
79 |
(интермиттирующая или терминальная стадии) или тяжелые сопутствующие заболевания. В этих случаях в качестве первого этапа оперативного лечения применяют тот или иной вид отведения мочи из почки: нефростомию открытым способом или чрескожным пункционным путем (подробнее см. «Пионефроз»). При значительно расширенных и извитых мочеточниках выше препятствия может быть применен еще один вид отведения мочи: боковая уретерокутанеостомия.
Виды методов оперативного лече-
ния. К радикальным операциям относятся уретеролиз, перемещение мочеточника в брюшную полость, погружение мочеточника в перимизий поясничной мышцы, к паллиативным — нефростомия (открытым или чрескожным пункционным способом), боковая уретерокутанеостомия, стентирование мочеточника, «защита» его синтетическим протезом).
Предоперационная подготовка мо-
жет иметь особенности. Во-первых, при хроническом пиелонефрите в активной фазе клинического течения необходима предоперационная антибактериальная терапия в соответствии с чувствительностью микрофлоры мочи. Особенно интенсивной такая терапия должна быть при частых атаках острого пиелонефрита. Во-вторых, ХПН в поздних стадиях может потребовать в предоперационном периоде дезинтоксикационной терапии, вплоть до гемодиализа с помощью аппарата «искусственная почка» или перитонеального диализа. В-третьих, если забрюшинный фиброз осложнен нефрогенной артериальной гипертензией, то перед операцией должен быть проведен короткий (7—10 дней) курс гипотензивной терапии (гемитон, катапресан и т. п.).
Техника оперативных вмеша-
тельств. Основным элементом любого радикального оперативного
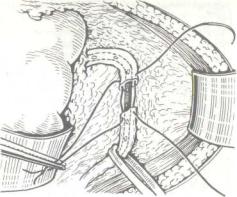
31. Уретеролиз с интубацией мочеточника при ретроперитонеальном фиброзе.
вмешательства по поводу забрюшинного фиброза является уретеролиз (либо как самостоятельная операция, либо как предварительный этап перед перемещением мочеточника). Высвобождение мочеточника из рубцовой ткани должно сопровождаться максимально полным иссечением и удалением последней во избежание рецидива заболевания, если уретеролиз применяется как самостоятельная операция. Высвобождение мочеточника должно быть
вобязательном порядке доведено до неизмененного тазового его отдела. Если операция ограничивается уретеролизом, то она заканчивается нефроили пиелостомией с интубацией мочеточника полиэтиленовой трубкой диаметром до 0,5 см, введенной из лоханки в мочеточник до неизмененного тазового его отдела. Она служит шиной или болванкой, способствующей сохранению выправленного состояния мочеточника
взабрюшинном пространстве (рис. 31). Наружный конец этой трубки выводят через рану вместе с нефро(пиело)стомическим дренажем. Удобны для этой цели специальные дренажные трубки, суженный и удлиненный конец которых служит интубирующей трубкой.
