
Акушерство_Савельева Г.М._2000
.pdf
Рис. 5.30. Перинеотомия. |
Рис. 5.31. Эпизиотомия |
ловки. Для этого роженице предлагают потужиться. Во время потуги головка поворачивается лицом к правому бедру при первой позиции, а при второй позиции к левому бедру. Возможно при этом самостоятельное рождение плечиков. Если этого не происходит, то ладонями захватывают головку за височно-щечные области и осуществляют тракции кзади до тех пор, пока треть переднего плечика не подойдет под лонное сочленение (рис. 5.29, в). После того как плечико подведено под лоно, левой рукой захватывают головку, приподнимая ее вверх, а правой рукой сдвигают ткани промежнос ти с заднего плечика, выводя последнее (рис. 5.29, г). После рождения плечевого пояса в подмышечные впадины со стороны спины вводят указа тельные пальцы обеих рук и туловище приподнимают кверху, соответствен но проводной оси таза. Это способствует бережному и быстрому рождению плода. Освобождение плечевого пояса необходимо произвести очень береж но, не растягивая чрезмерно шейный отдел позвоночника плода, поскольку при этом возможны травмы этого отдела. Нельзя также первой выводить переднюю ручку из-под лонного сочленения, поскольку возможен перелом
ееили ключицы.
Втех случаях, когда возникает угроза разрыва промежности, производят
еерассечение — перинеотомию (рис. 5.30) или срединную эпизиотомию (рис. 5.31), так как резаная рана с ровными краями заживает лучше, чем рваная рана с размозженными краями. Перинеотомия может производиться
ив интересах плода — для предупреждения внутричерепной травмы при неподатливой промежности.
Если после рождения головки вокруг шеи плода видна петля пуповины,
231
то ее следует снять через головку, при невозможности сделать это, осо бенно если пуповина натягивается и сдерживает движение плода, ее необходимо рассечь между двумя зажимами и быстро извлечь туловище. После рождения состояние ребенка оценивают по шкале Апгар (табл. 5.2) через 1 и 5 мин, после чего приступают к первичному туалету новорож денного. Об удовлетворительном состоянии плода свидетельствует оценка 8—10 баллов.
Т а б л и ц а 5.2 Определение состояния новорожденного по шкале Апгар
Признак |
|
|
Балл |
|
|
|
|
|
|
|
|
|
|
|
0 |
|
I |
|
|
2 |
|
|
|
|
|
||
Сердцебиение |
Отсутствует |
Менее |
100 в минуту |
100—140 в минуту |
||
Дыхание |
Отсутствует |
Редкие, |
единичные |
Хорошее, |
крик |
|
|
|
дыхательные |
дви |
|
|
|
|
|
жения |
|
|
|
|
Рефлекторная воз |
Нет реакции на |
Появляются |
грима |
Движения, громкий |
||
будимость |
раздражение по |
са или движения |
крик |
|
||
|
дошв |
|
|
|
|
|
Мышечный тонус |
Отсутствует |
Снижен |
|
Активные |
движе |
|
|
|
|
|
|
ния |
|
Окраска кожи |
Белая или резко |
Розовая, конеч |
Розовая |
|
||
|
цианотичная |
ности синие |
|
|
|
|
|
|
|
|
|
|
|
5.6.3. Первичная обработка новорожденного
При первичном туатете новорожденного очень важно соблюдать мероприя тия по профилактике внутриутробных инфекций в акушерских стационарах.
Перед обработкой новорожденного акушерка моет и обрабатывает руки, надевает стерильные маску и перчатки. Для первичной обработки новорож денного применяют стерильный индивидуальный комплект, в который вхо дит стерильный индивидуальный набор для обработки пуповины со скоб ками Роговина.
Родившегося ребенка помещают на обеззараженный, согретый и покры тый стерильной пеленкой лоток, который кладут между согнутыми и разве денными ногами матери на одном с ней уровне. Ребенка обтирают стериль ными салфетками.
Здоровый доношенный ребенок сразу после родов дышит и громко кричит. После рождения приступают к обработке глаз ребенка и профилак тике гонобленнореи. Последняя проводится как во время первичного туа лета новорожденного, так и повторно, через 2 ч. Для этих целей рекомен дуется либо 1 % раствор нитрата серебра, либо 30 % раствор сульфацила натрия (альбуцид). Вначале протирают веки от наружного угла к внутрен нему сухим ватным тампоном. Затем приподнимают верхнее и нижнее веко, слегка оттягивая верхнее кверху, а нижнее — книзу, капают на слизистую оболочку нижней переходной складки одну каплю раствора. Растворы для обработки глаз меняют ежедневно.
На пуповину, предварительно обработав ее дезинфицирующим раство ром (0,5 % раствором хлоргексидина глюконата в 70 % этиловом спирте),
232
после прекращения пульсации, отступя 10 см от пупочного кольца, накла дывают зажим. Второй зажим накладывают, отступя 2 см от первого. Учас ток между зажимами обрабатывают повторно, после чего пуповину пересе кают. Ребенка помещают в стерильных пеленках на пеленальный столик, подогреваемый сверху специальной лампой, после чего его осматривает неонатолог.
Перед обработкой пуповины новорожденного акушерка повторно тща тельно обрабатывает, моет, протирает спиртом руки, надевает стерильные перчатки и стерильную маску. Остаток пуповины со стороны ребенка про тирают стерильным тампоном, смоченным в 0,5 % растворе хлоргексидина
глюконата в 70 % этиловом спирте, затем пуповину отжимают между боль шим и указательным пальцами. В специальные стерильные щипцы вклады вают стерильную металлическую скобку Роговина и накладывают ее на пуповину, отступя 0,5 см от кожного края пупочного кольца. Щипцы со скобкой смыкают до их защемления. Остаток пуповины отрезают на 0,5— 0,7 см выше края скобки. Пупочную рану обрабатывают раствором 5 % калия перманганата или 0,5 % раствором хлоргексидина глюконата в 70 %
этиловом спирте. После наложения скобки на пуповину можно использо вать пленкообразующие препараты.
Если ребенок родился при наличии Rh-сенсибилизации у матери, то на пуповину сразу после рождения накладывают зажим, а затем — шелковую лигатуру, отступя 2—2,5 см от кожного края пупочного кольца. Пуповину отсекают стерильными ножницами на 2—2,5 см от лигатуры. Культю пупо вины завязывают стерильной марлевой салфеткой. Пуповину в данных си туациях оставляют для того, чтобы можно было произвести заменное пере ливание крови через сосуды пуповины.
Обработку кожных покровов новорожденного проводят стерильным ват ным тампоном или одноразовой бумажной салфеткой, смоченной стериль ным растительным или вазелиновым маслом из индивидуального флакона разового пользования. Удаляют сыровидную смазку, остатки крови.
После выполнения первичной обработки измеряют рост ребенка, раз меры головки и плечиков, массу тела, на ручки надевают браслеты, на которых написаны имя и отчество матери, номер истории родов, пол ре бенка, дата рождения. Затем ребенка завертывают в стерильные пеленки и одеяло.
В родильном зале в течение первого получаса после рождения в отсут
ствие противопоказаний, связанных с осложнениями родов (асфиксия, крупный плод и т.д.), целесообразно прикладывать новорожденного к груди матери. Раннее прикладывание к груди и грудное вскармливание способст вуют более быстрому становлению нормальной микрофлоры кишечника, Повышению неспецифической защиты организма новорожденного, станов лению лактации и сокращению матки у матери.
После прикладывания ребенка к груди его передают под наблюдение неонатолога.
5.6.4. Ведение последового периода
Последовый период начинается после рождения плода. Являясь самым кратковременным из всех периодов родов, он наиболее опасен из-за воз можности кровотечения из матки в процессе отделения плаценты и рожде-
233
ния последа. Эти осложнения возникают чаще от несвоевременных вмеша тельств, которые нарушают физиологическое течение последового периода.
Большинством акушеров принята выжидательная тактика ведения пос ледового периода, требующая от врача внимательного наблюдения за роже ницей, чтобы своевременно распознать возникшие осложнения. В процессе наблюдения врач контролирует общее состояние роженицы, параметры ге модинамики, следит за состоянием мочевого пузыря, а главное — за харак тером и количеством кровяных выделений из матки, признаками отделения плаценты.
Врач оценивает общее состояние роженицы (цвет кожных покровов,, реакция на окружающую обстановку), пульс, артериальное давление. Пульс должен быть хорошего наполнения, не более 100 ударов в минуту, а арте риальное давление не должно снижаться более чем на 15—20 мм рт.ст. по сравнению с исходным.
В последовом периоде необходимо следить за состоянием мочевого пузыря и опорожнить его, если это не было произведено сразу после родов, поскольку переполнение мочевого пузыря задерживает сокращение матки и нарушает физиологический процесс отслойки плаценты.
Даже при физиологическом течении последового периода возможно выделение крови из половых органов. Появление небольшого кровотечения, указывает на начавшуюся отслойку плаценты. При физиологической кровопотере (300—500 мл; 0,5 % массы тела) и в отсутствие признаков отделе ния плаценты, при хорошем состоянии роженицы последовый период ведут выжидательно в течение 30 мин.
Активное вмешательство становится необходимым в следующих ситуа циях:
1)объем кровопотери при кровотечении превышает 500 мл, или 0,5 Ягмассы тела;
2)при меньшей кровопотере, но ухудшении общего состояния роже ницы;
3)при продолжении последового периода свыше 30 мин даже при хорошем состоянии роженицы и в отсутствие кровотечения.
Нередко отделившаяся плацента продолжает оставаться в родовых путях, препятствуя хорошему сокращению матки. Поэтому, если отделившаяся плацента не рождается, ее следует удалить наружными приемами, не дожи-, даясь 30 мин.
Активное вмешательство в третьем периоде родов начинается с опреде ления признаков отделения плаценты.
Для того чтобы установить, отделилась плацента или нет, руководствуй ются следующими, признаками.
Признак Шредера. Если плацента отделилась и опустилась в нижний сегмент или во влагалище, дно матки поднимается вверх и располагается выше и вправо от пупка; матка приобретает форму песочных часов.
Признак Чукалова—Кюстнера. При надавливании ребром кисти руки на надлобковую область при отделившейся плаценте матка приподнимается вверх, пуповина же не втягивается во влагалище, а наоборот, еще больше выходит наружу (рис. 5.32, а,б).
Признак Альфельда. Лигатура, наложенная на пуповину у половой щели;;
234

Рис. 5.32. Признак отделения плаценты.
а — плацента еще не отделилась: при надавливании ребром кисти на надлобковую область пуповина втягивается во влагалище; б — плацента отделилась: при надавли вании ребром кисти на надлобковую область пуповина не втягивается во влагалище.
роженицы, при отделившейся плаценте опускается на 8—10 см и ниже от Бульварного кольца.
Признак Довженко. Роженице предлагают дышать глубоко: если при выдохе пуповина не втягивается во влагалище, то плацента отделилась.
Признак Клейна. Роженице предлагают потужиться: при отделившейся плаценте пуповина остается на месте; если же плацента еще не отделилась, то пуповина после потуг втягивается во влагалище.
Одним из наиболее часто применяемых в практике методов определения отделения плаценты является признак Чукалова—Кюстнера.
235
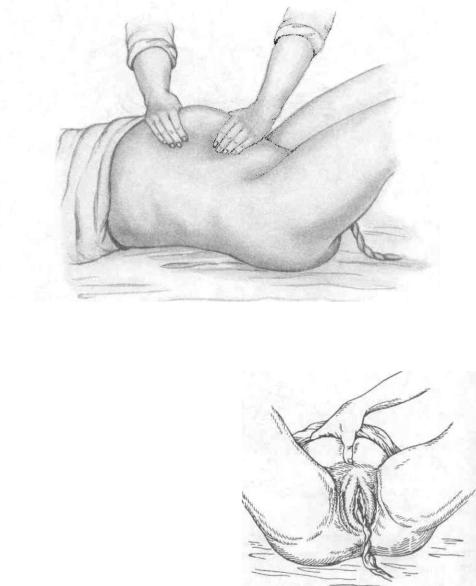
Рис. 5.33. Удаление отделившегося последа по Абуладзе.
Ни один из перечисленных признаков не является абсолют ным для решения вопроса о со вершившемся (или несовершившемся) отделении плаценты. Лишь наличие двух—трех из этих признаков позволяет правильно решить данный вопрос.
При наличии признаков от деления плаценты отделившийся послед удаляют наружными мето дами. При этом применяют сле дующие наружные методы удале ния отделившегося последа.
Способ Абуладзе. После опо рожнения мочевого пузыря пе реднюю брюшную стенку захва тывают обеими руками в складку таким образом, чтобы были плот но обхвачены пальцами обе пря мые мышцы живота (рис. 5.33). После этого роженице предлага
ют потужиться. Отделившийся послед при этом легко рождается благодаря устранению расхождения прямых мышц живота и значительному уменьше нию объема брюшной полости.
Способ Креде—Лазаревича. Выполняется в определенной последователь ности:
236
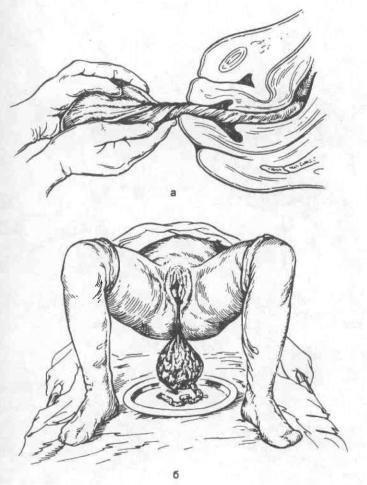
Рис. 5.35. Выделение оболочек.
а- скручивание в канатик; б — способ Гентера.
1)опорожняют мочевой пузырь катетером;
2)приводят дно матки в срединное положение;
3)производят легкое поглаживание (не массаж!) матки в целях ее сокращения;
4)обхватывают дно матки кистью той руки, которой акушер лучше владеет, с таким расчетом, чтобы ладонные поверхности четырех ее пальцев располагались на задней стенке матки, ладонь — на самом дне матки, а большой палец — на передней ее стенке (рис. 5.34);
5)одновременно надавливают на матку всей кистью в двух перекрещи вающихся направлениях (пальцами — спереди назад, ладонью — сверху вниз) в направлении к лобку до тех пор, пока послед не родится из влагалища.
Способ Креде—Лазаревича применяют без наркоза. Наркоз необходим
237
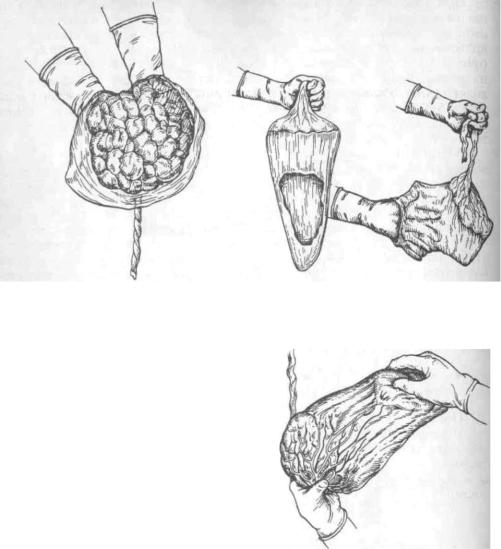
Рис. 5.36. Осмотр материнской Рис. 5.37. Осмотр плодных оболочек поверхности плаценты.
лишь в тех случаях, когда предполага ют, что отделившийся послед задержи вается в матке вследствие спастическо го сокращения маточного зева.
Иногда после рождения последа обнаруживается, что оболочки его за держались в матке. Для того чтобы уда лить их из матки, родившуюся плаценту берут в руки и, медленно вращая, за кручивают оболочки в канатик (рис. 5.35, а). В результате этого оболочки бережно отделяются от стенок матки и выделяются вслед за плацентой. Обо лочки могут быть удалены и следую щим приемом: после рождения плацен ты роженице предлагают поднять таз вверх, опираясь на ступни. Плацента в силу своей тяжести потянет за собой оболочки, которые отслоятся от матки и выделятся наружу (рис. 5.35, б).
После полного рождения последа необходимо убедиться в его целости. Для этого послед, обращенный материнской поверхностью вверх, кладут на гладкий поднос или руки акушерки и внимательно осматривают сначала плаценту, а затем оболочки (рис. 5.36, 5.37). Если имеются дефекты дольки или части дольки, срочно под наркозом производят ручное удаление остат ков плаценты, вводя руку в полость матки. При осмотре оболочек выясняют их целостность, а также обращают внимание на отдаленность места разрыва
238
от края плаценты, что позволяет определить расположение плацентарной площадки: чем ближе к краю плаценты произошел разрыв оболочек, тем ниже расположение плаценты в матке. Одновременно в оболочках выявляют кровеносные сосуды с целью обнаружения добавочной дольки плаценты (рис. 5.38). Если в оболочках имеются сосуды и на их пути нет дольки плаценты, значит, она задержалась в полости матки. Для ее удаления про водят ручное обследование матки. Если в полости матки задержались обо лочки без плацентарной ткани, то необходимо под надзором также удалить их рукой, введенной в полость матки, даже если кровотечение не наблюда ется.
Убедившись в целости последа, определяют его массу и размер площади материнской поверхности плаценты. После осмотра последа с помощью градуированного цилиндра определяют количество крови, потерянной ро женицей (включая ретроплацентарную кровь). Наружные половые органы, нижнюю часть живота и внутренние поверхности бедер обмывают теплым дезинфицирующим раствором с жидким мылом. После этого осматривают наружные половые органы, включая преддверие влагалища и промежность, чтобы определить их целость, с помощью влагалищных зеркал — стенки влагалища и шейку матки. Осмотр с помощью зеркал производят на гине кологическом кресле или родовой кровати. С использованием обезболива ния все обнаруженные разрывы зашивают.
Данными о состоянии последа, родовых путей дополняют записи, вне сенные в историю родов. Сведения о целости последа в связи с особой важностью этого вопроса подписывает осмотревший послед врач.
• Следует всегда помнить, что роженицы в последовом периоде не транспортабельны.
После рождения последа родившая женщина называется родильницей. Первые 2 ч после родов родильницу оставляют в родильном зале, наблюдая за ее общим состоянием, пульсом, артериальным давлением, со стоянием матки, характером кровяных выделений. Через 2 ч после родов, если все обстоит благополучно, родильницу переводят из родильного зала в
послеродовое отделение.
Глава б ФИЗИОЛОГИЯ ПОСЛЕРОДОВОГО ПЕРИОДА
6.1. ИЗМЕНЕНИЯ В ОРГАНИЗМЕ РОДИЛЬНИЦЫ
Послеродовым, или пуэрперальным, называется период, в течение которого у родильницы заканчивается обратное развитие (инволюция) тех органов и систем, которые подверглись изменениям в связи с беременностью и рода ми. Обычно этот период с учетом индивидуальных особенностей течения беременности и родов продолжается 6—8 нед. Исключением являются мо лочные железы и гормональная система, функция которых достигает в течение первых нескольких дней послеродового периода своего максималь ного развития и продо.лжается в течение периода лактации.
6.1.1. Состояние гормонального гомеостаза
Эндокринные изменения в послеродовом периоде характеризуются резким понижением уровня плацентарных гормонов и восстановлением функции желез внутренней секреции. Время возобновления циклических гипотала- мо-гипофизарно-яичниковых взаимоотношений и менструальной функции колеблется в широких пределах и согласуется в основном с лактацией.
Интервал между родоразрешением и появлением овуляторных циклов составляет примерно 49 дней у некормящих и 112 — у кормящих родильниц.
Для начала лактации требуется воздействие на молочную железу эстро генов, прогестерона, высокого уровня пролактина (ПРЛ). В последующем секреция молока регулируется гипоталамо-гипофизарной системой и состо ит из 2 взаимосвязанных процессов: молокообразования и его выделения. Основными гормонами, ответственными за установление и поддержание лактации, являются пролактин и окситоцин.
Уровень сывороточного пролактина непосредственно после родов обыч но высокий, но спустя 48 ч понижается даже у кормящих грудью, а затем постепенно повышается к концу 2-й недели и сохраняется в течение всего периода лактации на высоком уровне.
Выброс в кровь пролактина и окситоцина может обусловливаться раз дражением сосков молочной железы. Именно поэтому прикладывание но ворожденного к груди в течение первого часа после рождения положительно влияет на становление лактации и сокращение матки.
Максимальное повышение уровня пролактина в ответ на кормление происходит через 30 мин независимо от его исходного значения. На кон центрацию пролактина влияет полнота опорожнения молочной железы в результате кормления или сцеживания.
Наряду с изменением уровня половых гормонов в послеродовом периоде постепенно восстанавливается функция всех желез внутренней секреции.
Объем щитовидной железы возвращается к нормальному значению в
240
