
Акушерство_Савельева Г.М._2000
.pdf
Рис. 8.4. Типы сросшихся близнецов.
а—в — краниопаги; г—ж — торакопаги; з, и — пигопаги.
К наиболее частым типам срастания относятся торакопаги (сращение в области грудной клетки), омфалопаги (сращение в области пупка и хрящом мечевидного отростка), краниопаги (сращение гомологичными частями чеРепа), пигопаги и ишиопаги (соединение боковых и нижних отделов коп чика и крестца), а также неполное расхождение: раздвоение только в одной части или области тела (рис. 8.4). Настороженность в отношении этой
271
патологии повышается при идентификации моноамниотических близнецов. В 31 % случаев сросшиеся близнецы рождаются мертвыми и в 34 % умирают
в ] -й день жизни. Выживание детей зависит от типа сращения и сочетанных аномалий.
При двойнях масса детей при рождении менее 2500 г наблюдается в 40—60 %. Задержка роста плодов после II триместра по сравнению с еди ничными плодами также регистрируется значительно чаще. Разница в массе тела между обоими близнецами при двойнях обычно невелика и составляет 200—300 г. В некоторых случаях вследствие различия в условиях питания и развития разница может достичь 1000 г и более (диссоциированный тип развития плодов).
Для объяснения причин диссоциированного развития плода издавна обращает на себя внимание выдвинутая гипотеза сверхзачатия и сверхоплодотворения, которая определенно не была доказана у женщин, но доказана у некоторых животных, в частности у лошадей. При сверхзачатии между оплодотворениями имеется значи тельный интервал времени, и разница в массе объясняется тем, что оплодотворение двух яйцеклеток происходит в разные овуляционные периоды. Описан случай сверх зачатия у женщины с раздвоением матки, при этом в каждой из маток развивалась беременность: в одной — 12-недельная, а в другой — 4-недельная. Возможность оп лодотворения двух яйцеклеток в различные овуляционные периоды не может быть исключена, поскольку иногда при наступлении беременности происходит очередная овуляция. В первые недели беременности сперматозоид может проникнуть в полость матки, а оттуда в трубы и оплодотворить яйцеклетку, освободившуюся при послед ней овуляции. Оплодотворенная яйцеклетка может имплантироваться в отпадающую оболочку, поскольку в первые недели беременности полость матки еще не полностью выполнена плодным яйцом. Интересен также вопрос о возможности возникновения многоплодной беременности из яйцеклеток одного и того же овуляционного перио да, но оплодотворение при двух половых сношениях. Такое супероплодотворение теоретически возможно, так как во время овуляции в некоторых случаях могут выделяться две зрелые яйцеклетки. В литературе описан случай, когда белая жен щина после половых связей с белым и черным мужчиной в течение короткого периода родила двойню, при этом один ребенок был белый, а другой — мулат.
8.1. КЛИНИЧЕСКАЯ КАРТИНА И ДИАГНОСТИКА
Течение многоплодной беременности с разными группами крови по срав нению с одноплодной отличается рядом неблагоприятных особенностей, поскольку к организму беременной предъявляется больше требований в связи с развитием не одного, а двух плодов и более.
Объем циркулирующей крови (ОЦК) при многоплодной беременности возрастает на 50—60 %, тогда как при одноплодной на 40—50 %. Чаше наблюдается анемия вследствие гемодилюции, повышенной потребности в железе и в фолиевой кислоте.
При многоплодной беременности женщины нередко жалуются на по вышенную утомляемость, одышку, изжогу, запоры, расстройства мочеиспус кания, которые особенно беспокоят пациентку в конце беременности.
Одним из частых осложнений являются самопроизвольный аборт, преж девременные роды. Продолжительность беременности прямо зависит от числа плодов. Преждевременные роды при многоплодии отмечаются в 25— 50 % случаев в зависимости от числа плодов. Средняя продолжительность
272
беременности для двоен составляет 260 дней (37 нед), а для троен — 247 дней (35 нед). При многоплодной беременности более часто наблюдаются
иболее тяжело протекают ранние токсикозы и гестозы. Матка при много плодной беременности достигает больших размеров не только за счет боль шого количества плодов, но и за счет часто наблюдающегося многоводия. Острое многоводие (гидрамнион) наиболее часто развивается у одного из однояйцевых близнецов. Многоплодная беременность, особенно сочетающа яся с многоводием, может явиться причиной нарушения функции почек.
До внедрения УЗИ в клиническую практику диагностика многоплодной беременности была не всегда простой, нередко диагноз ее устанавливался в поздние сроки беременности и даже во время родов. Заподозрить много плодную беременность можно не только при обследовании пациентки, но
ина основании правильно собранного анамнеза, из которого можно уста новить, что беременная или ее муж, ее ближайшие родственники (сестры, братья, родители) являются одними из двоен. Указанием на возможное развитие многоплодной беременности может быть информация о том, что женщина подверглась стимуляции овуляции или экстракорпоральному оп лодотворению. Указанием на возможность многоплодной беременности в I триместре беременности может быть несоответствие размеров матки сроку беременности — рост матки как бы опережает срок беременности, но этот признак весьма относителен, так как такая картина может наблюдаться и при других состояниях, например при пузырном заносе, миоме матки.
Впоздние сроки беременности определенное значение для постановки диагноза многоплодной беременности имеют данные наружного акушерско го исследования: окружность живота, высота стояния дна матки, которые оказываются большими, чем должны быть при данном сроке беременности. Иногда удается пальпировать большое количество мелких частей плода и две или более крупные баллотирующие части (головки и тазовые концы). Аускультативными признаками является обнаружение в разных отделах матки двух фокусов отчетливого выслушивания сердечных тонов плодов, особенно если между ними имеется так называемая зона молчания (рис. 8.5). О двойне
свидетельствует и наличие различной частоты сердечных тонов плодов (раз личие не менее 10 ударов в минуту). Сердечная деятельность обоих плодов может регистрироваться одновременно при использовании специальных кардио мониторов.
Из других признаков многоплодной беременности заслуживает внима ния наличие углубления в середине дна матки, которое образуется вследст вие выпячивания углов матки крупными частями двух близнецов.
Биохимические тесты имеют определенное значение в постановке диа гноза многоплодной беременности, при которой уровень хорионического гонадотропина и плацентарного лактогена выше, чем при одноплодной беременности. Повышен уровень а-фетопротеина.
Основой диагноза многоплодной беременности является ультразвуковое исследование (рис. 8.6). Точность диагностики составляет 99,3 %, начиная
с самых ранних сроков беременности. Ультразвуковая диагностика многоплодной беременности в ранние сроки основана на визуализации в полости Матки нескольких плодных яиц или эмбрионов и возможна с 5—6-й недели беременности.
Помимо раннего выявления многоплодной беременности, эхография во
**н Ш триместрах позволяет установить характер развития, положение,
273
Рис. 8.5. Два фокуса выслушивания сердцебиений у плодов при двойне.
предлежание плодов, локализацию, структуру, число плацент и амниотичес ких полостей, объем околоплодных вод, наличие врожденных пороков раз вития и антенатальной гибели плодов. Во второй половине беременности ультразвуковая диагностика двойни основывается на визуализации одновре м е н н о двух поперечных сечений головки или туловища плодов.
По д а н н ы м ультразвуковой биометрии установлено 5 типов развития пл од о в - б л и з нецов:
1)физиологическое развитие обоих плодов;
2)гипотрофия при диссоциированном развитии обоих плодов;
3)диссоциированное (неравномерное) развитие плодов при различии более 10 % от массы тела большего плода;
4)врожденная патология развития плодов;
5)антенатальная гибель одного из плодов.
Одним из важных моментов при ультразвуковом исследовании плодов при многоплодной беременности является определение их положения и предлежания перед родами. Определение положения плодов должно осно вываться на данных визуализации головок и ориентации продольных осей туловища. Положение плодов в матке бывает различным: оба плода в про дольном положении и головном предлежании (рис. 8.7, а); оба плода в газовом предлежании; один в головном предлежании, один в тазовом (рис.
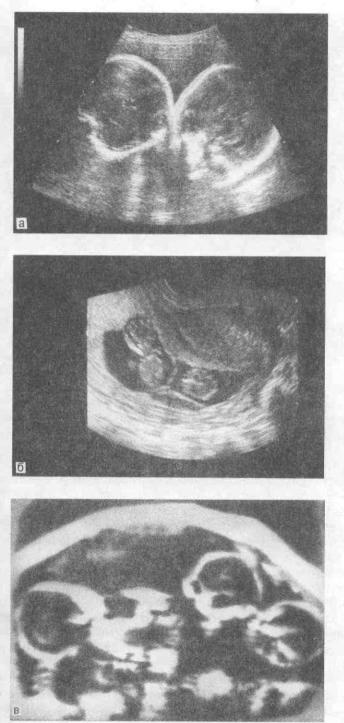
Рис.8.6. Многоплодная беременность (эхограммы). а, б — двойня; в — тройня.
275

Рис. 8.7. Положение плодов в матке при двойне.
а _ головное предлежание обоих плодов; б — головное предлежание одного плода и тазовое — второго; в — поперечное положение обоих плодов.
8.7, б), один в поперечном предлежании; оба в поперечном предлежании (рис. 8.7, в) и др. Чаще встречаются продольные положения ( 88 %). В 45 % оба плода предлежат головой. Далее следуют такие варианты — один плод
вголовном предлежани, другой в тазовом (6 %); один в продольном, другой
впоперечном положении (5,5 %); оба плода в поперечном положении (0,5 %).
Впроцессе ультразвукового исследования при многоплодной беремен ности пристальное внимание должно быть уделено поиску врожденных пороков развития плодов; тщательная визуализация должна проводиться как внутренних, так и наружных контуров плодов для исключения сросшихся близнецов.
К диагностическим критериям сросшихся близнецов следует отнести невозможность раздельной визуализации головки и туловища плодов и наличие их фиксированного положения на протяжении нескольких ультра звуковых исследований. Ультразвуковая диагностика сросшихся близнецов возможна уже с конца I триместра беременности.
Другой патологией развития, наблюдаемой только при многоплодной беременности, является фетофетальный трансфузионный синдром, обуслов ленный наличием анастомозов между плодовыми сосудами в монохориальной плаценте, ввиду чего один плод становится донором, у него наблюда ются анемия, задержка развития и маловодие, а второй — реципиентом. Нередко у близнеца-реципиента развиваются многоводие и водянка, кото рые обусловлены сердечной недостаточностью и могут проявляться при ультразвуковом исследовании наличием общего отека, асцита, перикардиального или плеврального выпота.
Ведущим критерием в антенатальной ультразвуковой диагностике син дрома акардии-ацефалии является обнаружение признаков недоразвития одного из плодов и отсутствие у него сердца. Часто у плода-реципиента обнаруживают признаки водянки. Различают несколько видов данного син дрома: acardius anceps (один из плодов резко недоразвит, но можно разли чить отдельные части тела), acardius acephalus (отсутствие головы, верхней
276
части туловища с органами грудной клетки, верхних конечностей), acardius acornus (наличие рудиментарноподобной головки, отсутствие туловища) и acardius amorphus (плод представляет собой аморфную массу, в которой неразличимы части тела).
8.2. ВЕДЕНИЕ БЕРЕМЕННОСТИ
При многоплодии необходимо учитывать возможные осложнения, повы шенную потребность в полноценном сбалансированном питании. Питание беременной должно быть достаточно калорийным. Учитывая высокую час тоту анемии при многоплодной беременности, дополнительно необходимо назначать железо от 60 до 100 мг, фолиевую кислоту 1 мг в день.
Серьезным осложнением многоплодной беременности является невы нашивание. Само наличие многоплодия является фактором угрозы невына шивания и диктует необходимость осуществления лечебно-профилактичес ких мероприятий с момента диагностики многоплодной беременности. В последние годы в практике в полости матки более 3—4 плодных яиц нашел применение метод редукции плодных яиц: производится аспирация одного или более плодных яиц из матки.
Профилактика преждевременных родов осуществляется прежде всего ограничением активного образа жизни и назначением постельного режима, при котором усиливается маточная перфузия, способствующая росту плода. После 20 нед рекомендуют в дневное время трижды по 1—2 ч находиться в постели. Расширяются показания к выдаче больничного листа. Хорошие результаты при угрозе преждевременных родов оказывает применение В-ад- реномиметических средств (токолитики). При назначении токолитиков сле дует тщательно следить за общим состоянием (отек легкого!), проводить исследование крови матери, определяя электролиты и толерантность к глю козе.
Для прогнозирования исхода многоплодной беременности большое зна чение имеет определение состояния плодов (кардиомониторный контроль — использование нестрессового теста). При наличии отрицательного нестрес сового теста прогноз для плода неблагоприятный. После 30—32 нед нестрес совый тест и определение биофизического профиля должны проводиться еженедельно. Если возможно, то целесообразно проводить исследование кровотока у каждого плода в отдельности.
Некоторые формы нарушения развития плода обнаруживаются при ис следовании амниотической жидкости. Непременным условием является взя тие пробы околоплодных вод из каждого плодного мешка, что делается под контролем УЗИ. Эти исследования проводятся также при подозрении на генетически обусловленные аномалии развития, гемолитическую болезнь плода и для определения зрелости легких плода по соотношению уровня лецитина—сфигмомиелина, который отражает выработку сурфактанта.
Пациентки с двойней требуют особого внимания на протяжении бере менности. Следует особое внимание обращать на функцию сердечно-сосу дистой системы, почек, выявление ранних симптомов гестоза. Очень важно °Пределить в III триместре показатели свертывающей системы крови, число и агрегационные свойства эритроцитов, содержание глюкозы в крови. При Появлении симптомов гестоза или других осложнений беременности необ-
277
ходима госпитализация в акушерский стационар. При неосложненном те чении беременности пациентка должна быть направлена в родильный дом за 2—3 нед до родов, а при наличии тройни — за 4 нед.
При обнаружении выраженного отставания в развитии одного из пло дов, являющегося донором, при наличии сосудистого анастомоза можно произвести перевязку его пуповины (антенатально), что предотвращает гиперволемию, полицитемию второго плода, а также улучшает его состояние. Проведение этой манипуляции дает возможность пролонгировать беремен ность жизнеспособного плода. Перевязка сосудов пуповины производится под контролем УЗИ или при фетоскопии.
Даже при отсутствии осложнений со стороны плодов в 37 нед целесо образно индуцировать роды. В некоторых случаях в плановом порядке производится кесарево сечение при сроке в 37—38 нед. Показаниями к кесареву сечению являются: экстрагенитальные заболевания и тяжелое те чение гестоза, при которых противопоказаны (опасны) самопроизвольные роды; чрезмерное перерастяжение матки (крупные плоды); неподготовлен ность родовых путей после 38 нед беременности; поперечное положение первого плода из двойни или обеих плодов; тазовое предлежание первого плода у первородящих; гипоксия плодов (плода).
8.3. ТЕЧЕНИЕ РОДОВ
Течение родов может быть нормальным, но часто сопровождается значи тельными осложнениями. Вследствие перерастяжения матки роды часто бывают продолжительными, поскольку затягивается период раскрытия шейки матки из-за слабости родовых сил. Нередко затяжным бывает й период изгнания первого плода. Иногда предлежащая часть второго плода стремится одновременно вставиться в таз, и нужна продолжительная родо вая деятельность, чтобы в конце концов во входе в таз установилась одна головка.
В процессе родов у каждой 3-й роженицы наблюдается несвоевременное излитие околоплодных вод (преждевременное или раннее). При этом из-за небольшого размера плода и отсутствия пояса прилегания возможно выпа дение петель пуповины, мелких частей (ручки, ножки).
Второй период родов при многоплодной беременности ведет акушер* гинеколог с обязательным присутствием неонатолога. Должны быть подгд*> товлены кувез и средства интенсивной терапии новорожденных. При недо* ношенной многоплодной беременности период изгнания ведется без защити промежности. В целях профилактики травмирования продвигающейся го ловки первого плода проводятся пудендальная анестезия и рассечение про межности. В случае тазового предлежания первого плода ручное пособие следует оказывать очень осторожно.
При ягодичном предлежании первого плода могут возникнуть серьезные проблемы, если плод больших размеров, и затрудняется рождение после дующей головки. То же самое может быть при малых размерах плода, когда он рождается через не полностью раскрытую шейку.
Одним из серьезных осложнений периода изгнания является прежде временная отслойка плаценты как родившегося, так и неродившегося плода. Причиной этого является быстрое уменьшение объема матки и понижение
278

Рис. 8.8. Коллизия плодов при двойне.
внутриматочного давления после рождения первого плода. Подобное явле ние может быть причиной опасного для жизни женщины кровотечения и представляет угрозу жизни второго плода. Предотвратить отслойку плаценты при наличии второго плода в матке можно путем вскрытия плодного пузыря.
При поперечном положении второго плода при хорошей родовой деятель ности иногда возможен самоизворот — переход в продольное положение.
Очень редким, но тяжелым осложнением является сцепление плодов — коллизия, когда головка одного плода цепляется за таковую второго и во вход малого таза вступают одновременно крупные части обоих плодов (рис. 8.8).
При многоплодной беременности повышается мертворождаемость чаще за счет гибели одного из плодов, что определяется возможной незрелостью его, а также осложнениями в течение родов.
Впоследовом и раннем послеродовом периодах нередко возникает ги потоническое кровотечение из-за перерастянутости матки.
Впослеродовом периоде возможна субинволюция матки, часто разви вается эндометрит.
8-4. ВЕДЕНИЕ РОДОВ
Ведение родов при многоплодной беременности имеет свои особенности. Во время родов нужно быть готовым к необходимости усилить родовую Деятельность, произвести адекватное обезболивание и осуществить тщатель ный контроль за сердечной деятельностью обоих плодов (кардиомониторное наблюдение), тщательное наблюдение за состоянием женщины. При выяв- ^ н н и слабости родовых сил показано внутривенное введение окситоцина
ВД в 500 мл 5 % раствора глюкозы капельно. Для обезболивания родов
279
можно производить эпидуральную анестезию. Наилучшее положение роже ницы — на боку (во избежание сдавливания нижней полой вены).
При слабости родовой деятельности в периоде изгнания первого плода или гипоксии производят акушерские операции, направленные на извлече ние его: акушерские щипцы при головном предлежании и извлечение плода за тазовый конец при тазовом предлежании.
После рождения первого плода тщательно перевязывают не только пло довый, но и материнский конец пуповины, так как при монохориальной двойне второй плод может погибнуть от кровотечения через неперевязанную пуповину первого плода.
После рождения первого плода путем наружного акушерского исследо вания определяют положение второго плода, далее следует произвести вла галищное исследование, выяснить акушерскую ситуацию. Тщательно вы слушивается сердцебиение второго плода. Если в течение ближайших 10—15 мин второй плод не родился, вскрывают его плодный пузырь, вы пуская медленно воды, и при продольном положении плода предоставляют роды естественному течению. При поперечном положении второго плода, при неправильном вставлении головки дают обший наркоз и производят комбинированный поворот плода на ножку с последующим его извлечени ем. Если что-то угрожает здоровью второго плода (крупный плод при тазо- , вом предлежании или поперечном положении, спазм шейки матки) при его j рождении через естественные родовые пути, производят кесарево сечение. 1
Не исключена возможность производства акушерских операций для извле- • чения второго плода при нахождении его в полости малого таза и слабости родовых сил. Применяются акушерские щипцы или производят извлечение , плода за тазовый конец.
Вопрос о кесаревом сечении может встать при многоплодной беремен ности и в процессе родов: стойкая слабость родовых сил, выпадение мелких j частей и петель пуповины при головном предлежании, симптомы острой;
гипоксии одного из плодов и др. |
j |
При беременности тремя плодами и более предпочтительным является' |
|
родоразрешение путем кесарева сечения. Путем кесарева сечения проводит |
|
ся родоразрешение и при сращении близнецов. При значительном недона |
|
шивании беременности, когда сомнительна жизнеспособность плодов, или |
|
же осложнения со стороны матери делают кесарево сечение для нее опас |
|
ным, роды должны вестись через естественные родовые пути. |
|
Последовый период требует особого внимания. В конце второго периода |
|
родов внутривенно вводится метилэргометрин (1 мл), а в послеродовом |
|
периоде — окситоцин (5 ЕД) и 5 % раствор глюкозы — 400 мл в течение |
|
2 ч. Необходимо следить за состоянием роженицы и количеством теряемой |
|
крови.
При отсутствии признаков отделения последа производят ручное его: удаление и массаж матки на кулаке, введение сокращающих матку средств.:
Послеродовой период протекает так же, как и после рождения одним плодом, но частота осложнений у женщин с многоплодной беременностью выше: чаще наблюдаются позднее послеродовое кровотечение, субинволю ция матки, эндометрит. Поэтому необходимо тщательно следить за сокраще нием послеродовой матки, своевременно назначать сокращающие средства.
