
Акушерство_Савельева Г.М._2000
.pdfразмеров живота плода. Этот показатель имеет важное клиническое значе ние для диагностики нарушений роста плода.
Ценную информацию о состоянии фетоплацентарной системы дает не посредственное изучение п л а ц е н т ы : определение ее локализации, структуры, а также плацентометрия. Чаще всего плацента располагается на передней или задней поверхности матки с переходом на одну из боковых, реже локализуется на дне матки. Данные о влиянии локализации плаценты на рост и развитие плода очень противоречивы, однако большинством исследований доказано, что расположение плаценты существенно не влияет на внутриутробное развитие плода.
Локализация плаценты в различные сроки беременности нестабильна. Установлено, что в большинстве наблюдений по мере прогрессирования беременности происходит ее "миграция" от нижнего сегмента к дну матки. Поэтому окончательное заключение о расположении плаценты следует делать только в конце беременности. Полагают, что смещение плаценты обусловлено как большей скоростью роста тела матки по сравнению с таковой ее нижнего сегмента, так и возникающей, по-видимому, под влиянием выделяемых шейкой матки специфических протеолитических ферментов частичной атрофией плацентарной ткани, располагающейся в нижнем сегменте.
Толщина плаценты при физиологически протекающей беременности постоянно увеличивается в линейной зависимости от 10,9 мм в 7 нед до 35,6 мм в 36 нед (табл. 4.6). В зависимости от патологии беременности может наблюдаться уменьшение или увеличение толщины плаценты.
Т а б л и ц а 4.6. Толщина плаценты при физиологически
протекающей беременности
Срок беремен |
Толщина |
Срок беремен |
Толщина |
ности, нед |
плаценты, мм |
ности, нед |
плаценты, мм |
|
|
|
|
7 |
10,89 |
24 |
25,37 |
8 |
11,74 |
25 |
26,22 |
9 |
12,59 |
26 |
27,07 |
10 |
13,44 |
27 |
27,92 |
11 |
14,29 |
28 |
28,78 |
12 |
15,14 |
29 |
29,63 |
13 |
16,00 |
30 |
30,48 |
14 |
16,85 |
31 |
31,33 |
15 |
17,70 |
32 |
32,18 |
16 |
18,55 |
33 |
33,04 |
17 |
19,40 |
34 |
33,89 |
18 |
20,26 |
35 |
34,74 |
19 |
21,11 |
36 |
35,60 |
20 |
21,98 |
37 |
34,35 |
21 |
22,81 |
38 |
34,07 |
22 |
23,66 |
39 |
33,78 |
23 |
24,52 |
40 |
33,50 |
|
|
|
|
181
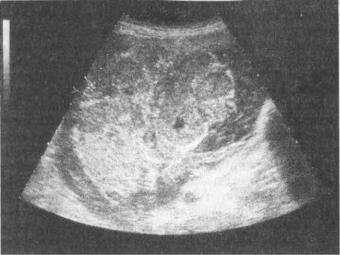
Рис. 4.39. Плацента III степени зрелости при доношенной беременности.
Плацента изменяется по мере прогрессирования беременности, обеспе чивая все возрастающие потребности плода. Морфологические особенности ее развития в различные сроки беременности находят свое отражение на эхограммах. При неосложненном течении беременности границы переход ного периода степени зрелости от 0 в I соответствуют 27—30 нед беремен ности, из I во II степень — 32—34 нед, из II в III степень — 35—37 нед беременности. Время развития определенной степени зрелости плаценты не всегда постоянно. В некоторых случаях I или II степень зрелости плаценты может сохраняться до конца беременности и не сопровождаться нарушением состояния плода. Однако преждевременное появление изменений III степе ни зрелости плаценты (до 36—37 нед беременности), т.е. ее "старение", служит маркером хронического страдания плода (рис. 4.39).
Большое внимание в оценке состояния плода должно уделяться к о л и ч е с т в у о к о л о п л о д н ы х в од . Как известно, околоплодные воды явля ются биологически активной окружающей плод средой, продуктом обмен ных процессов, происходящих в организме матери и плода. Количество амниотической жидкости с ростом беременности прогрессивно увеличива ется от 500 мл в 30 нед до 1500 мл в конце беременности.
При ультразвуковом исследовании определяют индекс амниотической. жидкости. Для нормально протекающей беременности характерен индекс от 8,1 до 18,0 см.
Выявлена четкая связь между изменением количества околоплодных вод и увеличением отрицательных перинатальных исходов. В настоящее время определение количества околоплодных вод широко применяется в качествеодного из наиболее информативных параметров при изучении биофизичес кого профиля плода.
Помимо изучения анатомических особенностей фетоплацентарной систе мы, в клинической практике важное значение имеет оценка функционального1
182
состояния плода, в первую очередь е г о с е р д е ч н о й д е я т е л ь н о с т и . При аускультации в норме частота сердечных сокращений плода 120— 160 уд/мин. Более точную информацию о характере сердечной деятельности плода можно получить на основании ЭКГ, ФКГ, КТГ.
При |
антенатальной |
э л е к т р о к а р д и о г р а ф и и , помимо частоты |
сердечных сокращений, |
удается определить желудочковый комплекс QRS. |
|
В норме |
зубец R заострен, продолжительность желудочкового комплекса |
|
составляет 0,03—0,07 с, вольтаж колеблется от 9 до 65 мкВ» с увеличением срока беременности отмечается его постепенное повышение.
При ф о н о к а р д и о г р а ф и и колебания продолжительности и ампли туды тонов сердца плода весьма вариабельны в III триместре, составляя в среднем: I тон — 0,09 с, II тон — 0,07 с; III и ГУ тоны регистрируются редко. Возможно проведение фазового анализа сердечной деятельности при одно временной регистрации ЭКГ и ФКГ плода. При физиологически протекаю щей беременности длительность фазы асинхронного сокращения составляет 0,02—0,05 с, механическая систола продолжается 0,15—0,22 с, общая диа стола — 0,17—0,26 с, диастола желудочков — 0,15—0,25 с. Отношение дли тельности общей систолы к длительности общей диастолы в конце неосложненной беременности составляет в среднем 1,23.
В современном акушерстве для оценки состояния плода во время бер еменности широко используется к а р д и о м о н и т о р н о е н а б л ю д е н и е , или кардиотокография (КТГ). Во время беременности КТГ позволяет осу ществлять динамический контроль за состоянием плода, оценивать эффек тивность проводимой терапии, прогнозировать течение предстоящих родов и выбирать оптимальный способ родоразрешения. При нормально проте кающей беременности базальный ритм сердечных сокращений составляет 120—160 уд/мин, амплитуда мгновенных изменений частоты сердечных со кращений — от 10 до 25 уд/мин и их частота — 7—12 осцилляции в минуту. При физиологическом течении беременности наиболее часто отмечаются слегка ундулирующий (5—10 уд/мин) и ундулирующий (10—25 уд/мин) типы вариабельности базального ритма. Особое внимание следует обращать на появление немого и сальтаторного типов вариабельности, особенно в соче тании с тахикардией или брадикардией. При физиологически протекающей беременности немой тип вариабельности базального ритма (0—5 уд/мин) может быть обусловлен воздействием наркотических и седативных средств.
При неосложненной беременности акцелераций наблюдаются почти постоянно с частотой 4—5 и более за 30-минутный интервал, децелерации отсутствуют. Спорадические акцелераций чаще всего связаны с двигатель ной активностью плода. Снижение частоты акцелераций или их отсутствие, появление децелерации являются неблагоприятным прогностическим при знаком.
Большую помощь в оценке состояния плода оказывают функциональ ные пробы. При нормальном течении беременности в ответ на шевеление плода частота сердечных сокращений в среднем увеличивается на 10 в минуту и более — положительный нестрессовый тест. Более чем в 99 % наблюдений положительный нестрессовый тест является достоверным кри терием благополучного состояния плода. Отсутствие реакции сердечной деятельности плода в ответ на движения свидетельствует о внутриутробном страдании его. Тест может быть ложноотрицательным в период физиологи ческого покоя плода, в этом случае требуется повторное исследование.
183
Для оценки состояния плода во время беременности целесообразно учитывать также д в и г а т е л ь н у ю а к т и в н о с т ь плода . Подсчет самой беременной количества движений плода в течение 30 мин в утренние и вечерние часы позволяет оценить состояние плода. В норме средняя частота шевелений плода составляет около 3 за 10 мин; их учащение и усиление, а также резкое уменьшение частоты движений плода могут свидетельствовать 0 страдании плода и служат основанием для более детального обследования
беременной. Наряду с субъективной оценкой движений плода самой бере менной возможна их оценка при ультразвуковом исследовании.
Дыхательны е д в и ж е н и я плода (ДДП), определяемые при уль тразвуковом исследовании, являются хотя и косвенной, но достаточно цен ной информацией о состоянии центральной нервной системы плода, роль которой в регуляции дыхательной активности убедительно доказана. Счита ют, что дыхательные движения являются одним из факторов, поддержива ющих скорость кровообращения у плода и тем самым регулирующих коли чество крови, протекающей в единицу времени через сосуды плаценты. С ДДП связывают гемодинамические изменения: повышение артериального давле ния, учащение пульса, увеличение скорости кровотока в сосудах пуповины, а также кровотока в аорте и нижней полой вене. Некоторые авторы усма тривают физиологическое значение внутриутробных ДДП в подготовке ды хательного аппарата к осуществлению дыхательной функции в будущем; полагают, что ДДП необходимы для нормального развития легких у плода.
Главным параметром ДДП считается сам факт наличия или отсутствия дыхательных движений в течение 15—30 мин. К концу неосложненной беременности частота дыхательных движений плода составляет около 50 в 1 мин. В норме ДДП сочетаются с периодами апноэ, длительность которого составляет б е и более. Продолжительность ДДП при физиологическом течении беременности составляет в среднем 50—90 % времени исследования. Установлено значительное снижение дыхательной активности у плодов при осложненном течении беременности.
Комбинированная регистрация нескольких биофизических показателей плода (БФПП) позволяет обеспечить достоверную диагностику и значитель но улучшает антенатальный мониторинг. Сочетанное определение дыхатель ной и двигательной активности плода, его сердечной деятельности и мы шечного тонуса, т.е. показателей, находящихся под регулирующим влиянием центральной нервной системы плода, с большей достоверностью отражают его функциональное состояние. При этом снижается частота ложноположительных и ложноотрицательных результатов по сравнению с изучением каждого из этих параметров в отдельности. В норме оценка БФПП плода составляет 8—12 баллов.
Так как БФПП является ценным диагностическим критерием внутри утробного состояния плода, его исследование нашло широкое применение при ряде осложнений беременности. При этом степень снижения оценки БФПП зависит не от характера, а от тяжести осложнения беременности.
Одним из наиболее перспективных диагностических методов, применя емых для оценки гемодинамики в системе мать—плацента—плод, является д о п п л е р о м е т р и я . Кровоток в артериальных сосудах плода и маточной артерии при неосложненном течении беременности характеризуется не прерывными кривыми, отражающими поступательный кровоток на протя жении всего сердечного цикла, без нулевых и отрицательных значений в
184
фазу диастолы. При качественном анализе кровотока в артерии пуповины, аорте плода и маточной артерии на протяжении 111 триместра неосложненной беременности установлено постепенное снижение показателей пери ферического сосудистого сопротивления, выражающегося уменьшением ин дексов кровотока (табл. 4.7).
Таблиц а 4.7. Показатели кровотока в аорте плода, артерии пуповины и маточной
артерии в III триместре неосложненной беременности
Систолодиастолическое |
|
Срок беременности, нед |
|
||
отношение |
|
|
|
|
|
27-29 |
30-32 |
33-35 |
36-41 |
||
|
|||||
|
|
|
|
|
|
Аорта |
5,69+0,72 |
5,4]±0,53 |
5,24+0,66 |
4,94+0,44 |
|
Артерия пуповины |
3,!9±0,44 |
2,88±0,46 |
2,52±0,31 |
2,14+0,24 |
|
Маточная артерия |
1,85±0,34 |
1,78+0,3 |
1,69+0,3 |
1,66+0,24 4 |
|
При неосложненном течении беременности значения систолодиастолического отношения (СДО) в маточных артериях после 18—20 нед не должны превышать 2,4. Снижение индексов сосудистой резистентности в артерии пуповины на протяжении 11 и III триместров беременности свидетельствует об уменьшении сосудистого сопротивления плаценты, которое вызвано ин тенсивным ростом ее терминального русла, связанного с процессами разв ития и васкуляризации концевых ворсин плаценты.
Для комплексной оценки кровотока в системе мать—плацента—плод необходимо, помимо артерии пуповины, аорты плода, маточной артерии, исследовать кровоток и в мозговых сосудах плода. При сопоставлении кровообращения в плодово-плацентарном звене и мозгового кровотока плода установлена относительная стабильность цереброплацентарного отно шения при неосложненной беременности, что указывает на сохранение постоянного уровня кровоснабжения головного мозга плода.
Оценить состояние плода позволяет и с с л е д о в а н и е к р о в и п л о д а , полученной при кордоцентезе.
В норме по мере прогрессирования беременности у плода постепенно снижается Р0 в артерии, вене пуповины и сосудах межворсинчатого прос транства. Несмотря на снижение Р0 , содержание кислорода в вене пупо вины остается постоянным вследствие компенсаторного увеличения кон центрации гемоглобина. Содержание С02, гидрокарбонатов, оснований и лактата в вене пуповины повышается по мере увеличения гестационного возраста плода. Величина рН крови плода при физиологически протекаю щей беременности существенно не изменяется (7,38+0,04).
Косвенную информацию о |
состоянии плода дает и с с л е д о в а н и е |
о к о л о п л о д н ы х в о д во |
время беременности. При неосложненном |
течении беременности при амниоскопии определяется достаточное количе ство светлых, прозрачных опалесцирующих околоплодных вод с наличием белой сыровидной смазки. При доношенной беремености рН околоплодных вод составляет от 6,98 до 7,23; Р0 варьирует от 120 до 78 мм рт. ст.
Глава 5 ФИЗИОЛОГИЯ**одов
Роды (partus) — физиологический процесс изгнания плодного яйца из матки после достижения плодом жизнеспособности.
При современном уровне перинатальных технологий, позволяющих осу ществлять интенсивную терапию новорожденных с экстремально малой массой, жизнеспособным считается плод, масса которого составляет 500 г и более, а срок гестации — 22 нед и более (ВОЗ).
Роды могут быть своевременными (partus maturus normalis) при сроке беременности 37—42 нед, преждевременными (partus praematurus) при сроке беременности менее 37 нед, запоздалыми (partus seretinus) при сроке бере менности свыше 42 нед1.
Женщину во время родов принято называть роженицей (parturiens); первородящую — primipara, повторнородящую — multipara.
5.1. ПРИЧИНЫ НАСТУПЛЕНИЯ РОДОВ
Причины наступления родовой деятельности до настоящего времени не установлены.
Теории причин развития родовой деятельности. Для объяснения причин наступления родовой деятельности было выдвинуто немало теорий, многие из которых представляют исторический интерес.
По м н е н и ю Г и п п о к р а т а , роды наступают потому, что плод за счет голода, наступившего в конце беременности, сам выходит из полости
матки, упираясь ножками |
в ее |
дно (головкой вперед). Согласно теории |
" и н о р о д н о г о т е л а " , |
роды |
наступают потому, что нарушается интим |
ная связь между маткой и плодом за счет жирового перерождения тканей плаценты и эндометрия.
В последующем были выдвинуты различные теории наступления родов (механическая, иммунная, плацентарная, химическая, гормональная, эндо кринная).
Сторонники м е х а н и ч е с к о й теори и считали, что причинами воз никновения родов являются возбуждение нервных рецепторов, расположен ных в нижнем сегменте матки, в результате давления головкой плода.
С развитием учения об |
иммунитете |
связано появление и м м у н н о й |
т е о р и и , согласно которой |
в ответ на |
выделение синцитиотоксинов в |
В настоящее время, помимо самопроизвольных родов, выделяют: а) индуцирован ные роды — искусственное родовозбуждение по показаниям со стороны либо матери, либо плода; б) программированные роды предусматривают процесс рожде ния ребенка в дневное, удобное для врача время. С этой целью в срок предпола гаемых родов при полной зрелости плода проводится родовозбуждение.
186
плаценте вырабатываются антитела — синцитиолизины. К концу беремен ности количество синцитиотоксинов возрастает настолько, что не происхо дит их нейтрализации. За счет этого матка становится легковозбудимой, в ней возникают импульсы, необходимые для сокращения. Однако поиски специфических синцитиотоксинов не увенчались успехом. Возможен другой механизм влияния иммунологических реакций на развитие родовой деятель ности. По мнению некоторых ученых, рождение плода может уподобляться реакции отторжения трансплантата.
Согласно п л а ц е н т а р н о й т е о р и и , роды начинаются с возник новением различных изменений в плаценте, которые заключаются в пере рождении ворсин и прекращении тормозящего влияния трофобласта на сократительную деятельность матки, а также с появлением в плаценте ве ществ, вызывающих схватки и начало родового акта. Эта теория не получила подтверждения.
Согласно х и м и ч е с к о й т е о р и и , начало родового акта сопряжено с изменением состава неорганических веществ в матке и ионной среды в организме беременной, с накоплением угольной кислоты и других веществ, вызывающих сокращение мышц.
С развитием эндокринологии причины наступления родов стали объяс нять изменением гормонального фона перед родами, способствующими повышению сократительной способности матки ( э н д о к р и н н а я т е о рия) .
Представленный перечень теорий наступления родовой деятельности указывает на сложность изменений, происходящих у беременных перед родами и в родах.
Современные представления о причинах наступления родов. Роды проте кают при наличии сформированной "родовой доминанты", представляющей собой единую динамическую систему, объединяющую как высшие центры регуляции (центральная и вегетативная нервная система, гормональная ре гуляция), так и исполнительные органы (матка и фетоплацентарный ком плекс) (рис. 5.1),
Нормальный родовой акт определяется вовлечением в доминантный процесс коры большого мозга, в частности височных долей больших полу шарий, а также значительным увеличением межполушарных связей, облег чающих координацию соматических функций.
Важная часть координационных центров родовой деятельности находит ся в подкорковых структурах мозга: в гипоталамусе — в миндалевидных ядрах лимбического комплекса, гипофизе.
Перед началом родов постепенно усиливаются тормозные процессы в коре большого мозга и повышается возбудимость подкорковых структур, регулирующих родовую деятельность. Одновременно увеличивается возбу димость периферических отделов нервной системы, в частности интерорецепторов, передающих возбуждение с половых органов. Афферентная импульсация от матки, которая формирует безусловные рефлексы, связанные с родовым актом, усиливается за счет зрелости фетоплацентарного комплек са. Перед родами она превышает порог чувствительности воспринимающих подкорковых структур, способствуя наступлению родов.
Выраженность рефлекторных реакций, лежащих в основе родов, зависит от тонуса различных отделов вегетативной нервной системы, иннервируюЩих матку. Все отделы матки (тело, нижний сегмент) имеют двойную
187
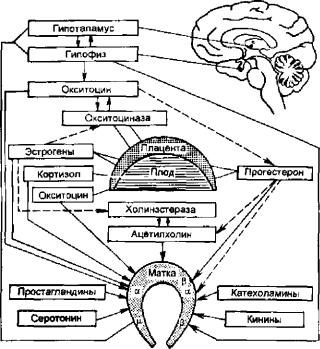
Рис. 5.1. Регуляция сократительной деятельности матки (схема).
Сплошные стрелки — активация (стимуляция), пунктирные — угнетение (подавле ние): а — а-адренорецепторы; р — (3-адренорецепторы; р — М-холинорецепторы.
вегетативную иннервацию. Адренергическая иннервация преобладает в про дольно расположенных мышечных пучках в теле матки. Холинергическая иннервация наблюдается главным образом в циркулярно и спиралеобразно расположенных мышечных волокнах, находящихся преимущественно в нижнем сегменте матки. Там же расположены М-холинорецепторы. Адренорецепторы в матке представлены двумя типами: cq- и с^-адренорецепто- рами. Они расположены на мембране гладкой мышечной клетки. арАдренорецепторы вызывают повышение возбудимости, тонуса и сократительной активности миометрия; Р2-адренорецепторы оказывают противоположное действие на миометрии. Воздействие на Р2-адренорецепторы вызывает сни жение тонуса, возбудимости и сократительной активности матки. Перед родами увеличиваются количество и активность арадренорецепторов и М- холинорецепторов.
Вегетативная регуляция сокращений матки осуществляется через меди аторы, главными из которых являются ацетилхолин, адреналин и норадреналин.
А ц е т и л х о л и н оказывает стимулирующий эффект на мышцы матки. Перед родами и в родах в плазме крови беременных наблюдается вы сокий уровень активной формы ацетилхолина при одновременно низкой
активности ацетилхолинэстеразы.
К а т е х о л а м и н ы (адреналин, норадреналин) опосредуют адренерги-
188
ческие влияния на миометрий, взаимодействуя с аг и р2-адренорецептора- ми гладких мышечных клеток. Активирующий эффект катехоламинов в основном реализуется их воздействием на арадренорецепторы гладких мы шечных клеток миометрия. Тормозное влияние катехоламинов на миомет рий связано с взаимодействием их с р^-адренорецепторами гладких мышеч ных клеток.
Особенности нервной регуляции родовой деятельности сопряжены с изменением гормонального статуса перед родами. Только при наличии оп ределенных гормональных соотношений возможны рефлекторная возбуди мость матки и те нейрофизиологические изменения, при которых она спо собна регулярно сокращаться на протяжении родов. Из всего комплекса регулирующих компонентов, дублирующих друг друга в период подготовки к
родам, особое значение имеет повышение синтеза э с т р о г е н о в |
(в ос |
новном активной их фракции — эстрадиола) на фоне снижения |
уровня |
основного гормона беременности — прогестерона, блокирующего сокраще ние мышц матки. Перед родами содержание прогестерона и его метаболитов в крови и моче снижается и соотношение в моче эстриол/прегнандиол составляет 1:1 (во время беременности 1:100).
Под действием эстрогенов происходят следующие изменения:
•увеличивается кровоток в миометрий, интенсивность окислительновосстановительных процессов, синтез сократительных белков мио метрия (актомиозин), энергетических соединений (АТФ, гликоген) и утеротонических простагландинов;
•повышается проницаемость клеточных мембран для ионов (К+, Са2+, Na+), приводящих к снижению мембранного потенциала покоя, уве личению чувствительности клеток миометрия к раздражению;
•депонируется кальций в саркоплазматической сети;
•повышается активность фосфолипаз и скорость "арахидонового кас када" с образованием простагландинов.
Подобные изменения способствуют интенсификации сократительной способности матки, ускорению "созревания" ее шейки.
В развитии родовой деятельности, кроме эстрогенов, ключевую роль играют п р о с та гл а нд и н ы , которые, по современным представлениям, являются основными стимуляторами нача^ родовой деятельности. Местом синтеза простагландинов в беременной матке являются плодные (амнион и хорион) и децидуальная оболочки. При этом в амнионе и хорионе образу ется простагландин Е (ПГЕ), а в децидуальной оболочке и миометрий синтезируется как ПГЕ, так и nrF2a (материнские). Выработка простаглан динов в конце беременности обусловлена процессами старения и дегенера ции структурных элементов плаценты, децидуальной оболочки, амниона, поскольку эти процессы сопряжены с активацией фосфолипаз и образова нием арахидоновой кислоты, а в последующем — простагландинов. Простагландины стимулируют следующие процессы:
•образование на мембране а-адренорецепторов и рецепторов к другим утеротоническим соединениям (ацетилхолин, окситоцин, серотонин);
•обеспечение автоматического сокращения матки (схватки);
•угнетение продукции окситоциназы.
189
Наряду с повышением синтеза эстрогенов и простагландинов для начала родов имеет важное значение повышение активности других нейрогуморальных медиаторов и гормонов (окситоцин, серотонин, кинин, гистамин).
О к с и т о ц и н является важным регулятором сократительной деятель ности матки. Многими авторами он рассматривается как пусковой фактор в развитии родовой деятельности. Окситоцин — это синергист ацетилхолина и простагландинов. Его концентрация в плазме крови возрастает по мере увеличения срока беременности. Действие окситоцина на сократительную деятельность матки зависит от гормонального фона, прежде всего от опти мального уровня эстрогенов, а также функционального состояния матки, ее готовности к спонтанной активности.
Действие окситоцина связано со следующими процессами:
•усиление мембранного потенциала и повышение возбудимости мы шечной клетки;
•увеличение скорости связывания ацетилхолина рецепторами миомет рия и освобождение его из связанного состояния;
•возбуждение а]-адренорецепторов;
•угнетение активности холинэстеразы.
В результате действия окситоцина повышается тонус матки, стимулиру ются частота и амплитуда схваток.
С е р о т о н и н оказывает выраженное влияние на состояние и функцию клеток миометрия, угнетает активность холинэстеразы и усиливает действие ацетилхолина, способствует передаче возбуждения с двигательного нерва на мышечное волокно.
Действие серотонина на матку может осуществляться двумя путями: непосредственно на миометрии через a-рецепторы и через центральную нервную систему путем усиления выработки окситоцина нейрогипофизом.
К и н и н ы усиливают сократительную способность матки за счет уве личения скорости кровотока в ней.
Определенное значение в развитии родовой деятельности имеет г и с т а м и н , способствующий выработке гипофизом окситотических веществ.
Существует предположение, что изменения гормональных взаимоотно шений у матери перед родами тесно связаны со степенью зрелости гормо нальной регуляции у плода, которая генетически детерминирована завер шенностью процессов его роста и развития. В первую очередь важное значение имеет зрелость эпифиз-гипоталамо-гипофизарной системы плода.
Влияние гормонов плода на подготовку и начало родов складывается из следующих моментов:
•при повышении уровня плодового кортикотропина в крови матери увеличивается содержание эстрадиола и уменьшается количество про гестерона, хориогонадотропина и хориомаммотропина (плацентарно го лактогена);
•выделяющийся перед родами у плода окситоцин действует аналогич но окситоцину матери;
•перед родами уровень мелатонина в крови у плода повышается, а у матери — понижается. Указанные изменения концентрации мелато нина способствуют перестройке стероидного гемостаза и формирова
ло
