
учебное пособие БРИЛЛЬ
.pdfских операций. Известны заболевания, связанные с врожденной недостаточностью базальных ядер (миоклонус-эпилепсия, атетоз двойной и др.).
Патологические синдромы возникают при поражении различных ядер и связей экстрапирамидной системы. Нарушаются двигательные функции, тонус мышц, поза, координация, эмоциональные проявления, вегето-сосудистые реакции. Нарушения могут проявляться как избытком движений и поз, проявлением гиперкинезов, чрезмерной жестикуляцией, так и дефицитом движений — акинезией.
В клинике выделяют, в основном, два синдрома, характерные для поражения экстрапирамидная системы — гиперкинетико-гипотонический (стриарный) и гипокинетико-гипертонический (паллидарный).
Гиперкинетико-гипотонический (стриарный) синдром обусловлен дефи-
цитом тормозного влияния стриатума на нижележащие двигательные центры. Ещё
вконце XIX века в нескольких работах были описаны случаи очень характерных расстройствдвигательнойфункцииулюдей,укоторыхпослесмертиоказалосьвозможным провести тщательное патоморфологическое исследование мозга, и были обнаруженынарушениявобластиполосатоготела.Врядеслучаевпроявленияэтих нарушений носили характер мышечной гипотонии и избыточных непроизвольных движений (гиперкинезов). Гиперкинезы — автоматические, чрезмерные движения,
вкоторых участвуют отдельные части тела. Они возникают непроизвольно, исчезают во сне и усиливаются при произвольных движениях и волнении. Вначале появляется суетливость, излишняя подвижность, невозможность оставаться долгое время в одной позе. Затем присоединяются насильственные движения, которые особенно заметны на мимической мускулатуре (непроизвольное вытягивание губ, поворачивание головы, гримасничание и др.). В активность вовлекаются также мышцы конечностей и туловища — появление разгибательных движений пальцев рук, запрокидывание головы, изгибание туловища, внезапные размашистые движения. Нарушается речь — в связи с излишней активностью мышц языка, мягкого неба, губ и диафрагмы больные при попытке говорить издают много нечленораздельных звуков. Такие больные пытаются вспомогательными методами справиться с не подчиняющейся им мускулатурой, удерживая, например, одну руку другой, сжимая ноги и т.д., но при этом плавность движений ещё больше нарушается — при ходьбе больные то останавливаются, широко расставив ноги и пытаясь сохранить равновесие, то внезапно устремляются вперед. Лишь ценой больших усилий людям удается совершить, хотя и уродливое, но необходимое движение. Гиперкинез не ритмичен, не координирован, распространяется на большие группы мышц преимущественно проксимальных отделов.
Таким образом, параличей как таковых в скелетной мускулатуре нет, но больной лишь не может справиться со своей мускулатурой. Поражения такого рода были известны ещё в средние века и имели название пляски святого Вита, а в современной медицине различные их проявления обозначаются как хорея и атетоз. Атетоз — медленные, червеобразные, вычурные движения в дистальных отделах конечностей (в кистях и стопах).
Патологоанатомические данные показали, что часто при таком заболевании патологический процесс локализовался именно в области хвостатого ядра. Поэто-
му возникло предположение, что хвостатое ядро является структурой, которая ре-
641
гулирует и в какой-то мере тормозит вспомогательные реакции, а выпадение его функции приводит к тому, что последние могут бесконтрольно проявляться в полном объеме и, в конце концов, нарушают нормальную двигательную активность.
Гипокинетико-гипертонический (паллидарный) синдром. Он связан с функциональным дефицитом паллидума, с изменением влияния паллидонегральной системы на ретикулярную формацию и нарушением импульсации в корково- подкорково-стволовыхнейронныхкругах.Ретикулярнаяформациянепрепятствует прохождениюкмышцеизбыточныхтоническихсигналов,вследствиечегоразвивается мышечная ригидность, поддерживаемая непрерывным потоком афферентных импульсов к стриопаллидарной системе. Создается порочный круг — пораженная паллидарная система шлет бесконтрольные тонические сигналы, которые повышают мышечный тонус и усиливают поток импульсов обратной афферентации, которая в свою очередь тонизирует стриопаллидум.
Основными симптомами поражения бледного шара являются бедность и маловыразительность движений (олигокинезия), их замедленность (брадикинезия). Больные малоподвижны, инертны, скованны, при переходе из положения покоя в состояние движения часто застывают в неудобной позе (поза восковой куклы, манекена), забывая о том, что он не закончил движение. Можно поднять руку больного, и он будет находиться с поднятой рукой до тех пор, пока его внимание не будет обращено на то, что рука находится не там, где нужно (пластический тонус). Пластический тонус совпадает с резким обеднением мимической деятельности, исчезновением вспомогательных движений при ходьбе и беге и т.д. Характерен внешний вид больных — туловище слегка согнуто, голова наклонена вперед, руки согнуты и приведены к туловищу, взгляд устремлен вперед, неподвижен.
Затруднено начало двигательного акта — паркинсоническое топтание на месте. Речь монотонна, почерк мелкий, нечеткий (микрография). Больные вязки в общении, прилипчивы (акайрия), мышление замедлено (брадипсихия).
Такого рода нарушения, которые близки к картине паркинсонизма, наблюдаются обычно тогда, когда патологический процесс локализуется в области бледного шара. Часто к этим симптомам присоединяется ещё и непроизвольное дрожание мышц (тремор). Паркинсонический тремор покоя чаще локализуется в пальцах кисти и проявляется в феномене «катания пилюль», «счета монет». Дрожание наблюдается в покое и уменьшается при при произвольных движениях.
На основе описанных клинических данных сложилось следующее схематическое представление о функции полосатого тела. Бледное ядро рассматривается как структура, которая создает «двигательный фон», осуществляет массу мелких вспомогательных движений, необходимых для основного двигательного акта. Вероятно, эти движения могут создаваться за счет связей полосатого тела с таламусом и черной субстанцией без участия коры больших полушарий. Над центром, создающим эти движения, надстроен другой центр в виде хвостатого ядра, который тормозит, сдерживает активность первого. Когда бледное ядро разрушается, то выпадает вся вспомогательная активность; когда же нарушается деятельность тормозящего центра, тогда бледное ядро ничто не контролирует, и вспомогательная деятельность захлестывает мускулатуру.
642
В патогенезе заболеваний экстрапирамидной системы большое значение придается нейрохимическим механизмам. В подкорковых областях головного мозга функционируют специализированные медиаторы-нейротрансмитеры, действие которых нарушается в условиях патологии. Например, двигательные и эмоциональные нарушения при паркинсонизме обусловлены снижением активности двух систем дофаминергических нейронов: в нигростриарном пути (снижение двигательной активности) и в мезолимбическом (снижение эмоциональных реакций). Установлено, что дофамин в полосатом теле выполняет роль тормозного медиатора. Большое значение для функционирования базальных ганглиев имеет также ацетилхолин, который содержится в них в высокой концентрации. При ослаблении активности дофамина в полосатом теле возникает избыток ацетилхолина, что ведет к появлению тремора.
Когда были сделаны попытки в эксперименте на животных воспроизвести такую же картину изменений двигательной деятельности, разрушая или раздражая различные участки полосатого тела или бледного шара, то результаты оказались менее ясными. Наличие определенных расхождений между данными эксперимента и клиники, по-видимому, свидетельствует о возникновении системных нарушений механизмов регуляции движений при патологических процессах в базальных ганглиях. Эти обстоятельства заставляют думать, что в случаях клинических нарушений те явления, которые обычно приписываются полосатому телу, на самом деле являются результатом изменения функции не только полосатого тела, но и ряда других ядер. В частности, есть данные о том, что явления паркинсонизма и тремора связаны в клинике не только с поражением полосатых ядер, но и с патологическими процессами в ядрах среднего мозга, в частности в черной субстанции.
23.2.4. Механизмы компенсации при повреждении нервной системы
Компенсаторные процессы — приспособительные реакции организма на повреждение тканей, выражающееся в том, что функцию тканей, утраченную в результате их повреждения, осуществляют неповрежденные ткани пострадавшего органа либо другие органы и системы, обеспечивая полное или частичное возмещение функционального дефекта.
Компенсаторные механизмы при повреждении различных отделов нервной системыопределяютсялокализациейповреждения,формойпатологическогопроцесса, характером дефекта. Лучше идет компенсация при медленном развитии процесса.
Наиболее высоким уровнем, когда нарушенная функция возвращается к исходному уровню является уровень истинного восстановления. Истинное восстановление возможно лишь тогда, когда нет полной гибели нервных клеток, а патологический очаг состоит в основном из инактивированных элементов (вследствие отека, гипоксии, изменения проводимости нервных импульсов и т.д.).
Таким образом, компенсация является уже вторым уровнем восстановления. Существуют следующие формы компенсации:
1. Формирование новых систем временных связей, обеспечивающих мобилизацию резервов организма и включение в деятельность интактных структур взамен поврежденных.
643
а) Органическая компенсация — компенсаторное замещение внутри поврежденной системы. Она происходит за счет активации сохранившихся не поврежденных нервных клеток. Это основной вид компенсации. Другие виды компенсации не включаются до тех пор, пока не исчерпаны возможности органической компенсации. Органическая компенсация имеет место при повреждении различных отделов, как головного, так и спинного мозга.
б) Функциональная компенсация — привлечение интактных образований, локализованных за пределами поврежденной системы в различных областях, в основном, головного мозга и не пострадавших от травмирующего фактора. Этот вид компенсации включается, когда полностью исчерпаны возможности органической компенсации. Пример — перекрестный диафрагмальный феномен, пирамидный паралич, возникающий в результате кровоизлияния в кору головного мозга.
2.Перестройка функций различных клеток, систем — это значительно более трудная задача.
3.Повышение чувствительности, растормаживание функционально недеятельных, но морфологически сохраненных нейронов, денервированных, децентрализованных структур, что создает благоприятный фон для формирования новых рефлексов. В этой форме компенсации играет определенную роль и разрастание («спрутинг») окончаний аксонов переживающих нейронов, которые образуют новые синаптические контакты взамен утраченных.
Все это подчеркивает многофакторность процесса восстановления на основе пластичности нервной системы.
Усиленное функционирование неповрежденных нервных структур может привести к их хронической перегрузке и развитию декомпенсации.
23.3. Общие характеристика и механизмы развития нарушений чувствительности
Важную роль в поддержании гомеостаза играет способность организма воспринимать и обрабатывать информацию, полученную из внешней и внутренней среды при участии рецепторных зон, специфического компонента соматосенсорной системы (лемнисковой системы) и неспецифического компонента (экстралемнисковой системы).
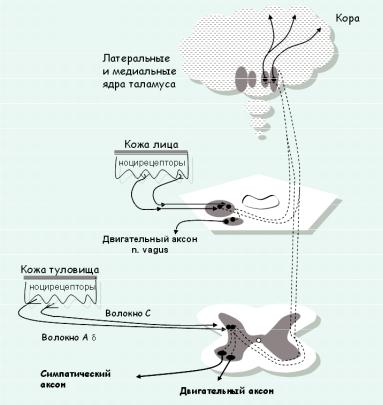
Как известно, все виды чувствительности от кожи, мышц, суставов, сухожилий передаются в ЦНС при участии трех нейронов. Первый расположен в спинномозговых узлах, второй — в задних рогах спинного мозга (неспецифический экстралемнисковый путь болевой (рис.23.2.) и температурной чувствительности) или в тонком и клиновидном ядрах продолговатого мозга (специфический лемнисковый путь глубокой и тактильной чувствительности).
Третий нейрон обеспечивает проведение афферентации к чувствительным зонам коры головного мозга и расположен в таламусе как для лемнискового, так и для экстралемнискового спинокортикальных путей. Естественно, что сложность анатомо-физиологической организации соматовисцеральной чувствительности определяет и чрезвычайную гетерогенность характера и места приложения дей-
644
ствия альтерирующих факторов, вызывающих количественные и качественные изменения чувствительности.
Сенсорные нарушения количественного характера включают в себя анестезию, гипестезию и гиперестезию. Качественные расстройства чувствительности, характеризующиеся извращением восприятия афферентных сенсорных воздействий, получили название дизестезия. Дизестезия включает термалгию, полиестезию, синалгию, парестезию, гиперпатию и др.
Рис. 23.2. Схема путей проведения болевой чувствительности (спино-таламического и тройнично-таламического)
Количественные нарушения чувствительности
Анестезия (от греч. aisthesis — чувство, ощущение) характеризуется полной потерей чувствительности; гипестезия — снижение чувствительности в целом или определенных ее видов.
Различают патологическую анестезию, как следствие развития патологических процессов или состояния в различных отделах нервной системы, обеспечива-
645
ющих соматовицеральную чувствительность, а также искусственную, ятрогенную анестезию, обеспечивающую блокаду патологической афферентации из различных зон повреждения, в частности при хирургических вмешательствах.
В зависимости от характера нарушений чувствительности различают тактильную анестезию, болевую аналгезию (от греч. algesis), а также потерю чувства локализации раздражителя (топалгезию). При потере всех видов чувствительности говорят о тотальной анестезии.
Гиперестезия характеризуется повышением чувствительности организма к действию различных видов раздражителей.
Среди гипестезий выделяют: снижение болевой чувствительности (гипалгезию), термогипестезию, топгипестезию. Кроме того, различают тотальную, парциальную формы гиперестезии, в частности тактильную гиперестезию, гиперпатию, гипертерместезию. По мнению ряда исследователей, существуют тотальная гиперестезия, обусловленная понижением порога возбудимости болевых, температурных и других рецепторов, а также гиперестезия соматосенсорного анализатора, связанная с нарушением его структурно — функциональной организации на подкорковом и корковом уровнях.
Дизестезияотноситсяккачественнымрасстройствамчувствительностииможет проявляться извращением теплового и холодового восприятия. Температурные воздействия в этом случае будут восприниматься как болевые. Этот вид дизестезии получил название термалгия. Полиестезия характеризуется тем, что действие одного реального раздражителя воспринимается как множество воздействий. К одному из видов дизестезии относится синалгия, связанная с извращением восприятия локализации болевого раздражителя, когда реальное место воздействия альтерирующего фактора заменяется другим. Близким по характеру субъективных ощущений к синалгии является гиперпатия — болезненное, неприятное восприятие различных резких раздражителей без четкой локализации воздействия.
К расстройствам чувствительности качественного характера относится и парестезия — необычное ощущение в виде покалывания, онемения, чувства «ползания мурашек», извращения болевого и температурного воздействия. Возникновение парестезии, как правило, связано с воздействием внешних раздражителей и возникает вследствие сосудистых нарушений или заболеваний нервной системы.
23.3.1. Механизмы нарушений чувствительности
Патологические процессы и связанные с ними нарушения чувствительности могут локализоваться на любом участке афферентного отдела спинальных рефлекторных дуг, восходящих спинокортикальных путей болевой, термической, тактильной, прориорецептивной чувствительности, а также в структурах ствола мозга, таламуса, коры головного мозга. Если патологический процесс располагается в спинном или головном мозге, то характер нарушений чувствительности определяется тем, какие именно восходящие пути поражены.
В зависимости от локализации действия патогенного фактора, повреждения тех или иных структур соматовисцеральной чувствительности выделяют три
646
основных механизма соматосенсорных расстройств: рецепторный, проводниковый и центральный.
Как известно, характерной особенностью ряда рецепторов является развитие деполяризации сомы, или рецепторного генераторного потенциала. Длительность рецепторного потенциала соответствует длительности действия стимула, а его амплитуда возникает с увеличением интенсивности стимула. Эта первичная трансформация стимула в рецепторный потенциал называется преобразованием. Вызываемая стимулом стойкая деполяризация рецепторов генерирует ритмическую серию потенциалов действия, частота которых определяется амплитудой рецепторного потенциала. Трансформация рецепторных потенциалов в серию потенциалов действия во многих первичных рецепторах происходит в месте, где аксон отходит от рецепторной клетки.
Всвязи с вышеизложенным очевидно, что рецепторный механизм нарушения чувствительности может быть обусловлен несколькими факторами: изменением количества рецепторов, плотности их распределения, а также изменением их чувствительности к действию раздражителей, определенной пороговыми характеристиками.
Что касается количества и плотности распределения рецепторов в различных органах и тканях, то они находятся в прямой зависимости от характера нейротрофических центрогенных влияний и могут вторично изменяться при первичном поражении соответствующих нейронов под влиянием бактериальных, токсических, вирусных, инфекционно-аллергических факторов, а также на фоне ишемии, гипоксии нейронов разнообразного генеза. В этих случаях так называемый рецепторный тип нарушений соматовисцеральной чувствительности возникает вторично вслед за поражением центральных или периферических нейронов.
Вто же время состояние чувствительности рецепторов, их пороговые характеристики во многом определяют качественные и количественные особенности действия раздражителя, интенсивность образования биологически активных веществ, состояние электролитного баланса, кислотно-основного равновесия в зоне приложения физиологического или патологического импульса.
Безусловно, исходное усиление образования гистамина, серотонина, кининов, простагландинов, субстанции Р, ионов Н+, нарушение соотношения Nа+ и К+ в клетках и внеклеточной среде могут явиться инициирующими факторами повышения чувствительности рецепторов к действию раздражителей. Подобное рецепторное нарушение соматовисцеральной чувствительности возникает при воспалительных
инеопластических процессах различной локализации, при различных аллергических реакциях, гипоксических состояниях различного генеза, при расстройствах гормонального баланса (избыточной продукции минералокортикоидов, глюкокортикоидов, катехоламинов и т.д.).
Проводниковый механизм сенсорных расстройств связан с поражением периферических нервов, задних корешков спинного мозга, проводящих путей и нейрональных структур спинного или продолговатого мозга.
Как указывалось выше, афферентная импульсация проводится от различных рецепторных зон кожи в составе миелинизированных нервных волокон группы II,
647
III и немиелинизированных волокон IV типа (от механорецепторов и проприорецепторов), преимущественно немиелинизированных волокон IV типа от терморецепторов. Рецепторы, определяющие раннюю поверхностную боль, относятся к волокнам III группы, а позднюю — к волокнам IV группы. Все вышеуказанные афференты являются аксонами псевдоуниполярных клеток 1-х нейронов всех восходящих спинокортикальных путей болевой, термической, механической, проприоцептивной чувствительности, расположенных в спинальных ганглиях.
В связи с этим очевидно, что в основе проводниковых форм нарушения чувствительности может лежать, прежде всего, патология периферических нервов, спинальных ганглиев, задних корешков спинного мозга в случаях развития невритов, невром, ишемии, гипоксии, травмы, сдавления указанных структур, демиелинизация нервных волокон. Тотальное поражение периферических нервов вызывает нарушения всех видов чувствительности. При полиневритах, развивающихся при сахарном диабете, гиповитаминозах, интоксикациях алкоголем, ртутью, мышьяком, свинцом, инфекционно-аллергических поражениях, возникает дистальный тип расстройств чувствительности в виде «перчаток» и «чулок». При этом нарушения чувствительности (чаще гипестезии) сочетаются с формированием периферических параличей и парезов, нервно-проводниковыми расстройствами.
Поражение спинальных ганглиев, задних корешков спинного мозга может повлечь за собой утрату всех видов чувствительности (болевой, термической, механической, проприоцептивной) в зонах кожи соответствующих сегментов. Раздражение вышеуказанных структур сопровождается развитием выраженного болевого синдрома, парестезиями, нередко герпетическими высыпаниями. При этом возникают характерные зоны нарушения чувствительности: круговые на туловище, продольные на конечностях.
Как известно, в задних рогах спинного мозга расположен 2-й нейрон болевой и термической чувствительности, поэтому при локализации патологии в этой области развиваются болевая и температурная анестезии, а проприоцептивная чувствительность сохраняется.
Характерные изменения чувствительности наблюдаются при половинном повреждении спинного мозга (синдром Броун-Секара): на стороне перерезки ниже ее уровня исчезает глубокая проприоцептивная чувствительность, в то время как температурная и болевая чувствительность отсутствуют на противоположной стороне. Это обусловлено тем, что проводящие спинокортикальные пути поверхностной чувствительности перекрещиваются в спинном мозге после 2-го нейрона, а глубокой проприоцептивной чувствительности — в продолговатом мозге.
Таким образом, поражение задних стволов спинного мозга приводит к нарушению мышечно-суставного чувства на стороне поражения в дистальном направлении от места повреждения. Поражение боковых столбов спинного мозга сопровождается нарушением болевой и термической чувствительности на противоположной стороне дистальнее места повреждения.
Нарушения проводимости в волокнах медиальной петли (перекрест после 2-го нейрона проприоцептивной чувствительности) ведет к потере способности определять скорость и направление движения конечностей, ощущать вибрацию
648
и тяжесть поднимаемого груза, чувства раздельного восприятия прикосновения в разных точках. При поражении лемнисковой медиальной петли не возникает нарушения болевой и температурной чувствительности.
Центральные механизмы нарушения чувствительности связаны с поражением таламуса, постцентральной извилины, теменной доли коры головного мозга. Поражения таламуса характеризуются перекрестным снижением или выпадением всех видов чувствительности (гемианестезия). В ряде случаев возможно развитие таламических болей высокой интенсивности, потеря мышечно-суставного чувства, возникновение контралатеральной сенситивной атаксии.
Поражение задней центральной извилины и теменной доли вызывает перекрестное понижение или выпадение всех видов чувствительности на противоположной стороне. Повреждение теменной доли приводит к комплексу нарушений, известных под названием аморфосинтез. При этом теряется представление о пространственном расположении частей тела на противоположной стороне, человек может даже отрицать наличие половины туловища, не замечать развития гемиплегии. В ряде случаев повреждение теменной доли коры головного мозга влечет за собой развитие агнозии — неспособности указывать части тела, предметы, их расположение в пространстве.
23.3.2. Общая характеристика боли
Термин «ноцицепция» происходит от латинского noci (вред, ущерб, повреждение) и используется только для описания реакции нервной системы на травматическую или ноцицептивную стимуляцию. Любое ноцицептивное воздействие вызывает боль, но не всякая боль является результатом такого воздействия. Многие больные испытывают боль без ноцицептивного воздействия.
До настоящего времени не существует единого определения понятия «боль», поскольку очень сложно провести грань между нормальной, защитной реакцией организма на болевое воздействие и патологической, чрезмерной, неадекватной и дезадаптивной реакцией всех систем организма. Восприятие болевого ощущения определяется во многом индивидуальными особенностями организма, зависит от конституции, реактивности организма, психо-эмоционального состояния.
П.К. Анохин дал следующее определение боли. Боль — это системная реакция организма, носящая защитный характер, возникающая в ответ на действие сверхсильного или разрушительного раздражителя.
Г.Н. Крыжановский считал, что боль представляет собой неприятное ощущение, реализующееся специальной системой болевой чувствительности и высшими отделами мозга, относящимися к психоэмоциональной сфере. Она сигнализирует о воздействиях, вызывающих повреждение ткани, или об уже существующих повреждениях, возникающих вследствие действия экзогенных факторов или развития патологических процессов.
Согласно определению Международной ассоциации изучения боли боль — это неприятное ощущение и эмоциональное переживание, сочетанное с имеющимся или возможным повреждением ткани, или описываемое больным в терминах
649
такого повреждения. Это определение выражает взаимосвязь между объективными, физиологическими аспектами чувства боли и его субъективными, эмоциональными и психологическими компонентами. Реакция на боль может значительно отличаться не только у разных людей, но и у одного и того же человека в зависимости от условий, при которых она возникает.
На наш взгляд, боль — это состояние, характеризующееся усиленной восходящей ноцицептивной афферентацией с периферических рецепторов или центральной модуляцией (сенситизацией) восприятия болевых воздействий, что сопровождается изменением характера эфферентных нервных и гормональных влияний на периферические органы и ткани, развитием неспецифических реакций адаптации и повреждения.
Согласно современным представлениям, различают несколько компонентов боли:
1)сенсорный — обусловлен непосредственным раздражением ноцицепторов, расположенных в коже, передает информацию о местонахождении, времени действия и интенсивности болевого импульса.
2)аффективный (эмоциональный) — как истинная сенсорная модальность боль вызывает аффекты (чаще неприятные), изменяет, ухудшает общее самочувствие, вносит ощущение психического дискомфорта.
3)вегетативный — связан с тем, что ноцицептивное воздействие помимо сенсорного ощущения сопровождается рефлекторным возбуждением вегетативной нервной системы. Иногда вегетативный компонент чрезмерно выражен, особенно при висцеральной боли (например, острый панкреатит сопровождается тошнотой, рвотой, усилением потоотделения и падением артериального давления).
4)двигательный — рефлекс избегания или защиты, особенно важен в случае истинных ноцицептивных (повреждающих) стимулов, формирует поведенческие реакции во время болевого воздействия.
Все компоненты боли могут возникать совместно, но быть различной степени выраженности. Однако они связаны с различными отделам центральной нервной системы (например, сенсорный компонент связан с таламокортикальными структурами, аффективный — больше связан с лимбической системой и т.д.), поэтому могут возникать изолированно друг от друга.
Кроме того, издавна известно, что существует два типа болевого чувства:
1)«быстрая», резкая, острая, четко локализованная боль, наступающая немедленно вслед за повреждением (уколом, ударом, порезом, действием электротока). Этот вид боли именовали раньше эпикритической болью;
2)«медленная», протопатическая, в эволюционном аспекте более древняя, возникает в ответ на любой раздражитель. Боль носит тягостный, тянущий характер, не имеет четкой локализации, к ней не возникает адаптации, обычно она возникает при заболеваниях внутренних органов.
Вклинической практике общепринято выделять две категории боли: острую
ихроническую.
1. Острая боль обусловлена ноцицептивными воздействиями, возникающими в результате травмы, заболевания, а также дисфункции мышц или внутренних
650
