
- •Краниофациальная травма
- •16.2.2. Анатомия орбиты
- •16.3.2. Сочетанные повреждения
- •Клиническое руководство по черепно-мозговой травме
- •16.3.5. Хирургические доступы
- •16.3.6. Общие принципы лечения переломов нижней челюсти
- •16.3.7. Использование аутокости для хирургического лечения краниофациальных травматических дефектов
- •16.3.7.1. Техника забора костного аутотрансплантата со свода черепа
- •16.3.7.3. Аутотрансплантат из ребра
- •16.5. Переломы орбиты
- •16.5.2. Переломы
- •16.5.3.2. Повреждение нижней стенки орбиты
- •16.6. Переломы скуловой кости
- •16.6.2.1. Оптимальное время для
- •16. 7. 2. Диагностика
- •16. 7. 3. Лечение
- •16.8. Переломы нижней челюсти
- •16.8.1. Диагностика
- •16.8.2.Лечение
16.3.7.3. Аутотрансплантат из ребра
Ребро — это мембранозная кость, которая может быть источником получения кортикального и кор-тикально-губчатого аутотрансплантатов, используемых чаше всего для реконструктивных вмешательств при врождённых и приобретенных деформациях лицевого скелета.
Эти трансплантаты мягкие и гибкие, особенно у больных молодого возраста, поэтому их нежелательно использовать для реконструкции дефектов, локализующихся в местах, подверженных большим нагрузкам.
Реберные аутотрансплантаты можно легко конту-рировать по форме дефекта. Их можно использовать как полнослойный трансплантат для реконструкции
324
Краниофациалъная травма
 верхнего
края орбиты или как костно-хрящевой
верхнего
края орбиты или как костно-хрящевой
трансплантат для реконструкции носа. Расщепленные костные рёберные аутотрансплантаты широко применяются для закрытия дефектов стенок орбиты.
Они легко забираются, а послеоперационная болезненность донорского места минимальна. Ребро является уникальным донорским местом, где одновременно можно забрать и кость, и хрящ. Рёберный аутотрансплантат может быть получен в очень большом количестве. Если при заборе ауто-трансплантата надкостница отделяется от донорского участка ребра и остаётся на своём месте, ребро регенерирует как у ребенка, так и у взрослого.
Основной недостаток рёберных трансплантатов — высокая частота резорбции, что возможно связано с большим содержанием губчатого вещества по сравнению с костью черепа. Забор трансплантата связан с риском развития пневмоторакса и послеоперационных ателектазов.
16.4. ПОВРЕЖДЕНИЯ ВЕРХНЕЙ ЗОНЫ ЛИЦА
Подавляющее большинство повреждений верхней трети лица происходит в результате ДТП — в 60— 80 %, в результате нападений — в 20—30 % наблюдений, а остальные — при падении с высоты (23). Переломы лобной кости составляют 5—15 % всех повреждений лицевого скелета (36, 28). Они часто сочетаются с повреждениями средней зоны
лица — переломами скуло-орбитального и назо-этмоидо-орбитального комплексов (рис 16-6, 7, 14, 21).
16.4.1. Диагностика повреждений
Наличие ран, ушиба или гематомы мягких тканей в лобной области, говорит о возможности повреждения лобной пазухи. Если эти внешние местные изменения сочетаются с назальной ликвореей или пальпируемым костным вдавлением в области брови и надбровья, вероятность повреждений стенок лобной пазухи значительно возрастает. Следует помнить о том, что в первые дни после травмы видимого или пальпируемого вдавления можно и не обнаружить из-за имеющегося отёка или гематомы.
Большинство пострадавших с переломом лобной пазухи имеют сопутствующие повреждения глазного яблока различной степени тяжести. Также могут встречаться снижение чувствительности в зоне иннервации первой ветви тройничного нерва, вследствие ее повреждения в месте выхода, суб-конъюнктивальное кровоизлияние и подкожная воздушная крепитация.
В остром периоде травмы признаки перелома могут быть минимальными или не определяться вовсе, в то время как, из-за отсутствия адекватного лечения в этом периоде, осложнения могут развиваться даже через годы после травмы. КТ является наиболее чувствительной методикой для выявления переломов стенок лобной пазухи. На КТ
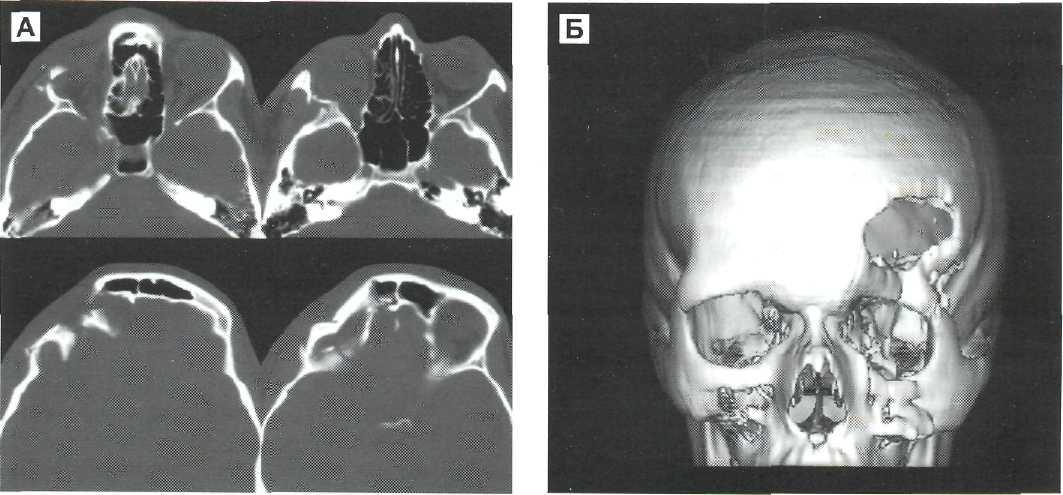
Рис. 16-6. Вдавленный перелом лобной кости и верхнего края орбиты слева. Перелом скулоорбитального комплекса слева со смещением. Послеоперационный костный дефект лобной области. А — КТ - аксиальные. Б — КТ 3D
325
Клиническое руководство по черепно-мозговой травме


легко определяются переломы передней, задней стенок и дна пазухи с минимальным смещением. Переломы дна, проходящие вблизи от средней линии, пересекающие её и идущие около задней стенки или распространяющиеся на назоэтмоидальный комплекс, являются непрямыми признаками повреждения лобно-носового канала.
Большинство из осложнений, связанных с повреждением стенок лобной пазухи вызваны нарушением проходимости лобно-носового канала, ущемлением слизистой в линии перелома, разрывами ТМО с развитием носовой ликвореи.
Ранние осложнения представлены носовыми кровотечениями, носовой ликвореей, пневмоцефали-ей, менингитом и интракраниальными гематомами.
Осложнения, развивающиеся через несколько недель после травмы, — это синуситы, мукоцеле, ликворея, менингит.
Поздние осложнения, которые могут развиться спустя много лет после травмы, — это остеомиелит, мукопиоцеле, внутричерепные абсцессы, абсцессы орбиты.
Переломы стенок лобной пазухи не являются ургентной хирургической ситуацией, хотя сочетающиеся с ними офтальмологическая или нейрохирургическая патология могут требовать срочного оперативного вмешательства. Больным, у которых подозревается перелом лобной пазухи, следует как можно быстрее назначить антибиотики широкого
спектра действия, чтобы предотвратить ранние осложнения инфекционного характера.
Необходимость хирургического вмешательства определяется состоянием передней и задней стенок пазухи и лобно-носового канала. Переломы передней стенки без смещения можно безопасно перевести в наблюдение. Перелом передней стенки со смещением может вызвать косметическую деформацию и потребовать репозиции. Вопросы тактики ведения несмещенных переломов задней стенки или переломов с минимальным смешением остаются противоречивыми. При этих переломах больных можно перевести в наблюдение, если отсутствует ликворея или подозрение на повреждение лобно-носового канала.
Переломы задней стенки со смещением большим, чем на толщину кости требуют хирургического вмешательства и устранения. Подозрение на вовлечение лобно-носового канала также требует проведения операции.
16.4.2. Хирургические доступы
для устранения переломов стенок лобной пазухи
Хотя возможно использование существующей раны или локального разреза, только коронарный разрез обеспечивает возможность адекватного досту-
326
Краниофациалъная травма
 па
ко всей лобной пазухе, а также к
решетчатой, орбитальной и интракраниальной
области и является
при этом наиболее косметичным.
па
ко всей лобной пазухе, а также к
решетчатой, орбитальной и интракраниальной
области и является
при этом наиболее косметичным.
Обнажение места перелома передней стенки и его устранение может быть выполнено посредством формирования костнопластического лоскута, когда отделяется оставшаяся часть передней стенки вместе с её надкостницей для полного доступа к синусу. Переломы задней стенки со значительным смещением и наличием назальной ликвореи требуют выполнения фронтальной краниотомии для визуализации и устранения повреждений ТМО.
Вдавленные, оскольчатые переломы передней стенки без повреждения лобно-носового канала могут быть репонированы и стабилизированы с использованием проволочных швов или титановых микропластин и винтов, (рис. 16-8)
При наличии перелома стенок лобной пазухи с повреждением лобно-носового канала репозицию костных фрагментов стенок пазухи нужно сочетать с восстановлением функционирования канала путем наложения лобно-носового соустья с помощью силиконового катетера, через который осуществляется дренаж. Более безопасным и надежным является выполнение облитерации лобной пазухи. Это требует полного удаления слизистой и внутреннего кортикального слоя пазухи и верхней части канала с использованием высокоскоростного бора, затем следует тампонировать канал и пазуху материалом, вызывающим быстрое рубцевание и осси-фикацию. Для этого можно использовать многие материалы, включая собственные ткани больного, такие как кость, мышечный лоскут, жир, надкостничный лоскут.
Переломы задней стенки часто сочетаются с повреждением ТМО, вещества мозга, внутричерепными гематомами и требуют выполнения краниотомии. При этом лобная пазуха должна быть кра-ниализирована. После нейрохирургического вмешательства, предпринятого для устранения повреждений ТМО, удаления внутричерепной гематомы, задняя стенка удаляется. Оставшаяся слизистая и внутренний кортикальный слой передней стенки, дна пазухи и лобно-носового канала также удаляются с помощью бора, лобно-носовой канал тампонируется костью. Мозговое вещество должно принять правильное положение в увеличенной в результате операции ПЧЯ.
При посттравматических дефектах и деформациях лобной кости, граничащих с лобной пазухой, использование метилметакрилатов для пластики дефекта ограничено в связи с риском гнойно-воспалительных осложнений в раннем или отдаленном
периоде. В этих случаях расщепленная аутокость свода черепа является идеальным трансплантатом для костной пластики, особенно при небольших размерах дефекта (рис. 16-9).
