
Ишемические нарушения церебрального кровообращения вследствие черепно-мозговой травмы
1 7
7
ИШЕМИЧЕСКИЕ НАРУШЕНИЯ
ЦЕРЕБРАЛЬНОГО КРОВООБРАЩЕНИЯ
ВСЛЕДСТВИЕ ЧЕРЕПНО-МОЗГОВОЙ
ТРАВМЫ
В.А.Лазарев, В.А.Шахнович, В.А.Лукшин, В.А.Охлопков
Ранние и отсроченные нарушения мозгового кровообращения играют значительную роль в патофизиологии черепно-мозговой травмы. При гистологических исследованиях у погибших вследствие Ч МТ в 90 % случаев обнаруживались очаги ишемии различной степени выраженности [1]. Среди больных, перенесших ЧМТ, также отмечаются признаки ишемии головного мозга, при этом нарушения церебральной гемодинамики нередко развиваются спустя некоторое время после ЧМТ и являются единственными причинами клинической симптоматики. Основными патогенетическими причинами развития ишемических нарушений можно считать:
-
Ишемическая гипоксия, связанная со сниже нием мозгового кровотока в бассейне пораженной артерии на фоне недостаточности коллатерального кровообращения.
-
Гипоксическая гипоксия, связанная с общим снижением содержания кислорода в крови вслед ствие нарушения функции дыхания, а также при нарушении потребления кислорода тканями мозга (на фоне функциональных и органических повреж дений при ЧМТ).
При этом резко снижается содержание кислорода в тканях мозга, что приводит к развитию морфологических изменений.
В зависимости от сроков и патогенетического механизма развития ишемические осложнения разделяют на первичные и вторичные.
17.1. ПЕРВИЧНЫЕ ИШЕМИЧЕСКИЕ ОСЛОЖНЕНИЯ
Первичные ишемические осложнения непосредственно связаны с патогенезом острого периода че-
репно-мозговой травмы, сопутствуют первичному травматическому поражению головного мозга и являются следствием ранних нарушений мозгового кровообращения.
Ишемические повреждения в раннем периоде ЧМТ могут быть разделены на [1]:
1. Краевую зону ишемии — встречается в 13— 25 % случаев. Развитие ишемии обусловлено дис-циркуляцией участков ткани мозга из-за сдавле-ния гематомой или при выраженном отеке и вклинении мозга (рис. 17-1).
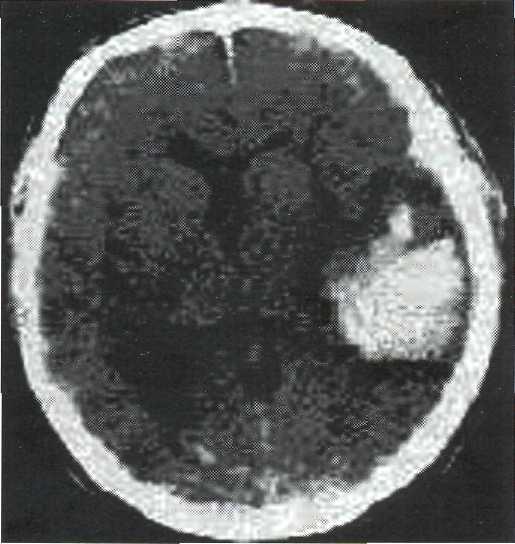
Рис. 17-1. КТ — картина зоны краевой ишемии вокруг внутри-мозговой гематомы.
365
Клиническое руководство по черепно-мозговой травме
-
 Сегментарную
зону ишемии — встречается в
17—19%
случаев и связана с проксимальным
по
ражением
артерии мозга и развитием дисциркуля-
ции
в бассейне поврежденной артерии.
Сегментарную
зону ишемии — встречается в
17—19%
случаев и связана с проксимальным
по
ражением
артерии мозга и развитием дисциркуля-
ции
в бассейне поврежденной артерии. -
Диффузные ишемические нарушения — встре чаются в 28—42 % случаев и связаны в первую оче редь с явлениями вазоспазма.
Как правило, наблюдается сочетание сразу нескольких вариантов ишемических повреждений головного мозга.
В развитии острых ишемических нарушений в зависимости от сроков и характера гемодинами-ческих изменений можно выделить следующие 4 фазы [2]:
-
Стадия гипоперфузии. Отмечается в течение первых 24 часов с момента ЧМТ в среднем почти у трети больных [3, 4, 5]. При этом наблюдается рез кое снижение локального мозгового кровотока до значений 18—20 мл/мин./100 гр. ткани и ниже вследствие гипотензии на фоне нарушения ауторе- гуляции. Кроме того, возможна гипоксия из-за на рушений функции дыхания при ЧМТ.
-
Стадия гиперемии. Отмечается сразу после пе риода гипоперфузии у 15 % больных после сред ней и тяжелой ЧМТ, приходится на 1—3 дни пос ле ЧМТ и сопровождается значительным увели чением мозгового кровотока. Патогенетический ме ханизм начала и окончания фазы гиперемии в на стоящее время активно обсуждается. Отмечается, что развитие гиперемии не связано с динамикой артериального давления [3]. Поданным В G Ander sen и A. Marmarou [6] к возможным причинами развития гиперемии можно отнести повышения церебрального метаболизма глюкозы. На основа нии результатов транскраниальной допплерогра- фии церебральных сосудов, отмечающей резкое падение цереброваскулярного сопротивления, выдвигается гипотеза метаболической вазодиля- тации вследствие повышения концентрации лак- тата, аденозина и нейропептидов при поврежде нии тканей мозга [7]. Альтернативным механиз мом снижения периферического сопротивления при ЧМТ считают дисфункцию гладкомышечных элементов в составе сосудистой стенки [8]. Окон чание стадии гиперемии связывают с вымывани ем вазоактивных веществ, восстановлением фун кции гладко мышечного слоя сосудистой стенки и разрешением гипергликолиза.
-
Стадия вазоспазма. Как правило, развивается на 4 день после ЧМТ, сменяя при этом фазу гипере мии, и продолжается в течение 2 недель (до 14 дня после ЧМТ). По данным литературы, частота раз вития вазоспазма колеблется от 18,6 % [9] до 40%
[10]. Церебральный вазоспазм является одним из наиболее грозных ишемических осложнений и приводит к выраженной клинической симптоматике. Основной причиной развития ангиоспазма считается возникновение посттравматического внутричерепного кровоизлияния [11].
4. Стадия разрешения. После 2 недели с момента ЧМТ отмечается постепенное восстановление исходных параметров церебральной гемодинамики.
17.1.1. Диагностика и тактика лечения
Как правило, клиническая симптоматика ишемических поражений замаскирована обшей тяжестью первичных поражений головного мозга и проявляется утяжелением состояния, прогрессированием угнетения уровня сознания. Очаговая неврологическая симптоматика развивается позже и связана со степенью ишемических поражений при каждой стадии нарушения мозгового кровообращения. Выраженная и продолжительная гипоперфузия в первом периоде, а также стойкая гиперемия во втором периоде, приводящая к вторичному повышению внутричерепного давления, считаются плохими прогностическими признаками [12J.
Неврологическая симптоматика может появиться через различные периоды времени после ЧМТ — от нескольких часов до нескольких дней. В процессе нарастания церебрального ангиоспазма степень выраженности этих клинических симптомов постепенно увеличивается, а при благоприятном течении заболевания начинается обратное развитие вплоть до полной нормализации церебральной гемодинамики [13].
В зависимости от локализации церебрального ангиоспазма возникают клинические синдромы средней мозговой артерии, передней мозговой артерии, задней мозговой артерии, а также нарушения кровообращения по ишемическому типу в вер-тебро-базилярной системе.
Одним из наиболее эффективных методов диагностики нарушений мозгового кровообращения является транскраниальная церебральная доппле-рография [14]. При этом в первом периоде нарушений отмечается выраженное снижение пиковой ЛСК в церебральных сосудах. Для второго периода характерны нормальные величины, и даже возрастание ЛСК. При этом снижается пульсационный индекс, что свидетельствует о снижении периферического сопротивления. Аналогичная картина характерна и для ангиоспазма. Для дифференциальной диагностики церебрального ангиоспазма и
366
Ишемические нарушения церебрального кровообращения вследствие черепно-мозговой травмы
 гиперемии
используют индекс Линдегарда [15], или
полушарный
индекс, который характеризует отношение
скорости кровотока в средней мозговой
артерии
и скорости кровотока во внутренней
сонной артерии
на той же стороне. Для гиперемии
полушарный
индекс не превышает 3. Значение средней
ЛСК
в СМА более 120 см/сек соответствует
слабой
степени вазоспазма. При значении ЛСК
от 120 до
160 см/сек, и полушарном индексе от 3 до
4 единиц
говорят о ангиоспазме средней тяжести,
при средней
ЛСК более 160 см/сек, и полушарном индексе
более 4 единиц — о грубом церебральном
ва-зоспазме.
гиперемии
используют индекс Линдегарда [15], или
полушарный
индекс, который характеризует отношение
скорости кровотока в средней мозговой
артерии
и скорости кровотока во внутренней
сонной артерии
на той же стороне. Для гиперемии
полушарный
индекс не превышает 3. Значение средней
ЛСК
в СМА более 120 см/сек соответствует
слабой
степени вазоспазма. При значении ЛСК
от 120 до
160 см/сек, и полушарном индексе от 3 до
4 единиц
говорят о ангиоспазме средней тяжести,
при средней
ЛСК более 160 см/сек, и полушарном индексе
более 4 единиц — о грубом церебральном
ва-зоспазме.
Другим методом диагностики церебрального вазоспазма является церебральная ангиография.
Лечение и профилактика ишемических осложнений должны обязательно учитываться при ведении больных с ЧМТ в остром периоде травмы. При первой фазе нарушений кровообращения показано поддержание нормальных значений церебрального перфузионного давления, гематокрита, обеспечение адекватной вентиляции легких. Во второй фазе целесообразно проведение гипервентиляции легкий, поддержание церебрального перфузионного давления. На стадии церебрального вазоспазма обычно назначают нимодипин, по назначению проводят ангиопластику.
17.2. ВТОРИЧНЫЕ ИШЕМИЧЕСКИЕ ОСЛОЖНЕНИЯ
Вторичные ишемические осложнения обусловлены посттравматическими нарушениями циркуляции вследствие повреждения магистральных артерий головы и крупных церебральных сосудов в составе артериального круга большого мозга. К наиболее характерным повреждениям сосудов можно отнести:
-
Субинтимальные кровоизлияния
-
Диссекции
-
Посттравматические окклюзии
-
Разрывы
-
Артериовенозные соустья
-
Сдавления артерий гематомой
В зависимости от выраженности и времени клинических проявлений вторичные ишемические нарушения можно разделить на:
1. Обширные — характерны для поражения магистральных артерий головы, крупных церебральных артерий на фоне несостоятельности коллатерального кровообращения. К этой группе также относятся диффузные ишемические поражения вследствие выраженного вазоспазма. Проявляются стой-
кой неврологической симптоматикой, значительным утяжелением общего состояния.
-
Фокальные — характерны для поражения срав нительно некрупных церебральных артерий
-
Отсроченные — характерны для субинтималь- ных кровоизлияний, диссекции, артерио-венозных соустий. Отстроченное появление клинической симптоматики связано с прогрессированием по ражения артерии и возможным переходом субин- тимального кровоизлияния в диссекцию и тром боз, а также с клинической декомпенсацией по ражений (соустья). При этом тяжесть клинической симптоматики зависит от состоятельности колла терального кровообращения.
Как правило, вторичные нарушения мозгового кровообращения могут возникать в любой период после черепно-мозговой травмы. В раннем периоде на фоне острых нарушений церебральной гемодинамики, связанных прежде всего со срывом ауто-регуляторных механизмов, гипотензией, повышением периферического сопротивления и вазоспаз-мом, выраженные вторичные ишемические нарушения являются причиной резкого утяжеления состояния больного. Такая клиническая картина характерна для диффузных ишемических нарушений вследствие тромбоза магистральных и крупных церебральных сосудов.
Другой вариант клинического течения характерен для фокальных и отсроченных вторичных ишемических нарушений, когда клиническая симптоматика замаскирована общей тяжестью состояния или проявляется в более поздний период.
17.2.1 .Диссекции и тромбозы магистральных и церебральных артерий
К наиболее часто встречающимся причинам развития тромбоза экстракраниального сегмента внутренней сонной артерии относят резкое сгибание [16J и разгибание шеи [17], а также непосредственный удар при травме в область шеи в проекции внутренней сонной артерии. При этом, как правило, всегда остается раневой след на шее. Повреждение артерии приводит к диссекции интимы в месте повреждения с развитием окклюзии [18] или стеноза [19], в последствии переходящего в дис-тальный тромбоз.
Повреждение каменистого отдела внутренней сонной артерии встречается при обширных переломах основания черепа и нередко сопровождается каротидно-кавернозными соустьями [20].
367
Клиническое руководство по черепно-мозговой травме
 Повреждение
церебральных артерий является, как
правило, следствием сдавления артерии
гематомой, а также дислокации с
развитием вклинений. Наиболее часто
при этом страдают передние
и задние мозговые артерии, а также
интрак-раниальный
отдел внутренней сонной артерии (рис.
17-2,3).
Повреждение
церебральных артерий является, как
правило, следствием сдавления артерии
гематомой, а также дислокации с
развитием вклинений. Наиболее часто
при этом страдают передние
и задние мозговые артерии, а также
интрак-раниальный
отдел внутренней сонной артерии (рис.
17-2,3).
Другим механизмом травмы можно считать повреждение артерии вследствие ее удара о передний наклоненный отросток при резких движениях головного мозга в передне-заднем направлении при ЧМТ. Такие повреждения в большей степени характерны для супраклиноидного отдела внутренней сонной артерии.
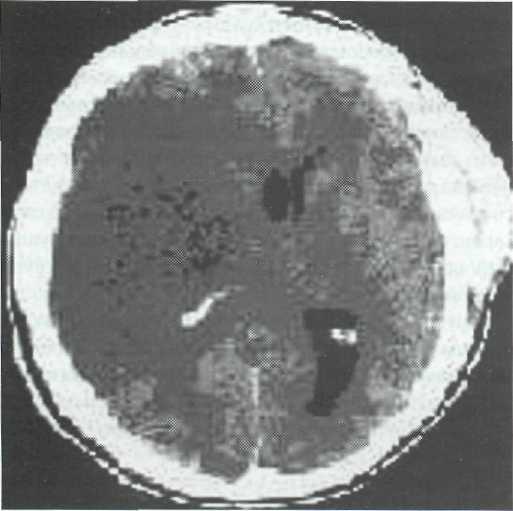
Рис. 17-2. КТ — картина ишемического инсульта в бассейне правой внутренней сонной артерии вследствие ее окклюзии. Кроме того отмечается субдуральнам гематома на противоположной стороне.
По данным [21, 22] одним из механизмов развития тромбоза церебральных артерий преимущественно у молодых людей с закрытой черепно-мозговой травмой можно считать диссекцию аневризм интракраниальных сосудов.
Поражение вертебро-базилярного бассейна при черепно-мозговой травме прежде всего связано с диссекциями и тромбозами позвоночных артерий. Основным механизмом развития диссекций считаются резкие сгибания и разгибания в шейном отделе позвоночника, приводящие травмированию артерии в канале поперечных отростков костными структурами позвонков.

Рис. 17-3. МРТ выявляет ишемический очаг в медиальных отделах правой затылочной доли вследствие компрессии правой задней мозговой артерии при тенториальном вклинии
17.2.2. Артерио-венозные соустья
Артерио-венозные соустья являются, как правило, следствием тупой черепно-мозговой травмы с переломом основания черепа. Чаще всего, соустья развиваются в течение нескольких дней после травмы и локализуются в области кавернозного синуса — каротидно-кавернозные соустья. Кроме того возможны образования других артерио-веноз-ных соустий [23]. Основным патогенетическим механизмом развития ишемических нарушений при каротидно-кавернозных соустьях является обкрадывание бассейна внутренней сонной артерии за счет шунтирующего кровотока в соустье. Начальные ишемические проявления соустий могут быть стерты из-за компенсаторных возможностей коллатерального кровообращения головного мозга. Клиническая симптоматика проявляется при наступлении декомпенсации. Сроки и выраженность развития клинической симптоматики зависят от величины соустья.
17.2.3. Диагностика
Особенностью вторичных нарушений мозгового кровообращения внезапное появление часто стертой клинической симптоматики в отсроченный период
368
Ишемические нарушения церебрального кровообращения вследствие черепно-мозговой травмы
после ЧМТ. Только в 10 % случаев немедленно проявляется в виде клинической симптоматики, в 55 % случаев неврологический дефицит нарастает в течение 24 часов, в 35 % случаев наблюдается асимп-томное течение спустя 24 часа после ЧМТ.
Клиническая картина при вторичных ишемичес-ких нарушениях после черепно-мозговой травмы представлена появлением (б стадии декомпенсации) или отягощением очаговой и общемозговой симптоматики. Очаговая неврологическая симптоматика представлена головной болью, гемипареза-ми, моторной и сенсорной афазией, амаврозом, синдромом Горнера. Общемозгопая симптоматика представлена дисциркуляторной энцефалопатией. При этом часто отмечается усиленная пульсация в надключичной области, отсутствие пульса на поверхностной височной артерии. Стадия субкомпенсации протекает, как правило, с развитием тран-зиторных ишемических атак, длящихся в течение 24 часов, явлениями дисциркуляторной энцефалопатии. Декомпенсация проявляет себя развитием ишемического инсульта.
Поражение экстракраниального отдела внутренней сонной артерии часто встречается у больных, перенесших черепно-мозговую травму с небольшим первичным поражением головного мозга. Поэтому внезапно развившийся очаговый неврологический дефицит может быть напрямую связан с поражением сонной артерии и развитием ишемического инсульта.
При поражении каменистой и интракраниаль-ной порций внутренней сонной артерии состояние больных, как правило, тяжелое, сопровождается значительным угнетением сознания и грубым неврологическим дефицитом. При этом клиническая картина вторичных ишемических нарушений замаскирована последствиями первичного поражения головного мозга, что затрудняет дифференциальную диагностику.
Каротидно-кавсрнозные соустья помимо ишемических проявлений проявляются шумом в голове, пульсирующим экзофтальмом, хемозом.
К основным неинвазивным методам диагностики ишемических осложнений на ранних этапах можно отнести транскраниалъную допплерографию церебральных сосудов. При этом отмечается выраженная асимметрия мозгового кровотока (> 15 %) вследствие снижение ЛСК в бассейне пораженной артерии, выявляются признаки коллатерального кровотока (при поражении ВСА) в виде инверсии кровотока по сегменту А1 гомолатеральной передней мозговой артерии, ретроградного кровотока по глазничной артерии. Для неинвазивной диагно-
стики поражения внутренней сонной артерии в экстракраниальном и кавернозном отделе эффективным можно считать дуплексное сканирование брахиоцефальных артерий. При этом с высокой долей достоверности определяются тромбозы ВСА, резкое увеличение объемной скорости кровотока на стороне артерио-венозного соустья.
Для выявления и оценки ишемических очагов головного мозга проводят КТ и МРТ головного мозга.
Золотым стандартом при выявлении артерио-венозных соустий, стенозирующей и окклюзирую-щей патологии церебральных сосудов является тотальная селективная церебральная ангиография.
Следующее клиническое наблюдение может служить наглядной иллюстрацией клинической картины, характерной для вторичных ишемических нарушений при черепно-мозговой травме на примере диссекции внутренней сонной артерии с последующим переходом ее в тромбоз.
