
- •Краниофациальная травма
- •16.2.2. Анатомия орбиты
- •16.3.2. Сочетанные повреждения
- •Клиническое руководство по черепно-мозговой травме
- •16.3.5. Хирургические доступы
- •16.3.6. Общие принципы лечения переломов нижней челюсти
- •16.3.7. Использование аутокости для хирургического лечения краниофациальных травматических дефектов
- •16.3.7.1. Техника забора костного аутотрансплантата со свода черепа
- •16.3.7.3. Аутотрансплантат из ребра
- •16.5. Переломы орбиты
- •16.5.2. Переломы
- •16.5.3.2. Повреждение нижней стенки орбиты
- •16.6. Переломы скуловой кости
- •16.6.2.1. Оптимальное время для
- •16. 7. 2. Диагностика
- •16. 7. 3. Лечение
- •16.8. Переломы нижней челюсти
- •16.8.1. Диагностика
- •16.8.2.Лечение
Краниофациальная травма
16
Краниофациальная травма
С.А.Еолчиян, АА.Потапов, Ф.А. Ван Дамм, В.П.Ипполитов, М.Г.Катаев
16.1. ВВЕДЕНИЕ
Одной из актуальных проблем нейротравматоло-
гии является диагностика и лечение пациентов с краниофациальной травмой и ее последствиями. При краниофациальной травме одновременно с ЧМТ у больных возникают повреждения орбиты и ее содержимого, средней зоны лица и придаточных пазух носа, верхней и нижней челюстей и т.д. Это требует совместного ведения пациентов нейрохирургами, челюстно-лицевыми хирургами, офтальмохирургами, ЛОР-хирургами по определенному алгоритму. Отсутствие такого алгоритма действий приводит к тому, что необходимые хирургические вмешательства на лицевом скелете и орбите оказываются неоправданно отсроченными или вообще не проводятся у больных, госпитализированных в нейрохирургические отделения. Это, в свою очередь, вызывает грубые посттравматические деформации лицевого скелета, анатомо-функциональные расстройства, в частности зрительные (смещения глазного яблока, глазодвигательные нарушения, диплопия), приводящие к дополнительной инвалидизации больных и снижению качества жизни. В диагностике краниофациалъных повреждений рутинное рентгенологическое исследование недостаточно информативно, особенно в остром периоде травмы. При тяжелом состоянии больного оно не позволяет получить полное представление о характере травмы и распространенности повреждений. Методом выбора рентгенологической диагностики при этих условиях является проведение аксиального спирального КТ-исследования, позволяющего получить трёхмерное изображение, а также реформированное изображение во фронтальной и сагиттальной плоскостях. Это даёт возможность
верифицировать в том числе и имеющиеся переломы лицевого скелета и, соответственно, принять верное решение и выбрать оптимальную хирургическую тактику. Отсутствие адекватного обследования пострадавшего приводит к тому, что нейрохирург и челюстно-лицевой хирург не всегда могут своевременно провести полноценную реконструктивную операцию. Объем вмешательств вынужденно ограничивается или чрезмерно завышается. В результате у таких больных формируются грубые деформации и обширные костные дефекты, определяющие как косметический, так и функциональный дефицит в отдаленном периоде травмы.
Тяжесть переломов лицевого скелета варьирует от простых переломов без смещения, до сложных оскольчатьтх переломов и переломов со смещением и выраженной деформацией, которые являются причиной подавляющего большинства осложнений и неблагоприятных исходов. Тяжесть ЧМТ варьирует от закрытой легкой ЧМТ, сотрясения головного мозга, до открытых тяжелых проникающих повреждений черепа и головного мозга.
При краниофациальной травме, тактика лечения лицевых переломов во многом зависит от тяжести черепно-мозгового слагаемого. До последнего времени традиционно осуществляется двухэтап-ное ведение сложных краниофациальных повреждений.
На первом этапе нейрохирург при наличии показаний (внутричерепная гематома, вдавленный перелом черепа, профузная назальная ликворея, напряженная пневмоцефалия) производит нейрохирургическое вмешательство, или же, при отсутствии показаний к операции, больной получает консервативное лечение по поводу ЧМТ. И в том
313
Клиническое руководство по черепно-мозговой травме
и в другом случае производится первичная хирургическая обработка ран лица и черепа. При этом является неоправданной агрессивная тактика с удалением свободно лежащих костных фрагментов, что приводит к формированию тяжёлых травматических деформаций. Все костные отломки должны быть, по возможности, сохранены и зафиксированы. Опасения развития остеомиелита являются преувеличенными, — при адекватной санации и фиксации костных фрагментов, как правило, происходит их консолидация.
На втором этапе, после выхода больного из тяжелого состояния и регресса неврологической симптоматики, осуществляется реконструкция лицевого скелета. Однако, в последнее время появились сообщения о значительном увеличении успешных исходов в случае раннего одномоментного устранения переломов у пациентов со сложными кра-ниофациальными повреждениями к остром периоде (26, 45, 34, 20). Все более широко применяется открытое вправление переломов лицевого скелета с жесткой внутренней фиксацией посредством титановых мини- и микропластин для воссоздания правильной геометрии. Имеются сообщения успешного применения и костных аутотрансплантатов в остром периоде травмы. Открытая репозиция и внутренняя фиксация фрагментов переломов лицевого скелета являются важными противошоковыми мероприятиями, которые одновременно позволяют осуществлять профилактику формирования тяжёлых посттравматических деформаций лицевого скелета, приводящих к инвалидизации больных и снижению качества их жизни.
Такое качественное изменение тактики ведения больных с краниофациальной травмой связано, прежде всего, с именем Paul Tessier, который разработал современные принципы краниофациальной хирургии и ввёл понятие о самой специальности краниофациального хирурга. Изначально, эти принципы, заключавшиеся в использовании коронарного доступа для манипуляций на лицевом скелете, проведении остеотомии с перемещением больших сегментов кости в необходимое положение и использовании костных аутотрансплантатов для закрытия дефектов кости с их жёсткой фиксацией, были разработаны для хирургического лечения врождённых черепно-лицевых деформаций (40, 41). Затем эти же принципы были применены к лечению приобретенных травматических деформаций в остром и отдалённом периоде. Вторым значимым моментом явилась разработка различных систем для внутренней фиксации, прежде всего титановых конструкций.
16.2. АНАТОМИЯ ЛИЦЕВОГО СКЕЛЕТА
16.2.1. Зоны лица и опорная
система лицевого скелета
Лицевой скелет может быть схематично разделён на три зоны: верхнюю, среднюю и нижнюю.
К верхней зоне лица относят лобную кость с лобной пазухой, верхним краем и верхней стенкой обеих орбит. Продолжаясь кзади и книзу, лобная кость под углом 45 градусов соединяется с клиновидной и участвует в формировании основания черепа.
Лобная пазуха — это обычно парное образование, представляющее собой пневматизированную полость, треугольной формы в поперечном сечении. Её толстая передняя стенка формирует контур переносицы, брови и нижней части лба. Тонкая задняя стенка отделяет воздушное пространство от лобных долей и ПЧЯ. Дно лобной пазухи лежит над решетчатым лабиринтом в передне-медиальных отделах и орбитами — в заднелатеральных. Надбровная дуга представляет переднюю нижнюю границу пазухи.
Лобная пазуха является механическим барьером для защиты мозга. Именно пневматизированные сжимающиеся полости абсорбируют энергию удара, которая в противном случае передавалась бы непосредственно на мозговую паренхиму. Слизистая лобной пазухи выстлана цилиндрическим реснитчатым эпителием и содержит железы, секрети-рующие слизь, которая дренируется через лобно-носовой канал.
Средняя зона лицевого скелета сверху ограничена условной линией, проведенной от лобно-ску-лового шва с одной стороны, через лобно-носо-вой и лобно-верхнечелюстной швы, до лобно~ску-лового шва противоположной стороны, а снизу — плоскостью окклюзии зубов верхней челюсти или, в случае их отсутствия, верхним альвеолярным краем. Задние отделы средней трети образованы крыловидными пластинками клиновидной кости. В формировании этой части лицевого скелета принимают участие: две верхние челюсти, две скуловые кости, скуловые отростки височных костей, две нёбные кости, две носовые кости, две слёзные кости, сошник, решётчатая кость, две нижние носовые раковины и крыловидные пластинки основной кости.
Скуловая кость — это кость пирамидальной формы, расположенная в средней зоне лица. Её передняя поверхность выпуклая. Она придаёт возвы-
314
Краииофациалъная травма
шенное положение скуловому выступу щеки, именно вследствие этого скуловая кость часто подвергается травматическому воздействию и смещению.
Задняя поверхность скуловой кости вогнутая, она участвует в формировании височной ямки. Скуловая кость формирует латеральную и нижнюю часть орбиты, а также верхне-латеральный и передне-верхний отделы верхнечелюстной пазухи.
Скуловая кость соединяется с лобной, височной, основной костью и верхней челюстью.
Нижнюю зону лицевого скелета составляет нижняя челюсть, которая приближается по своему строению к длинной трубчатой кости изогнутой формы с двумя суставными хрящами, хотя по эмбриональному происхождению является мембранознои костью. Нижняя челюсть — это самая большая и прочная кость лицевого скелета. Анатомически её подразделяют на 7 областей — область симфиза, область альвеолярного отростка, область тела кости, область угла кости, область ветви, область мы-щелкового отростка (кондилярная) и область коронарного отростка. К альвеолярному отростку крепятся зубы нижней челюсти, к коронарному — височная мышца, к углу нижней челюсти крепятся жевательная и медиальная крыловидная мышцы. Нижняя челюсть образует с височной костью ви-сочно-нижнечелюстной сустав.
Лицевой скелет имеет сеть вертикальных и горизонтальных опор, которые усиливают достаточно хрупкие кости средней зоны и позволяют им сохранить форму при давлении.
К вертикальным опорам относят носо-верхне-челюстные (медиальные), скуло-верхнечелюст-ные (латеральные) и крыловидно-верхнечелюстные (задние) опоры. Они поддерживают вертикальные размеры лица И являются достаточно прочными, поскольку обеспечивают жевательные усилия (рис. 16-1)
К горизонтальным опорам относят нижнюю челюсть, нижний и верхний края орбит, надпереносье и надбровные дуги. Они амортизируют ударные силы, действующие на среднюю треть лица в горизонтальной плоскости.
Горизонтальные опоры уступают по прочности вертикальным опорам, но при этом существенно укрепляют связи между ними.
Задние вертикальные опоры обеспечивают стабильность верхней челюсти в задних отделах, в то время как медиальные и латеральные опоры — в передних. Сопоставление и фиксация медиальной и латеральной опор являются очень важным мо-
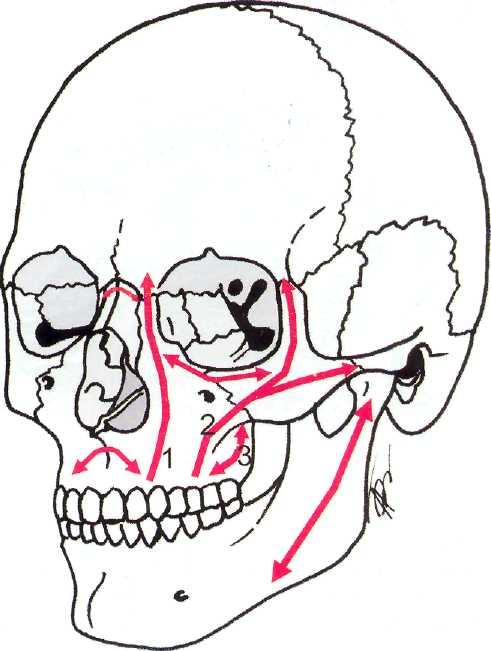
Рис 16-1. Опоры средней зоны лицевого скелета. 1 - Носо-вер-хнечелюстная опора. 2 — Скуло- верх нечелюстная опора. 3 — Крыловидно-верхнечелюстная опора
ментом для репозиции переломов верхней челюсти в анатомически правильном положении по отношению к основанию черепа и восстановления вертикальных размеров лицевого скелета и его горизонтальной проекции.
