
- •15.1. Классификация огнестрельных черепно-мозговых ранений
- •15.3.1. Реконструктивные операции
- •15.3.2. Реконструктивные операции при посттравматической базальной ликворее
- •Клиническое руководство по черепно-мозговой травме
- •Клиническое руководство по черепно-мозговой травме
- •Клиническое руководство по черепно-мозговой травме
- •15.4. Интракраниальные
- •Гнойно-воспалительные осложнения
- •Клиническое руководство по черепно-мозговой травме
Клиническое руководство по черепно-мозговой травме
15
ДИАГНОСТИКА И ЛЕЧЕНИЕ
ПОСЛЕДСТВИЙ И ОСЛОЖНЕНИЙ
ОГНЕСТРЕЛЬНЫХ ЧЕРЕПНО-МОЗГОВЫХ
РАНЕНИЙ МИРНОГО ВРЕМЕНИ
Г.Г.Шагинян, А.А.Потапов, Л.Б.Лихтерман
Огнестрельные черепно-мозговые ранения (ОЧМР) относятся к тяжелым формам травматического поражения черепа и головного мозга мирного времени [11, 12, 16, 25, 28, 30, 49, 51-56, 60, 63-67, 71, 74, 75, 79, 871. После проникающих ОЧМР наблюдаются стойкие органические и функциональные симптомы поражения центральной нервной системы, приводящие к социально-трудовой дезадаптации. Многоуровневое поражение центральной нервной системы у этой группы пострадавших проявляется, в частности, формированием эпилепто-генных очагов и развитием посттравматической эпилепсии, оболочечно-мозговых рубцов, гидроцефалии, пневмоцефалии, атрофии мозга и т.д. [2— 6, 27, 33-35, 69].
Основную группу пострадавших с ОЧМР составляют раненые от 20 до 50 лет, т.е. находящиеся в наиболее трудоспособном возрасте. Потеря профессиональной и общей трудоспособности после ОЧМР в молодом и среднем возрасте приносит значительный экономический ущерб, что определяет социальную значимость изучения вопросов диагностики и лечения этой группы пострадавших.
Развитие интракраниальных гнойно-воспалительных осложнений, высокая смертность в результате проникающих ОЧМР [48, 57—59, 67, 68, 86] обуславливает необходимость разработки наиболее эффективных методов диагностики и комплексного лечения этой группы пациентов. Несомненно, что возросшая сложность и тяжесть нейрохирургических травм в современных условиях, связанные с применением огнестрельного оружия требует дальнейшего усовершенствования специализированной помощи раненым с проникающими ОЧМР [73, 82].
15.1. Классификация огнестрельных черепно-мозговых ранений
Первая попытка классификации ОЧМР по основным признакам — глубине проникновения снаряда и тяжести повреждения черепа и головного мозга — была сделана в 1891 г. О.М.Хольбеком [45]. Он разделил раны черепа на слепые, касательные, сегментарные и диаметральные. В дальнейшем к ним добавили рикошетирующие ранения. Главным критерием классификации ОЧМР являлось повреждение костей черепа, а также проникновение пули или металлического осколка в его полость, хотя специально нарушения целости твердой мозговой оболочки не оговаривались. H.Cushing (1916) и Н.Н.Петров (1917) [7, 8, 61, 62] впервые четко разделили все ранения на непроникающие (экстрадуральные) и проникающие (интрадуральные).
С начала ВОВ была разработана и широко внедрена в практику единая клинико-рентгено-анато-мическая классификация ОЧМР [7—9, 36, 76].
VII сессией Нейрохирургического совета совместно с Ученым медицинским советом Наркомзд-рава СССР (1946) на основании главным образом работ Л.И.Смирнова (1943) были приняты рекомендации по разделу огнестрельных ранений головного мозга с выделением пяти периодов в их течении: 1) начальный период (до 3 суток); 2) период ранних реакций и осложнений (от 3 суток до 3 недель); 3) период ликвидации ранних осложнений (с 3—4 недели до 3 месяцев); 4) период
280
Диагностика и лечение последствий и осложнений огнестрельных черепно-мозговых ранений
 поздних
осложнений (до 2—3 лет); 5) период
отдаленных
последствий [37].
поздних
осложнений (до 2—3 лет); 5) период
отдаленных
последствий [37].
Л.Б.Лихтерман и соавт. [26] в течении травматической болезни головного мозга выделяют три базисных периода: острый, промежуточный и отдаленный.
Острый период ОЧМР — это промежуток времени от момента повреждающего воздействия механической энергии на головной мозг с внезапным расстройством его интегративно — регулятор-ных и очаговых функций до стабилизации на том или ином уровне нарушенных общемозговых и об-щеорганизменных функций, либо смерти пострадавшего. Временная протяженность острого периода от 2 до 10 недель.
Промежуточный период ОЧМР — это промежуток времени от стабилизации нарушенных травмой общеорганизменных, общемозговых, очаговых функций до их полного или частичного восстановления или устойчивой компенсации. Временная протяженность промежуточного периода: от 2х до 6 месяцев..
Отдаленный период ОЧМР — это период клинического выздоровления, либо максимально достижимой реабилитации нарушенных функций, либо возникновения и/или прогрессирования обусловленных перенесенной ОЧМР новых патологических состояний. Временная протяженность отдаленного периода при клиническом выздоровлении — до 2 лет, при прогредиентном течении — не ограничена.
По характеру с учетом опасности инфицирования внутричерепного содержимого ОЧМР разделяют на закрытую и открытую. При закрытых ранениях имеются раны мягких тканей головы без повреждения апоневроза или переломы костей свода черепа, не сопровождающиеся ранением прилежащих мягких тканей и апоневроза (наблюдается при минно-взрывных ранениях при прямом и опосредованном воздействии ударной волны — ударное, отраженное, отрицательное, динамическое давления, звуковая волна, метательный эффект, ударо-сотрясающее ускорение и т.д.) [42].
К открытым ОЧМР относят повреждения, при которых имеются раны мягких покровов головы с повреждением апоневроза, переломы костей свода черепа с ранением прилежащих мягких тканей и апоневроза, либо перелом основания черепа, сопровождающийся кровотечением или ликвореей из носа или уха. При целостности твердой мозговой оболочки открытые ранения относятся к непроникающим, а при нарушении ее целостности — к проникающим (с повреждением мозгового вещества, желудочков головного мозга, венозных синусов).
По вариантам раневого канала различают: 1) касательные (тангенциальные) (простой, лоскутный, сквозной, слепой); 2) сквозные (сегментарный, если раневой канал совпадает с хордой окружности свода черепа; диаметральный, когда раневой канал проходит по поперечнику или продольному диаметру черепа; диагональный; слепой-незавершенный); 3) слепые (простой, радиальный, сегментарный, диаметральный) ранения [7, 8].
Касательные (тангенциальные) ранения характеризуются повреждением мозгового черепа ранящим снарядом по касательной линии к его поверхности. Вследствие этого раневой канал не имеет в большинстве случаев ни входного, ни выходного отверстия, а представляется в зависимости от его месторасположения и глубины, либо в виде простой поверхностной царапины кожных покровов, без рассечения подлежащего апоневроза, либо в виде зияющей линейной раны, глубокого желоба или борозды, дно которых образуют надкостница, различные слои поврежденной кости, твердая мозговая оболочка, наконец, само вещество головного мозга. Последнее, как правило, бывает обнажено на сравнительно небольшом пространстве.
Разновидностью тангенциальных ранений являются рикошетирующие ранения, которые характеризуются наличием в черепе одного раневого отверстия, которое является одновременно входным и выходным. Поэтому, несмотря на внешнее сходство этого характера ранения со слепым или касательным, металлических инородных тел при этом в ране, как правило, не бывает на всем протяжении раневого канала и лишь иногда в дырчатом дефекте кости или же в мягких покровах головы они случайно застревают при вылете.
Сквозные ранения характеризуются наличием в полости черепа замкнутого со всех сторон раневого канала с отдельными входным и выходным отверстиями и отсутствием в этом канале ранящего снаряда.
Слепой характер ранений характеризуется наличием на поверхности черепа только входного отверстия, ведущего в слепой раневой канал, образованный застрявшем в его конце ранящим снарядом. Помимо последнего, в раневом канале всегда можно обнаружить много, обычно мелких, костных отломков, увлекаемых вглубь ранящими снарядом. В зависимости от живой силы снаряда, глубины и характера раневого канала, тяжесть слепых ранений бывает различной.
Каждый из вышеописанных видов раневого канала качественно отличается от другого, но вместе с тем имеется много переходных форм, отличаю-
281
Клиническое руководство по черепно-мозговой травме
 шихся
друг от друга лишь незначительными,
чисто количественными признаками. Эта
широта взаимопереходов
одного вида ранений в другой находит
свое
отражение в многообразии видов раневого
канала.
шихся
друг от друга лишь незначительными,
чисто количественными признаками. Эта
широта взаимопереходов
одного вида ранений в другой находит
свое
отражение в многообразии видов раневого
канала.
Следует различать последствия и осложнения ОЧМР. Последствия отражают неизбежные ответные реакции и процессы на ранения мозговой ткани (преимущественно тканевые, ликвородинами-ческие, сосудистые, нейродинамические и т.д. и их сочетание) [26]. К осложнениям ОЧМР относят присоединившиеся к ранению патологические процессы, возникшие при воздействии различных дополнительных экзогенных и эндогенных факторов. При ОЧМР ведущими являются гнойно-воспалительные осложнения, для развития которых имеются все предпосылки, прежде всего первичное инфицирование ранящего снаряда, внутричерепные инородные тела, переломы костей основания черепа (в основном воздухоносных пазух) с ликво-реей и т.д. [23J.
Исходы ОЧМР — констатируемое через 3, 6, 12 месяцев после ранения клиническое состояние раненых и сопряженная с ним социальная активность и трудоспособность. Сравнительное изучение исходов ОЧМР при их сопоставлении с клиническими особенностями периодов травматической болезни головного мозга позволяет, во-первых, оценить эффективность современных методов лечения и, во-вторых, выделить прогностически значимые клинические проявления первых часов и суток после ранения [18, 19, 70, 72].
15.2. ДИАГНОСТИКА
Диагностика огнестрельных черепно-мозговых ранений мирного времени складывается из данных клинических, рентгенологических, лабораторных и других методов исследования.
15.2.1. Клиническое обследование
Во время клинического обследования пострадавших в отдаленном периоде ОЧМР важное значение имеют следующие факторы:
-
характер и локализация черепно-мозгового ра нения;
-
объем, характер и сроки оказанной первичной помощи (ее своевременности и целенаправлен ности);
-
характер и сроки развития посттравматических интракраниальных гнойно-воспалительных ос ложнений (менингитов, менингоэнцефалитов,
абсцессов мозга, гнойных свищей и остеомиелитов);
-
степень и характер расстройств ликвороцирку- ляции;
-
наличие хронической недостаточности мозгового кровообращения;
-
сроки развития посттравматической эпилепсии и системы проведения консервативного лече ния в остром периоде травматической болезни головного мозга;
-
социально-бытовые условия — возможности продолжения и завершения рано начатого це ленаправленного восстановительного лечения (двигательных расстройств, речевых нарушений и т.д.).
Необходимо определить тяжесть следующих неврологических синдромов отдаленного периода ОЧМР:
-
Синдром двигательных расстройств;
-
Синдром речевых расстройств различного харак тера;
-
Зрительные расстройства, преимущественно в форме гомонимной гемианопсии;
-
Синдром психопатологических расстройств, ха рактеризующихся ослаблением и снижением па мяти, эмоциональной неустойчивостью, быст ротой истощаемостью при сохранности лично стных качеств;
-
Эпилептический синдром с четким фокальным проявлением.
15.2.2. Рентгенологическая диагностика
Важное значение в уточнении типа и характера ранения имеют рентгенологические методы исследования.
15.2.2.1. Краниография
Позволяет выявить характер костных повреждений, локализацию и наличие инородных тел (костных отломков и металлических осколков) (рис. 15-1, 15-2). Однако она не дает возможность визуализировать мелкие костные фрагменты и рентгено-негативньте инородные тела. Применение специальных укладок (с запрокидыванием или поворотом головы и др.) допустимо только в том случае, если это не приводит к ухудшению состояния раненого. При анализе краниограмм следует учитывать также снижение пневматизации придаточных пазух носа, наличие воздуха в полости черепа (пневмо-цефалия) и т.д.
282
Диагностика и лечение последствий и осложнений огнестрельных черепно-мозговых ранений

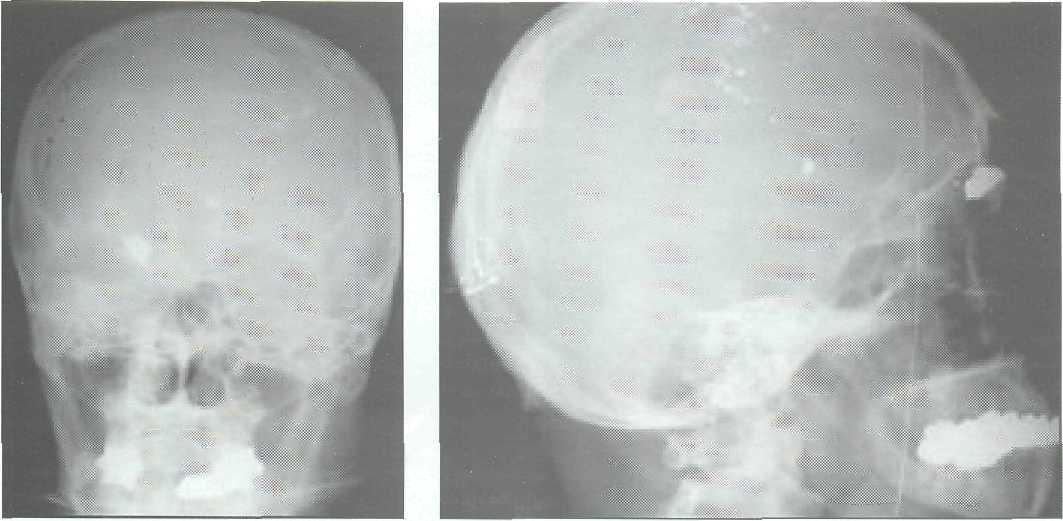
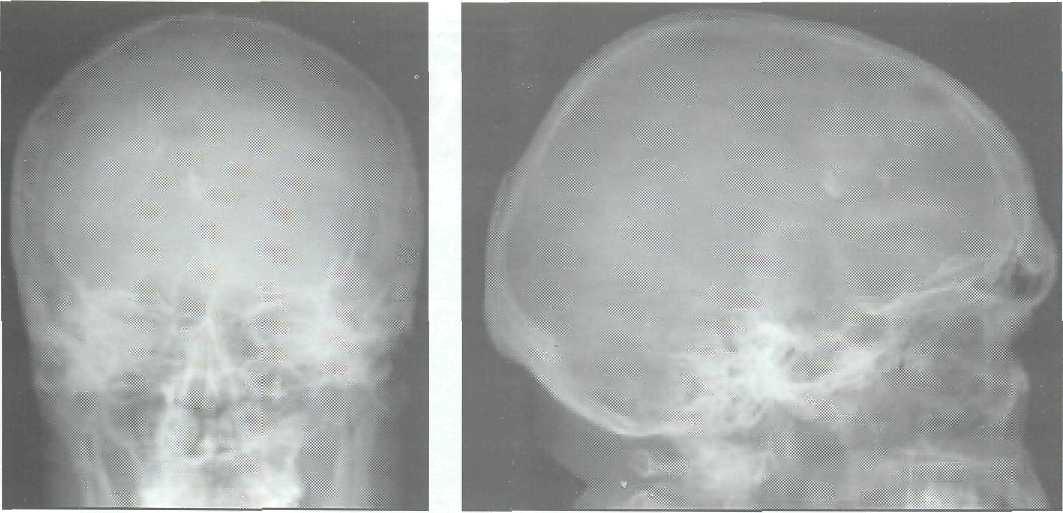
15.2.2.2. Компьютерная томография
Является высокоинформативньтм неинвазивным методом, поскольку дает возможность диагностировать характер повреждения черепа, головного мозга, наличие инородных тел, в том числе мелких костных отломков, локализацию внутричереп-
ных гематом, состояние ликворных пространств, смещение срединных структур и пр. Металлические инородные тела дают множественные лучистые артефакты, однако при изменении параметров окна и просмотре томограмм в режиме кости можно четко определить их размеры и контуры (рис. 15-3).
283
Клиническое руководство по черепно-мозговой травме

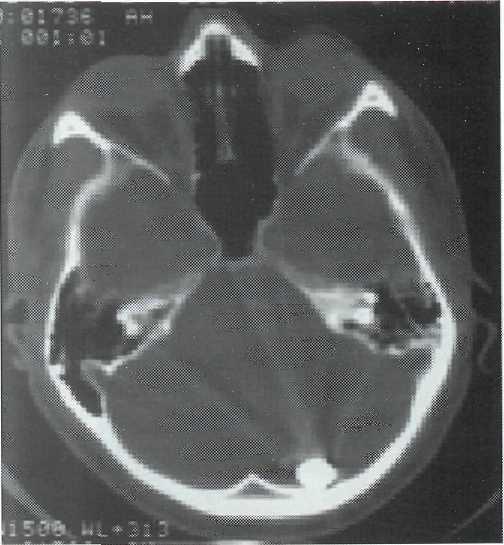
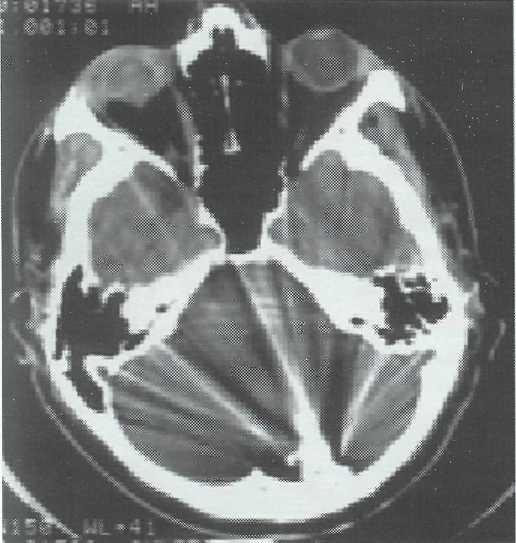
Динамическое КТ-исследование головного мозга после ОЧМР позволяет конкретизировать вид, тип ранения, выбрать оптимальные методы оперативного или консервативного лечения. При этом практически у всех раненых выявляляются признаки ин-тракраниального поражения. После проникающих ОЧМР чаще различные формы КТ-изменений выступают не изолированно, а в сложных сочетаниях. По доминирующему последствию выявляются следующие их формы: атрофические процессы мозга с диффузным или локальным расширением желудочковой системы, внутримозговыми кистами и по-рэнцефалией на фоне посттравматических костных дефектов, оболочечно-мозговые рубцы, гидроцефалия, пневмоцефалия, базальная ликворея, инородные тела и т.д.
При возникновении атрофических процессов мозга с диффузным или локальным расширением желудочковой системы и порэнцефалией или внутримозговыми кистами (рис. 15-4) на КТ определя-ляются гиподенсивные участки, которые имеют разные размеры, часто локализуются на отдалении от прямого контакта с травмирующим агентом. Раневой канал визуализируется в виде узкой зоны гиподенсивного характера различной протяженности (рис. 15-5).
При окклюзионной гидроцефалии на КТ выявляется расширение боковых и III желудочков с пери вентрикуллярным отеком, выбухание мозгового
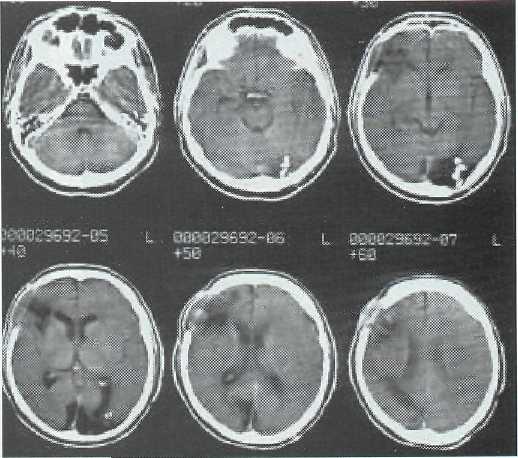
Рис. 15-4. КТ раненого через 8 месяцев после проникающего слепого биполушарного ОЧМР в левой затылочной области. Множественные очаги пониженной плотности в правом полушарии головного мозга и левой затылочной области. Костные отломки в левой затылочной области.
вещества в области костного дефекта или выстоя-ние костного лоскута (после костно-пластическои трепанации) (рис. 15-6).
Следует иметь ввиду, что КТ головного мозга не позволяет четко визуализировать рентгеноне-гативные инородные тела. При переломах основа-
284
Диагностика и лечение последствий и осложнений огнестрельных черепно-мозговых ранений
н ия
черепа и лицевого скелета КТ в аксиальной
некого на живот с запрокинутой
головой, что
ия
черепа и лицевого скелета КТ в аксиальной
некого на живот с запрокинутой
головой, что
пдоскости следует дополнять фронтальными ере- допустимо при отсутствии каких либо противопо-зами. Однако их выполнение требует укладки ра- казаний.
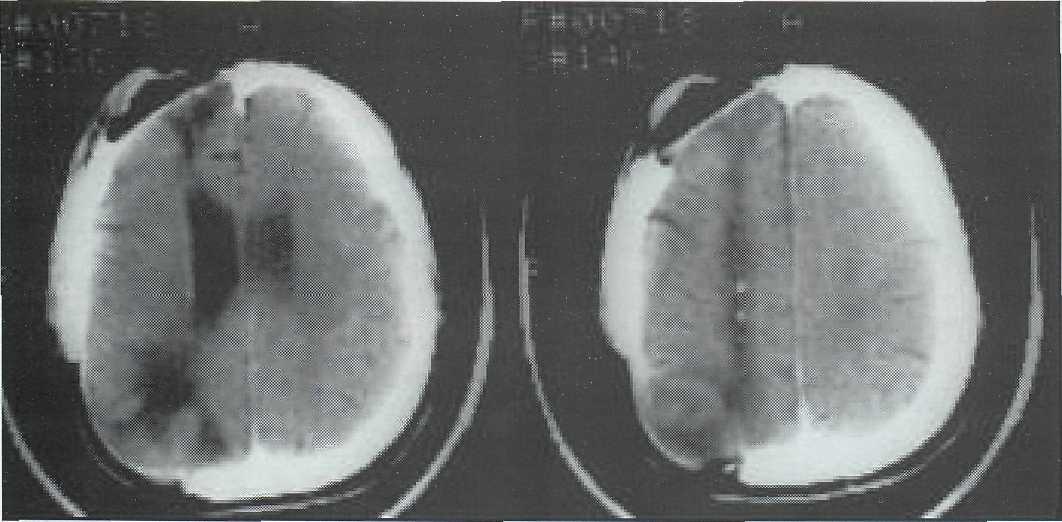
Рис. 15-5. КТ раненого через 2 года после сквозного ОЧМР в правой лобно-теменной области. Визуализируется узкий раневой канал в виде гилоденсивной зоны.
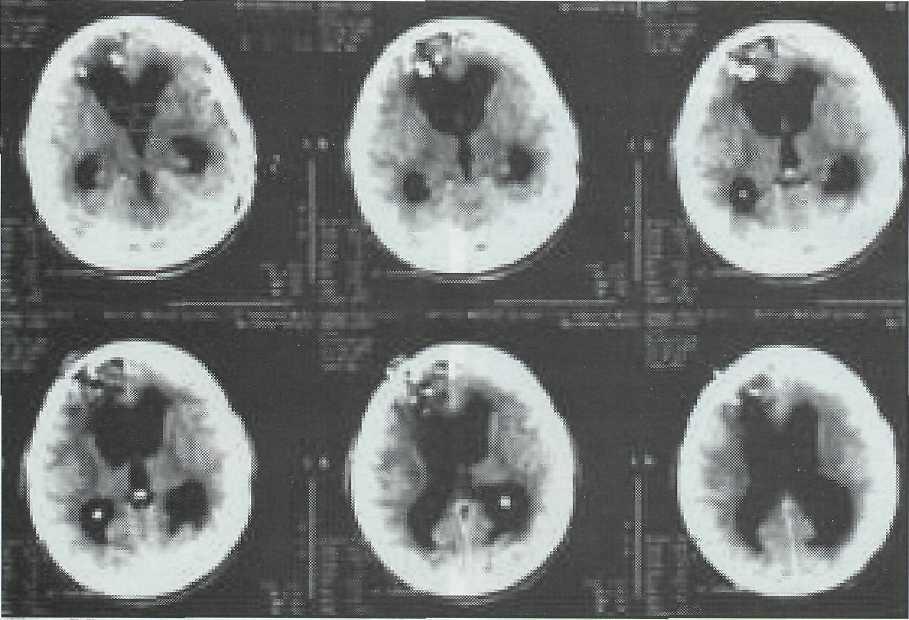
Рис. 15-6. КТ больной через 1,5 года после проникающего трансвентрикулярного сквозного ОЧМР в правой лобно-височной области. Окклюзионная гидроцефалия (равномерное расширение III и боковых желудочков).
285
Клиническое руководство по черепно-мозговой травме
 15.2.2.3.
КТ-цистернография
15.2.2.3.
КТ-цистернография
При краниобазальных ранениях для визуализации ликворных фистул может быть использована КТ-цистернография с эндолюмбальным введением водорастворимых рентгеноконтрастных веществ (рис. 15-7). Ее выполнение невозможно при наличии противопоказаний к люмбальной пункции и введению контраста.
15.2.2.4. Трехмерная компьютерная томография
Целесообразно использовать при планировании операций по поводу удаления инородных тел кра-ниобазальной локализации, а также реконструктивных операциях при сложных дефектах и деформациях костей свода и основания черепа (рис. 15-8).
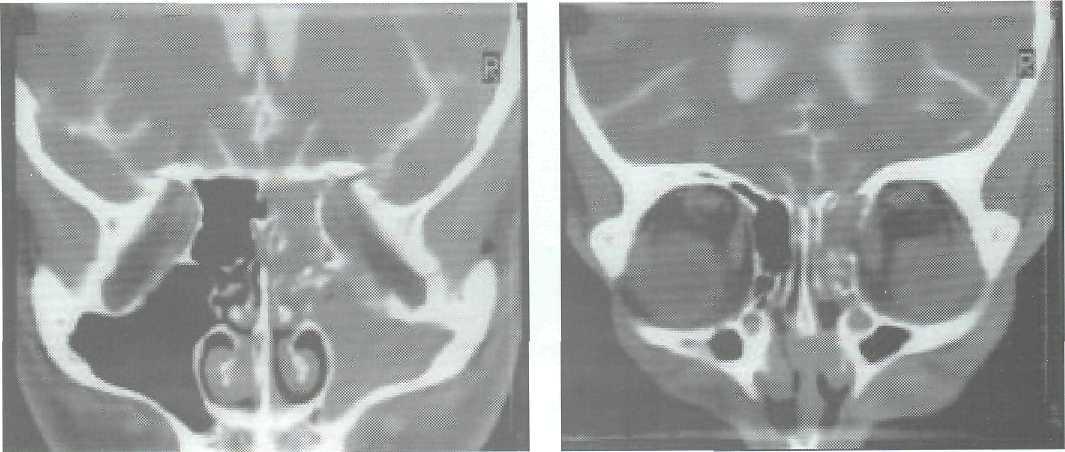
Рис. 15-7. КТ-цистернография раненого с базальной ликвореей после проникающего сквозного ОЧМР лобно-базальной локализации справа. Визуализируется проникновение контрастного вещества в правую гайморовую пазуху через дефект основания ПЧЯ справа.

Рис. 15-8. Трехмерные КТ раненого после краниобазальной ОЧМР. Визуализируется степень разрушений структур основания ПЧЯ.
286
Диагностика и лечение последствий и осложнений огнестрельных черепно-мозговых ранений
15.2.2.5. Церебральная ангиография
При 04 МР следует производить, если имеется подозрении на повреждение магистральных сосудов головного мозга с формированием каротидно-кавернозного соустья (рис. 15-9), артериальных аневризм и пр. [80, 83, 85, 89].
15.2.4.2. Ультразвуковое сканирование
Может быть использовано для визуализации структур мозга, внутричерепных гематом и инородных тел как во время оперативного вмеша-
15.2.3. Магнитно-резонансная томография
При ОЧМР применяется только в тех случаях,
если рентгеновские методы исследования (краниография, КТ головного мозга) исключают наличие металлических инородных тел. МРТ позволяет выявить рентгенонегативные инородные тела, а также изоденсивные на КТ гематомы (рис. 15-10, 15-11).
15.2.4. Ультразвуковые исследования
15.2.4.1. Эхоэнцефалоскопия
Наиболее простой метод, который позволяет судить о смещении срединных структур мозга и, по косвенным признакам, о расширении желудочков головного мозга (гидроцефалия) и наличии инт-ракраниальной гематомы. Этот метод применяется в тех случаях, когда нет возможностей произвести КТ или МРТ головного мозга.
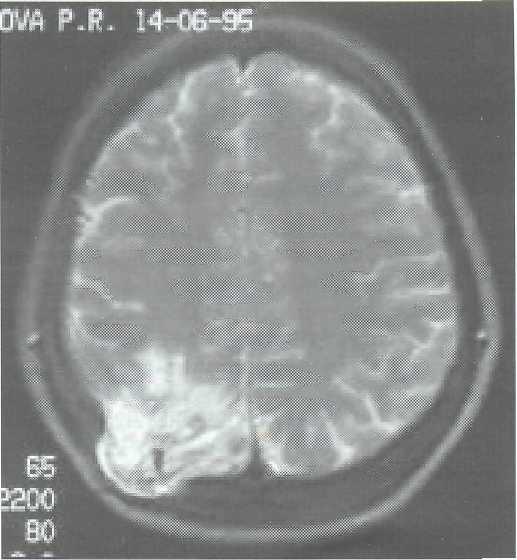
Рис. 15-10. МРТ раненой после слепого ОЧМР в правой теменной области. Менингоэнцефалоцеле в зоне хирургического вмешательства гетерогенной плотности.

Рис. 15-11. МРТ раненого через 4 месяца после сквозного ОЧМР с входным отверстием в правой теменной области. Визуализируется раневой канал гетерогенной плотности.
287
Клиническое руководство по черепно-мозговой травме

тельства,
так и после него при наличии костного
дефекта
(рис. 15-12).

Рис. 15-12. Интраоперационное сканирование головного мозга. Визуализируются внутри мозговые инородные тела (костные фрагменты).
15.2.4.3. Транскраниальная допплерография
Позволяет судить о состоянии линейной скорости мозгового кровотока и нарушении реактивности сосудов мозга при черепно-мозговой травме, в том числе проникающей ОЧМР.
В результате всестороннего исследования раненого устанавливают развернутый диагноз и определяют показания к хирургическому вмешательству или консервативному лечению.
15.3. ХИРУРГИЧЕСКОЕ ЛЕЧЕНИЕ В ПРОМЕЖУТОЧНОМ И ОТДАЛЕННОМ ПЕРИОДАХ РАНЕНИЙ
Тактика хирургического лечения пострадавших с последствиями ОЧМР строится на основании кли-нико-инструментального сопоставления. Осуществляется дифференцированный подход к лечению каждого раненого. Определяются показания и противопоказания к удалению глубинно расположенных инородных тел.
Оперативные вмешательства включают: пластическое закрытие дефектов твердой мозговой оболочки и костей свода черепа с восстановлением мягких покровов головы; пластика основания черепа по поводу базальной ликвореи; удаление инородных тел; шунтирующие операции по поводу гидроцефалии и т.д. [2—6, 10, 81].
