
- •Краниофациальная травма
- •16.2.2. Анатомия орбиты
- •16.3.2. Сочетанные повреждения
- •Клиническое руководство по черепно-мозговой травме
- •16.3.5. Хирургические доступы
- •16.3.6. Общие принципы лечения переломов нижней челюсти
- •16.3.7. Использование аутокости для хирургического лечения краниофациальных травматических дефектов
- •16.3.7.1. Техника забора костного аутотрансплантата со свода черепа
- •16.3.7.3. Аутотрансплантат из ребра
- •16.5. Переломы орбиты
- •16.5.2. Переломы
- •16.5.3.2. Повреждение нижней стенки орбиты
- •16.6. Переломы скуловой кости
- •16.6.2.1. Оптимальное время для
- •16. 7. 2. Диагностика
- •16. 7. 3. Лечение
- •16.8. Переломы нижней челюсти
- •16.8.1. Диагностика
- •16.8.2.Лечение
16.6.2.1. Оптимальное время для
проведения оперативного лечения
Перелом скуловой кости не является патологией, которая требует неотложного хирургического вмешательства. Развивающийся отек мягких тканей затрудняет проведение открытой репозиции, что может отрицательно сказаться на окончательном результате операции. В то же время, откладывание вмешательства на время, превышающее сроки развития фиброза мягких тканей и заживления перелома (3—4 недели), затрудняет простую репозицию скуловой кости. В идеале открытая репозиция должна была бы производиться немедленно после травмы и до наступления отека, но в реальных условиях это случается редко. Выжидание в течение нескольких дней разрешения отека и стабилизации состояния больного (в случае политравмы) обычно не сказывается отрицательно на результатах хирургического вмешательства, более того оптимизирует их. Если это необходимо, операция может быть отложена до 10 дней, чтобы регрессировал отек. Однако, следует учитывать, что после
349
Клиническое руководство по черепно-мозговой травме
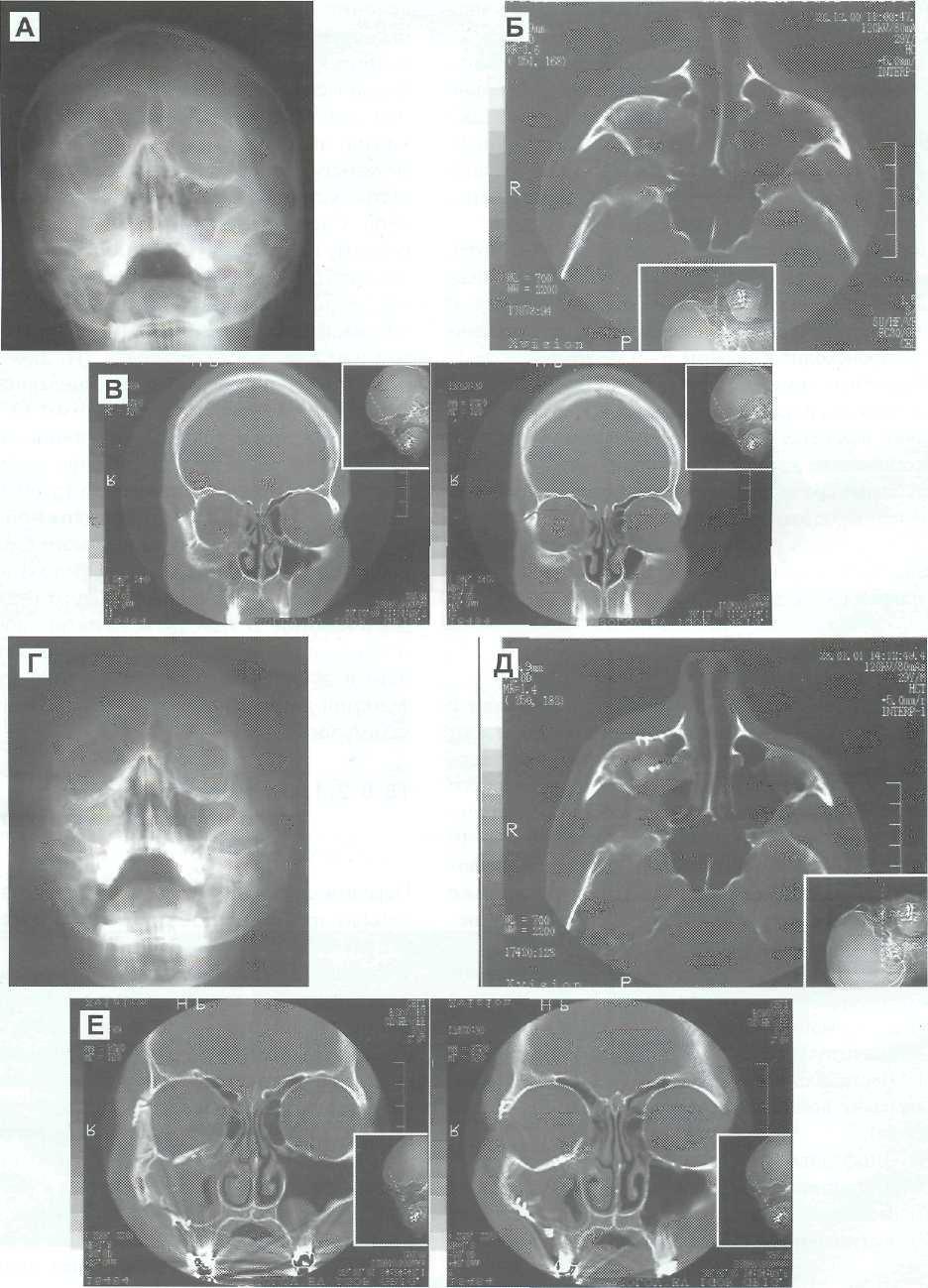
Рис. 16-18. Перелом правой скуловой кости со смещением (перелом скуло-орбитального комплекса справа). Операция — репозиция правой скуловой кости с фиксацией в области лобно-скулового шва, нижнеглазничного края, скуло-верхнечелюстного сочленения титановыми мини- и микропластинами, реконструкция дна орбиты расщепленной аутокостью. А — Рентгенограмма лицевого скелета до операции; Б — КТ аксиальные до операции; В — КТ фронтальные до операции; Г — Рентгенограмма лицевого скелета после операции; Д — КТ аксиальные после операции; Е — КТ фронтальные после операции.
350
Краниофациальная
травма
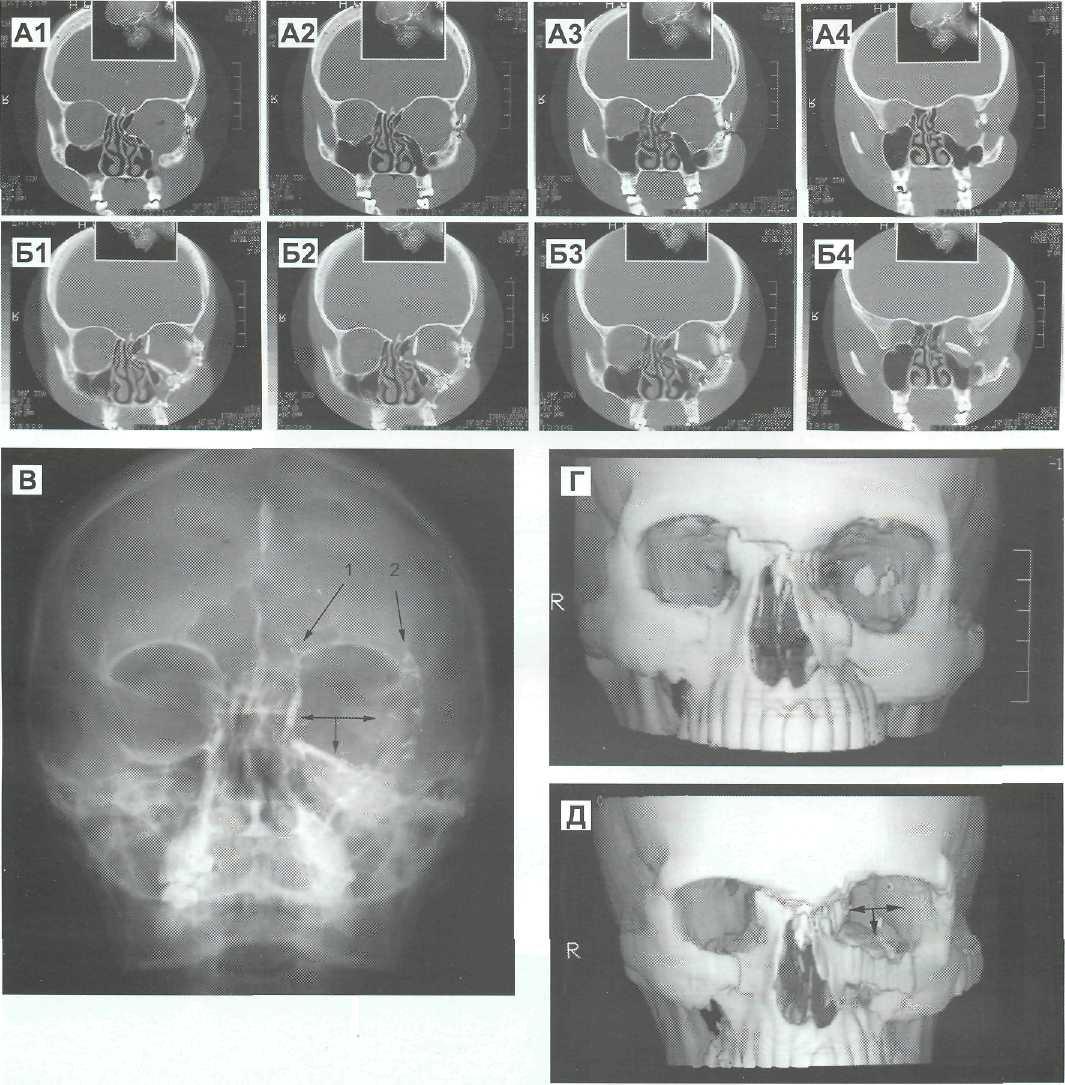
Рис. 16-19. Последствия тяжелой краниофациальной травмы. Перелом левой скуловой кости со смещением и выраженной деформацией левой скулсьорбитальной области. Взрывные переломы нижней и медиальной стенок левой орбиты, перелом нижней стенки правой орбиты. Перелом костей носа со смещением. Анофтальм слева. Состояние после операции репозиции скуловой кости слева и фиксации проволочным швом в области лобно-скулового шва. Оперирована в одном из отделений челюстно-лицевой хирургии г. Москвы. В Институт нейрохирургии им. Н.Н. Бурденко поступила через 2,5 года после травмы для проведения реконструктивного вмешательства на левой орбите и подготовки к офтальмопластической операции. Произведена операция — остеотомия и репозиция левой скуловой кости с фиксацией ее в области лобно-скулового шва, скуловой дуги, нижнеглазничного края и скуло-верхнечелюстного сочленения титановыми мини- и микропластинами посредством коронарного, нижнеглазничного и трансоралъного доступов. Одномоментно произведена реконструкция нижней, внутренней, латеральной стенок левой орбиты с использованием расщепленной аутокости со свода черепа с восстановлением объема орбиты. На противоположной стороне операция по поводу перелома нижней стенки орбиты не проводилась. А — Фронтальные КТ до операции; Б — Фронтальные КТ после операции; В — Рентгенограмма орбит после операции; Г — КТ 3 D до операции; Д — КТ 3 D после операции. На послеоперационных рентгенограммах и КТ видны фиксированные костные аутотрансплантаты (указаны стрелками), расположенные в полости левой орбиты в правильном положении. Восстановлен объем и контуры левой орбиты: 1. Титановая микропластина, фиксирующая аутотрансплантат в области медиальной стенки к лобной кости; 2. Титановая минипластина в области лобно-скулового шва.
351
Клиническое руководство по черепно-мозговой травме

Рис. 16-20. Последствия тяжелой краниофациальной травмы. Перелом левой скуловой кости со смешением задних отделов тела и скуловой дуги. Дефект латерального края и латеральной стенки левой орбиты. Выраженная деформация левой скуло-орбитальной области. Левосторонний анофтальм. В Институт нейрохирургии им. Н.Н. Бурденко поступил через 1,5 года после травмы для проведения реконструктивной операции на левой орбите с целью подготовки к последующему офтальмопластическому вмешательству. А — Рентгенограмма придаточных пазух носа до операции. Б1 — Стереолитографическая модель черепа больного, изготовленная в Институте проблем лазерных и информационных технологий РАН (г.Шатура) по данным проведенного в Институте нейрохирургии аксиального КТ исследования на спиральном томографе для планирования оперативного вмешательства. Б2 — Та же модель, на которой кости лицевого скелета и мозгового черепа выделены различными цветами. В (1—3) — КТ аксиальные — до операции.
352
Краниофациальная
травма
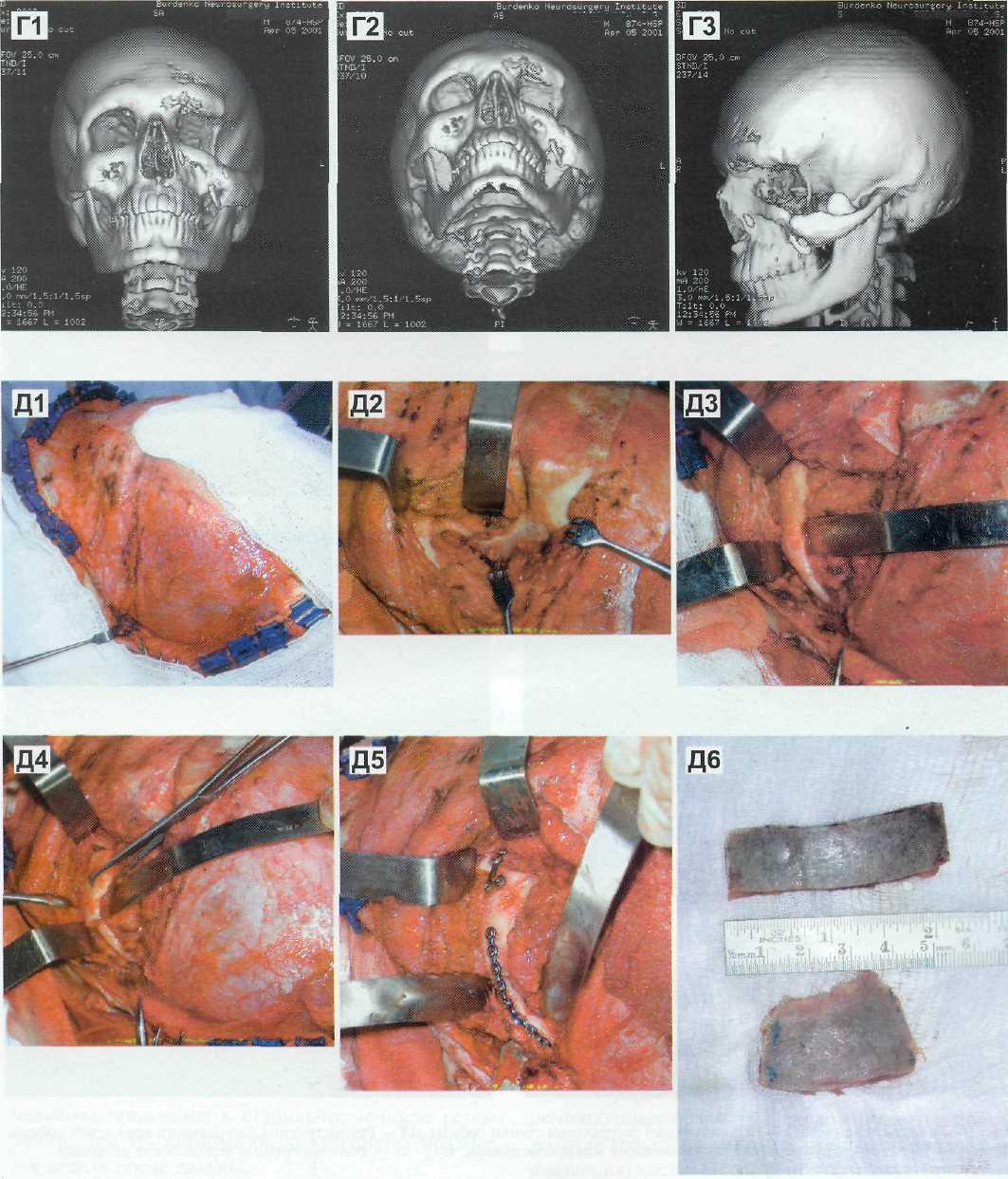
Рис. 16-20. (продолжение) Г (1—3) — КТ 3 D до операции. Д (1—6) — Операция-реконструкция скулоорбитальной области слева — устранение деформации и пластика дефекта латерального края и латеральной стенки левой орбиты с использованием расщепленной аутокости правой теменной области и фиксацией титановыми мини- и микропластинами. Операция выполнена посредством коронарного доступа. Д1 — Коронарный разрез, откинут кожно-апоневротический лоскут. Вид слева. Д2 — Выделение дефекта латерального края и латеральной стенки орбиты. ДЗ — Обнажение скуловой дуги и задних отделов тела скуловой кости, смещенных книзу. Д4 — Остеотомия смещенного фрагмента скуловой кости и его репозиция. Д5 — Фиксация рспонированного фрагмента скуловой кости титановыми минипластинами. Д6 — Расщепленные костные аутотрансплантаты со свода черепа, использованные для реконструкции латерального края и латеральной стенки левой орбиты.
Клиническое руководство по черепно-мозговой травме

Рис. 16-20. (продолжение) Д7 — Реконструкция латеральной стенки орбиты. Д8 — Реконструкция латерального края левой орбиты. Фиксация костных аутотрансплантатов титановыми микропластинами. Е (1—2) — Рентгенограммы черепа после операции.
354
Краниофациалъная травма
2-х недель смещенные кости начинают срастаться, поскольку формируется тканевой рубец.
16.6.2.2. Оперативные вмешательства при переломах скуловой кости
Многие переломы скуловой кости после вправления являются стабильными без какой-либо фиксации, особенно когда изначальное смещение было представлено в виде медиальной или латеральной ротации вокруг вертикальной оси без разрыва лоб-но-скулового шва (35). Свежие переломы имеют большую тенденцию к стабильности после репозиции, чем те, которые были устранены позднее 2-х недель после травмы.
Закрытая (непрямая) репозиция или открытая репозиция без фиксации (крючком Лимберга, или по методике Gillie или Keen) может быть выполнена только в том случае, когда вовлечение в перелом дна орбиты является минимальным и отсутствует его дефект. Чаще всего этот метод применяется при лечении изолированных переломов дуги
скуловой кости с медиальным смещением. Следует помнить, что в некоторых случаях после репозиции без фиксации происходит повторное смещение скуловой кости вследствие нестабильности перелома.
Непрямая репозиция скуловой кости может быть выполнена посредством височного, чрескожного или внутриротового доступа.
Наиболее распространенный метод — репозиция скуловой кости при помощи крючка Лимберга. Через небольшой кожный разрез до Змм на боковой поверхности щеки крючок заводится под внутреннюю поверхность тела скуловой кости и производится тракция в направлении противоположном смещению кости. После репозиции скуловой кости накладывается один кожный шов.
Если после репозиции вправленный перелом скуловой кости остаётся нестабильным в результате оскольчатого характера перелома или отсроченного вправления, принципиально существуют две возможности дальнейшей тактики ведения больного. Первая — выполнение открытой репозиции
355
Клиническое руководство по черепно-мозговой травме
с проведением жёсткой внутренней фиксации титановыми конструкциями, и вторая, альтернативная ей — применение некоторых видов временной фиксации. Ранее с этой целью широко использовалась тампонада верхнечелюстной пазухи и непрямая фиксация репонированной скуловой кости к другим частям лицевого скелета на время заживления перелома, например непрямая трансантралъная внутренняя фиксация с помощью спицы по Киршнеру (15). Следует особо подчеркнуть, что развитие техники прямой внутренней фиксации с использованием титановых минипла-стин и минивинтов в последнее десятилетие свело применение методов непрямой фиксации практически на нет.
Открытая репозиция и внутренняя фиксация с использованием титановых конструкций является оптимальным способом лечения нестабильных и оскольчатых переломов скуловой кости, а также методом выбора для лечения переломов скуловой кости со значительным расхождением лобноску-лового шва. В последнем случае фиксация может осуществляться путем чрескостного проведения проволочного шва или с использованием мини-пластины.
Использование титановых мини- и микропластин это — наиболее надежный и безопасный метод фиксации нестабильных переломов скуловой кости. Решение о том, где нужно накладывать пластины, принимается с учётом типа смещения. Стабилизация достигается наложением минимум двух минипластин по наружному и нижнему краю орбиты или лобно-скуловому и скуло-верхнечелюст-ному сочленениям.
Дно орбиты всегда вовлечено в перелом скуловой кости, и, если имеются признаки выпячивания содержимого орбиты в верхнечелюстную пазуху или признаки значительного смещения нижнего края орбиты, показано хирургическое вмешательство. При этом помещение титановой микропластины на нижний край орбиты в дополнение к минипластине на лобно-скуловом шве является обязательным правилом, хотя оскольчатый характер перелома края орбиты может снизить эффективность оперативного лечения.
После открытой репозиции скуловой кости целесообразно произвести ревизию дна орбиты, чтобы убедиться в отсутствии ущемления периорби-тальных тканей между фрагментами костей, которое могло произойти во время операции, и, при наличии дефекта, выполнить одномоментную реконструкцию дна орбиты с использованием ауто-кости (рис. 16-18).
Следует помнить, что, как и все переломы лицевого скелета, переломы скуловой кости нарушают его трёхмерную пространственную анатомию. Смещение скуловой кости следует рассматривать по отношению к трём измерениям, и ошибка, допущенная при сопоставлении и фиксации отломков в первом пункте, только усугубится при фиксации перелома в последующих пунктах.
Если в остром периоде травмы не было проведено, по тем или иным причинам, адекватное хирургическое лечение перелома скуловой кости, может произойти его неправильная консолидация (рис. 16-19, 20, 21). При наличии минимальной деформации без вовлечения орбиты или оскольчато-го характера перелома, препятствующего проведению репозиции скуловой кости en bloc, для восстановления нормальных контуров можно просто использовать поднакостнично установленные ауто-или аллотрансплантаты. В случае же выраженной деформации, сочетающейся с функциональным дефицитом, оптимальным путём лечения больного является проведение остеотомии скуловой кости по линиям перелома с последующей репозицией костных фрагментов, их фиксацией и, при необходимости, использованием костного аутотран-сплантата (рис 16-19, 20).
Возможными острыми или хроническими осложнениями хирургического лечения переломов скуловой кости, кроме упомянутого выше самого редкого и грозного, — повреждения ЗН в результате проводимых манипуляций, являются воспаление верхнечелюстной пазухи, диплопия, энофтальм, синдром верхней глазничной щели, синдром вершины орбиты, анестезия в зоне иннервации нижнеглазничного нерва, редко — невралгия нижнеглазничного нерва, повреждение слёзной железы.
При оскольчатых переломах скуловой кости с грубым смещением и значительным увеличением размеров орбиты с дистопией глазного яблока, благодаря использованию костных аутотрансплантатов можно добиться удовлетворительного результата, выполняя реконструктивные вмешательства даже в отдаленные сроки после травмы (рис. 16-21).
16.7. ПЕРЕЛОМЫ ВЕРХНЕЙ ЧЕЛЮСТИ
16.7.1. Классификация переломов верхней челюсти
При переломах верхней челюсти повреждается не только сама верхняя челюсть, но и вся средняя зона лица. Имеются три наиболее часто встречающихся
356
Краниофациальная
травма

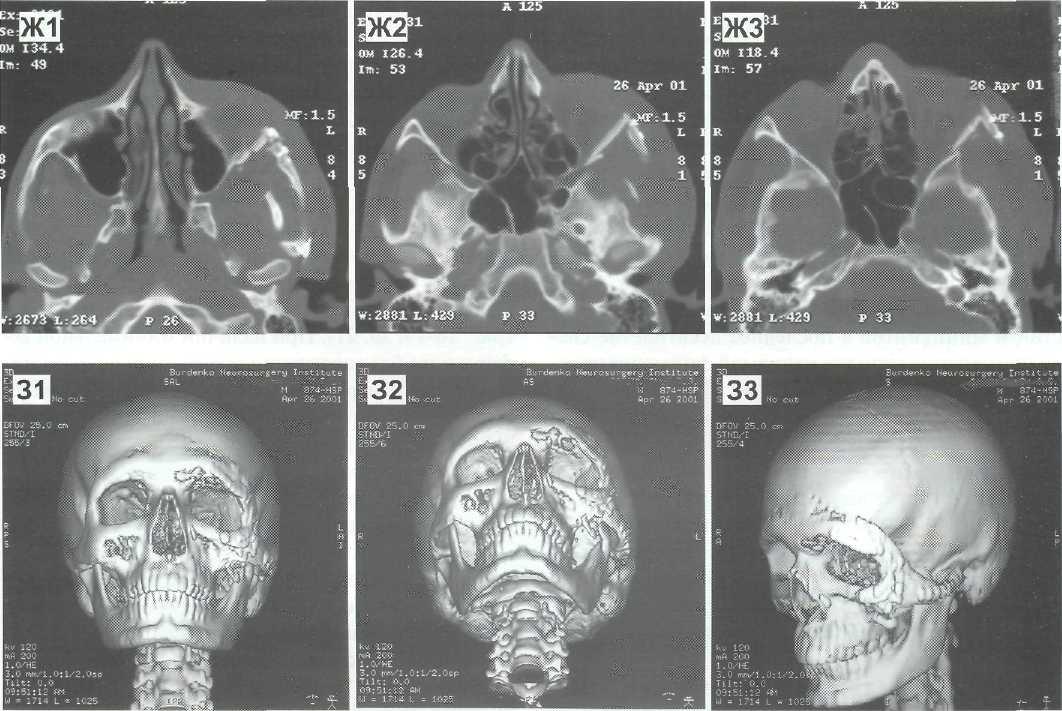
Рис. 16-21. Последствия тяжелой краниофациальпой травмы. Многооскольчатый перелом правой скуловой кости со смещением. Дефект верхнего и латерального краев правой орбиты. Взрывной перелом нижней, латеральной, медиальной стенок правой орбиты. Выраженная дистопия OD — гипо- и энофтальм. Последствия контузии OD. Диплопия. Состояние после операции витрсоленс эктомии справа, пластики дефекта в лобно-орбитальной области справа протакрилом. Несостоятельность аллотрансплантата. Оперирован в одном из нейрохирургических отделений г. Москвы. В Институт нейрохирургии им. Н.Н. Бурденко поступил для проведения реконструктивной операции через 7 месяцев после травмы. А (1—2) — Внешний вид больного до операции. Грубая деформация правой лобно-скуло-орбитальной области. Дистопия OD — гипо- и эпофтальм. Б — Фронтальная КТ до операции. В — Аксиальные КТ до операции. Г (1,2) — КТ 3D. Грубое смещение правой скуловой кости, нижний край правой орбиты значительно смешен книзу, дефект латерального края и дна орбиты, содержимое орбиты смещено в верхнечелюстную пазуху. На аксиальных КТ виден протакриловый имплантат, установленный в неправильном положении в области верхнего края правой орбиты (указано стрелкой). Была произведена операция — удаление протакрилового имплантата, реконструкция верхнего, наружного, нижнего краев и нижней стенки правой орбиты с использованием расщепленной аутокости с правой теменной области. Репозиция OD. Фиксация аутотранплантатов произведена титановыми минипластинами. Операция выполнена посредством коронарного и нижнеглазничио-го доступов. По желанию больного деформация в правой скуловой области не устранялась.
357
Клиническое руководство по черепно-мозговой травме

Рис. 16-21. (продолжение) Д (1,2) — Рентгенограммы черепа после операции. Е (1,2) — КГ 3D после операции. Видны реконструированные отделы правой орбиты, фиксированные титановыми минипластинами, донорское место забора расщепленной аутокости в правой теменной области. Костный аутотрансплантат, формирующий дно правой орбиты установлен симметрично по отношению к интактной левой орбите (указано стрелками). Ж (1,2) — Вид больного после операции (через 6 месяцев). Полностью устранена вертикальная дистопия OD — глазные яблоки на одном горизонтальном уровне. Увеличение размеров правой глазной щели. Значительное уменьшение выраженности энофтальма. Диплопия регрессировала. Западенис в правой скуловой области вследствие неустраненного смещения тела скуловой кости и рубцово-атрофических изменений мягких тканей.
358
Краниофациальная травма
 варианта
прохождения линий перелома. Они впервые
были описаны французским хирургом Rene
Le Fort,
и
классифицируются поэтому, как «переломы
по Ле Фор первого, второго и третьего
типа». Схематически
эти виды переломов представлены на
рис. 16-22.
варианта
прохождения линий перелома. Они впервые
были описаны французским хирургом Rene
Le Fort,
и
классифицируются поэтому, как «переломы
по Ле Фор первого, второго и третьего
типа». Схематически
эти виды переломов представлены на
рис. 16-22.
Перелом первого типа — Ле Фор I, проходит поперечно через всю верхнюю челюсть на уровне грушевидного отверстия (foramen piriformis), это так называемый низкий перелом по Ле Фор.
Перелом второго типа — Ле Фор II, проходит через носо-лобное соединение, идёт через лобный отросток верхней челюсти и медиальные отделы нижнего края орбиты, затем через переднюю поверхность верней челюсти кзади к крыловидному отростку и через него {рис. 16-23).
Перелом третьего типа — Ле Фор III, — это фактически разобщение лицевого скелета с черепом с разрывом лобно-скулового шва, носо-лоб-ного соединения, разъединением медиальной стенки орбиты, дна орбиты и скуловой дуги. При этом книзу от линии перелома, при чистых переломах этого типа, верхняя челюсть интактна.
Переломы по Ле Фор II и Ле Фор III называют высокими переломами по Ле Фор. При высоких переломах верхней челюсти всегда вовлекается орбита с развитием соответствующей симптоматики. Часто отмечается назальная ликворея вследствие сопутствующего перелома дна ПЧЯ.
